Почему на ногтях появились бугорки и впадины
Содержание:
- Когда стоит посетить дерматолога
- Клиническая оценка меланонихии и указания по диагностике подногтевой меланомы
- Методы диагностики онихомикоза
- Стадии грибка ногтей на ногах и руках
- Список литературы
- Другие пигменты и хромогены, вызывающие меланонихию
- Вросшие ногти на ногах: фото и лечение
- Инфекции ногтей
- Как правильно подстричь вросший ноготь на большом пальце
- Причины врастания ногтя
- Симптомы
- Лечение
- Культуральное исследование
- Лечение грибка ногтей
- Болезни ногтей, при которых ногтевые пластины имеют серо-голубой или синий цвет («синие» ногти)
- Лечение подногтевой меланомы
- Виды травм
- Тромбофлебит: лечение лазером (ЭВЛК, ЭВЛО)
Когда стоит посетить дерматолога
Многие нарушения ногтей происходят из-за внедрения грибковых инфекций. Они вызывают появление на ногтях трещин, отслоения и изменяют цвет и текстуру. Эти инфекции часто оказывается трудно вылечить, поэтому мы предлагаем помощь наших специалистов.
Если симптомы не проходят – лучше всего посетить дерматолога, особенно, если ногти начинают отделяться от основания или появляется боль в ногтях.Изменение текстуры, формы или цвета, неправильный рост, образование дырок и ямок в ногтях, появление черных полосок на ногтях и кутикуле, или непроходящие наросты на ногтевой пластине говорят о необходимости посетить дерматолога, потому что могут быть проявлениями заболеваний, в т.ч. плоскоклеточного рака кожи.
Клиническая оценка меланонихии и указания по диагностике подногтевой меланомы
При оценке меланонихии может помочь изучение расширенного анамнеза или опрос, особенно с учетом приведенных в табл. 2 данных. Необходимо определить начало и прогрессирование меланонихии, возможные пусковые факторы, а также: профессию, хобби, экспозицию топическими веществами, травмы в области фаланг, медицинский анамнез, медикаментозный анамнез, семейный анамнез.
Клинические исследования
При клиническом обследовании выполняется полный осмотр всех 20 ногтей, кожи и слизистых оболочек.
При этом нужно получить ответы на следующие вопросы:
- Поражен один или несколько ногтей?
- Если поражено несколько ногтей, наблюдается ли приподнятость ногтей?
- Изменения окраски произошли в самом ногте или под ним?
- Линейное ли расположение из менения окраски?
- Наблюдается ли проксимальное расширение и (или) потемнение окраски полосообразного изменения ногтей?
- Связано ли изменение цвета с дистрофией ногтевой пластины?
- Есть ли указания на генодерматоз, иммуносупрессию или системное заболевание?
При оценке меланонихии перечисленные ниже факторы указывают на повышенный риск наличия подногтевой меланомы:
- Локализация лишь на одном краю.
- Патологический процесс начался после шестидесятилетнего возраста.
- Локализация на большом, указательном пальце руки или большом пальце ноги.
- Появление лишь на одном краю у людей с темным типом кожи.
- Внезапное появление на ранее нормальной ногтевой пластине. Быстрое распространение или потемнение, нечеткие края.
- Появление без предшествующей травмы.
- Дистрофия ногтя.
- Появление у пациентов со злокачественной меланомой или диспластическими невоклеточными невусами в анамнезе или семейном анамнезе.
Также укажем ограничения клинической оценки продольной меланонихии (ПМ):
- Интенсивность окраски: более темная пигментация в матрице в дистальном направлении. Интенсивность окраски сама по себе не является надежным критерием злокачественности, т. к. у афроамериканцев в физиологической норме может появляться очень темная продольная меланонихия. Но очень светлые полоски при меланоме бывают крайне редко.
- Ширина полоски: меланома обычно связана с более широкими полосами, но критическая ширина полос пока не установлена.
- Положение относительно свободного края ногтя: полосы, которые не доходят до свободного края ногтя, берут начало не в матрице. Такие полосы могут указывать на меланому или метастазы в ногтевом ложе. Основными дифференциальными диагнозами являются гломусные опухоли (боли) и подногтевые геморрагии (травмы).
- Множественные полосы, как правило, не связаные с неоплазией (см. табл.1 и 2).
Методы диагностики онихомикоза
Изменение цвета и ломкость ногтей должны стать поводом для обращения к врачу-дерматологу. Не стоит подменять врача и ставить себе диагноз самостоятельно – можно ошибиться: изменения ногтя могут иметь иную причину.
Врач ставит диагноз на основании визуального осмотра (может использоваться микроскоп). Для подтверждения диагноза проводится лабораторная диагностика. Она также необходима, для того, чтобы установить вид возбудителя (это позволит назначить наиболее эффективное лечение).
Лабораторная диагностика
На приёме врач сделает соскоб с пораженной ногтевой пластины. Если патологический процесс затронул только свободный край ногтя, то берётся также соскоб подногтевого эпителия.
В лаборатории проводится микроскопия. Также проводятся культуральные исследования (материал помещают в благоприятную среду и смотрят, возникнет ли колония грибов). Культуральные исследования позволяют установить, какие именно грибы вызвали заболевание.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Стадии грибка ногтей на ногах и руках
В медицине формы ногтевой грибковой инфекции зачастую называют также стадиями развития этого заболевания. С 1972 года принята следующая классификация форм (стадий)³.
Дистально-латеральная
Наиболее частая форма. За счет более глубокого проникновения грибка в ткани ногтя он выглядит желтоватым. Чаще всего глубокие поражения начинаются со свободного края ногтевой пластины, постепенно в процесс включается вся поверхность — начинается дистрофия ногтя. Обычно наблюдается гиперкератоз — утолщение пластины и ороговение ложа. Ногтевые ткани становятся непрозрачными, приобретают белесый серо-желтый оттенок. Край утолщается и крошится.
Поверхностная (белая)
В подавляющем количестве случаев микроорганизмы поражают ноги. Споры покрывают часть поверхности ногтя, образуются белые пятна. Постепенно заражение охватывает всю ногтевую пластину. На ощупь она шершавая, охряно-желтого оттенка. Если ее поскоблить, то от ногтя отделяются мелкие чешуйки-пластинки. Чаще всего появляется этот грибок ногтей на ногах, в основном, поражает большие пальцы.
Проксимальная подногтевая
Эту форму, в основном, вызывают грибы Candida albicans и Trichophyton rubrum. Чаще всего появляется грибок ногтей на руках (обычно на правой). Микроорганизмы поражают околоногтевую ткань в области полулуния, что выражается в ее покраснении, изменении формы, отделении частиц кутикулы. Далее грибы медленно продвигаются через трещины пластинки или пустые каналы в ногтевом ложе. Достигнув границы матрикса, гриб получает наилучшие условия для развития и активно размножается, поражая всю зону матрикса. Дистрофия ногтя прогрессирует — он становится неровным, волнообразным, бороздчатым. Если запустить болезнь, возможно полное отторжение ногтя.
Тотальная дистрофическая
Это запущенная стадия грибка ногтя при отсутствии лечения, ей предшествуют описанные выше стадии. Патологический процесс развивается, в основном, на ногах, поражает несколько пальцев. В тканях происходят необратимые процессы. Ногти приобретают грязно-желтый оттенок, выглядят значительно утолщенными, неприятно пахнут, разрушаются по частям и в конце концов полностью отпадают. Отрастание нового ногтя затруднено, а в ряде случаев невозможно.
Чем опасна грибковая инфекция на ногтях
Болезнь снижает качество жизни человека: больно носить обувь, снижается самооценка.
Страдает эстетическое восприятие своего тела и сексуальная жизнь.
Могут возникнуть серьезные осложнения: язвы стоп, остеомиелит.
Запущенное заболевание у больных сахарным диабетом может обернуться целлюлитом, гангреной.
Грибковые антигены способствуют развитию аллергических реакций: астмы, атопического дерматита, крапивницы.
Немаловажно, что больные становятся активными разносчиками инфекции, заражая окружающих.
Список литературы
- Miller AJ, Mihm MC. Melanoma. N Engl J Med. 2006; 355:51-65.
- Данные исследования Globocan 2012, Международного агентства по изучению рака (IARC): http://gco.iarc.fr/today/online-analysis-multi-bars?mode=cancer&mode_population=hdi&population=643&sex=0&cancer=29&type=0&statistic=0&prevalence=0&color_palette=default
- Kuchelmeister C, Schaumburg-Lever G, Garbe C. Acral cutaneous melanoma in caucasians: clinical features, histopathology and prognosis in 112 patients // J. Dermatol. – 2000
- Takematsu H, Obata M, Tomita Y. Subungual melanoma. A clinicopathologic study of 16 Japanese cases // Cancer. – 1985
- Wu XC, Eide MJ, King J. Racial and ethnic variations in incidence and survival of cutaneous melanoma in the United States, 1999–2006 // J. Am. Acad. Dermatol. – 2011.
- Jae Ho Lee, Ji-Hye Park, Jong Hee Lee, Dong-Youn Lee. Early Detection of Subungual Melanoma In Situ: Proposal of ABCD Strategy in Clinical Practice Based on Case Series Ann Dermatol. 2018 Feb; 30(1): 36–40.
- Stephan Braun, MD and Peter Gerber, MD. Subungual malignant melanoma. CMAJ. 2015 Sep 8; 187(12): 909.
- Pierre Halteh, Richard Scher, MD, FACP, Amanda Artis, MS, MPH, and Shari R. Lipner, MD, PhD. A Survey Based Study of Management of Longitudinal Melanonychia Amongst Attending and Resident Dermatologists. J Am Acad Dermatol. 2017 May; 76(5): 994–996.
- Kamran Khan and Arun A Mavanur. Longitudinal melanonychia. BMJ Case Rep. 2015; 2015: bcr2015213459.
- Holger A. Haenssle, Andreas Blum, Rainer Hofmann-Wellenhof, Juergen Kreusch, Wilhelm Stolz, Giuseppe Argenziano, Iris Zalaudek, and Franziska Brehmer. When all you have is a dermatoscope— start looking at the nails. Dermatol Pract Concept. 2014 Oct; 4(4): 11–20.
- Levit EK, Kagen MH, Scher RK, Grossman M, Altman E. The ABC rule for clinical detection of subungual melanoma. J Am Acad Dermatol. 2000 Feb;42(2 Pt 1):269-74.
- Haenssle HA, Brehmer F, Zalaudek I, Hofmann-Wellenhof R, Kreusch J, Stolz W, Argenziano G, Blum A. Dermoscopy of nails. Hautarzt. 2014 Apr;65(4):301-11. doi: 10.1007/s00105-013-2707-x.
Другие статьи:
- Кератома: симптомы, лечение, профилактика
- Удаление бородавок в домашних условиях: обзор препаратов
- Рак кожи: симптомы, стадии, фото
- Удаление родинок на различных участках кожи
Другие пигменты и хромогены, вызывающие меланонихию
Экзогенные пигменты в ногтевой пластине и ногтевом ложе практически не образуют пигментации в виде продольных полос.
Геморрагия
Геморрагия в ногтевом ложе является частой причиной коричневой окраски ногтей. Может проявляться диффузно или маленькими полосочками на поверхностном профиле ногтевого ложа («щепковидные» кровоизлияния). Обычно обнаруживаются макротравмы, хотя в области ног частой причиной являются хронические микротравмы, которые человек может не замечать (например, у спортсменов–бегунов от ношения неподходящей обуви и т. д.). Обычно гематомы не достигают свободного края ногтя (рис. 9). Изолированные пигментации уходят по мере роста ногтя. Также продольные полоски могут образовываться, если постоянное трение вызывает пролиферацию поверхностных капилляров в ногтевом ложе. В этом случае может происходить постепенное просачивание крови в растущий ноготь. Диагностике может помочь дерматоскопия .
В сомнительных ситуациях полезной может оказаться панч-биопсия ногтевой пластины (предварительно ногтевую пластину размягчают погружением на 10 минут в теплую ванночку; рис. 10, 11) и выявление коагулированной крови с помощью реакции псевдопероксидазы (гемокульт-тест). Кровоизлияние также можно обнаружить и гистопатологическим исследованием. Из-за отсутствия обменного разложения макрофагами окраска берлинской лазурью отрицательная (рис.12).



Бактерии
Серо-черный пигмент часто могут создавать грамотрицательные бактерии, в частности, Pseudomonas aeruginosa, Klebsiella и Proteus. Пигментация обычно начинается с латеральной или проксимальной борозды ногтя и далее распространяется на центральные его части. Отграничение нечеткое, пигментация небольшой интенсивности (рис.13). Зеленовато-синяя пигментация указывает на инфицирование Pseudomonas aeruginosa («зеленая дисхромазия ногтя», рис.14), а образующийся пиоцианин может давать зеленовато-синюю флуоресценцию в ярком свете. Бактериальная меланонихия часто возникает у людей, работающих в условиях повышенной влажности. Возбудитель может представлять опасность для лиц с угнетенным иммунитетом. Возможна идентификация при помощи посева, гистопатологическое исследование обычно обнаруживает бактерии на поверхности или в верхних слоях ногтя. Для лечения рекомендуются местные антисептики, например, хлоргексидин или полигексанид, при необходимости — системные антибиотики. При инфицировании Pseudomonas aeruginosa хороший эффект дают ванночки с разбавленным уксусом.


Другие экзогенные пигменты
Изменения цвета ногтей, вызванные экзогенными пигментами, например, грязью, табаком или марганцовокислым калием, обычно находятся на поверхности ногтей и при их отрастании продвигаются вдоль проксимальной борозды (не изгиба лунки). Эти изменения можно соскоблить, и удаленная ткань регенерируется по мере роста ногтей. Если пигментация вызвана марганцовокислым калием, двуокись марганца можно обесцветить нанесением 5–10% раствора аскорбиновой кислоты (рис.15).
Вросшие ногти на ногах: фото и лечение
Врастание ногтевого тела – частое явление. Врастание наружного или внутреннего края ногтевой пластинки в ткань бокового ногтевого валика вначале вызывает гиперемию, отек околоногтевого валика, умеренную боль при ходьбе, а затем может быть и пиогенная гранулема и осложнения типа паронихии, лимфангиита, рожистового воспаления, флегмоны, остеомиелита.
В незапущенных острых случаях методы консервативного лечения заключаются в подведении под край ногтя тампона (полоску) марли, пропитанной 5-10%-ной синтомициновой эмульсией, мазью
«Левомеколь», «Левовинизоль»
Мазь Вишневского, Солкосерил
«Пиолизином» эффективными также считаются примочки риванола, смазывания жидкостью Кастеллани (фукорцин).
Правильный подбор обуви, соблюдение гигиены, правильное подстригание, лечении повышенной потливости – обязательные меры при вросших ногтях и других патологиях ногтей на ногах.
Гелиомициновая мазь
Онихопатология, т.е. изменения формы, прозрачности, состава, аппарата, пигментации ногтей свидетельствуют о нарушениях обменных процессов, заболеваний внутренних органов, часто являются признаками некоторых синдромов и генодерматозов.
Инфекции ногтей
Панариций
Что это?
Панариций — это инфекция ногтевого аппарата, вызванная бактериями.
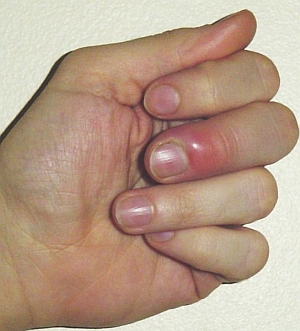 Рисунок -2. Паронихия (околоногтевой панариций). Фот. Wikimedia Commons
Рисунок -2. Паронихия (околоногтевой панариций). Фот. Wikimedia Commons
Этиология
Бактериями, вызывающими острый панариций, чаще всего являются стафилококки, стрептококки или синегнойная палочка. В результате повреждения ногтя, они проникают под ногтевую пластину, размножаются там и вызывают острую воспалительную реакцию.
Каковы симптомы панариция?
Изменения обычно касаются одного ногтя. Область вокруг ногтя ярко-красная, отекшая и болезненная. В пределах ногтевого валика может быть виден резервуар с гнойным содержимым. Если воспаление происходит под ногтевой пластиной, то ногтевая пластина может быть деформирована или даже отслоиться. Симптомы появляются внезапно.
Что делать в случае возникновения таких симптомов?
В случае появления вышеперечисленных симптомов необходимо посетить дерматолога.
Какие способы лечения?
Для лечения используется пероральная антибиотикотерапия. При скоплении гнойного содержимого необходим хирургический разрез и дренирование. Если инфекция находится под ногтевой пластиной, возможно потребуется удалить всю пластину.
Онихомикоз
Что это?
При онихомикозе ногтевая пластинка заражена патогенными грибами (дерматофитами).
Рисунок -3. Онихомикоз (грибок ногтей). Фот. Medycyna Praktyczna
Этиология
Наиболее распространенными дерматофитами, вызывающими онихомикоз, являются Trychophyton rubrum и Trychophyton mentagrophytes var. interdigitale. Чаще всего поражаются ногти на стопах. Вначале инфицируется кожа стоп, а затем поражается ноготь из-за непрерывного воздействия.
Каковы симптомы?
Вначале изменения затрагивают края ногтя, которые становятся желтыми, коричневыми или белыми. Затем поражается ногтевое ложе что приводит к деформации ногтя. Со временем происходит утолщение, появление складок и изменение цвета всего ногтя. Ногтевая пластинка может крошиться или полностью отслоиться от ногтевого ложа.
Что делать в случае возникновения таких симптомов?
В случае появления вышеперечисленных симптомов необходимо посетить дерматолога.
Какие существуют варианты лечения?
В случае подозрения на онихомикоз необходимо выполнить микологическое исследование. Для этого необходимое количество материала берется с ногтя или из-под ногтя. Затем, после соответствующей подготовки, препарат рассматривается под микроскопом и производится посев грибка. Для лечения используются оральные противогрибковые препараты. В зависимости от препарата используются разные схемы лечения — непрерывная, когда препарат принимается каждый день, в импульсном режиме, когда препарат принимается каждый день в течение недели с последующим трехнедельным перерывом, или схема, в которой препарат используется один раз в неделю. Лечение онихомикоза сложное, требует от пациента дисциплины и терпения. К сожалению, считается, что частота неудач при лечении онихомикоза достигает целых 25–50 %. В случае неэффективности лечения следует рассмотреть возможность хирургического удаления ногтевой пластины.
Околоногтевые и подногтевые (периунгальные и субунгальные) бородавки
Что это?
Бородавки в этой области вызваны вирусом группы ВПЧ (вирус папилломы человека). Более подробную информацию об этом вирусе можно найти в главе о кожных вирусных заболеваниях.
Этиология
Подногтевые и околоногтевые бородавки чаще всего вызваны ВПЧ 1, 2 и 4. Изменения часто происходят у детей и молодых людей. Они могут быть следствием незначительных травм ногтя. У детей они часто связаны с обгрызанием ногтей.
Каковы симптомы?
Околоногтевые бородавки проявляются в виде бугорков с неровной поверхностью, здорового цвета кожи или сероватого цвета. Поражения расположены на ногтевых валиках. В то время как подногтевые представляют собой узелки, расположенные под ногтевой пластинкой. Изменения кожи часто сопровождаются болями. Ногтевая пластина может быть деформирована.
Что делать в случае возникновения таких симптомов?
В случае появления вышеперечисленных симптомов необходимо посетить дерматолога.
Какие существуют варианты лечения?
Лечить бородавки вокруг ногтя очень сложно. Используются местные препараты. В случае неэффективности лечения рекомендуется криохирургическое удаление изменений, инъекции цитостатических препаратов или лазеротерапия.
Как правильно подстричь вросший ноготь на большом пальце
Врастание ногтя в боковую часть ногтевого валика сопровождается болезненными ощущениями, воспалением, отечностью, покраснением
Важно как можно скорее ликвидировать проблему, чтобы положение не ухудшилось. Как лечить вросший ноготь на ноге, куда обратиться?
Причины врастания ногтя
- Вальгусная деформация стопы.
- Природная предрасположенность (строение пальцев, при котором в подногтевых подушках каждого – избыток мягких тканей).
- Травма, в т.ч. вызванная ношением неправильно подобранной, слишком узкой обуви.
- Неправильная стрижка свободного края ногтевой пластины.
- Грибок.
- Плоскостопие.
- В некоторых случаях – беременность на поздних сроках, кормление.
- Нарушения в работе эндокринной системы.
При правильном лечении проблему можно решить. Также рассмотрим, как вырезать вросший ноготь на ноге.

Симптомы
О врастании могут сигнализировать следующие признаки:
- резкая пульсирующая боль в пораженном пальце, которая усиливается при ношении обуви;
- «неправильный» вид пальца, ранки, пораженные участки кожи, напоминающие сырое мясо;
- деформирование ногтевой пластины, нагноение у ее краев, огрубение мягких тканей.
При подозрении на врастание ногтя необходимо сразу ликвидировать заболевание, поскольку в противном случае ситуация может ухудшиться, и лечение затруднится. Чем раньше начата терапия, те больше шансов обойтись без «радикальных» шагов вроде полного удаления ногтевой пластины на пальце. В самых тяжелых ситуациях инфекция от очага нагноения распространяется на весь организм, появляется жар, общее недомогание.
Лечение
В первую очередь проводится диагностика. Чтобы установить, нет ли серьезного воспалительного процесса или факторов, способных ухудшить состояние больного, проводят 2 анализа крови: общий и на глюкозу. Дело в том, что одна из причин склонности к врастанию ногтей – сахарный диабет. Если есть подозрения на наличие у больного грибка или других кожных заболеваний, назначают консультации дерматолога. Часто делают рентген стопы – чтобы увидеть максимально полную картину по поражению тканей, состоянию костной системы.
Как подстричь вросший ноготь на большом пальце, что делать, чтобы процедура не вызвала сильной боли? Лучше всего доверить эту задачу специалисту, чтобы не усугубить проблему. Врач проведет обезболивание и обработает палец ноги для защиты от заражения тканей. Опытный медик знает, как правильно сформировать край пластины при укорачивании вросшего ногтя, чтобы впоследствии проблема не усилилась. Бояться лечения в клинике не стоит, потому что боли в ходе процедуры вы не почувствуете из-за «заморозки» пальца, и потом она не будет такой сильной, как при воспалении из-за неправильной формы ногтевой пластины.
Специалисты красноярской клиники «Бионика» помогут вылечить любые заболевания, связанные с врастанием ногтя на ноге. Пациентам предлагается 2 способа хирургического лечения:
- удаление всей ногтевой пластины;
- пластика валика и краевая резекция ногтя.
В отдельных случаях пациенту назначается курс антибиотиков. Это случается, если есть риск заражения, усиления нагноения, повторного воспалительного процесса. Не следует пренебрегать такой профилактикой: принимайте все лекарства по рекомендации врача.Помните о грамотной профилактике врастания ногтей – правильной стрижке отросшего края пластины, ношении удобной, достаточно широкой обуви, соблюдении гигиены. Тогда риск рецидива сведется к минимуму.
Культуральное исследование
Проводят посев материала на стандартную среду Сабуро, часто с добавками антибиотиков. В диагностике дерматофитных инфекций принято добавлять в среду Сабуро циклогексимид, подавляющий рост грибов-контаминантов, попадающих из воздуха. Существуют готовые коммерческие среды с добавками антибиотиков и циклогексимида. Следует помнить, что многие плесневые грибы-недерматофиты и некоторые виды Candida не растут на среде с циклогексимидом, поэтому рекомендуется делать посев на среду Сабуро с циклогексимидом и на среду без него. Идентификацию видов обычно проводят при микроскопическом исследовании выросшей культуры или путем пересева на селективные среды (рис. 2-15).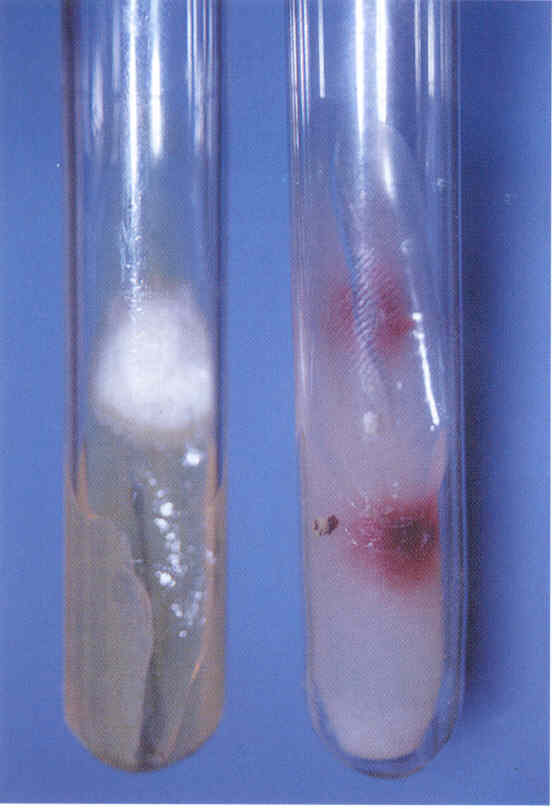
Рис. 2. Культура гриба Т. rubrum, выделенного из пораженных ногтей. Получена на среде Сабуро (слева) и кукурузном агаре (справа)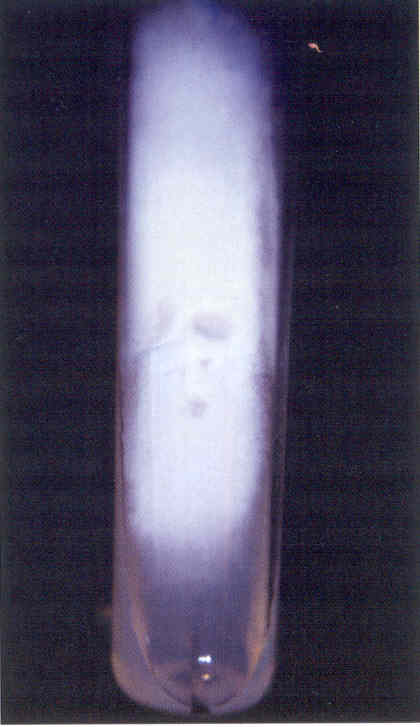
Рис. 3. Культура гриба Т. mentagrophytes var. interdigitale, выделенного из пораженных ногтей. Получена на среде Сабуро.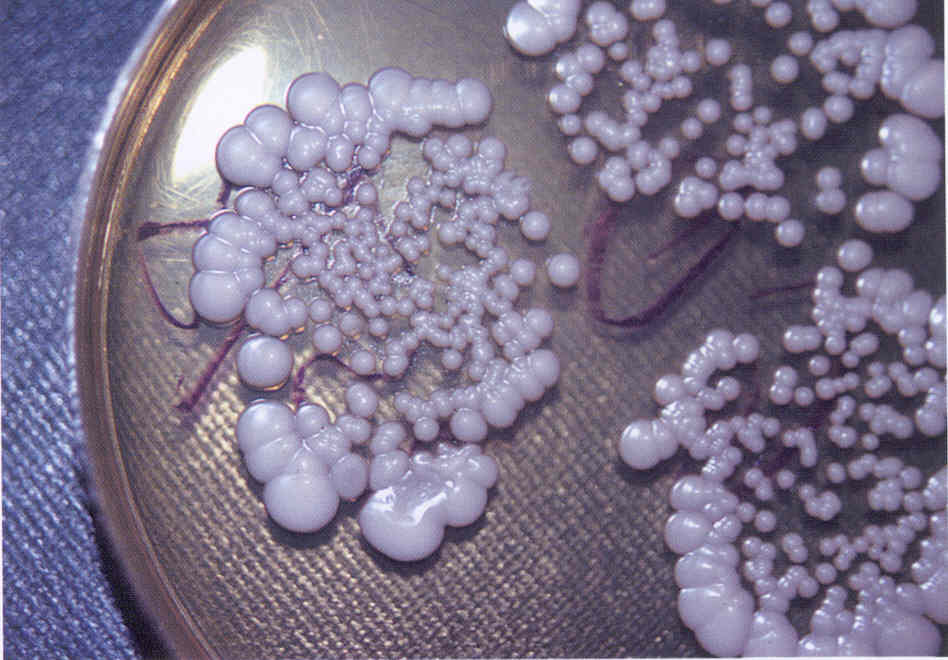
Рис. 4. Культура гриба Candida albicans. Получена на среде Сабуро. 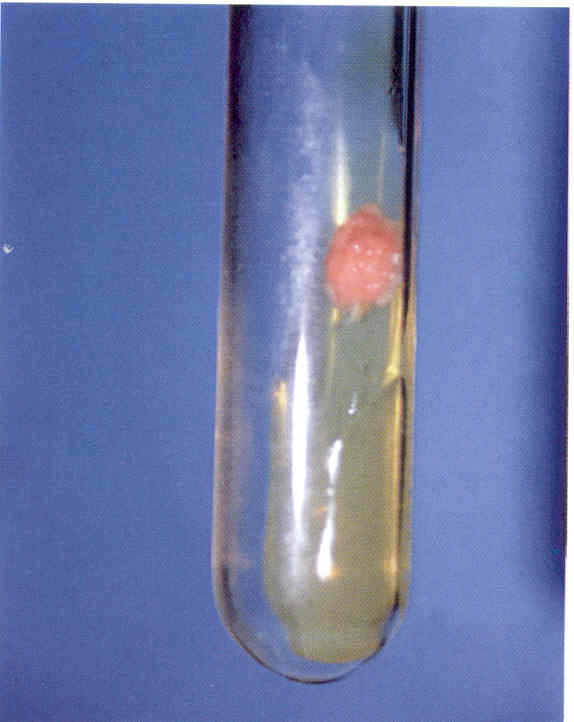
Рис. 5. Культура гриба Torulopsis glabrata, выделенного из пораженных ногтей. Получена на среде Сабуро.
Рис. 6. Культура гриба Ulocladium sp., выделенного из пораженных ногтей.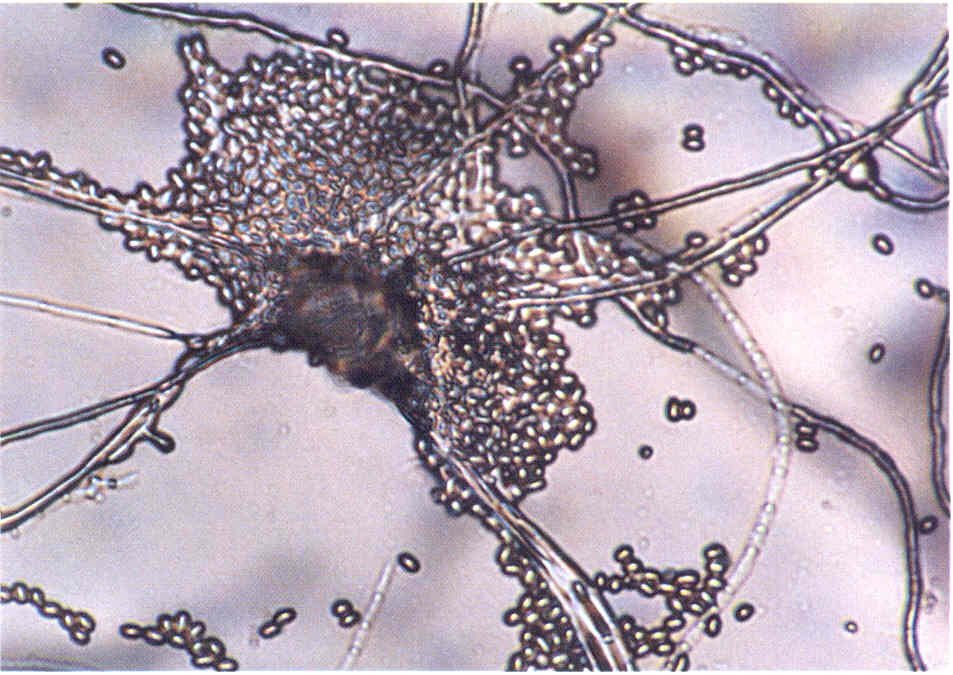
Рис. 7. Микроморфология Acremonium sp., выделенного из пораженных ногтей. 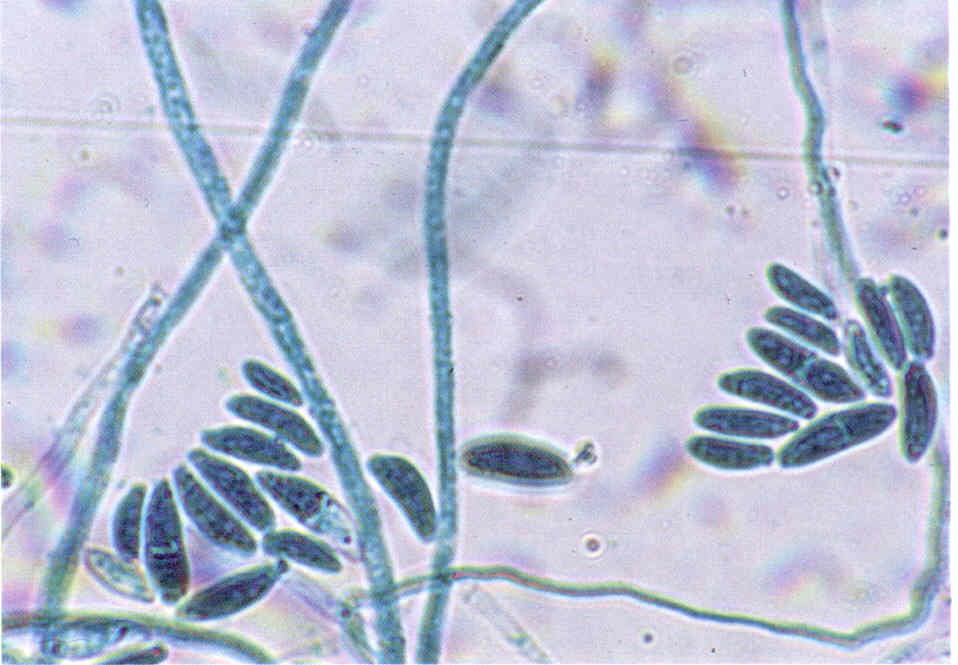
Рис. 8. Микроморфология Fusarium sp., вьщеленного из пораженных ногтей.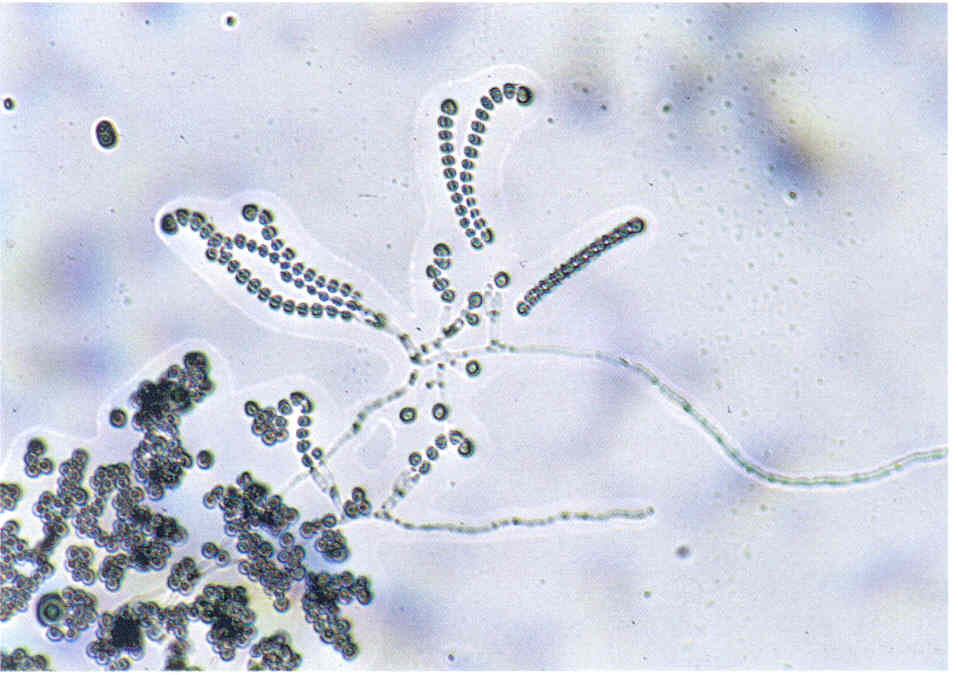
Рис. 9. Микроморфология Scopulariopsis sp., выделенного из пораженных ногтей.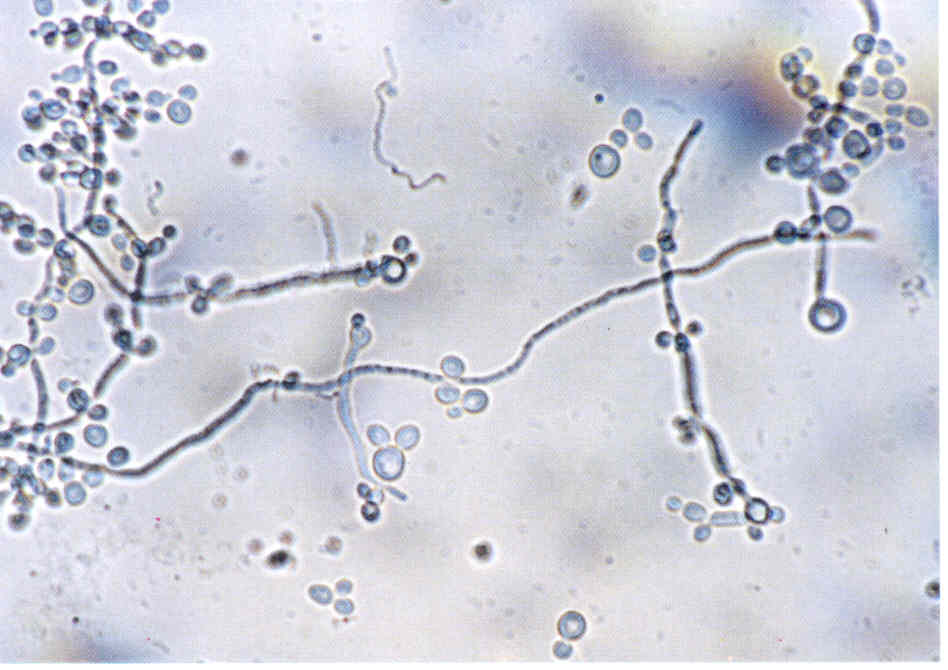
Рис. 10. Микроморфология Candida albicans, выделенного из пораженных ногтей.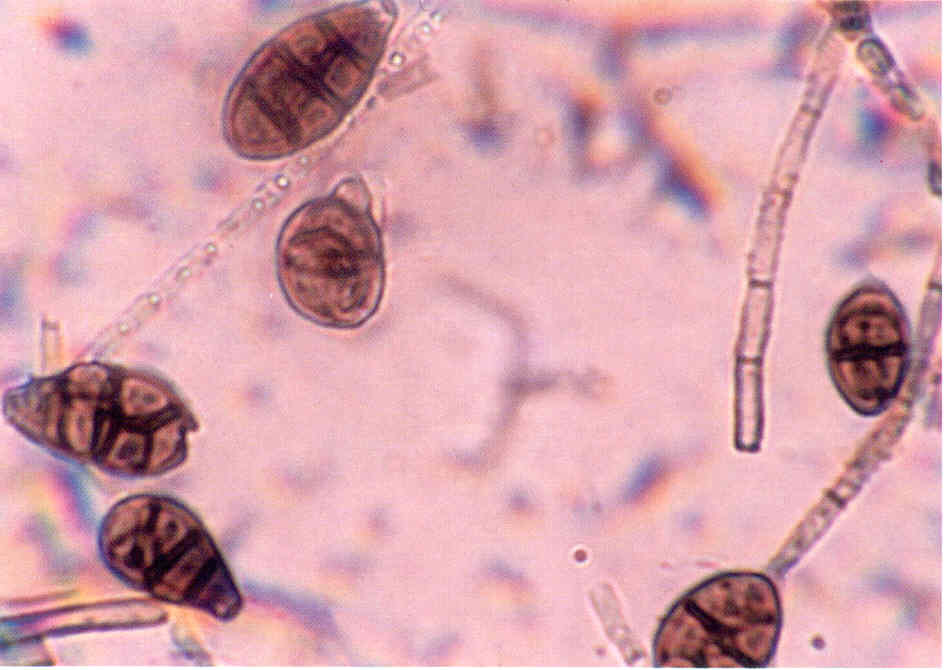
Рис. 11. Микроморфология Altemaria sp., выделенного из пораженных ногтей.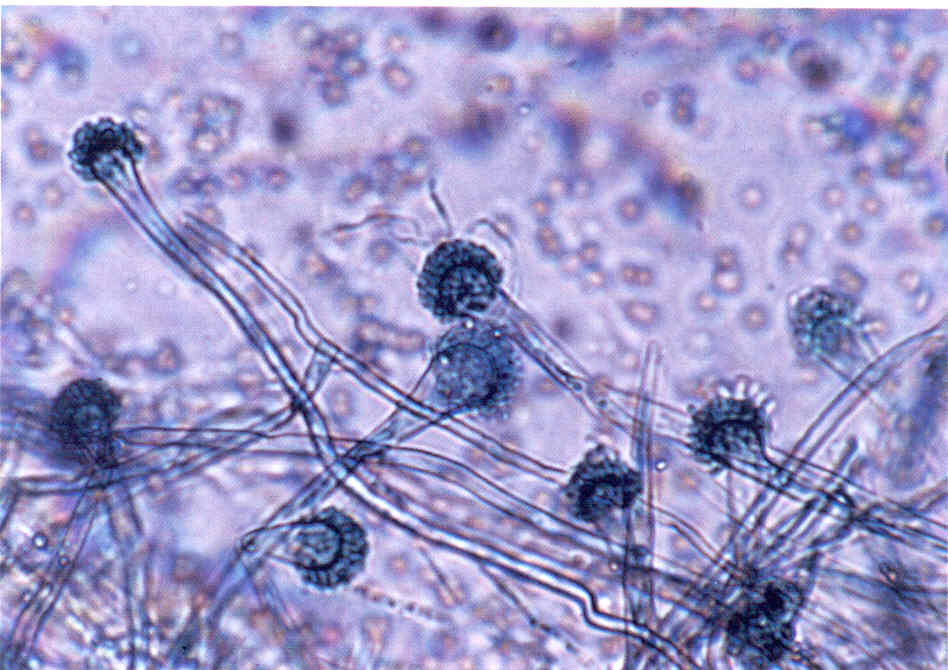
Рис. 12. Микроморфология Aspergillus sp., выделенного из пораженных ногтей.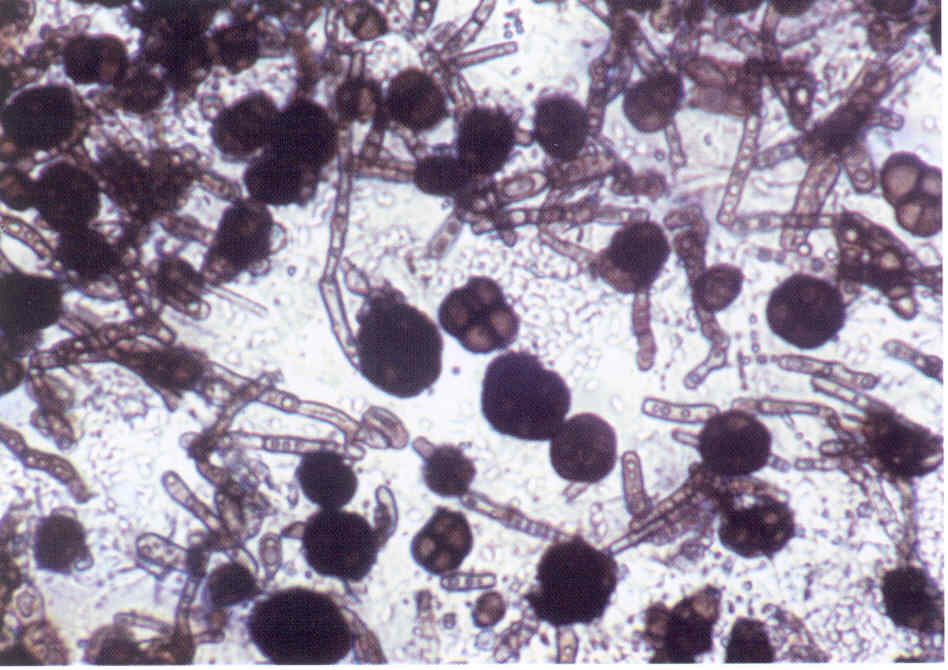
Рис. 13. Микроморфология Ulocladium sp , выделенного из пораженных ногтей.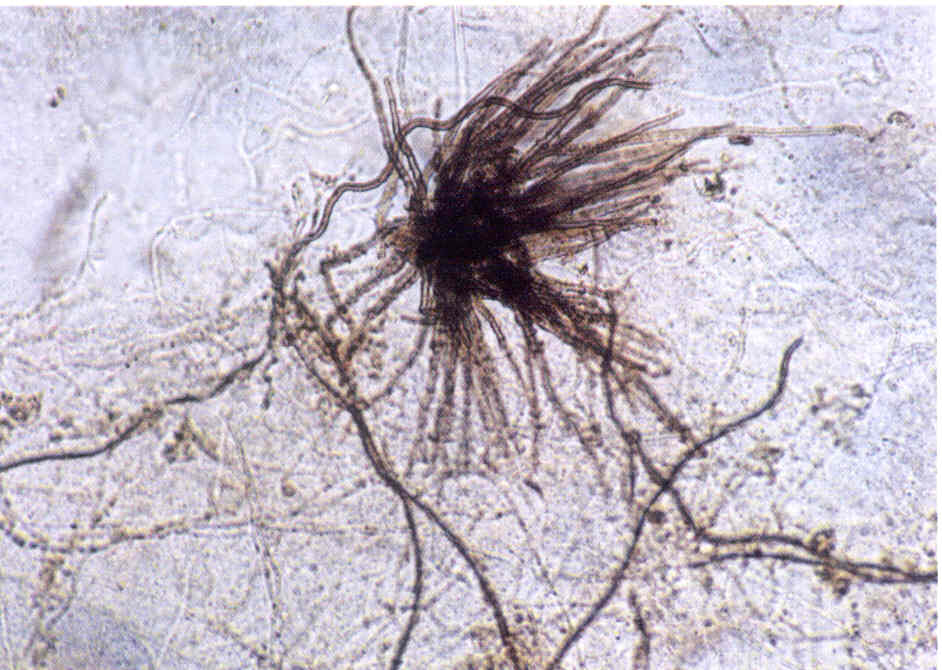
Рис. 14. Микроморфология Chaetomium sp., выделенного из пораженных ногтей. 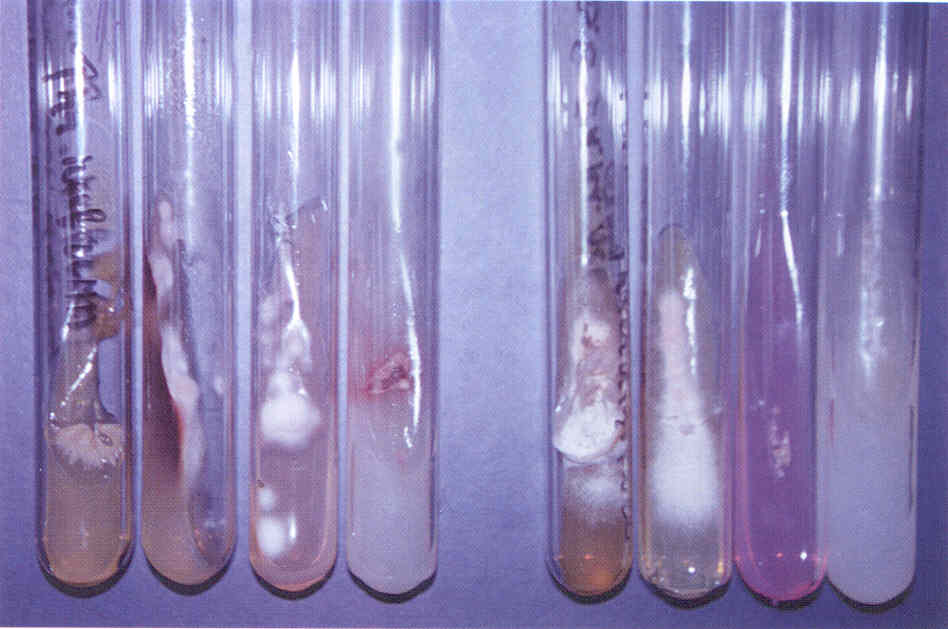
Рис 15. Панель питательных фед для идентификации дерматофитов (слева — культура Т rubrum, справа — Т mentagrophytes var. mterdigitale). Слева направо: среда Сабуро, среда Бакстера, среда Христенсена, кукурузный агар
Следует учесть, что некоторые плесневые грибы, в том числе дерматофиты, в культуре вырастают медленно, за 2-3 нед.
Даже при соблюдении всех правил сбора материала, при хорошем оборудовании лаборатории и высокой квалификации ее персонала число положительных результатов культурального исследования очень невелико.
По данным зарубежной литературы, процент положительных исследований не превышает 50.
Процент положительных результатов в лучших отечественных лабораториях едва достигает 30.
Таким образом, в 2 из каждых 3 случаев онихомикоза его этиологию установить не удается.
Лечение грибка ногтей
В легких случаях лечение может не требоваться. Однако без лечения инфекция может распространиться на другие ногти и кожу пальцев ног и рук
Для скорейшего избавления от микоза ногтей важно соблюдать простые правила: отказаться от обуви, в которой потеют ноги, подстригать ногти и тщательно следить за гигиеной стоп
Во время использования лекарственных препаратов у основания ногтевого ложа начнет расти новый здоровый ноготь, что указывает на то, что лечение помогает. Старый пораженный ноготь постепенно отрастает, и его можно будет состригать в течение нескольких месяцев. Если после 2-3 недель лечения новый ноготь не начинает расти, следует обратиться к врачу. Прекращать использование назначенных препаратов без консультации с врачом нельзя, так как это может привести к возвращению инфекции.
Советы по уходу за стопами при грибке ногтей на ногах
Ниже представлены советы о том, как сдерживать инфекцию во время и после лечения.
- держать стопы в сухости и прохладе, носки и обувь должны позволять ногам «дышать»;
- носить чистые хлопковые носки и стараться как можно реже ходить в кроссовках;
- начинать лечение грибка стоп при первых признаках поражения, чтобы не дать инфекции распространиться на ногти;
- правильно подстригать ногти;
- удалять пораженные участки ногтей отдельными ножницами, чтобы избежать распространения инфекции;
- носить обувь подходящего размера на невысоком каблуке и с широким носком;
- надевать чистые шлепанцы в общественной душевой;
- при затруднении ходьбы из-за утолщенных ногтей на ногах обратиться за консультацией к дерматологу;
- желательно избавиться от старой обуви, которая может быть заражена спорами грибка.
Лекарственные средства от грибка ногтей
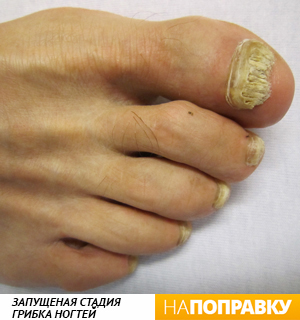
При приеме противогрибкового препарата в виде таблеток лекарство достигает ногтя через кровь. Чаще всего при грибке ногтя назначают тербинафин и итраконазол — очень эффективные препараты. Однако для окончательного избавления от инфекции требуется несколько месяцев терапии. Если курс лечения не завершить, инфекция может вернуться.
Преимущество таблеток в том, что они одновременно помогут устранить любые сопутствующие грибковые инфекции, например, грибок стопы. Возможные побочные эффекты противогрибковых таблеток:
- головная боль;
- зуд;
- потеря вкусовых ощущений;
- тошнота;
- понос.
Местные средства от грибка ногтей
Вместо таблеток можно использовать противогрибковый лак для ногтей. Он не так эффективен, как таблетки, так как лекарство наносится на пораженный ноготь и ему нужно добраться до места инфекции через него. Зачастую охватить весь очаг поражения не удается. Лечение ногтя на руке может занять около полугода, на ноге — до года.
Удалить пораженные ногтевые пластины можно при помощи пасты, содержащей 40% мочевины. Такая паста продается в аптеках без рецепта. Вечером пасту аккуратно накладывают на пораженные ногти, которые затем укрываются повязкой на всю ночь. Утром паста смывается, а вечером ноготь подпиливается согласно инструкции и процедура повторяется. Примерно за две недели больные грибком ногти растворяются.
Это безболезненная процедура, позволяющая удалить пораженную ногтевую пластину и избавиться от грибка. Она позволяет избежать приема лекарств в течение нескольких месяцев и болезненной операции. После того как ногтевая пластина растворится, дважды в неделю на ногти нужно наносить противогрибковый лак, чтобы новый ноготь не был заражен.
Хирургическая операция и лечение лазером при онихомикозе
В случаях запущенного грибка ногтей или сильной боли может рекомендоваться хирургическое удаление ногтя, если другие методы лечения не помогли. После операции со временем на месте удаленного ногтя вырастет новый, но на это может уйти год или дольше.
Другой метод лечения запущенного грибка ногтя — лечение лазером. Лазер излучает мощную световую энергию, которая убивает грибок. Результаты исследований показали, что этот метод лечения безопасен и эффективен, в некоторых исследованиях эффективность достигала 90% по прошествии 3 месяцев. Однако данных о долгосрочной эффективности этого метода мало, так как в большинстве исследований за людьми наблюдали лишь в течение 3 месяцев. Для достижения стойкого результата нужно проходить лечение раз в 3 месяца в течение максимум одного года. Эта процедура может быть дорогостоящей.
Болезни ногтей, при которых ногтевые пластины имеют серо-голубой или синий цвет («синие» ногти)
При применении антибиотиков широкого спектра действия тетрациклина и миномицина ногти окрашиваются в голубой цвет, в грязно-серый цвет – при трихофитии.
Ногтевые пластины приобретают серо-синюю окраску при приеме антималярийного препарата акрихина и противопротозойного препарата хлорохина.
Меняется окраска при повышении в крови метгемоглобина. В ряде случаев метгемоглобинемия развивается при острых отравлениях анилиновыми красителями, парацетамолом, перманганатом калия и др. и хронической интоксикации соединениями серебра (аргирия). Бывает врожденная метгемоглобинемия.
Рис. 21. На фото ногтевые пластины, имеющие серо-голубую окраску.
Рис. 22. На фото заболевание ногтей, вызванное приемом Миноциклина.
Рис. 23. На фото заболевание Вильсона-Коновалова, при которой переизбыток меди в организме приводит к ее скоплению во многих органах, в том числе ногтях и роговице глаза.
Рис. 24. На фото синеватая окраска всех ногтевых пластин при недостаточном периферическом кровообращении (гипоксемия), причиной которого является чаще всего хроническая сердечная недостаточность. Синюшная окраска периферических участков тела отмечается на руках, кончике носа, губах и ушных раковин.
Лечение подногтевой меланомы
Основным моментом при лечении подногтевой меланомы является радикальная хирургическая операция. Ее объем до сих пор остается спорным моментом. Раньше считалось, что чем выше проведена резекция, тем меньше вероятность развития рецидива и метастазов. Поэтому проводилась экзартикуляция всего пальца. Однако проведенные исследования показали отсутствие статистически значимой разницы выживаемости у пациентов, которым была проведена экзартикуляция по сравнению с теми, у кого была выполнена резекция на уровне средней фаланги пальца. Поэтому в настоящее время принят последний вариант вмешательства. Это не ухудшает прогноз пациента и максимально сохраняет качество его жизни.
Лучевая терапия
Лучевая терапия при лечении подногтевой меланомы применяется для облучения рецидива опухоли в области послеоперационного рубца. Вторым вариантом применения является воздействие на область первичных лимфатических узлов для предотвращения распространения лимфогенных метастазов.
Химиотерапия
Химиотерапия при подногтевой меланоме может применяться в двух вариантах — системном и регионарном. При этом различные протоколы могут подразумевать адъювантные и неоадъювантные режимы.
Неоадъювантная ХТ предполагает проведение лечения до операции. Это позволяет уменьшить размер опухоли и создать условия для ее хирургического удаления.
Адъювантные режимы назначаются в послеоперационном периоде, и их цель — уничтожение оставшихся злокачественных клеток, уменьшение риска развития рецидива и метастазирования. В рамках химиотерапии применяются схемы, содержащие дакарбазин, ломустин, тамоксифен и др. К сожалению, эффекта удается достичь только у 15-20% пациентов.
Другие методы лечения
Большие надежды в лечении подногтевой меланомы возлагаются на иммунотерапию и генную терапию. Например, было показано, что назначение интерферона, интерлейкина-2 или гранулоцитарно макрофагального колониестимулирующего фактора роста благоприятно сказывается на прогнозе лечения — повышается общая выживаемость, продлевается безрецидивный период.
В качестве генной терапии при меланомах предполагается использование супрессии р53 и р16INK4a. Эти гены активируют патологические сигнальные пути, с помощью которых клетка приобретает способность к бесконтрольному делению и инвазивному росту в подлежащие ткани.
Виды травм
Ушиб с образованием подногтевой гематомы. Причина ушиба – резкий удар по ногтю, после которого ногтевая пластина сохраняется, но повреждаются лежащие под ней сосуды. Постепенно скопившая под пластиной кровь темнеет, а со временем гематома приобретает темно-синий оттенок. Палец сильно болит, иногда отекает полностью или в районе верхней фаланги. Еще через некоторое время ногтевая пластина начинает отслаиваться вследствие нарушения поступления питательных веществ. Ноготь становится «мертвым». На месте старого ногтя вырастает новый.
Защемление или сдавливание – симптомы при таком повреждении схожи с теми, которые появляются при ушибе
Ноготь синеет или чернеет, а впоследствии отпадает.
Рваная рана – ее можно получить при неосторожном обращении с острыми или режущими предметами, инструментами. Кровь из такой раны свободно вытекает наружу.
Отрыв ногтевой пластины от ложа – причиной может стать как механическая травма, так и поражение грибком.
Рассечение ногтя в результате слома
Если сломалась часть пластины, не прикрепленная к ложу – ситуация неприятная, но совершенно безопасная. Если же случилось повреждение ложа – требуется лечение.
Полное или частичное ампутирование ногтя – отрыв пластины от ложа. При этом могут быть повреждены также мягкие ткани и кость фаланги.
Перелом фаланги – открытый или закрытый.
Травмирование при маникюре или педикюре. Может быть повреждена ногтевая пластина или кутикула. Если повреждение не обнаружено вовремя, это грозит развитием воспалительного процесса.
Повреждения могут быть незаметны, но проявятся через какое-то время, когда ноготь отрастет.
Например, если затронута зона роста, растущий ноготь может быть покрыт белыми пятнышками, поперечными выпуклостями.
Тромбофлебит: лечение лазером (ЭВЛК, ЭВЛО)
Внутривенная лазерная обработка является минимально инвазивной техникой под ультразвуковым контролем, быстро убирает тромбофлебит. Лечение лазером (отзывы очень воодушевляющие) Этот метод обычно выполняет флеболог, интервенционный радиолог или сосудистый хирург, специализация которого – тромбофлебит. Лечение лазером, цена которого индивидуальная, проходит после обезболивания начинается процедура, и длится около 50 мин. Минимальное вмешательство гарантировано, исчезает тромбофлебит. Лечение лазером (стоимость вам скажут в клинике) действительно эффективно!