Диабетическая стопа: что делать и как спасти ноги?
Содержание:
- Диабетическая стопа
- Лекарственные препараты
- Эти осложнения можно предотвратить
- Лечение сахарного диабета
- Синдром диабетической стопы: на какой почве возникает
- Профилактика диабетической стопы
- Формы проявления заболевания
- Признаки и симптомы диабетической стопы (фото)
- Причины возникновения заболевания
- Опасность диабетической стопы
- Диагностика
- Патогенез развития СДС
- Почему пропадает чувствительность?
- Рекомендации больным
- Как проходит лечение диабетической стопы в клинике доктора Бегмы
- 2.Проблемы, связанные с резистентностью к инсулину и со снижением кровоснабжения кожи
Диабетическая стопа
Одним из самых опасных и трудноизлечимых осложнений сахарного диабета является диабетическая стопа. Она возникает спустя десятилетия после начала заболевания и в той или иной форме встречается у большинства больных диабетом. Это осложнение развивается вследствие характерного для диабета нарушения кровоснабжения и иннервации тканей конечности. Воздействуя на мягкие ткани, суставы и кости, диабетическая ангио- и нейропатия приводит к их отмиранию. В результате диабетическая стопа зачастую влечет за собой ампутацию конечности.
Синдром диабетической стопы — явление комплексное. Оно состоит из:
- поражения артерий малого и сверхмалого диаметра;
- повреждения нервных волокон;
- прогрессирующего атеросклероза сосудов;
- разрушения костной ткани;
- снижение устойчивости к инфекциям;
- нарушению процессов заживления и восстановления тканей.
Симптомы диабетической стопы
На первых порах признаки диабетической стопы выглядят несерьёзными. Чувство жжения, «беганья мурашек», покалывания и онемения стоп многие больные оставляли без внимания, тем самым позволяя синдрому диабетической стопы прогрессировать, что приводит в итоге к печальным последствиям.
В результате больные диабетом теряют чувствительность ног. А раз так, травмы стоп становятся практически неизбежными. И это приводит к опасным осложнениям. Пониженный иммунитет провоцирует развитие инфекций, поэтому раны гноятся, воспаляются и долго заживают.
Специалисты различают три формы синдрома диабетической стопы:
- ишемическая форма — преобладают нарушения кровообращения. Характерны боли, формируются язвы;
- нейропатическая форма характеризуется диабетическим повреждением периферических нервов, снижением чувствительности;
- нейроишемическая, смешанная — объединяет симптомы двух вышеперечисленных форм диабетической стопы.
Только цифры
Диабетическая язва стопы — самая частая причина госпитализации людей с диабетом в мире.
Чаще всего синдром диабетической стопы встречается у пациентов в возрасте старше 40 лет.
Ампутации нижних конечностей у больных сахарным диабетом производятся в 17-45 раз чаще, чем у лиц, не страдающих диабетом. При этом 6-30% больных после первой ампутации подвергаются ампутации второй конечности в течение 1-3 лет, через 5 лет — 28-51%.
Диагностика синдрома диабетической стопы включает в себя исследование тактильной и температурной, а также вибрационной чувствительности; измерение давления в артериях ног, рентгенологическое исследование костей стопы, проведение ангиографии сосудов; исследование выделений из ран на бактерии; развернутый анализ крови.
Лечение диабетической стопы
Поскольку диабетическая стопа развивается на фоне сахарного диабета, в первую очередь, необходимо нормализовать углеводный обмен. Пациент должен находиться под наблюдением эндокринолога, строго выполнять его назначения самостоятельно контролировать уровень глюкозы крови. При наличии язв пациенту назначаются антибиотики, длительность их приема составляет от двух недель до нескольких месяцев. Чтобы разгрузить больную ногу, используются костыли, коляски или ортопедическая обувь. Для улучшения состояния сосудов при лечении диабетической стопы нужно регулярно ходить, принимать спазмолитики и витамин В, проходить сеансы физиотерапии. Зачастую назначаются средства для повышения иммунитета.
Тем не менее, прогрессирование синдрома диабетической стопы даже при правильном лечении далеко не всегда можно остановить. До сих пор развитие гнойно-некротического процесса на фоне диабетической стопы более чем в 50-75% случаев приводит к ампутациям.
| В нашей клинике применяются самые современные малоинвазивные методы рентгенангиохирургического, эндовазального лечения синдрома диабетической стопы. Баллонная дилатация пораженных диабетом артерий голени позволяет остановить инфекционный процесс, заживить язвы и избежать диабетической гангрены и ампутации на 1-3 стадиях заболевания. Восстановление проходимости артерий голени у больных с уже начавшейся диабетической гангреной (4-5 стадии) дает возможность ограничить объём операции удалением только необратимо пораженных тканей стопы (чаще всего — одного или двух пальцев), избежать «высокой» ампутации и сохранить ногу. |
Лекарственные препараты
Выделяют ряд препаратов, которые могут помочь справиться с болью:
- противосудорожные препараты
- трициклические антидепрессанты
- опиоиды и неопиоидные обезболивающие препараты
Употребление опиоидов может привести к зависимости, поэтому врачи должны назначать их как можно в меньшей дозе
Физиотерапия, применяемая в сочетании с медикаментами, может помочь облегчить боль и снизить риск зависимости от опиоидов.
Мануальный терапевт, массажист или остеопат может проводить регулярные массажи или мануальную терапию для растяжения мышц. Массаж может подавлять мышечные сокращения, судороги и атрофию из-за плохого кровоснабжения.
Специальные упражнения, такие как плавание или аэробика, могут помочь человеку развить и поддержать мышечную силу и уменьшить потерю мышечной массы.
Терапевтический ультразвук — это еще один вид физиотерапии, в котором ультразвуковые волны для стимуляции ткани под кожей. Это может помочь некоторым людям восстановить чувствительность в ногах.
Эти осложнения можно предотвратить
Чтобы снизить риск, которому подвергаются ноги при сахарном диабете, разработаны специальные правила. Эти правила приводятся здесь:
Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему
Даже при небольшом воспалении необходимо обратиться к врачу.
Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте промыть и тщательно просушить межпальцевые промежутки! После душа или плавания ноги нужно тщательно просушить.
Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения, через которые может проникнуть инфекция
Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко осмотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
Не подвергайте ноги воздействию очень высоких и очень низких температур. Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не очень горячая. Если ноги мерзнут по ночам, надевайте теплые носки. Не пользуйтесь грелками или другими горячими предметами!
Ежедневно осматривайте свою обувь — не попали ли в нее посторонние предметы, не порвана ли подкладка. Все это может поранить или натереть кожу ног
«Магнитные стельки» (с выступами) категорически противопоказаны при сахарном диабете: нередки случаи, когда они приводят к образованию пролежней и язв.
Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки
Нельзя носить заштопанные носки или носки с тугой резинкой.
Покупайте только ту обувь, которая с самого начала удобно сидит на ноге; не покупайте обувь, которую нужно разнашивать (или растягивать). Не носите обувь с узкими носками или такую, которая сдавливает пальцы. При значительной деформации стоп требуется изготовление специальной ортопедической обуви. Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами. Никогда не ходите босиком и, тем более, по горячей поверхности.
При травмах: йод, «марганцовка», спирт и «зеленка» противопоказаны из-за дубящего действия. Ссадины, порезы и т.п. обработайте перекисью водорода (3%-ный раствор) или специальными средствами (диоксидин, фурацилин) и наложите стерильную повязку.
Никогда не пользуйтесь химическими веществами или препаратами для размягчения мозолей (типа пластыря «Салипод»). Никогда не удаляйте мозоли режущими инструментами (бритва, скальпель и т.п.). Для этой цели используйте пемзу и подобные специальные приспособления.
Ногти на ногах нужно обрезать прямо, не закругляя уголки (уголки можно подпиливать).
Вам не следует курить. Курение повышает риск ампутации в 2.5 раза.
При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным (содержащим персиковое, облепиховое и подобные масла) кремом или маслом «Johnson’s Baby Oil»
На первый взгляд может показаться, что эти правила слишком надуманы. Однако, в своей работе врачу часто приходится видеть повреждения ног, возникшие «там, где их абсолютно никто не ждет». При диабете это возможно. Например:
- Одна наша пациентка получила тяжелые ожоги при ходьбе босиком по горячему асфальту
- Очень часты ожоги грелками или горячей водой при мытье ног
- Неправильно подстригая ногти, часто повреждают кожу пальцев, не ощущая боли. Это может привести к развитию «больших повреждений» — язв, нагноения, гангрены.
- Одна из пациенток ходила по дому босиком и случайно наступила на лежащую на полу кнопку, не почувствовав боли. Это привело к развитию сильного воспаления.
Приходится осознавать, что все эти ситуации можно было бы предотвратить. Нужно лишь выполнять все 12 приведенных выше правил .
Лечение сахарного диабета
Выполнение предписаний врача следует соблюдать неукоснительно. Контроль уровня сахара в крови и медикаментозное лечение при этом
заболевании проводят пожизненно.
Эти мероприятия замедляют патологический процесс и позволяют избежать осложнений.
Лечение патологии подразумевает снижение глюкозы крови, а также нормализацию метоболизма и предупреждение развития осложнений.
Диета при сахарном диабете
Диетотерапия — это основа лечения. Диету назначают, учитывая массу тела, возраст, уровень физических нагрузок. Пациента обучают принципу расчета калорийности блюд, они должны содержать необходимое количество всех нутриентов.
| Что можно есть | Что нельзя есть |
|---|---|
| мясо | любые крупы |
| морепродукты | картофель |
| птица | сахар |
| рыба | кондитерские изделия |
| твердый сыр | конфеты |
| яйца | мучные изделия |
| сливочное масло | бананы |
| капуста | кукуруза |
| авокадо | овсяные хлопья |
| кабачки | рис |
| белый йогурт без сахара | майонез |
* В таблице представлен неполный список продуктов. Для составления правильной и полноценной диеты проконсультируйтесь со
специалистом.
Принцип диеты при данном заболевании:
- Следует убрать продукты, которые быстро увеличивают концентрацию глюкозы крови. Это пища с высоким содержанием крахмала, сахара,
фруктозы. - Снижают суммарную калорийность. Энергетическая ценность блюд равняется числу потраченных калорий.
- Надо соблюдать шести разовый режим питания.
При сахарном диабете важно принимать пищу регулярно. Если пациент придерживается диеты, то только это позволяет добиться улучшения
состояния больного
При легкой форме заболевания обходятся только коррекцией питания.
Предпочтительно употребление продуктов с низкой калорийностью. Они должны быть богаты белком, растительной клетчаткой и пищевыми
волокнами.
Ограничивают продукты, содержащие большое количество жиров животного происхождения, быстрые углеводы, фруктозу. Убирают все продукты
с высоким гликемическим индексом. Алкоголь при сахарном диабете тоже запрещен.
Инсулинотерапия
Введение инсулина проводят по схеме, рекомендованной врачом. При этом систематически контролируют уровень глюкозы. Инсулины
производят в трех видах: короткого действия, пролонгированный, промежуточный.
Пролонгированный препарат вводят раз за сутки. Соблюдение индивидуально подобранной схемы применения промежуточного и короткого
инсулина позволяет достичь компенсации заболевания.
Самоконтроль уровня гликемии
Самоконтроль содержания глюкозы в крови проводят ежедневно. Современные глюкометры позволяют это сделать в любом месте – дома и на
работе в удобное время. Устройство помогает составить сбалансированную диету,
разработать план физических нагрузок, определить время постановки инсулина и приема лекарств. Измерение выявляет гипогликемию и
помогает удерживать концентрацию глюкозы в норме.
Сахароснижающие препараты
Сахаропонижающие средства в таблетках назначают при диабете второго типа как дополнение к диете. Выделяют такие группы
препаратов:
- производные сульфонилмочевины – стимулируют секрецию инсулина поджелудочной, облегчают проникновение глюкозы в клетки;
- бигуаниды – снижают всасывание глюкозы в стенке кишечника;
- меглитиниды – уменьшают уровень сахара, стимулируют секрецию инсулина;
- ингибиторы альфа-глюкозидаз – замедляют рост уровня сахара, инактивируя ферменты для усвоения крахмала;
- тиазолидиндионы – уменьшают количество сахара, высвобождающегося из печеночных клеток, улучшают восприимчивость клеток к
инсулину.
При диабете важно контролировать самочувствие и состояние пациента, чтобы избежать резких изменений уровня глюкозы
Синдром диабетической стопы: на какой почве возникает
 Кроме мозга, при диабете плохо усваивается сахар тканями и органами пациента. Вследствие этого нарушается обмен веществ, формируются ядовитые компоненты и образуются специальные кетоновые тела. Патологические изменения происходят в организме. Как результат происходит поражение нервных клеток, окончаний и волокон, вся нервная система страдает. Плохо функционируют капилляры, артериолы и артерии. Процессы изменения проходят в кожном покрове и костной ткани. Из-за ослабленного организма и поврежденных тканей инфекция с легкостью проникает и начинает разрушать все. Так проявляется диабетическая стопа. Наблюдается три ее разновидности:
Кроме мозга, при диабете плохо усваивается сахар тканями и органами пациента. Вследствие этого нарушается обмен веществ, формируются ядовитые компоненты и образуются специальные кетоновые тела. Патологические изменения происходят в организме. Как результат происходит поражение нервных клеток, окончаний и волокон, вся нервная система страдает. Плохо функционируют капилляры, артериолы и артерии. Процессы изменения проходят в кожном покрове и костной ткани. Из-за ослабленного организма и поврежденных тканей инфекция с легкостью проникает и начинает разрушать все. Так проявляется диабетическая стопа. Наблюдается три ее разновидности:
- инфицированная нейропатическая;
- гангренозная ишемическая;
- смешанная.
Если говорить о первой форме, то она возникает из-за патологических изменений в нервной системе при диабете. При второй поражены сосуды, при смешанной – все ткани одновременно.
Как проявляется патология
 На первых этапах человек практически не ощущает боли, себя комфортно чувствует, так как в этот момент большая часть нервных окончаний уже не работает, поэтому не вырабатывает импульсов боли. Больной не считает нужным показываться доктору, из-за чего теряет драгоценное время на успешное лечение. Это коварное и «тихое» заболевание.
На первых этапах человек практически не ощущает боли, себя комфортно чувствует, так как в этот момент большая часть нервных окончаний уже не работает, поэтому не вырабатывает импульсов боли. Больной не считает нужным показываться доктору, из-за чего теряет драгоценное время на успешное лечение. Это коварное и «тихое» заболевание.
Сначала проявятся почти незаметные язвочки на поверхности, далее они начнут формироваться в подкожно-жировой клетчатке, проникнут в суставы, сухожилия и костные структуры. Процесс не останавливается на этом, а продолжает усугубляться, что приводит к тяжким последствиям – остеомиелиту и гангрене. Последний синдром ведет к частичной или полной ампутации конечности. Проблема здесь заключается в том, что раны не заживают, а гноятся, воспалительный процесс приводит к болевым мукам и смерти больного.
Какая диагностика при синдроме диабетической стопы
При синдроме диабетической стопы нужно тщательное обследование больного. Доктору необходимо выяснить, какие патологические изменения уже успели произойти в человеческом организме, как сильно поражены нервные окончания и насколько возможно их восстановить, какой характер инфекции, которая поражает костные структуры стопы человека.
Для полного обследования пациента отправляют в стационар, где за несколько дней полностью проводят обследование. Первым делом берут общий и развернутый анализ крови, проверяет уровень содержания в ней холестерина, липидов и глюкозы. Далее следует тщательное дуплексное сканирование вен и артерий ног. Благодаря осмотру специалиста и комплексного обследования удается правильно оставить диагноз и назначить курс лечения, оценив глубину серьезность поражений.
Когда срочно нужно обращаться к доктору
При отеке и даже незначительном покраснении стопы, зябкости в нижних конечностях, ползании мурашек, покалываниях, утомляемости при долгой ходьбе, судорогах нужно обращаться к врачу. Это первые и самые ранние признаки синдрома диабетической стопы. К основным изменениям можно отнести костные деформирования: человеку больно ходить в обуви и трудно ее подобрать. Если пропустить этот этап и не получить адекватное лечение, патологический процесс начнет развиваться с новой силой, что приведет к плачевным последствиям.
Для каждого пациента разрабатывается индивидуальный курс лечения, учитывая все физиологические проблемы
Важно начать лечиться пораньше, на первых порах. В запущенных случаях оставить часть тела и жизнь человека непросто
Как правильно лечить синдром и как спасти себе жизнь
 На полное выздоровление больной имеет большие шансы, при обращении к доктору с неглубокими язвами или первыми признаками. Даже в том случае не так просто излечиться, нужно принимать целый комплекс медицинских препаратов, которые способствуют нормализации обмена веществ, восстановлению кровоснабжения стоп, которые направлены на борьбу с инфекционными очагами и отеками.
На полное выздоровление больной имеет большие шансы, при обращении к доктору с неглубокими язвами или первыми признаками. Даже в том случае не так просто излечиться, нужно принимать целый комплекс медицинских препаратов, которые способствуют нормализации обмена веществ, восстановлению кровоснабжения стоп, которые направлены на борьбу с инфекционными очагами и отеками.
Если случай запущен, без стационарного лечения не обойтись. Там возможно проводить интенсивное и правильное лечение, контролируя динамику всех показателей организма пациента, обеспечив полный покой. Сегодня много клиник предлагает свои услуги, современные методики, применяемые там, и новейшее оборудование дают шансы на жизнь
Важно правильно проводить профилактические мероприятия. Пациент должен научиться правильно следить за ходом патологических процессов и уметь навыки проводить осмотр
ПРОСМОТРОВ:
802
Профилактика диабетической стопы
Чтобы не приходилось заниматься лечением синдрома диабетической стопы, нужно бороться с патологией еще до ее проявления. Есть несколько простых советов, которые помогут предотвратить развитие заболевания.
Какую обувь носить

При диабетической стопе нужно носить исключительно удобную обувь с крепкой колодкой. Она не должна быть узкой, давить или натирать, иметь мягкую подошву. Приобретать обувь лучше во второй половине дня, когда нога отекает. Также рекомендуется отдавать предпочтение моделям с регулируемой полнотой ступни. Обязательно проверяйте, чтобы вставленная внутрь обуви стелька лежала ровно и крепко, не деформировалась.
При деформации стопы или наличии язвенных поражений кожи необходима специальная ортопедическая обувь.
Как ухаживать за стопами
Необходимо ежедневно проверять ступни на наличие порезов, трещин, язв, волдырей и других изменений кожи. Если вы не можете разглядеть труднодоступные участки, используйте зеркальце. Ежедневный осмотр крайне важен, ведь чувствительность при диабетической стопе значительно снижена. Даже получив серьезное повреждение, можно этого попросту не почувствовать.
Также следует правильно ухаживать за ногами. Гигиена ног должна осуществляться ежедневно
Мойте ступни с мылом, осторожно протирайте мягким полотенцем, тщательно высушивайте межпальцевые промежутки. Регулярно меняйте носки
Формы проявления заболевания
Больной чувствует себя удовлетворительно, поскольку уже некоторые нервные окончания отмерли и не вырабатывают импульсы. Таким образом, боли человек не чувствует. Не ощущает он и возникновения проблем на стопе: мелких царапин, ранок, которые постепенно могут перерасти в трофические язвы. В этом и коварство недуга, больной попросту может пропустить тот час, когда необходимо обращение к врачу.
Случаи, в которых необходима медпомощь:
- отек стоп, их покраснение;
- зябкость;
- ощущение мурашек или покалывание;
- судороги в икроножных мышцах;
- быстрая утомляемость во время ходьбы;
- трудно подобрать обувь, ходить становится все труднее.
Если вовремя не провести лечение, то процесс прогрессирования болезни продолжиться. Сначала образуются язвы, потом глубокие раны, проникающие в сухожилия и кости. А возникновение инфекционного процесса спровоцирует развитие гангрены и к дальнейшей ампутации, к инвалидизации, и возможной смерти пациента.
Диагностика
Медицинский центр доктора Бегмы предлагает:
- сохранения основных опорных функций стоп;
- стабилизировать и держать под контролем атеросклероз и поражение нервных волокон;
- снизить риск инфицирования, а также развития язвенных процессов;
- предупредить развитие гангрены, некроза, избежать ампутации конечностей.
Для начала лечения необходима консультация врача в клинике с целью обследования и проведения комплексной диагностики. Далее специалист подбирает методы лечения индивидуально. Врачи клиники обладают необходимой квалификацией, а современное оборудование поможет выполнить быструю и качественную диагностику, подобрать методы лечения индивидуально.
Признаки и симптомы диабетической стопы (фото)
Ишемическая форма диабетической стопы.
Ишемическая форма диабетической стопы развивается на фоне диабетической ангиопатии, поражающей артерии голени и стопы. Характеризуется симптомами хронической артериальной недостаточности, появлением некрозов пальцев, больших язв. Отмечаются выраженные боли, связанные с критической ишемией ноги. На фоне плохого кровотока развиваются некрозы пальцев и стопы, возможно присоединение вторичной инфекции с развитием флегмоны.
Нейропатическая форма диабетической стопы.
Поражение нервов при диабете приводит к появлению нейротрофических язв и проявляется разрушительными процессами стопы. Отмечается снижение или исчезновение чувствительности кожи стоп, появлением трещин и язв из потертостей от обуви на фоне диабетической полинейропатии. Лечение диабета, правильная ортопедическая обувь, препараты от нейропатии позволяют остановить деструктивный процесс. Присоединение вторичной инфекции может привести к развитию молниеносной флегмоны и ампутации.
Остеоартропатическая форма (диабетическая стопа Шарко).
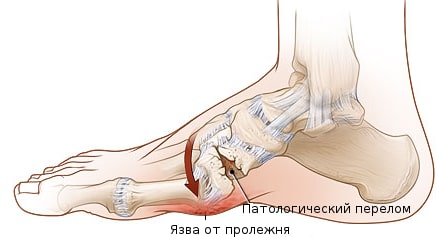 Костная форма диабетической стопы характеризуется асептическим разрушением костей и суставов стопы, деформацией стопы, артрозами и гнойными артритами мелких суставов в запущенной стадии. Нередко развиваются переломы костей стопы и вывихи суставов, которые не причиняют боли. Иногда отломки костей способны перфорировать кожу и привести к вторичной инфекции.
Костная форма диабетической стопы характеризуется асептическим разрушением костей и суставов стопы, деформацией стопы, артрозами и гнойными артритами мелких суставов в запущенной стадии. Нередко развиваются переломы костей стопы и вывихи суставов, которые не причиняют боли. Иногда отломки костей способны перфорировать кожу и привести к вторичной инфекции.
Причины возникновения заболевания
Нарушение нормального кровообращения — основная причина возникновения заболевания. У пациентов с сахарным диабетом в крови повышен уровень глюкозы, что неизбежно вызывает нарушения процессов обмена, что приводит к повреждению кровеносных сосудов конечностей и ухудшению кровоснабжения тканей. Прежде всего, нарушается кровоснабжение дистальных отделов нижних конечностей. Наблюдается недостаточное питание клеток нервных окончаний, поэтому происходят необратимые изменения — нервные клетки отмирают, нижние конечности теряют чувствительность. Чувство боли ослабевает, в результате мелкие ранки, мозоли, ссадины, появившиеся на стопах, не доставляют болезненных ощущений, поэтому могут долго не заживать, разрастаться и увеличиваться в размерах, а попадающие бактерии и вирусы вызывают нагноения.
Таким образом, основные причины СДС — нарушение кровоснабжения, обусловленное высоким содержанием глюкозы в крови (гипергликемия) и поражение нервов (нейропатия) нижних конечностей. Дальнейшее развитие болезни вызывают причины, связанные с повреждением кожи стоп:
·ношение тесной неудобной обуви, что может привести к образованию мозолей, натоптышей и других повреждений кожи;
·травмы, царапины, ссадины, укусы насекомых и другие механические повреждения кожи;
·мелкие порезы и ранки, полученные при педикюре;
·вросшие ногти;
·трещины на стопах;
·грибковые заболевания.
Опасность диабетической стопы
Диабетическая стопа при диабете опасна тем, что развивается латентно на первой стадии. Больной не ощущает изменений, внешние симптомы отсутствуют, боли нет. Это объясняется отмиранием нервных окончаний голеностопа. Постепенно болезнь усугубляется, а признаки нарастают уже на поздних стадиях, когда лечебная терапия неэффективна. Если больной затянул с визитом к врачу, возникает риск гангрены. Из-за этого проводится хирургическое вмешательство вплоть до ампутации конечности.
Нейропатическая диабетическая стопа наиболее опасна. При осложнении быстро развивается флегмона.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
- опрос: выявление жалоб пациента, уточнение времени и обстоятельств возникновения каждого симптома;
- сбор анамнеза: фиксация всех перенесенных заболеваний, травм, интоксикаций, хронической патологии, наследственных факторов риска и т.п.;
- неврологический осмотр: оценка кожной и проприоцептивной (пространственной) чувствительности, двигательной функции, силы мускулатуры, качества рефлексов;
- консультации узких специалистов: эндокринолога, нарколога, токсиколога, нефролога и т.п.;
- общий анализ мочи, общий анализ крови, биохимия крови (определение уровня глюкозы, липидного спектра, содержания витаминов и микроэлементов, показателей работы почек и других параметров);
- анализ крови на ВИЧ и другие инфекции;
- генетические и иммунологические исследования по показаниям;
- электронейромиография позволяет выявить поражения нервных волокон и исключить другие заболевания со сходной симптоматикой;
- биопсия нервной и мышечной ткани;
- люмбальная пункция (исследование спинномозговой жидкости) для исключения нейроинфекций;
- УЗДГ сосудов нижних конечностей.
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Патогенез развития СДС
Говоря о причинах и механизмах развития язв при СДС, необходимо особо подчеркнуть, что основное значение имеют не заболевания артерий нижних конечностей, а диабетическая нейропатия (рис.1). Гипергликемия и относительный или абсолютный недостаток инсулина запускают каскад патологических процессов, приводящих к дегенерации периферических нервов. Сенсорная дистальная нейропатия приводит к постепенной утрате основных видов чувствительности, лишая пациента возможности адекватно оценивать опасность повреждающего фактора (инородного предмета, высокой температуры, тесной обуви и др.), что часто приводит к незамеченным травмам, ожогам, потертостям. Моторная дистальная нейропатия способствует атрофии межкостных мышц, нарушению баланса между флексорами и экстензорами. В результате появляется характерная деформация стопы и пальцев, с формированием «патологических» участков избыточного давления – зон, где в норме повышенного давления при ходьбе не должно быть (верхушки пальцев, тыльная поверхность межфаланговых суставов, проекции головок плюсневых костей на подошвенной поверхности). Ограниченная подвижность суставов, обусловленная гликозилированием околосуставных тканей (сухожилий, капсулы сустава, кожи), также приводит к деформации стопы с изменением ее биомеханики и повышению локального избыточного давления на подошвенной поверхности. В ответ на постоянное избыточное давление образуются гиперкератозы (мозоли), которые сами по себе являются «инородными телами» для нижележащих слоев кожи и могут приводить к образованию гематом, аутолизу и инфицированию. Нарушение автономной (вегетативной) иннервации ведет к уменьшению потоотделения и, как следствие, к сухости кожи, появлению трещин, которые легко инфицируются и превращаются в язвенные дефекты.
Рисунок 1. Патогенез развития СДС

Атеросклероз периферических артерий (макроангиопатия) диагностируется примерно у половины пациентов с СДС. Однако макроангиопатия не является непосредственной причиной образования язв, но достоверно известно, что кожные покровы у пациента с нарушениями кровотока на нижних конечностях более восприимчивы к повышенному биомеханическому стрессу, при этом замедляется заживление, повышается риск инфицирования язвенных дефектов. Утолщение базальной мембраны капилляров (микроангиопатия) не ведет к критическому стенозу этих сосудов, однако любое экстравазальное воздействие (постравматический отек и/или инфекционное поражение в области язвы) может привести к окклюзии пораженных капилляров и гангрене пальцев.
Инфекция редко является причиной образования язвы. Однако после того как язва инфицируется, риск ампутации значительно возрастает, особенно при наличии ишемической и нейроишемической форм СДС.
В недавних исследованиях отмечена роль психосоциальных факторов в развитии СДС. Качество ухода за ногами у людей с СД может зависеть от их представлений о состоянии собственного здоровья, рисках СДС и их убеждений в эффективности профилактики СДС путем самообслуживания.
Почему пропадает чувствительность?
Как известно, сахарный диабет оказывает комплексное негативное влияние на организм, но особенно страдают сосуды и нервные окончания. Это происходит под воздействием глюкозы. В сосудах нарушается кровоток, что в результате к некоторым участкам начинает плохо поступать кровь, особенно это заметно в отношении нижних конечностей. Из-за плохого кровоснабжения ноги постепенно теряют чувствительность. Этот процесс начинается со стоп.
В результате полученные травмы, даже незначительные, могут плохо заживать, а процесс регенерации тканей может сопровождаться осложнениями. Нередко у пациентов с сахарным диабетом появляются нагноения и трофические язвы. Если вовремя не обратиться за лечением, то есть риск развития гангрены и ампутации. Конечно, речь идёт о самых тяжёлых случаях.
Сама по себе ампутация нижней конечности не усугубляет состояние человека в отношении сахарного диабета, однако важно учитывать и психологическую составляющую. Ампутация конечности превращает человека в инвалида, а это тяжело не только физически, но и морально
Человек становится менее мобильным, вынужден вести менее активный образ жизни, а это способствует набору лишнего веса, который особенно вреден для людей с сахарным диабетом.
Людям с диагностированным диабетом нужно стараться избегать даже лёгких травм стопы, а если они всё же появились, то не затягивать с лечением и строго соблюдать рекомендации врача. Это поможет избежать осложнений.
Рекомендации больным
Лечение эффективно только при стабилизации сахарного диабета и поддержания уровня глюкозы в крови.
Для нормализации сахара важно придерживаться диеты. Нужно отказаться от быстрых углеводов, увеличить потребление растительной пищи
Сахар заменяется фруктозой.
Уход за диабетической стопой при сахарном диабете сводится к:
- Ежедневному увлажнению кожи стоп для предотвращения трещин.
- Ношению обуви с ортопедическими стельками. Обувь должна быть с несгибаемой жесткой подошвой, с сантиметровой мягкой стелькой, со скошенным передним краем каблука. Желательно выбирать обувь на шнуровке, чтобы регулировать ширину при распухании конечностей. Ходить в одной и той же обуви не рекомендуется. Следует каждые два дня менять стельки, а саму обувь проветривать.
- Аккуратному педикюру. Необходимо срезать ногти не под корень, а отступая пару миллиметров. Процедуры завершать подпиливанием.
При болезни запрещено:
- Ходить босиком даже при заживших ранах. Нужно носить носки и колготы из натуральных тканей, подобранные по размеру. Они не должны сдавливать конечность.
- Долго гулять на морозе. Холод приводит к сужению сосудов и плохому питанию конечностей.
- Растирать и парить ноги, использовать грелку, чтобы согреться.
- Заклеивать язвочки пластырем.
Как проходит лечение диабетической стопы в клинике доктора Бегмы
- Вы записываетесь на консультацию;
- доктор проводит осмотр, назначает нужные анализы и обследования;
- на основании полученных результатов пациенту предлагаются варианты лечения, разработанные специально для него, с учетом возраста, степени тяжести заболевания, наличия сопутствующих патологий, индивидуальных особенностей организма;
- Вы соглашаетесь на проведение операции;
- операция продолжается около получаса, после операции Вы в течение суток находитесь в стационаре, после чего получаете рекомендации доктора по послеоперационному восстановлению.
В результате операции Вы получаете:
- восстановление чувствительности ног;
- здоровые стопы без боли;
- сохранение физической активности;
- снижение риска осложнений;
- полное заживление тканей.
2.Проблемы, связанные с резистентностью к инсулину и со снижением кровоснабжения кожи
Проблемы, связанные с резистентностью к инсулину
Акантокератодермия (папиллярно-пигментная дистрофия кожи): Это заболевание приводит к потемнению и утолщению некоторых участков кожи, особенно в складках. Кожа становится коричневатой и иногда слегка выпуклой, бархатистой. Чаще всего пораженная зона выглядит как небольшая бородавка. Появляется по бокам или задней части шеи, подмышками, под грудью и в паху. Акантокератодермия обычно поражает людей с избыточным весом. От этого заболевания нет лекарства, но снижение веса может улучшить состояние. Акантокератодермия обычно предшествует сахарному диабету и является реакцией кожи на инсулинорезистентность у многих людей.
Проблемы, связанные со снижением кровоснабжения кожи
Проблемы с кожей, связанные с атеросклерозом: Атеросклероз – это сужение кровеносных сосудов и утолщение их стенок из-за появления бляшек. Атеросклероз поражает не только кровеносные сосуды в сердце или около него. Он может повлиять и на сосуды по всему телу, в том числе те, которые поставляют кровь к коже. Когда кровеносные сосуды, снабжающие кожу, сужаются, развивается недостаток кислорода, и может начаться выпадение волос, истончение кожи, особенно на голенях, утолщение и обесцвечивание ногтей на пальцах ног. Кровь несет белые кровяные клетки, которые помогают бороться с инфекцией, поэтому ноги и ступни, пострадавших от атеросклероза, заживают медленно, когда они получают травмы.
Некробиоз (липоидный некробиоз) — округлые, слегка приподнимающиеся поражения кожи розового цвета, наиболее часто возникающие на нижних конечностях у больных сахарным диабетом. На пораженных участках появляются зуд и боль. Если воспаления не вскрывать, то лечение не требуется. В противном случае необходимо обратиться к врачу.
Диабетическая дермопатия: Развивается в результате изменений в кровеносных сосудах, снабжающих кожу. Дермопатия выглядит как блестящие участки тонкой кожи круглой или овальной формы на передних нижних частях голени. Боли обычно нет, но могут появляться зуд и жжение. Лечение обычно не требуется.
Пальцевой склероз: Состояние, при котором кожа на пальцах ног и рук утолщается, становится воскообразной и плотной. Может появиться жесткость в суставах пальцев. В этом случае необходимо контролировать уровень глюкозы в крови. Лосьоны и увлажняющие кремы помогут смягчить кожу.
Эруптивный ксантоматоз: Возникает при повышении уровня триглицеридов. При диабете тяжелая резистентность к инсулину делает трудным выведение жиров из крови. Из- за высокой концентрации этих жиров в крови существует опасность панкреатита и воспаления поджелудочной железы. Эруптивные ксантомы выглядят как твердые, желтые, восковые шишки на коже. Эти шишки, окруженные красным зудящим ореолом, обычно появляются у глаз, на локтях, лице и ягодицах. Их также можно обнаружить на тыльной стороне рук и ног и в складках конечностей. Кожные высыпания проходят в течение нескольких недель. Для лечения применяют препараты, которые контролируют различные виды жиров в крови (гиполипидемические препараты).


