Дивертикулит сигмовидной кишки
Содержание:
- Что такое дивертикул кишки
- Месалазин
- Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
- Лечение дивертикулярнолй болезни
- Классификация дивертикулярной болезни
- Причины дивертикулеза
- Что такое дивертикулез и дивертикулит?
- Грыжевые мешочки
- Механизм развития осложнений дивертикула
- Стриктура
- Быть начеку
- 4.Лечение и профилактика
- Лечение
- Медикаментозное лечение
- Диагностика и лечение
- Плановое хирургическое лечение дивертикулеза
- Диагноcтика и лечение
- Диета
- Народные средства
- Рак
Что такое дивертикул кишки
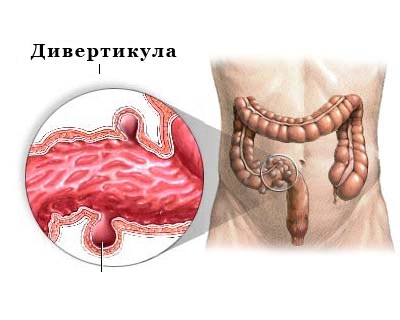
Дивертикулы – это мешочкообразные выпячивания стенки кишки, формирующиеся в «слабых» местах кишечной стенки. Существуют истинные дивертикулы, имеющие в строении все слои кишечной стенки и ложные – в которых отсутствует мышечный слой.
В дивертикуле различают устье, шейку тело и дно дивертикула. Кровоснабжение дивертикула осуществляется из сосудов подслизистого слоя от которого отходят тонкие сосудистые ветви, прободающие стенку кишки и направляющиеся ко дну дивертикула.
При образовании дивертикула в проекции жирового подвеска и брыжейки ободочной кишки он покрыт снаружи жировой тканью, при формировании дивертикула в свободном крае стенки кишки он снаружи покрыт лишь серозной оболочкой.
По количеству различают единичный дивертикул и множественные дивертикулы ободочной кишки.
По локализации дивертикулов различают правостороннее, левостороннее и тотальное поражение ободочной кишки.
Дивертикулез правосторонней локализации, как правило, имеет врожденный характер с преобладанием истинных дивертикулов.
При левосторонней локализации дивертикулез в большинстве случаев приобретенный и в строении дивертикулов отсутствует мышечный слой.
Месалазин
5-Аминосалициловая кислота (месалазин) – противовоспалительный препарат, обычно назначаемый в качестве терапии первой линии при воспалительном заболевании кишечника. Его противовоспалительный эффект не совсем ясен, но считается, что месалазин:
- подавляет синтез простагландинов и провоспалительных цитокинов;
- подавляет хемотаксис нейтрофилов и активацию выработки провоспалительных цитокинов;
- изменяет pH слизистой оболочки (способствует росту полезных кишечных бактерий);
- активирует ядерные рецепторы и тем самым уменьшает воспаление.
Месалазин назначают при дивертикулезе толстой кишки из-за его противовоспалительного действия. Его эффективность в лечении LPG изучалась в нескольких двойных слепых плацебо-контролируемых исследованиях. Выяснилось, что облегчить боль в животе во время приступов могут 3 г / сут. месалазина.
 Месалазин
Месалазин
Статистически значимые наилучшие результаты были получены при совместном применении месалазина с пробиотиками.Эффективность месалазина при лечении LPAI варьируется от дозы к дозе и от схемы к введению (непрерывному или циклическому). В итальянских рекомендациях указывается, что данные об эффективности месалазина при лечении LPG отсутствуют. В немецких руководствах говорится, что LPG можно лечить месалазином. Согласно последнему консенсусу, месалазин эффективен при лечении LPG, но необходимы более масштабные плацебо-контролируемые исследования.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Лечение дивертикулярнолй болезни
Объем лечебных мероприятий зависит от формы дивертикулярной болезни:
- неосложненного или осложненного течения,
- возраста,
- тяжести общего состояния и сопутствующих болезней,
- клинических проявлений заболевания.
При выявлении дивертикулов и при отсутствии жалоб на нарушения стула и болей в животе лекарственных препаратов, как правило, не требуется. Пациент просто должен знать о наличии дивертикулов, о возможных осложнениях.
Но с возрастом количество дивертикулов может увеличиваться. Тогда основной лечебно-профилактической мерой прогрессирования болезни и предотвращения осложнений является использование пищевых волокон. Их используют в индивидуальной дозе в зависимости от степени нарушений функции толстой кишки (запоры). Необходимо следить за работой кишечника и употреблять в питании достаточное количество жидкости, овощей и фруктов.
Симптоматически могут использоваться:
- спазмолитики (например, Дюспаталин),
- препараты корректирующие микрофлору толстой кишки,
- регуляторы моторики толстой кишки.
При дивертикулите (воспалении дивертикулов) назначается:
- безшлаковое питание на 1-3 дня для обеспечения «покоя» кишки,
- спазмолитики,
- противовоспалительные средства,
- антибиотики широкого спектра действия.
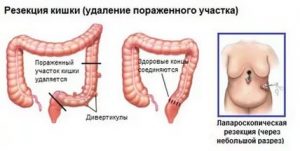 При неэффективности консервативного лечения и тем более при возникновении осложнений (абсцесс, кишечная непроходимость и др.) необходимо наблюдение хирурга и плановое или экстренное оперативное вмешательство.
При неэффективности консервативного лечения и тем более при возникновении осложнений (абсцесс, кишечная непроходимость и др.) необходимо наблюдение хирурга и плановое или экстренное оперативное вмешательство.
При обострении дивертикулярной болезни – дивертикулите — пациенту показана госпитализация для лечения и предупреждения осложнений болезни.
Прогноз заболевания при неосложненой дивертикулчрной олезни благоприятный при условии соблюдения лечебно-профилактических мероприятий. В случаях осложненного течения дивертикулярной болезни прогноз зависит от вида осложнения, его тяжести, своевременной диагностики и адекватности лечения.
Классификация дивертикулярной болезни
- Неосложненная. Эта форма выявляется случайно при рентгенологическом или эндоскопическом обследовании кишечника. В анализах крови, как правило, не обнаруживают никаких изменений. Обследование необходимо проходить для оценки распространенности поражения кишки, прогноза течения заболевания и выбора способа профилактики осложнений или лечения.
- Осложненная, протекающая с острым воспалительным процессом (дивертикулит, дивертикулярный инфильтрат, перфорация дивертикула, абсцесс, перитонит), хроническим воспалительным процессом, а также с кровотечением. К хроническому процессу относят ситуации, когда воспаление не удается ликвидировать в течение 6 недель, или оно возникает повторно. В тяжелых случаях может сформироваться инфильтрат, сужение кишки или свищ из разрушенного дивертикула.
Причины дивертикулеза
Формированию дивертикулов способствуют разные факторы:
- врожденная дисплазия соединительной ткани;
- дистрофические изменения в мышечной стенке кишечника;
- нарушение кишечной перистальтики;
- нерациональное питание – исключение клетчатки, преобладание мясных и мучных продуктов;
- регулярные запоры;
- избыточный вес;
- инфекционно-воспалительные болезни кишечника;
- гиподинамия;
- беспорядочный и продолжительный прием слабительных препаратов.
Дивертикулы склонны с возрастом прогрессировать – повышенное давление в кишечнике обуславливает пульсионное (выдавливающее) воздействие на ослабленные участки кишки из-за чего образуются новые выпячивания.
Что такое дивертикулез и дивертикулит?
Дивертикулез и дивертикулит – это два состояния, которые возникают в толстой кишке. Вместе они известны как дивертикулярная болезнь. У обоих есть общая черта – дивертикулы – один или несколько карманов или выпуклостей, которые образуются в стенке толстой кишки.
Размер дивертикул варьирует от горошины до размера грецкого ореха. Образуются в любом месте внутренней оболочки толстой кишки, однако, чаще всего образуются в нижней левой части, в S-образном сегменте толстой кишки, называемом сигмовидной кишкой. Локализация в сигмовидной кишке встречается у жителей США, России, Европы, Канады, Австралии. У жителей азиатских и африканских стран дивертикулы преимущественно локализуются в слепой и восходящей ободочной кишке.
Грыжевые мешочки
Попробуем представить
толстую кишку. Она похожа
на трубку, точнее, на
шланг для полива – длинная,
гибкая и имеет достаточно
толстую стенку,
состоящую из нескольких
слоев. Внутренний слой
– слизистая и подслизистая
оболочки; средний и
самый крепкий слой – мышечная
оболочка; наружный
– серозная оболочка.
Это похоже на слоистую
структуру футбольного
мяча – снаружи крепкая и
твердая кожа, а внутри –
мягкая, но эластичная резиновая
камера.
А теперь представьте,
что во внешней твердой
оболочке этого мяча образуется
отверстие, дырочка.
Что же тогда случится?
Высокое давление
внутри мяча вытолкнет
часть мягкой и эластичной
внутренней резиновой камеры
наружу: образуется
торчащий наружу кармашек.
Это можно сравнить с
грыжей на животе – через
дефект в мышцах наружу
выпирает содержимое.
Примерно то же самое
происходит и с толстой
кишкой при дивертикулезе.
Если давление внутри
просвета кишки большое,
а в мышечном слое имеются
прорехи, то внутренняя
выстилка кишки стремится
наружу через эти
отверстия, образуя выпячивания
в виде мешочков.
Они называются дивертикулы.
А состояние, когда
дивертикулов в толстой
кишке много, называют
дивертикулез. Если же дивертикулы
начинают воспаляться
или появляются
другие осложнения, то
дивертикулез переходит
в более серьезную форму
заболевания – дивертикулит.
Зачастую дивертикулез
обнаруживается случайно.
Например, когда
человек делает диагностическую колоноскопию,
рентгенограмму с контрастированием
кишки или
компьютерную томографию
живота по какому-то
другому поводу.
Механизм развития осложнений дивертикула
Дивертикулярная болезнь – заболевание прогрессирующее. Обратного развития дивертикулы не претерпевают. Риск развития дивертикулита при 5 летнем существовании дивертикула составляет примерно 10 %. При длительности заболевания более 10 лет, риск возрастает до 25%.
Дивертикулит:
При дивертикулярной болезни развиваются воспалительные изменения в стенке дивертикула. Отсутствие мышечного слоя приводит к тому, что в них застаивается кишечное содержимое без возможности эвакуации. Это ведет к формированию фекалита (калового камня) в просвете дивертикула с последующим воспалением в стенке дивертикула.
Перфорация дивертикула:
Воспалительные изменения могут ограничиться стенкой дивертикула с ее отеком и инфильтрацией. При агрессивной микробной флоре воспаление принимает злокачественное течение и может приводить к прободению стенки дивертикула, которая в свою очередь может отграничиться прилежащей жировой тканью подвеска кишки или брыжейки с формированием абсцесса.
Нарушение целостности стенки дивертикула может приводить к серьезным осложнениям в виде перитонита при локализации дивертикула на свободном крае кишки.
Рецидивы дивертикулита:
При купировании острого воспаления восстановления стенки дивертикула не происходит. Поврежденная слизистая замещается грануляционной тканью, с вхождением в плотное соприкосновение с окружающими дивертикул тканями, создавая благоприятные условия для хронического воспалительного процесса и последующим рецидивам острого дивертикулита.
Кровотечения из дивертикула:
Повреждение воспаленной слизистой дивертикула фекалитом при его выхождении из устья или развитие пролежня может приводить к кровотечениями.
Образование свищей:
При распространении воспалительный изменений на близлежащие органы брюшной полости и/или переднюю брюшную стенку возможно образование свищей. Через такие соустья кишечное содержимое может распространятся в просвет мочевого пузыря, полость матки и даже на переднюю брюшную стенку.
Стриктура
Это сужение сигмовидной кишки, связанное с опухолями, спайками или отеком слизистой оболочки при воспалительных заболеваниях. Течение различное: бессимптомное, острое (часто с переходом в хроническое), рецидивирующее.
Кроме того, в сигмовидной кишке развиваются:
- Дисплазия клеток (опухолевые изменения на разных стадиях развития). По данным Американской медицинской ассоциации, 60 % колоректальных неопластических поражений локализуются в нижнем отделе толстой кишки, то есть в прямой и сигмовидной;
- Так называемые ВЗК: язвенный колит и болезнь Крона, имеющие аутоиммунное происхождение.
Быть начеку
Об образовании у себя
дивертикулов человек может
долгое время даже и
не догадываться. Само название
состояния «дивертикулез»
говорит о том,
что дивертикулы никак
себя не проявляют. До тех
пор, пока в эти мешочки
не попадут маленькие частички
содержимого кишечника
и не смогут выйти
назад. В такой ситуации
внутри дивертикула или
нескольких дивертикулов
может начаться воспалительный
процесс, и это
состояние уже называется
«дивертикулит». Человек
с воспалением дивертикулов
чувствует боль в
животе, которая может
быть ноющей или даже
стреляющей. Чаще всего
болит в левой половине
живота. Боль может утихнуть
после приема спазмолитиков,
которые расслабляют
стенку кишки и
способствуют опорожнению
дивертикулов. Если
воспаление серьезное,
то у человека может подняться
температура тела,
может наступить общее
недомогание, боль в животе
усиливается.
Если человек знает, что
у него есть дивертикулы
толстой кишки, то при появлении
болей в животе,
повышении температуры
тела необходимо обратиться
к врачу, желательно
сразу к хирургу или
колопроктологу. Доктор проведет диагностику,
назначит специальные
методы исследования, с
помощью которых можно
будет определить, есть ли
воспаление дивертикулов
(дивертикулит), если есть
– насколько оно серьезное
и как его лучше всего
лечить. Воспаление дивертикулов
– очень опасное
состояние. Стенка дивертикула
очень тонкая, и
если внутри него скапливается
гной, то, прорвавшись
сквозь стенку кишечника,
он попадет прямо в
брюшную полость. А это
уже перитонит – угрожающее
жизни состояние, и
если человеку срочно не
помочь, все может закончиться
смертельным исходом.
Нередко воспаление
дивертикулов приводит
к образованию воспалительных
уплотнений стенки
кишки (инфильтраты)
или образованию гнойных
полостей, которые могут
превратиться в свищи (каналы),
соединяя просвет
кишки с другими внутренними
органами – например,
с мочевым пузырем.
И хотя сами по себе дивертикулы
не имеют способности
к злокачественному
перерождению, но хронический
воспалительный
процесс в стенке кишки
может способствовать появлению
раковых клеток
в зоне воспаления и как
следствие – образованию
опухоли толстой кишки.
4.Лечение и профилактика
Людям с бессимптомным течением дивертикулеза не требуется специальное лечение. Однако им может быть рекомендована диета с высоким содержанием клетчатки, чтобы предотвратить дальнейшее формирование дивертикулов. Также не стоит использовать слабительные средства и клизмы для лечения дивертикулеза.
Дивертикулит – это довольно опасное состояние, требующее, как правило, стационарного лечения. В результате дивертикулита могут возникнуть серьезные осложнения. Большинство из них являются следствием разрывов или перфорации кишечной стенки. В этом случае часть содержимого кишечника может попасть в окружающую брюшную полость и стать причиной следующих проблем:
- Перитонит (болезненное инфицирование органов брюшной полости);
- Абсцессы, также связанные с инфицированием брюшной полости;
- Обструкии (закупорки кишечника).
В случае абсцесса может потребоваться удаление излишней жидкости путем ввода иглы в пораженную зону. Иногда необходима хирургическая операция, которая, в том числе, может заключаться в удалении части толстой кишки. Если в брюшной полости распространилась инфекция (перитонит), также проводится операция для очищения брюшной полости и части толстой кишки. Без лечения перитонит может быть смертельно опасным состоянием.
Инфекция может привести к образованию рубцов на толстой кишке, а рубцовая ткань в свою очередь может стать причиной частичной или полной блокировки кишечника. В особо серьезных случаях для восстановления проходимости кишечника требуется хирургическое лечение.
Еще одним осложнением дивертикулита является формирование свища. Вообще свищ представляет собой патологическое соединение двух органов или органов и кожи. При дивертикулите распространено образование свища между мочевым пузырем и толстой кишкой. Методом лечения этой проблемы является операция по удалению свища и пораженной части толстой кишки.
Лечение
Как лечить дивертикулез определяется индивидуально в каждом случае. Если симптомы не выражены, лечения не требуются — достаточно скорректировать питание.
Лечение дивертикулеза без осложнений предусматривает:
- Использование антимикробных препаратов и ферментов для улучшения пищеварения;
- Послабляющих средств;
- Спазмолитиков.
Лечение проводится амбулаторно. При остром и осложненном протекании болезни, если в первые 3-4 дня эффективность лечение недостаточная, проводится госпитализация и следующая схема лечения:
- Назначаются антибиотики на 7-10 дней;
- Промывается желудок, очищается кишечник;
- Используется свежезамороженная плазма;
- Вводятся кровезаменители для нормализации функций крови, солевые и электролитные растворы для получения дезинтоксикационного действия.
При осложнениях, опасных для жизни, проводят хирургическое вмешательство.
Операцию проводят, если у пациента:
- Тяжелая кишечная непроходимость;
- Длительное внутреннее кровотечение;
- Перфорация с перитонитом;
- Образовался кишечный свищ.
После операции следует ежегодно проходить осмотр и плановое обследование.
Медикаментозное лечение
- При неосложненном течении болезнь не требует использования медикаментозных препаратов. Необходимость принимать лекарства возникает в зависимости от клинических проявлений.
- При болях в животе применяют спазмолитические средства.
- При выявлении дисбактериоза — препараты, помогающие восстановить нормальную кишечную микрофлору.
- При постоянных запорах принимают препараты для усиления моторики желудка и кишечника: препараты лактулозы, вазелиновое или оливковое масло внутрь или в микроклизмах.
- При дивертикулёзе с клиническими проявлениями воспаления необходимо использовать весь комплекс лечебных мероприятий: послабляющую диету, спазмолитики; препараты, регулирующие моторную функцию кишечника, и средства, нормализующие состав бактериальной флоры кишечника.
Диагностика и лечение
Лечение дискинезии кишечника должно основываться на точной диагностике. У этого недуга неспецифические симптомы, поэтому врач должен исключить другие патологии ЖКТ. Есть несколько методов диагностики, широко применяющихся в гастроэнтерологической практике. К ним относят следующие:
-
лабораторные анализы: биохимический анализ крови, копрограмма, анализ кала на скрытую кровь, дисбактериоз, анализ кала на я/г, простейшие;
-
эндоскопические методы, ирригоскопия, ректороманоскопия, колоноскопия;
-
по показаниям — рентгенографические методы, МРТ, КТ.
Общими для обеих форм дискинезии кишечника рекомендациями выступают коррекция диеты, а также нормализация физической активности. При повышенном тонусе мускулатуры могут быть назначены спазмолитики. При ослабленной моторике, напротив, препараты для улучшения пищеварительной функции, ферменты, желчегонные лекарства. Кроме того, обязательно корректируются непосредственно проявления болезни: избавиться от запоров врач порекомендует с помощью слабительных (системного действия или местных), устранить диарею — путем приема противодиарейных средств. При повышенном газообразовании могут применяться препараты на основе симетикона
Иногда целесообразно использование сорбентов, но важно учесть их возможный крепящий эффект.
Есть также ряд немедикаментозных методов лечения. Они используются в качестве вспомогательных. Специалист может порекомендовать физиотерапию, иглорефлексотерапию, массаж, лечебную физкультуру, парафиновые аппликации и другие способы избавления от мучительных симптомов.
Многие исследователи и практики отмечают взаимосвязь между функциональным состоянием кишечника и психоэмоциональным фоном человека. Дискинезия может впервые возникать или обостряться на фоне стресса, депрессии, невроза, повышенной возбудимости и тревожности. Поэтому схема лечения дискинезии кишечника может включать рекомендации по нормализации душевного равновесия
Иногда важно обратиться к психологу или пройти курс психотерапии. Хорошо себя зарекомендовали арт-терапия, танцевально-двигательная и телесная терапия.
Лечением функциональных расстройств ЖКТ занимаются гастроэнтерологи клиники «Семейный доктор». Накопленный за годы успешной практики опыт позволяет нам предложить квалифицированную помощь и эффективное решение проблем с пищеварением. У нас вы можете пройти полный комплекс диагностических мероприятий и получить ценные рекомендации специалистов.
+7 (495) 775 75 66
Плановое хирургическое лечение дивертикулеза
Как правило, после однократного приступа дивертикулита выполнение хирургического лечения не показано, но может быть рекомендовано лицам моложе 45 лет. Решение о выполнении операции принимается индивидуально.
После успешного консервативного лечения двух и более эпизодов дивертикулита рекомендуется выполнение плановой операции. Ограничением показаний к выполнению плановой операции служит высокий анестезиологический и хирургический риски, установленные при осмотре пациента.
Плановое хирургическое лечение в обязательном порядке рекомендуется после консервативного лечения осложненного дивертикулита.
Плановое хирургическое лечение показано при наличии свищей.
Диагноcтика и лечение
Диагностикой дивертикулеза толстой кишки занимается врач-гастроэнтеролог. Для выявления болезни помимо осмотра необходимы:
- анализ крови;
- анализ кала;
- ирригоскопия — рентгеновское исследование кишечника с предварительным его наполнением контрастным веществом при помощи клизмы;
- колоноскопия — при помощи специальной гибкой трубки (колоноскопа) через задний проход осматривается участок кишки протяженностью до 1 метра. К проведению ирригоскопии и колоноскопии необходимо тщательно подготовиться.
Дивертикулит и его осложнения лечат в больнице, неосложненный дивертикулез — на дому.
Основная задача при лечении неосложненного дивертикулеза толстой кишки — нормализовать стул. Это позволяет предупредить образование новых выпячиваний и предотвратить воспаление дивертикулов. Прежде всего, назначается диета, богатая растительной пищей, рекомендуется прием пшеничных отрубей. Для уменьшения болей в животе назначают спазмолитические препараты (но-шпа и др.)
При развитии дивертикулита назначают антибиотики. Лечение кровотечения зависит от его интенсивности. Чаще всего используют специальные лекарственные средства, способствующие остановке кровотечения. При других осложнениях дивертикулеза (перфорация дивертикула или сужение просвета кишечника), а также при неэффективности терапевтического лечения используют хирургическое вмешательство. Чаще всего во время операции удаляют пораженный участок кишки.
Диета
Терапевтические эффекты диет с добавлением клетчатки до конца не изучены. Считается, что волокна:
- увеличивают объем стула и способствуют регулярному испражнению;
- действуют как пребиотики в кишечнике, питая полезные кишечные бактерии, в частности бифидобактерии и лактобациллы.
Микробиота кишечника действительно быстро меняется и реагирует на изменения в питании, особенно на клетчатку. Тем не менее данные о более высоком уровне клетчатки и добавках клетчатки при лечении дивертикулеза и профилактике дивертикулита неоднозначны. В настоящее время диетические добавки рекомендуются датскими и польскими руководящими принципами, в то время как итальянские руководства сомневаются в том, что добавки с клетчаткой сами по себе могут уменьшить симптомы LPG.
 Добавки с клетчаткой
Добавки с клетчаткой
Рекомендуется вводить препараты клетчатки одновременно с рифаксимином, в этом случае эффективность волокон в предотвращении рецидива симптомов острого дивертикулита составляет 29% (по сравнению с плацебо.
Народные средства
Рекомендуются следующие народные средства, способствующие нормализации стула и восстановлению функции кишечника:
- Порошок из семян моркови (для этого необходимо семена моркови тщательно измельчить и употреблять этот порошок несколько раз в день (2–3), запивая достаточным количеством воды — 200–300 мл).
- Рассол квашеной капусты или сок редьки (пить по несколько столовых ложек после еды, 1–2 раза в сутки).
- Настой из листьев алоэ (приблизительно 150 г измельчённых листьев залить 300 г мёда, полученную смесь настоять 24 часа, процедить и принимать по столовой ложке за час до еды).
- Льняное масло по 1 столовой ложке натощак ежедневно.
- Мятный чай (в обычный чай добавлять по 2–3 листика мяты).
Рак
Внутри сигмовидной кишки относительно часто развивается рак толстой кишки — 15–20% всех случаев, за которым следует рак прямой кишки. Патология чаще диагностируется у пожилых мужчин. Это результат генетической предрасположенности. На риск образования рака сигмовидной кишки в значительной степени влияют диета, курение и низкая физическая активность.
Еще одно сигмовидное новообразование, которое довольно часто здесь развивается, — это стромальная опухоль ЖКТ.
Риск развития рака сигмовидной кишки увеличивается после 50 лет: 9 из 10 людей, у которых диагностирован рак кишечника, имели возраст 50+.


