Хламидиоз: скрытая инфекция опасна для женщин, мужчин и детей
Содержание:
- Какие осложнения могут развиться, если не лечить хламидиоз?
- Профилактика Хламидиоза (хламидийной инфекции):
- Лечение Хламидиоза (хламидийной инфекции):
- Причина и эпидемиология
- Гонококковая инфекция (гонорея)
- Анализ на хламидиоз
- Как лечить хламидиоз у женщин
- Патогенез (развитие) хламидиоза
- Кто подвержен риску хламидиоза?
- Осложнения хламидиоза
- Возбудители хламидиоза
- Диагностика Хламидиоза (хламидийной инфекции):
- Этиология и пути заражения
Какие осложнения могут развиться, если не лечить хламидиоз?
Если заболевание не лечить, развиваются серьезные краткосрочные и стойкие осложнения. Как и само заболевание, осложнения часто протекают скрытно.
У женщин с нелеченным хламидиозом, инфекция может проникнуть из уретры до фаллопиевых труб (трубы несущие яйцеклетку из яичников до матки) — это вызывает (в 40% случаев) развитие воспалительных заболеваний органов малого таза (ВЗОМТ). ВЗОМТ приводит к стойкому повреждению фаллопиевых труб, матки и окружающих тканей. Хроническая тазовая боль, бесплодие и внематочная беременность – результат ВЗОМТ.
Женщины, больные хламидиозом, более подвержены заражению ВИЧ-инфекцией, риск возрастает почти в 5 раз.
Для профилактики развития серьезных последствий хламидиоза, необходимо ежегодное обследование на хламидиоз для всех сексуально активных женщин в возрасте 25 лет и младше. Ежегодное обследование необходимо женщинам старше 25 лет находящихся в группе риска (новый половой партнер, множественные половые партнеры). Все беременные женщины должны пройти обследование на хламидиоз.
Осложнения хламидиоза у мужчин развиваются редко. Инфекция иногда распространяется до придатков яичеки и вызывает боль, повшение температуры и, редко, мужское бесплодие (стерильность).
Редко, хламидийная инфекция может вызвать воспаление суставов в сочетании с поражением кожи, воспалением глаз и мочевыводящего канала – это так называемый синдром Рейтера.
Профилактика Хламидиоза (хламидийной инфекции):
По большому счету профилактика хламидиоза ничем не отличается от профилактики других инфекций, передающихся половым путем
Однако из-за того, что хламидийная инфекция в настоящее время чрезвычайно распространена, а протекает хламидиоз чаще всего бессимптомно, и заметить носителя хламидий «невооруженным взглядом» практически невозможно, профилактике хламидиоза нужно уделить максимальное внимание.
Лучший способ профилактики хлoмидиоза, равно как и других ИППП, — это изменение сексуального поведения. Это значит, что необходимо разборчиво относиться к выбору половых партнеров, не допускать случайных связей и пользоваться презервативом, если есть хотя бы малейшая неуверенность в здоровье партнера.
«Народные способы» защиты от ИППП, в частности от хламидиоза — такие, как спринцевание, обмывание наружных половых органов водой, использование хлорсодержащих антисептиков, не только очень ненадежны, но могут дать и обратный эффект
Дело в том, что во время спринцевания из влагалища вымывается вся микрофлора, в том числе и та, которая защищает слизистую от вторжения патогенных микроорганизмов. Так что косвенной профилактикой ИППП, в том числа хламидийной инфекции, можно считать поддержание на должном уровне иммунной системы организма, а также правильный уход за половыми органами. Поэтому соблюдение правил гигиены половых органов, регулярные обследования у врача на предмет состояния микрофлоры влагалища, а также здоровый образ жизни, который помогает поддерживать на нужном уровне иммунитет — все это тоже может считаться мерами профилактики множества заболеваний, передающихся половым путем, в том числе и профилактики хламидиоза.
Однако даже презерватив не дает 100% гарантию того, что заражение не произойдет. Поэтому людям, имеющим более одного сексуального партнера или не уверенным в его здоровье, необходимо хотя бы несколько раз в год посещать врача и сдавать анализы на ИППП, в том числе и на хламидиоз
Хорошо, если анализ на ИППП будет принято сдавать перед вступлением молодых людей в брак — это поможет укрепить здоровье молодых семей, что очень важно, если в будущем они планируют стать родителями.
Если анализ на хламидии для молодых супругов желателен, то при планировании беременности, такой анализ обоим супругам нужно сдать обязательно. Это очень важно для того, чтобы в случае необходимости пролечиться от хламидиоза до наступления беременности
Такой ответственный подход родителей к здоровью будущего человечка — лучшая профилактика хламидийной инфекции у плода и новорожденного.
Очень важно в целях профилактики хламидиоза обследоваться и лечить хламидиоз вместе с постоянным половым партнером, а также вместе со всеми членами семьи. В некоторых случаях, увы, приходится лечить хламидиоз даже у детей. Дело в том, что хламидиоз, как большинство ИППП передается не только половым путем, но и через кровь, постель, предметы туалета и т.д. Поэтому если один из членов семьи болен хламидиозом, то всем остальным необходимо сдать анализы и по необходимости пролечиться. До окончания курса лечения больной должен пользоваться только индивидуальными предметами гигиены.
Если постоянного партнера у больного нет, то при обнаружении хламидиоза следует обязательно поставить об этом в известность всех своих партнеров по сексу и членов семьи — это важно не только для того, чтобы они не заразились от больного, но и для того, чтобы сам больной, пролечившись, не заразился хламидиозом повторно. Известно, что риск развития осложнений хламидиоза при повторном заболевании хламидиозом существенно возрастает.
Лечение Хламидиоза (хламидийной инфекции):
Лечение хламидиоза в настоящее время сводится к использованию комплексного сочетания антибактериальной терапии, с включением современных препаратов последних поколений, проникающих через клеточную мембрану. В лечении хламидиоза применяются иммуномодуляторы, так как хламидии воздействуют на иммунную систему и угнетают её. В каждом конкретном случае хламидиоза должна составляться индивидуальная схема лечения, которая будет учитывать характер хламидийной инфекции, чувствительность хламидий к антибиотикам (определяется на основании показателя посева на чувствительность к антибиотикам), наличие сопутствующих инфекций, тяжесть и длительность хламидиоза, его локализацию — какие органы поразила инфекция.
В лечении хламидий необходимо использование ферментных препаратов, протеолитических средств, адаптогенов, витаминов, гепатопротекторов, препаратов — пробиотиков, защищающих желудочно — кишечный тракт от развития дисбактериоза. Не последнюю роль в лечении хламидиоза играет и местное лечение в виде инстилляций лекарственных средств в мочеиспускательный канал, ванночек, клизм, ректальных свечей, вагинальных тампонов и суппозиториев. Ферментные препараты назначаются с целью восстановления проницаемости мембран больных клеток, таким образом, в клетку поникает более высокие концентрации антибиотиков при меньших дозах их применения.
В лечении хламидий в последнее время в подавляющем большинстве случаев используются многочисленные физиотерапевтические воздействия: квантовая терапия, ультразвуковое воздействие, магнитное поле, инфракрасное излучение, токи переменной частоты, электрофорез, ионофорез лекарственных веществ.
Эфективность лечения хламидиоза зависит от пути введения лекарственных препаратов: внутривеннный и внутримышечные пути введения лекарств являются приоритетными, так как в этом случае повышается биодоступность препарата, и он максимально распределяется в клетках. Доза антибиотиков, использующихся для лечения хламидиоза, должна быть тщательно выверена, так как субтерапевтические дозы, а также некоторые группы лекарственных средств приводят к формированию форм хламидий, устойчивых к лечению и персистенции хламидий в организме.
Лечение хламидиоза, ассоциированного с гонореей, препаратами группы пенициллина может стать причиной рецидива хламидиоза или его бессимптомного носительства.
Хламидии часто сочетаются с другими ЗППП — сифилисом, гонореей, трихомониазом, микоплазмозом, уреаплазмозом, молочницей.
Сочетание хламидиоза с трихомониазом или гарднеллезом требует первоочередного лечения трихомониаза или гарднереллеза и только затем — хламидиоза. По окончании курса лечения хламидийчерез 20-25 дней проводятся контрольные анализы на хламидию.
При повторном обнаружении хламидий требуется дополнительный курс лечения хламидиоза. При отрицительном анализе на хламидиоз, контроль в последующем проводится 1 раз в месяц в течение 2 месяцев, у женщин — перед или во время менструации.
Хламидиоз считается излеченным при отсутствии клинических симптомов заболевания, морфологических изменений в области наружных и внутренних половых органов, стойкой нормализации лейкоцитарной реакции, наличию клинико-микробиологического излечения. Установление излеченности урогенитального хламидиоза следует проводить с учетом метода диагностики. Культуральное исследование, нельзя проводить ранее 14-20 дней после окончания антибиотикотерапии, чтобы не получить ложноотрицательный результат. Прямую иммунофлюоресценцию, ПЦР — (ДНК-анализ) нельзя выполнять ранее 3 — 4нед, чтобы не получить ложноположительных результатов из-за сохранения нежизнеспособных микроорганизмов или их остатков.
Чтобы предотвратить распространение хламидий, всех женщин перед родами и абортами проверяют на хламидиоз. Пары, собирающиеся планировать семью, должны в обязательном порядке обследоваться на скрытые инфекции, в том числе хламидийную. При обнаружении хламидий, лечение хламидиоза проводится обоим партнерам.
Если лечение хламидиоза начать сразу, в острой его форме, лечение обычно не бывает сложным и заканчивается, как правило, полным излечением. Если хламидиоз перешел в хроническую форму, либо постоянно рецидивирует, лечение этих форм достаточно сложное: хламидии успевают выработать «иммунитет» к стандартным методам лечения, и требуются дополнительные временные и материальные затраты на разработку успешной методики лечения этих форм хламидиозов.
Причина и эпидемиология
Mycoplasma hominis и Ureaplasma spp. – условно-патогенные микроорганизмы, которые при реализации своих патогенных свойств способны вызвать уретрит (U.urealyticum), цервицит (воспаление шейки матки), цистит, воспалительные заболевания органов малого таза (ВЗОМТ),а также осложнения течения беременности и послеабортные осложнения.
Лично для меня большой вопрос, как же достоверно определить, что осложнение беременности вызвано присутствием именно уреаплазм, если статистически они встречаются у 50-70% людей.
Частота обнаружения Уреаплазм широко варьирует в различных популяционных группах, составляя от 10% до 50% (по данным ряда авторов – до 80%, при этом обычно истинная патология не превышает 10%). (Примечание автора – обычно истинная патология не превышает 10%)
Экспертами ВОЗ (Всемирной организации здравоохранения, 2006г.) U.urealyticum определена как потенциальный возбудитель уретритов у мужчин, и, возможно, ВЗОМТ у женщин. В то же время, эксперты Центра по контролю и профилактике заболеваний США ( CDC, 2010г.) не считают доказанной наличие уреаплазм, как причину развития воспалительных процессов мочеполовой системы.
Гонококковая инфекция (гонорея)
Гонорея относится к инфекциям, передаваемым половым путем (ИППП).
Neisseria gonorrhoeae — грамотрицательная бактерия, принадлежащей к семейству Neisseriaceae, роду Neisseria.
Возбудитель гонореи, как и возбудитель урогенитального хламидиоза (Chlamydia trachomatis), имеет высокую тропность к цилиндрическому эпителию, поэтому поражает цервикальный канал, эндометрий, маточные трубы, уретру.
Неосложненная гонорея у мужчин протекает чаще всего в форме острого гнойного или гнойно-слизистого уретрита. Признаками гонореи у женщин является цервицит с гнойно-слизистыми выделениями. При аногенитальных и орогенитальных контактах возможно развитие проктита или фарингита.
Симптомы и проявления гонококковой инфекции, за небольшим исключением, неспецифичны, для постановки диагноза необходимы лабораторные исследования для выявления возбудителя гонореи.
У мужчин до 15% случаев гонококковой инфекции может протекать без клинической симптоматики, а у 5-10% не сопровождается и лабораторными признаками уретрита. У женщин доля бессимптомных форм гонореи может достигать 45-55%.
Как при клинически выраженных, так и при малосимптомных формах гонококковой инфекции при отсутствии лечения высок риск развития осложнений. У мужчин осложнениями гонореи являются стриктуры уретры, простатит, орхоэпидидимит; у женщин — эндометрит, сальпингит, сальпингоофорит, пельвиоперитонит, тубоовариальный абсцесс, внематочная беременность, трубное бесплодие.
Своевременно проведенное лабораторное исследование позволяет вовремя поставить диагноз и предотвратить развитие осложнений.
- Возбудитель гонореи (Neisseria gonorrhoeae), количественное определение ДНК
- Возбудитель гонореи (Neisseria gonorrhoeae), определение рибосомальной РНК методом NASBA
- Возбудитель гонореи (Neisseria gonorrhoeae), качественное определение ДНК
Анализ на хламидиоз
По причине малосимптомного течения инфекция часто обнаруживается случайно, на фоне других заболеваний, с которыми пациентка приходит к гинекологу. Сочетание нескольких методов диагностики хламидиоза позволит точно выявить возбудителя, форму и стадию процесса. В списке ниже представлена информация о том, какие можно и нужно сдавать анализы хламидиоз мужчинам и женщинам, в том числе и девушкам-девственницам, а также их стоимость.
Высокий процент достоверности результата дает одновременное использование этих методов диагностики:
- ДНК хламидии в соскобе (ПЦР анализ), в том числе в количественном исполнении,
- Иммуноферментный анализ на антитела к хламидиозу в крови,
- РНК микроба (НАСБА тест),
- Посев на хламидиоз с подбором антибиотиков.
Используемые в сочетании, они позволяют нивелировать некоторые недостатки друг друга при использовании их в отдельности (если хламидиоз не будет обнаружена в соскобе, антитела будут обнаружены в крови или посеве). К тому же ИФА дает также очень полезную для врача информацию о длительности и остроте инфекционного процесса в организме пациента. От этого нередко зависит тактика лечения.
Как сдать анализ на хламидии
Специальной предварительной подготовки к сдаче не требуется. Забор материала из урогенитального тракта и сдаче анализов на хламидиоз женщинам и девушкам-девственницам, не живущим половой жизнью, проводится в любой день менструального цикла, кроме самой менструации. Возможно взятие образцов из следующих мест:
«U» — уретра
«C» — шейка матки (кроме девственниц)
«V» — влагалище
«R» — прямая кишка
«O»- ротоглотка
Методы исследования мужчин:
- Культуральный анализ мазка из уретры (длительный и трудоемкий метод обнаружения микроорганизмов);
- Анализ ИФА, при котором возбудитель выявляется в крови (возможен ложноотрицательный результат);
- Метод ПЦР (высокая чувствительность, а значит и высокая достоверность метода);
-
НАСБА (РНК) анализ 0 высокая специфичность и раннее выявление микроба (через 10-15 дней после инфицирования).
Диагностика заболевания
Какие анализы можно сдать на хламидиоз и их стоимость, ₽
| Перечень исследований | Цена |
|---|---|
| ПЦР на хламидиоз | 450 |
| ПЦР на хламидиоз количественный | 850 |
| РНК анализ НАСБА | 2 500 |
| Посев на хламидиоз | — |
| Анализы крови | |
| Антитела IgA | 750 |
| Антитела IgG | 750 |
| Антитела IgM | 750 |
|
Комплексный анализ на хламидиоз: НАСБА РНК Хламидии / Гонококки / Микоплазма / Трихомонада |
7 550 |
home
Как лечить хламидиоз у женщин
Терапия заболевания должно быть комплексной, современными препаратами, по индивидуальной схеме, включая и местное воздействие на очаги поражения. Лечение раннего неосложненного хламидиоза обычно не представляет трудностей. Избавление от хронических и рецидивирующих форм обычно достаточно сложное.
Правила рациональной и эффективной терапии
Вылечиться от хламидиоза можно, если женщина обратится к хорошему гинекологу и пройдет правильное лечение. Внутриклеточное паразитирование хламидий обуславливает применение современных препаратов — антибиотиков, способных проникать и накапливаться в пораженных клетках и блокировать внутриклеточный синтез белка. Длительность антибиотикотерапии, описываемая в литературе противоречива. Рекомендуемая длительность схемы антибиотиков при хламидиозе основывается на временных параметрах цикла развития микроба и блокировании достаточного количества циклов репродукции возбудителя для санации организма. Причем наиболее важным моментом является назначение антибиотика и препаратов, к которым микроб чувствителен.
Нередко у больных хламидиозом анализы показывают различные нарушения иммунного статуса. В подобных случаях для повышения общей эффективности курса целесообразно включение в комплекс препаратов интерферона, индукторов интерферона, а также иммуноактиваторов.
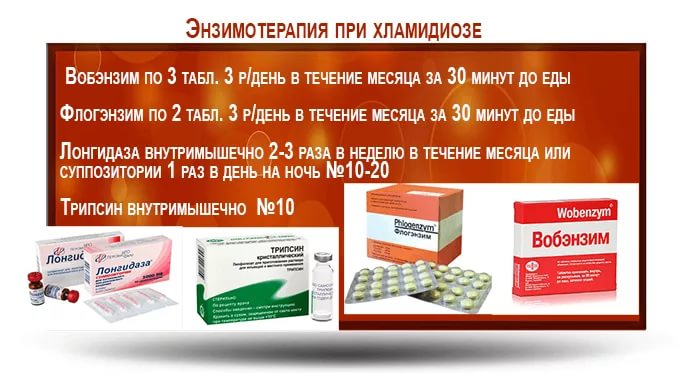
Важную роль в схеме лечения хламидиоза играет ферментотерапия. Она нормализует в очагах воспаления проницаемость мембран клеток, блокирует механизмы, запускающие аллергические реакции, обеспечивает противоотечный и анальгетический эффекты, раннее начало восстановительных процессов. Также ферменты усиливают действие антибиотиков, на 20-40% повышая их концентрацию в сыворотке крови. Одновременно показано назначение витаминов, адаптогенов, эубиотиков (лакто- и бифидобактерии).
warning Обратите внимание!
Лечение хламидиоза в Москве
Если Вам уже поставлен диагноз урогенитальной инфекции или беспокоят зуд, выделения из половых путей, не теряйте время. Сдача анализов на хламидиоз и лечение у грамотного гинеколога возможно в нашей клинике в Москве. Специалисты принимают ежедневно, с 10-00. Запишитесь к врачу прямо сейчас!
Патогенез (развитие) хламидиоза
ЦИКЛ РАЗВИТИЯ медленно размножающихся урогенитальных серотипов (мочеполовых разновидностей) хламидии занимает 48-72 часа.
Первоначальным ОЧАГОМ ХЛАМИДИОЗА у женщин чаще всего является слизистая оболочка канала шейки матки.
Хламидии прикрепляются к клетке, внедряются в клетку, ВНУТРИКЛЕТОЧНО РАЗМНОЖАЮТСЯ за счет ресурсов клетки и покидают клетку-хозяина, лизируя (растворяя, РАЗРУШАЯ) её оболочку.
Попадая в межклеточное пространство, хламидии прикрепляются к новым клеткам. Инфекционный процесс охватывает НОВЫЕ КЛЕТКИ.
Инкубационный (СКРЫТЫЙ) ПЕРИОД хламидиоза у женщин составляет 20-30 дней.
|
Таким образом, в течение первых 20-30 дней со дня заражения (незащищенного полового акта) достоверно выявить хламидии у женщин известными в настоящее время методами невозможно. |

Гибнущие клетки слизистой оболочки канала шейки матки выделяют цитокины (биологически активные вещества), что приводит к усилению кровотока, повышению проницаемости клеточных мембран и миграции лимфоцитов (иммунных клеток-защитников) в ткани. Таким образом ФОРМИРУЕТСЯ ВОСПАЛИТЕЛЬНЫЙ ОЧАГ.
ХЛАМИДИИ из очага воспалительной реакции МОГУТ перемещаться по лимфатическим сосудам в ближайшие лимфатические узлы и далее РАСПРОСТРАНЯТЬСЯ ПО ОРГАНИЗМУ.
Полагают, что хламидии могут СУЩЕСТВОВАТЬ ВО ВСЕХ органах и ТКАНЯХ, но тропными (характерными, «излюбленными») являются ткани мочеиспускательного канала, шейки матки, суставов и глаз.
ВАЖНОЙ биологической ОСОБЕННОСТЬЮ хламидии является способность трансформироваться при неблагоприятных для хламидии условиях в L-формы — промежуточные неактивные формы существования. В L-форме хламидии трахоматис СУЩЕСТВУЮТ НЕОПРЕДЕЛЕННО ДОЛГО, не размножаются, не разрушают клетку-хозяина, а лишь сохраняют свое присутствие, передаются при делении клеток человека от одной клетки к другой, таким образом расширяя ареал существования, будучи НЕЗАМЕЧЕННЫМИ при этом иммунной системой человека
В L-форме хламидии трахоматис СУЩЕСТВУЮТ НЕОПРЕДЕЛЕННО ДОЛГО, не размножаются, не разрушают клетку-хозяина, а лишь сохраняют свое присутствие, передаются при делении клеток человека от одной клетки к другой, таким образом расширяя ареал существования, будучи НЕЗАМЕЧЕННЫМИ при этом иммунной системой человека.
Реакция иммунной системы на хламидии у женщин может варьировать (изменяться) в зависимости от фазы менструального цикла (снижение активности иммунитета отмечается в течение 5-7 дней до начала менструации), применения оральных контрацептивов (все оральные контрацептивы снижают активность иммунного ответа), психоэмоционального и физического состояния (поздний отход ко сну и недостаточность сна, состояние внутренней неудовлетворённости («нервности»), отсутствие адекватного физического восстановления после работы и спортивных тренировок и т.д.).
Данные факторы снижают активность противоинфекционного иммунитета и способствуют первичной хронизации хламидиоза у женщин.
|
Таким образом, хламидии у женщин способны СКРЫТО СУЩЕСТВОВАТЬ неопределенно долго (ГОДАМИ), паразитируя внутриклеточно, ничем СЕБЯ НЕ ПРОЯВЛЯЯ (существуя в неактивной фазе ростового цикла), БЕЗ ОТВЕТНОЙ (противоинфекционной) РЕАКЦИИ со стороны иммунной системы человека. |
ЗАРАЖЕНИЕ хламидиозом женщин и носительство хламидий может происходить БЕССИМПТОМНО. Острая воспалительная реакция возникает редко.
Кто подвержен риску хламидиоза?
- Лица, практикующие традиционные и нетрадиционные половые контакты без презерватива.
- Молодые люди в возрасте до 25 лет.
- Все, у кого появился новый половой партнер.
Заразиться хламидийной инфекцией может любой сексуально активный человек. Это наиболее распространенное ЗППП, особенно среди молодежи. По оценкам специалистов, хламидиозом страдает 1 из 20 практикующих половые отношения юных девушек и молодых женщин в возрасте от 14 до 24 лет.
Молодые люди, практикующие активные интимные связи, подвергаются высокому риску заражения хламидиозом по сочетанию поведенческих, биологических и культурных причин, которые заключаются в следующем:
- Не пользуются презервативами постоянно.
- Переход от одного моногамного отношения к другому быстрее, чем вероятный период заражения хламидиозом, что увеличивает риск передачи.
- Увеличивает восприимчивость к хламидийной инфекции эктопия шейки матки.
Высокая распространенность хламидий среди молодежи объясняется отсутствием информации о заболевании и практики ранних профилактических осмотров и раннего скрининга инфекций.
Также подвержены риску хламидийной инфекции мужчины, имеющие половые контакты с лицами своего пола, поскольку хламидиоз передается при оральном или анальном половом акте. Среди МСМ, обследованных на ректальную хламидийную инфекцию, положительный результат варьируется от 3,0% до 10,5%. Среди МСМ, обследованных на хламидийную инфекцию глотки, положительный результат варьируется от 0,5% до 2,3%.
Осложнения хламидиоза
Без лечения хламидиоз распространяется на другие органы мочевыделительный системы и может вызвать серьезные осложнения как у женщин, так и у мужчин.
Осложнения хламидиоза у женщин
У женщин хламидиоз может распространяться на матку, яичники или фаллопиевы (маточные) трубы, вызывая воспалительные заболевания органов малого таза. Другим осложнением является воспаление шейки матки (цервицит) или бартолиновых желез (бартолинит) преддверия влагалища. В крайне редких случаях хламидиоз у женщин может вызывать реактивный артрит.
Хламидиоз — одна из основных причин воспалительных заболеваний органов малого таза у женщин. Это воспаление матки, яичников и фаллопиевых труб. Результатом воспаления нередко становится бесплодие, хронические боли в тазу, повышенный риск выкидыша и внематочной беременности. Воспалительные заболевания таза лечатся антибиотиками, при своевременно начатом лечении риск бесплодия снижается.
Хламидиоз может вызывать воспаление шейки матки (цервицит). При цервиците женщина не всегда догадывается о болезни, но вероятными симптомами могут быть:
- выделения крови во время или после полового акта;
- выделения крови между месячными;
- чувство дискомфорта в нижней части живота;
- выделения из влагалища;
- боль во время секса.
Хламидиоз может вызывать воспаление маточных труб (сальпингит). После воспалительного процесса внутри и вокруг труб образуются спайки, нарушающие их проходимость для яйцеклеток. Как правило, это становится причиной трубного бесплодия или внематочной беременности. Непроходимость маточных труб лечится хирургическим путем.
Воспаление бартолиновых желез (бартолинит) — еще одно осложнение хламидиоза. Бартолиновы железы выделяют слизистую жидкость, которая играет роль смазки во время полового акта. Они расположены по обе стороны преддверия влагалища. Хламидии вызывают воспаление и закупорку выводных протоков желез, что приводит к формированию кист. Воспаленная киста становится болезненной, кожа вокруг краснеет, может подниматься температура. В случае нагноения кисты и образования абсцесса назначается хирургическое лечение и антибиотики.
Осложнения хламидиоза у мужчин
Уретрит — это воспаление уретры — мочеиспускательного канала, который проходит по нижней стороне пениса. Симптомы уретрита:
- белые или мутные выделения из пениса;
- боль или жжение во время мочеиспускания;
- частые позывы к мочеиспусканию;
- раздражение и болезненные ощущения в кончике пениса.
Существуют различные причины уретрита, но хламидиоз является самым распространенной из них. Хламидийный уретрит лечится антибиотиками.
Основные симптомы эпидидимита — воспаления придатка яичка — болезненная чувствительность в этой области. Придаток яичка (эпидидимис) — это небольшой орган, расположенный сзади и сверху от яичка. Там созревают и накапливаются сперматозоиды. Если воспаление также охватывает яички, это называется эпидидимоорхит.
Попадание хламидий в придатки яичка может вызывать воспаление, опухание и болезненную чувствительность мошонки. В некоторых случаях происходит покраснение кожи. Инфекция может вызывать накопление жидкости в пораженной области и даже абсцесс (скопление гноя). Без лечения эпидидимит может приводить к бесплодию.
Реактивный артрит
Хламидиоз может вызывать реактивный артрит (воспаление суставов). У мужчин нередко боль в суставах сочетается с конъюнктивитом и уретритом.
Возбудители хламидиоза
Это хламидии — они представляют собой грамотрицательные бактерии, имеющие округлую форму. Хламидии поражают мочевую и половую системы и обладают способностью проникать в кишечник, вызывая нарушения кишечного биоценоза.
Из-за отсутствия возможности самостоятельно синтезировать АТФ, бактерии могут существовать только внутри клеток живого организма, причем чаще всего поражают цилиндрический эпителий мочеиспускательного канала и прямой кишки у мужчин и цервикального канала у женщин. Хламидии размножаются путем деления и имеют специфический для их группы антиген, что позволяет выявлять бактерии иммунофлюоресцентным методом.
Диагностика Хламидиоза (хламидийной инфекции):
Анализы на хламидиоз (диагностика хламидиоза) должны проводиться по нескольким направлениям в связи с уникальным биологическим циклом микроба и его ассоциациями с другими патогенными и условно-патогенными бактериями.
Урологи и венерологи чаcто наблюдают хронические заболевания мочеполовой системы (цервициты, эрозии, уретриты, вульвовагиниты, эндометриты, циститы, простатиты и др.) и, при отсутсутствии возможности комплексных лабораторных анализов , относят их к болезням с невыясненной причиной или банальным инфекциям. В этом случае лечение оказывается неэффективным и даже может привести к ухудшению патологического процесса, развитию осложнений (импотенция, бесплодие, внутриутробная инфекция и т.д.) и появлений стойких к лечению форм хламидиоза.
По результатам исследований, до 20% девочек-подростков переносят скрытую хламидийную инфекцию в течение 3-5 лет после первичного заражения. У 70% женщин симптомы хламидийной инфекции могут отсутствовать полностью. У мужчин в 40% случаев при негонококковых уретритах выявляются хламидии, причиной эндоцервицита у женщин в 37%, эрозии шейки матки — в 49% является наличие хламидийной инфекции.
В диагностике хламидиоза применяются следующие анализы: окраска по Романовскому-Гимзе — обнаружение цитоплазматических включений хламидий в эпителиальных клетках. Данный метод диагностики хламидиоза имеет низкую чувствительность — 10-15% и практически утратил свое значение в современной лабораторной практике. В анализах на хламидиоз имеет место метод прямой иммунофлюоресценции с использованием моноклональных антител против основного белка наружной мембраны хламидий. Этот метод диагностики хламидиоза прост, специфичен, высокочувствителен. Недостатком метода является то, что обнаружение наружной мембраны хламидий не является доказательством наличия жизнеспособного организма. Кроме того, этот анализ на хламидиоз недостаточно чувствителен при бессимптомной и малосимптомной инфекции.
Культуральный анализ на хламидиоз — является высокоспецифичным и чувствительным методом диагностики хламидиоза. Посев на среду Mc-coy является юридическим стандартом в диагностике хламидиоза. Использование этого метода диагностики хламидиоза ограничено высокой трудоемкостью, дороговизной, оснащением лабораторий и длительностью приготовления.
Иммуноферментный анализ на хламидиоз — относится к спектрофотометрическим методам диагностики хламидиоза. Этот метод прост и недорог, однако не лишен недостатков — возможность ложноположительных результатов, сложность контроля за качеством исследований, невысокая чувствительность и специфичность.
Анализ на хламидиоз методом полимеразной цепной реакции — по нескольким молекулам ДНК. Основные достоинства этого метода: высокая чувствительность и специфичность, простые требования к транспортировке, возможность выявить бессимптомную и малосимптомную инфекцию, быстрое получение результатов. На сегодняшний день этот метод наиболее чувствителен среди анализов на хламидиоз.
Транскрипционная амплификация — новый метод молекулярной амплификации хламидии трахоматис путем определения рибосомной РНК хламидии в эндоцервикальных образцах, уретральных образцах. Чувствительность этого метода диагностики хламидиозабудет чрезвычайно высокой — 99%, однако все исследования по широкому внедрению этого метода ещё не закончены.
К самым чувствительным анализам на хламидиоз относятся ПЦР (ДНК — диагностика) и культуральный анализ на хламидиоз на среду Mc-coy — это на сегодняшний день «золотой стандарт» диагностики хламидиоза. При обнаружении хламидиоза у одного из партнеров (риск заражения партнера -75-80%) необходимо сдать анализы на хламидиоз другим партнерам, даже в том случае, если у них нет никаких жалоб и симптомов, ведь бессимптомное течение хламидиоза не снижает риска его осложнений.
Этиология и пути заражения
Представители рода Хламидии (Chlamydiales) имеют морфологическое сходство с бактериями и обладают уникальным циклом размножения. Всего род включает 9 видов хламидий, 3 из которых вызывают хламидийные инфекции у человека:
- Chlamydia psittaci – вызывает зоонозные хламидиозы, передающиеся человеку с мясом, молоком, выделениями из мочеполовых органов, мочой и калом зараженных животных.
- Chlamydia pneumoniae – вызывают интерстициальную и мелкоочаговую пневмонию, фарингиты, бронхиты, болезни сердца. Инфекция передается воздушно-капельным путем.
- Chlamydia trachomatis – относится к группе инфекций, которые передаются половым путем, через кровь, лимфу, при участии сперматозоидов, внутриутробно или во время прохождения через родовые пути.
Крайне редко возбудитель передается через предметы обихода, постельное, белье и т.д. Chl. trachomatis имеют ряд серотипов: D-K (наиболее распространенные); A, Ba, Bu, C, L1-L3. В развитии патологии большую роль играют иммунные процессы. Повторяющиеся циклы внутриклеточного развития и инфицирования новых клеток стимулируют иммунный ответ и усиливают степень патологических повреждений.
Генитальные хламидии провоцируют развитие простатита, уретрита, орхита, венерической лимфогранулемы, бесплодия, болезни Рейтера, проктита, цервицита, цистита, эндометрита, бартолинита, конъюнктивита, фарингита, перигепатита и др. У новорожденных детей хламидии могут вызвать развитие вульвовагинита, проктита, конъюнктивита, назофарингита, ринита, артрита, пневмонии, врожденные патологии ЦНС и органов зрения.
При оральном сексе с зараженным партнером заболевание может развиваться в ротовой полости и горле. Оральный хламидиоз вызывает такие заболевания, как хламидийный бронхит, фарингит, пневмония, ангина и др.
Хламидии – это коккоподобные неподвижные грамотрицательные облигатные внутриклеточные организмы. В клетках хозяина являются энергетическими паразитами, так как не могут самостоятельно синтезировать АТФ. Микроорганизмы не относятся к нормальной микрофлоре человека, поэтому их обнаружение всегда свидетельствует об инфекционном процессе.


