Детская иммунология
Содержание:
- Как стать иммунологом
- Методы диагностики, которые применяет врач-иммунолог
- Когда следует обращаться к аллергологу
- Лечение заболевания
- Показания
- В каких случаях следует обращаться к иммунологу
- Симптоматика аутоиммунных заболеваний, диагностика и лечение
- Методы диагностики
- Классификация лимфаденита
- Виды болезни
- Методы диагностики иммунных заболеваний
- Как проходит лечение
- Особенности профессии
- Гематолог при беременности
- Сфера деятельности иммунолога
- Диагностика миопатии
- Особенности проведения терапии для детей
- Методы лечения
- А побочные эффекты есть?
- Рекомендации иммунологов
Как стать иммунологом
Чтобы стать иммунологом, нужно:
- Закончить ВУЗ по специальности «Лечебное дело» или «Педиатрия».
- Получить вместе с дипломом аккредитационный лист, сдав тестовые задания, экзамен и пройдя собеседование со специальной комиссии, состоящей из докторов наук и профессоров. Это даст право работать самостоятельно на амбулаторном или поликлиническом приеме.
- Год в обязательном порядке отработать в поликлинике или амбулатории, а затем, поступить в ординатуру (2 года) по специальности «Иммунология».
Также можно закончить вуз по специальности биология (биохимия) и стать ученым-иммунологом — в этом случае врачебная деятельность будет вам недоступна.
В процессе работы врачам начисляются квалификационные баллы, подтверждающие аккредитацию: за проведение сложных манипуляций, участие в научно-практических конференциях и семинарах, за публикацию научных статей, книг, защиту диссертации. Каждые 5 лет эти баллы суммируются и оцениваются аккредитационной комиссией. Если набрано достаточное количество баллов, то следующие пять лет можно работать по специальности дальше. При отсутствии достаточного количества баллов врач лишается права лечить. Подробнее об отмене интернатуры и аккредитации
Рост профессионализма, уровня знаний и опытности врача-иммунолога обычно отражается квалификационной категорией. Все категории присваиваются квалификационной комиссией в присутствии самого врача, на основании его письменной исследовательской работы, содержащей описание навыков и знаний. Сроки присвоения:
- более 3 лет стажа — вторая категория;
- более 7 лет — первая;
- более 10 лет — высшая.
Врач имеет право не квалифицироваться, но для карьерного роста это будет минус.
Также карьерному и профессиональному росту способствует научная деятельность — написание кандидатских и докторских диссертаций, публикации в медицинских журналах, выступления на конференциях и конгрессах.
Методы диагностики, которые применяет врач-иммунолог
- кожное тестирование с разнообразными видами аллергенов ( используется скарификационный метод или метод прик);
- аллерготест при помощи специальных пластин с нанесенными на них аллергенами (выявляет контактный аллергический дерматит на распространенные аллергены);
- цитологическое исследование соскобов из ротовой полости и с кожи наружного слухового прохода на грибки;
- анализ кала на дисбактериоз и чувствительность к бактериофагам;
- посевы крови, с кожи, из носа и т.д. для определения флоры и чувствительности к антибиотикам и бактериофагам;
- комплексную диагностику лекарственной аллергии (аппликационный, пероральный, скарификационный или внутрикожный тесты или тест ТТЕЭЛ);
- определение специфических IgE к причинно-значимым аллергенам;
- точную аллергодиагностику пищевой аллергии по сыворотке или плазме крови.
- Иммунолог может назначить исследование методом ПЦР для выявления инфекций бактериального, вирусного, микоплазменного и паразитарного характера, а также компьютерную спирометрию с использованием проб, помогающих выявить скрытый бронхоспазм.
По результатам обследования иммунолог назначает лечение в индивидуальном порядке.
Когда следует обращаться к аллергологу
Аллергия даёт симптомы, которые встречаются при других заболеваниях, но отличается она тем, что при удалении аллергена — болезнь перестаёт развиваться и быстро проходит. Но не обязательно заболеть для того, чтобы обратиться к аллергологу, информация о своём теле, выявленная с помощью анализов, не повредит и здоровому человеку. При болезни, визит к врачу будет полезен в следующих случаях.
- Если вас беспокоит насморк, текут слёзы, першит в горле, но температура при этом не повышается, и не чувствуется ломоты в теле, как бывает при простуде.
- При кожных проявлениях аллергии, отличить её от инфекционного заболевания может только врач. Хотя самостоятельно можно заметить, когда и после чего возникают высыпания, зуд и отёки на коже. Дерматолог лечит инфекционные болезни кожи, вызванные грибками и бактериями.
- Обязательная консультация аллерголога требуется, если пациента начали тревожить астматические приступы. Даже в случае неаллергической астмы, полезно будет воздействовать на вероятные аллергены, так как их действие может утяжелять болезнь. Бывает, что толчком к заболеванию астмой послужила аллергическая реакция, например, на лекарство, введённое через укол. В таких случаях необходимо устранить все возможные аллергены и утяжеляющие течение болезни факторы — пыль, сухость воздуха, сквозняки, духоту, отсутствие достаточной дозы витамина А в питании. Даже тяжёлые, запущенные формы астмы поддаются лечению такими методами.
- Консультация аллерголога желательна, если вы чувствуете недомогания, связанные с пищеварительным трактом, причём и в верхних, и в нижних его отделах. В случае выявления и устранения аллергена, болезненные симптомы исчезнут.
- Если вы болеете чем-либо, а симптомы стёрты, и назначенное лечение долго не помогает, консультация аллерголога поможет уточнить диагноз.
Лечение заболевания
Первичная форма заболевания предполагает:
- недопущение контакта с возможными источниками заражения.
- в периоды ремиссии ребенок может и должен вести нормальный образ жизни, поддерживать гигиену, посещать образовательное учреждение.
- если существует угроза инфекции, назначаются антибиотики широкого спектра.
- при наличии эффекта лечить ребенка нужно около 3-4 недель одновременно с приемом противовирусных, антигрибковых средств. Иногда противомикробное лечение растягивается на годы.
Скорректировать иммунодефицит можно, применяя иммунореконструкцию, заместительное лечение, иммуномодуляторы. При первичной форме патологии применяют иммуноглобулины, при вторичной используют иммунотропы, заместительную терапию, иммунизацию.
Крайне важна при первичной патологии изоляция ребенка от всех источников заражения. Когда нет обострений инфекций, ребенок может вести нормальный образ жизни. При первичном иммунодефиците на фоне общей недостаточности антител детей нельзя прививать от:
- кори;
- эпидемического паротита;
- полиомиелита;
- краснухи;
- ветряной оспы;
- туберкулеза.
Проживающим вместе с ребенком можно делать прививки только инактивированными вакцинами.
Противомикробное лечение заключается в приеме антибиотиков широкого спектра. При отсутствии быстрого ответа на терапию препарат меняют. Если же эффект есть, то принимать антибиотик ребенок должен минимум 3-4 недели. Лекарства вводятся внутривенно или парентерально. Одновременно назначают противогрибковые препараты и при показаниях – противовирусные, антипротозойные, антимикобактериальные лекарства. Противомикробная терапия может быть даже пожизненной.
При гриппе на фоне ИД обычно прописывают озельтамивир, ремантадин, занамивир, амантадин, ингибиторы нейраминидазы. Если ребенок заболел «ветрянкой» или герпесом, назначают ацикловир, парагрипп требует приема рибавирина. Перед стоматологическим лечением и операциями ребенок должен пройти курс антибиотиков для профилактики инфекции.
При серьезном вторичном или первичном Т-клеточном ИД нужно профилактировать пневмоцистовую пневмонию, в зависимости от показателей анализов крови. Для этого врачи обычно прописывают триметопримсульфометаксозол.
Важно! Любые лекарства должен назначать только врач, самолечение смертельно опасно для ребенка!
Способы коррекции недостаточности иммунитета:
- заместительное лечение;
- реконструкция иммунитета;
- иммуномодуляция.
Иммунореконструкция предполагает пересадку костного мозга или стволовых клеток, которые получают из пуповинной крови. При первичном ИД заместительная терапия – это чаще всего прием аллогенного иммуноглобулина, который в последние годы принято вводить внутривенно.
Лечение детей с первичным ИД с общими дефектами выработки антител
В этом случае проводится заместительная терапия иммуноглобулинами, которые вводятся внутривенно, и антибиотиками. Иммуноглобулины вводятся один раз в три-четыре недели пожизненно. Постоянная терапия антибиотиками нужна для профилактики бактериальных инфекций.
При обострении бактериальной инфекции назначаются антибиотики широкого спектра, вводимые парентерально. При гипер IgM-синдроме и общей вариабельной иммунной недостаточности (ОВИН) нужно постоянно принимать противогрибковые и противовирусные препараты. Они могут назначаться курсами. Это определяется врачом индивидуально. Если у ребенка Х-сцепленный гипер IgM-синдром, то ему показана пересадка костного мозга от HLA-идентичного донора.
Показания
Метод песочной терапии эффективен в первую очередь для детей, он рекомендуется тем, кто:
- переживает кризисы возрастов (3, 6-7, 13-15 лет);
- имеет заболевания ЦНС, опорно-двигательного аппарата;
- подвергается серьезным стрессам;
- страдает истерией, неврастенией;
- очень впечатлителен;
- пережил утрату близкого человека, насилие, унижение, серьезную травму – эмоциональную или физическую, стихийное бедствие;
- замкнут, скрытен, не умеет выражать эмоции и не общается со сверстниками;
- имеет задержки развития – речевого, физического, психомоторного;
- имеет нарушения зрения, речи, слуха, некоторые формы шизофрении;
- родился с аутизмом.
В каких случаях следует обращаться к иммунологу
Консультация иммунолога необходима в том случае, если часто мучают простудные заболевания, общее состояние здоровья значительно ухудшилось, а другие специалисты (терапевт или доктор другого профиля) не могут установить точный диагноз, а соответственно и подобрать лечение. Обязательно пройти консультацию у иммунолога необходимо при проявлении таких симптомов:
- Беспричинное небольшое повышение температуры тела, которое наблюдается на протяжении недели.
- Быстрая утомляемость, общая слабость организма.
- Высыпания на коже, ощущение зуда.
- Постоянная сонливость или, наоборот, бессонница, которая мучает довольно длительное время.
- Частые простудные заболевания, которые имеют затяжной характер.
- Часто наблюдаются гнойные заболевания носоглотки, полости рта или появляется герпес.
- Нарушения в работе желудочно-кишечного тракта (запоры или расстройства, тошнота, рвота).
- Значительные отклонения всех показателей в общем анализе крови (не имеет значения, повышены или понижены все данные).
- Отсутствие должной реакции организма на прием антибактериальных, противогрибковых, противовирусных препаратов.
Симптоматика аутоиммунных заболеваний, диагностика и лечение
У каждого недуга есть свои характерные симптомы, но некоторые из них типичны для большинства патологий. Пациента направляют к иммунологу, если у него появились:
-
боли в мышцах и суставах;
-
слабость, утомляемость;
-
субфебрильная температура или лихорадка;
-
кровоточивость, сыпь на коже.
Болезни аутоиммунного характера могут иметь тяжелое течение, приводить к серьезным нарушениям в работе органов и систем. Ревматоидный артрит, системная красная волчанка без адекватного лечения быстро прогрессируют, становятся причиной инвалидности пациента в молодом или среднем возрасте.
Чтобы подтвердить или опровергнуть наличие аутоиммунного заболевания, пациенту назначают анализы крови на аутоантитела, проводят аппаратную диагностику пораженных органов. Часто используются методы ультразвукового и рентгенологического исследования, биопсия, эндоскопия.
Лечение аутоиммунных заболеваний бывает консервативным и хирургическим. Пациенту назначают противовоспалительные препараты, кортикостероиды, иммуносупрессоры. Для очистки плазмы крови от аутоантител проводят плазмаферез, гемодиализ. В ряде случаев приходится прибегать к хирургическому лечению. Например, при аутоиммунном перикардите проводится перикардэктомия — хирургическое иссечение патологически измененной оболочки, которая окружает сердце.
При хроническом аутоиммунном тиреоидите, который протекает с осложнениями, может быть показано полное или частичное удаление щитовидной железы с последующей заместительной терапией.
Традиционные способы лечения аутоиммунных заболеваний имеют много недостатков. В этом направлении ведутся постоянные исследования. Один из новейших способов терапии заключается в пересадке определенного типа стволовых клеток. Специалисты отмечают, что этот метод имеет большие перспективы.
Методы диагностики
Прежде чем лечить конъюнктивит, нужно выявить, какой его тип присутствует у ребенка. Для этого сначала собирается анамнез заболевания, а затем назначаются лабораторные и офтальмологические обследования:
- биомикроскопия глаза;
- мазок с конъюнктивы с последующим цитологическим исследованием в лаборатории;
- анализ на уровень IgE и эозинофилов в крови;
- аллергопробы кожи;
- анализы на глистов и дисбактериоз;
- микроскопическое исследование слезной жидкости;
- бактериологическое исследование отделяемого гноя;
- соскоб на энтеробиоз.
Если подозревается аллергический вид заболевания, ребенку показана консультация аллерголога, который назначит дополнительные анализы.
Классификация лимфаденита
Классификацию лимфаденита проводят, ориентируясь на сочетание самых различных факторов, определяющих характер, форму и течение заболевания. Так, лимфаденит может быть:
(в зависимости от вида возбудителя)
- специфическим (вызывается возбудителями туберкулеза, сифилиса, чумы, а также грибами- актиномицетами и кандидами);
- неспецифическим (вызывается стафилококками, стрептококками и другими гноеродными микробами);
(в зависимости от длительности течения)
- острым;
- хроническим;
(в зависимости от характера течения)
- серозным (негнойным);
- гнойным;
(в зависимости от количества воспаленных лимфоузлов)
- одиночным;
- множественным.
Виды болезни
Герпетический кератит глаза – недуг, у которого офтальмологи выделяют несколько разновидностей. В первую очередь разделение происходит на первичную и послепервичную патологию.
Первичное заболевание характерно для детей. Оно провоцируется незрелостью иммунитета, а поражает не только глаза, но и все тело в целом.
| Послепервичное отклонение развивается у детей старше двух лет, а также у взрослых пациентов. Основная причина кроется в снижении защитных сил организма. |
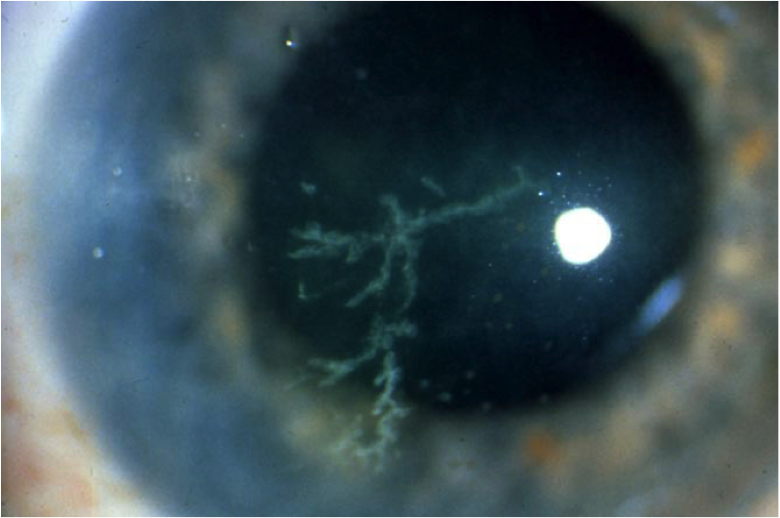 Помимо деления на первичную и послепервичную форму офтальмологи используют еще одну классификацию. В соответствии с ней выделяют:
Помимо деления на первичную и послепервичную форму офтальмологи используют еще одну классификацию. В соответствии с ней выделяют:
- древовидную форму, поражающую поверхностные слои, характеризующуюся образованием мелких пузырьков, которые после разрывов оставляют структуру, напоминающую дерево;
- дисковидный вариант, для которого характерно поражение глубоких слоев роговицы, сопровождающееся резким снижением зрения;
- метагерпетическая форма также сопровождается глубокими повреждениями стромы глаза, язвочки структурой похожи на реку;
- диффузный вариант напоминает дисковидный, но очаг поражения не обладает четко очерченными границами;
- кератоиридоциклит – разновидность, провоцирующая появление сильных болей из-за вовлечения в патологический процесс тройничного нерва.
Методы диагностики иммунных заболеваний
Для выявления иммунного заболевания и его грамотного последующего лечения необходимо изначально поставить верный диагноз. Для этого квалифицированные специалисты используют современные диагностические методики, которые подбираются согласно индивидуальным особенностям организма пациента. К таким методам относят:
- Общий анализ крови и мочи;
- Кожные аллергопробы;
- Проверка уровня иммуноглобулина (класс А, Е, G, M);
- Проверка интерферонового показателя, выявление реакции на иммунокорректоры;
- Серологические исследования и тд.
Исключительно после тщательного обследования состояния иммунитета компетентный врач может поставить диагноз и назначить действенное лечение того или иного заболевания. На сегодня для этого используются комплексные методы и лекарственные средства нового поколения, отличающиеся высокой эффективностью и позволяющие устранить причину заболевания в кратчайшие сроки. К таким можно отнести иммуностимуляторы, иммуномодуляторы, а также средства, активирующие работу В-лимфоцитов.
Как проходит лечение
Комплексное лечение плеврита у детей начинается только после постановки точного диагноза и полного завершения обследования. В первую очередь проводится купирование заболевания, которое спровоцировало воспаление в плевральной полости. Так как зачастую это пневмония, антибиотики позволяют достичь положительной динамики.
Также назначаются дополнительные лекарства, которые позволяют уменьшить проявление симптоматики болезни: жаропонижающие, противокашлевые, обезболивающие.
Если наблюдаются осложнения, например, дыхательная недостаточность, смещение органов средостения, либо в случаях, когда симптомы на фоне терапии не ослабевают в течение трех дней, проводится пункция. С ее помощью уменьшается объем выделений в плевральной полости. В случаях полного затемнения легкого, а также при сложных формах гнойного плеврита необходимо дренирование.
В большинстве случаев терапия приносит положительный результат, осложнения появляются довольно редко. Главное – вовремя обратиться за квалифицированной помощью.
Особенности профессии
Организм человека ежедневно подвергается негативному воздействию вирусов, бактерий, инфекций. Основная задача иммунолога – изучение реакции организма на такие атаки, разработка методов лечения, поиск синтетических и природных иммуномодуляторов. В обязанности этого врача входит выполнение следующих видов работ:
- диагностика заболеваний, составление карты лечения;
- контроль пациентов, пребывающих в стационаре;
- оказание экстренной медицинской помощи в случае форс-мажора, например, стремительного развития отека Квинке;
- применение современных методик профилактики, направленных как на лечение заболеваний, так и на общее укрепление иммунной системы;
- контроль правильности приема медикаментов, а также побочных реакций, вызванных лекарственными препаратами. Выполнение корректировки плана лечения в случае необходимости;
- работа в зоне вспышки эпидемии, сотрудничество с коллегами (вирусологи, бактериологи и иные);
- проведение экспертизы недееспособности/нетрудоспособности, работа с больничными листами;
- медицинский патронаж.
Он проводит компьютерную спирометрию и кожные пробы на аллергию, выписывает направления на анализы и выполнят расшифровку результатов, использует иные методы диагностики. Иммунология является перспективной сферой, ведь в услугах врачей этого профиля нуждаются все граждане – от младенцев до людей пенсионного возраста.
Гематолог при беременности
беременностигинекологиИменно анемия является наиболее частой причиной направления беременных женщин на консультацию к гематологу.женщин, у которых выявлены какие-либо отклонения в анализах свертываемости кровикоагулограммевыкидышуродам
беременных женщин, у которых были в прошлом или имеются в настоящем какие-либо заболевания крови или сосудовкровотеченийтромбоэмболийЖенщины, которые в прошлом более двух раз теряли беременностьзамершая беременностьЭКОпланированием следующей беременностизабеременетьЖенщинам, которые только планируют беременность и не имеют явных признаков заболеваний системы крови, рекомендуется получить консультацию гематолога при наличии следующих симптомов:
- Повышенное или пониженное количество лейкоцитов, тромбоцитов или эритроцитов, изменения в лейкоформуле, увеличенная или уменьшенная СОЭ или концентрация гемоглобина минимум в двух анализах крови (при этом нужно помнить, что такие изменения должны быть зафиксированы в двух анализах крови, которые сдавались последовательно. Например, первый анализ с нарушениями был получен в январе, а второй – в марте. Если между двумя анализами с нарушениями были анализы с нормальными результатами, то это не в счет, и в этом случае не нужно обращаться к гематологу).
- Увеличенный размер печени и/или селезенки (кроме случаев с имеющимся гепатитом).
- Длительное увеличение лимфатических узлов любой локализации.
- Кожный зуд на фоне отсутствия высыпаний и заболеваний кожи.
- Образование синяков и кровоподтеков при незначительных травмах, частые носовые кровотечения, обильное и длительное кровотечение при небольших порезах и ссадинах.
- Повышенная температура тела в течение длительного промежутка времени на фоне отсутствия инфекционных заболеваний.
- Перенесенные сосудистые заболевания (например, острые нарушения мозгового кровообращения, инфаркт миокарда, тромбоз глубоких вен, тромбоэмболия легочной артерии, тромбофлебит и т.д.).
- Наличие заболеваний сосудов у кровных родственников первой линии родства (мать, отец, родные братья, сестры).
- Необходимость приема гормональных препаратов.
Сфера деятельности иммунолога
Любой иммунолог должен знать о клеточных и молекулярных основах иммунных реакций, суть их регуляции, разбираться в иммунных механизмах. Однако сфера изучения иммунологии, как науки, настолько широка, что ее делят на несколько направлений, в которых и совершенствуется данный специалист. Итак, иммунология бывает:
- Инфекционная. Исследует иммунный ответ при инфекционных заболеваниях.
- Неинфекционная. Изучает реакцию иммунитета на неинфекционные антигены.
- Аллергологическая. Лечит аллергию со стороны иммунитета.
- Радиационная. Ее цель — восстанавливать иммунные функции после облучения.
- Трансплантационная. Занимается изучением проблем, связанных с пересадкой донорских органов.
- Иммунопатология. Разрабатывает лечение пациентов с явными признаками нарушений в работе иммунитета.
- Иммунохимия. Исследует иммунитет на химическом уровне.
- Эмбриоиммунология. Изучает проблемы несовместимости матери с плодом.
Диагностика миопатии
Болезнь выражается:
- нарастающей симптоматикой;
- отсутствием судорог и неврологических проявлений;
- избирательной локализацией;
- характерной «утиной» походкой.
Для точной диагностики в первую очередь собирается анамнез, выясняется, были ли случаи этого недуга в семье. Затем проводится осмотр неврологом, в ходе которого врач оценивает мышечный тонус, распространение слабости, наличие истончения мускулов, степень деформации тела, выраженность рефлексов, походку, просит ребенка сесть из положения лежа и встать из положения сидя.
Лабораторная диагностика включает:
- клинический анализ крови;
- биопсию мышц;
- проверку уровня гормонов щитовидной железы.
Также проводится генетическое обследование ребенка и близких родственников.
Особенности проведения терапии для детей
В процессе игр с песком ребенок проходит три этапа:
- Хаос. Сначала ребенок хочет использовать все фигурки сразу, он бессистемно расставляет их на песке. Этот этап длится в первые несколько занятий и, как правило, предполагает «проигрывание» травмирующей ситуации. Постепенно фигурок становится меньше, а их роли упорядочиваются.
- Борьба. Ребенок бессознательно переносит внутренние противоречия, конфликты, агрессию в песочницу. Иногда фигурки «убивают» друг друга, может даже идти «война». Однако потом появится главный герой, который наведет порядок.
- Выход из конфликта. Формы становятся осмысленными, сюжет не прерывается, ребенок успокаивается.
Методы лечения
Наиболее распространенные методы лечения лимфом:
- лучевая терапия;
- химиотерапия;
- радиотерапия;
- биологическая терапия;
- трансплантация стволовых клеток;
- хирургическое вмешательство.
Они применяются как в виде отдельных курсов, так и в комплексе. Выбор лечебной схемы зависит от вида опухоли и общего состояния больного.
Лечебная тактика
Индолентные лимфомы могут не требовать лечения, а только наблюдения онкогематолога. Терапия показана при первых признакахпрогрессированияпатпроцесса. При локализованныхопухоляхдостаточнорадиотерапевтического облучения пораженных структур. При генерализованных формах показана химиотерапия.
При агрессивном течении заболевания одна из наиболее эффективных лечебных схем – химиотерапия по протоколу СНОР в сочетании с иммунотерапевтическимипрепаратами из группы моноклональных антител. При высокоагрессивных видах опухолей может быть назначена высокодозная химиотерапия в сочетании с трансплантацией кроветорных стволовых клеток.
Лечение отдельных типов лимфом
Радиотерапия – излучение высокой мощности – в качестве самостоятельного лечения ЛГМ может быть оправдана в отдельных случаях – когда в процесс вовлечена одна, максимум две группы лимфатических узлов. Чаще ее назначают в комплексе с химиотерапией. На поздних стадиях заболевания метод показан в качестве паллиативного лечения.
Биологические препараты – моноклональные антитела – при лечении лимфомы применяют для активизации иммунной системы. Лучевую терапию проводят регионарно, в области вовлеченных в онкологический процесс лимфоузлов.
В некоторых случаях при лечении ЛГМ оправдано удаление селезенки. Если увеличенные лимфатические узлы сдавливают соседние органы,может быть показано их иссечение.
При рецидивах заболевания, а также с целью уничтожения раковых клеток, на которые не действуют стандартные дозировки лучевой и химиотерапии, назначают высокие терапевтические дозы, разрушающие вместе с опухолью ткани костного мозга. После такого курса показана трансплантация органа. Взятые заранее собственные либо донорские стволовые клетки формируют новую иммунную систему.
Хорошие результаты в лечении НХЛ демонстрирует также комбинация лучевой и химиотерапии. В некоторых случаях успешно применяют инновационную техникулюмбально-пункционного введения противоопухолевых антител.
НХЛ с агрессивным течением плохо поддаются лечению. Наиболее эффективный метод борьбы с этим заболеванием – пересадка костного мозга.
А побочные эффекты есть?
Есть. Так же как и у других эффективных методов лечения онкологических заболеваний — но они отличаются от нежелательных явлений при химиотерапии: причина их возникновения не токсическое действие самих препаратов, а сильный иммунный ответ. Нередко пациенты на иммунотерапии могут сталкиваться с усталостью, кашлем и тошнотой, теряют аппетит, а на коже может появиться сыпь. Реже эти лекарства могут вызывать более серьезные проблемы в легких, кишечнике, печени, почках и других органах. Обычно так бывает, если иммунитет начинает атаковать не только опухолевые клетки, но и здоровые. Пациенты, которые проходят лучевую терапию, также нередко испытывают усталость, у них могут быть проблемы с кожей, а люди, которые получают химиотерапию, сталкиваются с потерей волос, анемией, тошнотой и рядом других проблем.
«Улучшение прогноза выживаемости в подавляющем большинстве случаев перевешивает отрицательные реакции со стороны организма, — говорит врач-онколог международной клиники Медика24 Петр Сергеев. — Я обязательно всем пациентам отделения объясняю, чего можно ожидать и что не нужно этого бояться. Мы всегда следим за показателями пациента, мониторим его состояние. С нежелательными реакциями хорошо справляется симптоматическая терапия: есть противорвотные и обезболивающие препараты, глюкокортикостероиды. Мы умеем поддерживать работу почек и печени. В общем, можно сохранять хорошее качество жизни пациенту даже при длительной терапии».
Рекомендации иммунологов
Ввиду пассивного образа жизни и неблагоприятной экологической ситуации, складывающейся в современных реалиях, иммунная система человека первая страдает и происходит это повально.
Врачи фиксируют пониженный иммунитет практически у всех возрастов населения, начиная от самых маленьких детей.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Это явление может носить как сезонный, так и постоянный характер, благодаря некачественному питанию, постоянным стрессовым ситуациям, ограниченной физической активности, недосыпаниям, переутомлениям, неблагоприятным условиям труда и отдыха. Для повышения иммунитета и профилактики всевозможных болезней нужно тщательно планировать собственный жизненный ритм, больше гулять на свежем воздухе, не поддаваться стрессам, правильно питаться, спать достаточное количество времени в сутки и заниматься спортом. Все это является лучшей профилактикой иммунологическим катаклизмам любого организма.
Перед самостоятельными попытками повысить собственный иммунитет путем приема всевозможных иммуностимуляторов и поливитаминов, необходимо получить консультацию врача-иммунолога, отзывы которого свидетельствуют о несоответствии некоторых способов профилактики реальным потребностям организма. Не всем людям подходит одно и то же, чтобы укреплять иммунитет. Особенно явно это ощущается в случаях присутствующих поражений иммунной системы, когда самолечение не только может стать неэффективным, но и способно кардинально осложнить ход заболевания.
Важнейшим пунктом в деятельности иммунологов является прививание населения от различных инфекций. Врачи должны, кроме своей основной работы, еще и развенчивать многочисленные мифы о том, что прививки смертельно опасны, и убеждать прививаться и взрослых, и детей. При здоровом организме вакцина не несет в себе угрозы, а вот отказ от нее при возникновении поражающего вируса может стоить человеку и здоровья, и даже жизни
Особенно важно уберечь от иммунологических проблем детей с неокрепшими организмами, неспособными противодействовать болезнетворным факторам из вне
Таким образом, иммунолог – важнейший специалист современной медицинской науки, имеющий многопрофильный тип работы и способный лечить практически все органы и системы организма человека. При ослаблении иммунной системы люди чувствуют общее ухудшение состояния собственного здоровья, и это – первая причина посетить знающего иммунолога.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:


