Костная шпора. причины костной шпоры. когда нужно лечить костную шпору
Содержание:
- Лечение туннельного синдрома запястья
- 1 Что происходит с лодыжкой при подвывихе, и в чем отличие от вывиха?
- Видео
- Причины
- Особенности вывиха надколенника
- 2.Причины боли в ногах
- Причины
- Что показывает рентген голеностопного сустава
- Причины боли и припухлости в щиколотке ноги
- Вывих ноги: методы лечения
- 2.Остеомиелит у детей и взрослых
- Клинический случай разрыва связок голеностопного сустава.
Лечение туннельного синдрома запястья
Существуют следующие методы лечения туннельного синдрома (синдрома карпального канала):
1. Консервативное лечение
Если заболевание диагностировать и начать лечить на ранних стадиях, туннельный синдром может быть купирован без хирургического вмешательства.
Фиксация лучезапястного сустава: надевать на ночь ортез для фиксации кисти в физиологическом (нейтральном) положении. Это предотвращает ночное сдавление срединного нерва, что происходит, когда кисть согнута в запястье во время сна. Шины можно также носить во время работы, которая усугубляют симптомы.
- Медикаментозное лечение: Простые препараты могут помочь уменьшить боль, противовоспалительные препараты (НПВП), такие как нимесил, нурофен.
- Смена проф условий: Чтобы избежать положения кисти и действий, которые усугубляют симптомы в вашей профессиональной деятельности, врач может предложить сменить работу. Это может замедлить или даже остановить прогрессирование заболевания.
- Стероидные инъекции: кортикостероидные препараты часто дают облегчение, но симптомы могут вернуться. Препарат вводят непосредственно в карпальный канал.
Если консервативные методы не эффективны в течении 6 месяцев, рекомендуется хирургическое лечение туннельного синдрома запястья.
2. Хирургическое вмешательство
Решение о проведении операции основывается главным образом на выраженности симптомов. В более тяжелых случаях, хирургическое вмешательство проводят сразу, потому что консервативные методы лечения туннельного синдрома вряд ли помогут.
Существует традиционный метод операции — «открытая», когда кожа рассекается непосредственно над карпальной связкой. И существует миниинвазивная методика эндоскопического рассечения карпальной связки, которая выполняется через мини доступ с использованием камеры и специальных инмтрументов.
Хирургическая техника. В большинстве случаев, операция выполняется в амбулаторных условиях под местной анестезией.
Во время операции рассекается карпальная связка (поперечная связка запястья) тем самым осуществляется декомпрессия срединного нерва.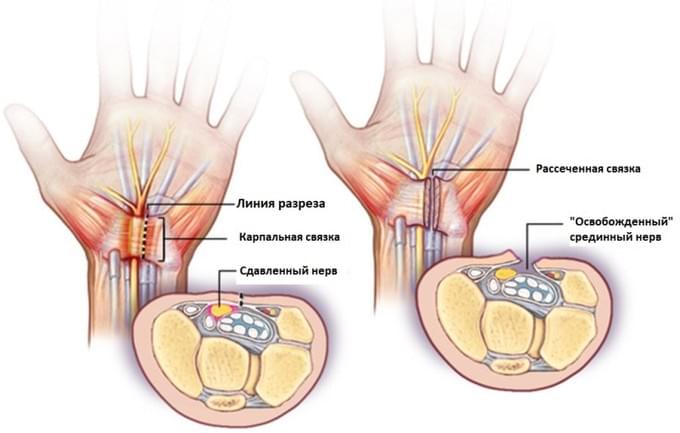
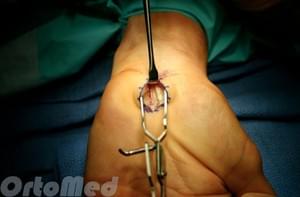
Восстановление. Незначительную боль, отек, скованность в кисти можно ожидать после операции. Для уменьшения возможных послеоперационных последствий, вам будет разработаны индивидуальные реабилитационные программы, включающие в себя целый комплекс мероприятий для качественного восстановления функции кисти.
Незначительные боли в ладони сохраняются обычно в течение нескольких месяцев после операции. Это время нужно нервным волокнам для восстановления.
Вождение автомобиля, ваши повседневные дела могут быть разрешены доктором уже через несколько дней после операции. Так же врач определит, когда вы можете вернуться к работе.
Долгосрочные результаты. Симптомы карпального туннельного синдрома большинства пациентов уменьшились сразу после операции, но полное восстановление может быть постепенным.
Полное восстановление может занять от 1 месяца до года, в случае если заболевание имеет давние сроки и выраженную симптоматику.
Читайте так же статью про заболевание: контрактура Дюпюитрена.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
1 Что происходит с лодыжкой при подвывихе, и в чем отличие от вывиха?
При такой травме происходит смещение голеностопного сустава за счет растяжения или, реже, разрыва связочного аппарата, который фиксирует сустав в пазе. Отличие подвывиха от вывиха – он протекает гораздо мягче, и нередко вправляется самостоятельно.
Например, пациент, находясь в шоке, может пытаться разработать ногу после травмы, и иногда это оканчивается самостоятельным вправлением сустава в паз. При полноценном вывихе это практически исключено: смещение более серьезное, и попытки пошевелить ногой приведут к мучительной боли.
Однако это не означает, что подвывих всегда протекает безболезненно: боль ощущается и при нем. В некоторых случаях (при ДТП, падении с высоты, неудачных прыжках) он может сочетаться с переломом или с раздроблением голеностопного сустава (правда, в этом случае основной проблемой является уже не подвывих). Особенно серьезно подвывих протекает у детей и у людей преклонного возраста в силу физиологических особенностей. Детям сложнее усидеть на месте, и они вскоре могут снова получить травму. А у пожилых сам процесс заживления может занять намного больше времени, чем у молодого организма.
1.1 Классификация травм
Подвывихи лодыжки классифицируются на две группы: по стадии заболевания (в том числе по количеству осложнений) и по типу повреждения.

Подвывих голеностопа
Классификация по стадии:
- Стадия №1. Отмечается разрыв отдельных мышечных и сухожильных волокон, присутствует отечность и воспаление, но незначительные. Наблюдается частичная иммобилизация, болезненный синдром умеренный.
- Стадия №2. Отмечается частичный разрыв связочного аппарата. Отечность обширна, распространяется по всей площади стопы. Боли сильные, наблюдается частичная, но выраженная иммобилизация конечности.
- Стадия №3. Наблюдается полный разрыв связочного аппарата, боли очень сильные, особенно при попытке шевелить поврежденной ногой. Развиваются гематомы, сильный отек, наблюдается полная иммобилизация голеностопа.
Классификация по типу повреждения:
- наружный подтип – происходит смещение стопы кнаружи, обычно с подвывихом ладьевидной кости;
- внутренний – происходит смещение вовнутрь (кнутри), обычно с вывихом большого пальца;
- задний – происходит смещение в сторону пятки (кзади), такой подвывих больше свойственен детям, нежели взрослым;
- передний – происходит смещение кпереди;
- верхний – травма возникает при неудачных прыжках, часто развивается двухлодыжечный или, несколько реже, трехлодыжечный перелом (из-за чрезмерной нагрузки).
1.2 Причины получения
Основные причины травмы:
- Чрезмерная нагрузка на переднюю или заднюю часть голени.
- Удары в область голеностопного сустава (в том числе ногой другого человека, к примеру, в спарринге).
- Неудачное приземление – обычно при подвороте стопы. Но травма может произойти даже при нормально поставленной стопе во время приземления.
- Нередко травма возникает при неудачном шаге, особенно у женщин, идущих на длинных каблуках, или у спешащих людей.
1.3 Чем это опасно: осложнения, последствия
Основная опасность – частичная или полная иммобилизация голеностопного сустава, что чревато инвалидностью или хромотой. Такие осложнения встречается у людей преклонного возраста из-за старческих нарушений работы регенеративной системы организма. У молодых людей при своевременном вправлении, адекватном лечении и отсутствии дополнительных повреждений обычно сустав заживает нормально. Однако в будущем увеличивается риск заполучить повторную травму: даже спустя годы восстановившийся голеностоп уже будет менее устойчив к нагрузкам, чем здоровый.

Анатомия голеностопного сустава
Может также развиваться привычный подвывих, при котором при повышенной нагрузке может произойти повторный подвывих или даже вывих. Данное осложнение обычно лечится оперативным путем. К счастью, такое случается нечасто (привычные подвывихи и вывихи свойственны плечевым суставам).
Сама по себе травма может привести к разрыву сосудов и, что еще опаснее, нервных узлов. Если сосуды можно сшить, то нервные узлы обычно нет, а заживают они очень долго. То есть пациент может годами мучаться с парестезиями (онемением в поврежденной стопе), а иногда и всю оставшуюся жизнь.
Видео
Чтобы нога оставалась в неподвижном состоянии после вывиха, необходимо наложить на голеностопный сустав фиксирующую повязку. Понадобится эластичный бинт. Повязка не должна быть пережимать кровоток. Процедура начинается с обматывания верхней части голени, сантиметров на 10-15 выше голеностопного сустава. Используется методика перекрещивания, а повязка накладывается на всю поверхность лодыжки и стопы до фаланг пальцев по схеме, приведенной на фото выше. Рассмотреть процесс и разобраться в механизме действий вы сможете, посмотрев наше видео:
 Растяжение голеностопа Наложение правильной повязки
Растяжение голеностопа Наложение правильной повязки
Смотреть видео
Обезболивание
В первые минуты после вывиха приложите к месту травмы лед. Домашняя криотерапия способствует снятию отечности и онемению. Лечение холодом эффективно в первые двое суток с момента вывиха. Длительность процедуры не должна превышать 15 минут за сеанс во избежание обморожения тканей. Не допускайте прямого контакта кожи голеностопного сустава и льда, воспользуйтесь хлопковым полотенцем.
Для уменьшения боли и воспаления, примите таблетку противовоспалительного нестероидного препарата (НПВП) в дозировке, соответствующей вашему весу, возрасту:
- «Анальгин», «Кетанов», «Пенталгин» – мощнейшие анестетики, которые уберут боль;
- «Ибупрофен», «Найз», «Нимесулид» – помогут снять отечность, уберут воспалительный процесс;
- «Троксевазин» – ускорит заживление гематомы.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Особенности вывиха надколенника
Вывих надколенника – это довольно распространенное повреждение, возникающее в результате падения на колено или при ударе, как правило, при наличии соответствующих анатомических особенностей. Обычно происходит в наружную (латеральную) сторону. При этом может случиться разрыв собственной связки надколенника, нарушение хрящевых структур. Факторы, которые располагают к возникновению патологии, довольно часто остаются незамеченными до непосредственно самого инцидента, и никоим образом не проявляют себя. Наиболее часто травмы происходят в молодом возрасте, преимущественно у представительниц женского пола. Это связано с особенностями коленного сустава. Больше подвержены вывиху люди с имеющейся вальгусной деформацией нижних конечностей (х-образные) или дисплазией соединительной ткани.
2.Причины боли в ногах
Есть несколько категории проблем, которые могут вызвать боль в ногах, дискомфорт и другие вышеперечисленные симптомы. Попробуем разобраться подробнее.
Во-первых, дело может быть в проблемах с кожей ног. Симптомы и вызывающие их заболевания могут быть такими:
- Если во время ходьбы возникает ощущение, что вы ходите по камням, гальке – дело может быть в подошвенных бородавках в нижней части ноги;
- Участки плотной и жесткой кожи на пятках могут появляться из-за мозолей, волдырей на коже или нагрубания кожи из-за неудобной обуви, ходьбы босиком;
- Покраснение, шелушение кожи, жжение и зуд между пальцами ног или на нижней части ноги – признаки грибка стопы (микоза). Еще одна возможная причина — дерматит из-за обуви, которую вы носите;
- Краснота, опухлость и болезненность кожи вокруг ногтя могут быть симптомами вросшего ногтя или инфекции в области ногтей (паронихия);
- Краснота, опухоль ступней, боль в ступнях при ходьбе или при ощупывании – признаки возможной бактериальной инфекции. Заразиться можно в общественных душевых, бассейнах и других похожих учреждениях.
Суставы пальцев ног – очень уязвимый участок. И именно с суставами пальцев ног бывает больше проблем, чем с любыми другими суставами в теле.
- Боль в суставе большого пальца ноги, покраснение, отек и повышенная чувствительность, которая внезапно появляется в суставе большого пальца ноги, может быть вызвана подагрой. Такие же симптомы могут появляться из-за инфекции;
- Если у вас есть опухоль или шишка у основания большого пальца, это может быть бурсит большого пальца стопы;
- Шишка на внешней стороне мизинца может быть из-за бурсита;
- Боль в суставах пальцев ног, скованность и отек – общие симптомы бурсита, артрита, волчанки или подагры.
Боль в ноге может появляться в передней части ступни или в пятке.
- Острая боль в нижней части пятки может быть вызвана подошвенным фасцитом;
- Боль в задней части пятки или в лодыжке – симптомы тендопатии ахиллесова сухожилия, или как его еще называют – ахиллесова тендинита;
- Боль, которая усиливается до или после тренировок, но уменьшается во время физических упражнений, может быть вызвана переломом кости в ноге (как правило, плюсневой кости);
- Небольшие костные наросты под пяточной костью, вызывающие боль в пятке, могут быть пяточной шпорой;
- Боль в средней части стопы появляется из-за плоскостопия;
- Боль в пятке в задней части или шишка в этой области – симптом одного из видов бурсита.
Многие заболевания могут влиять на нервы стопы, вызывая боль в ступне, онемение, покалывание и жжение.
- Боль в ступне, жжение, покалывание или онемение между пальцами ног, особенно между третьим и четвертым пальцем, и те же ощущения в передней части стопы могут появляться из-за опухоли или утолщения нерва в передней части стопы;
- Боль, онемение или покалывание, которое начинается в спине или ягодицах и двигается вниз по ноге, может быть вызвана пояснично-крестцовым радикулитом из-за защемления нерва;
- Слабость и боль в голеностопном суставе, которая часто сопровождается онемением, могут начаться из-за защемления нерва в лодыжке (тарзальный туннельный синдром) или ишиаза;
- Жжение в ногах, онемение и потеря чувствительности появляются из-за плохой циркуляции крови. С этой проблемой чаще сталкиваются люди с диабетом или заболеваниями периферических артерий.
Как вы видите, причины боли в ногах, боли в ступнях, лодыжках, пальцах ног, а также причины других дискомфортных ощущений в ногах могут быть самыми разными. Поэтому при появлении таких симптомов, как боль в ногах, отеки ног, судороги в ногах, чувство жжения, онемения, покалывания в ногах и пальцах ног, бледность или посинение ног, нужно обратиться к хорошему врачу. Специалист поможет установить причину неприятных ощущений в ногах и подскажет, как с ними справиться.
Причины
Основные этиологические факторы – растяжение или перенапряжение из-за чрезмерной нагрузки на связочный аппарат сустава, что вызывает растяжение или разрыв связок. Перенапряжение возникает из-за повторяющихся микротравм мягкотканых структур, нарушающих локальную капиллярную микроциркуляцию с изменением структуры волокон. Проблема сопровождается инфильтрацией (проникновением) в ткани жидкостей и клеточных элементов.
 |
| Механизм повреждения связок голеностопного сустава. Схема |
Записаться на лечение
Частичные разрывы соединительных волокон происходят из-за неправильного положения стоп, бытовых и спортивных травм. Около 20% людей, чья деятельность требует долго стояния на ногах, жалуются на рецидивы. Среди спортсменов количество суставных травм достигает 50%.
-
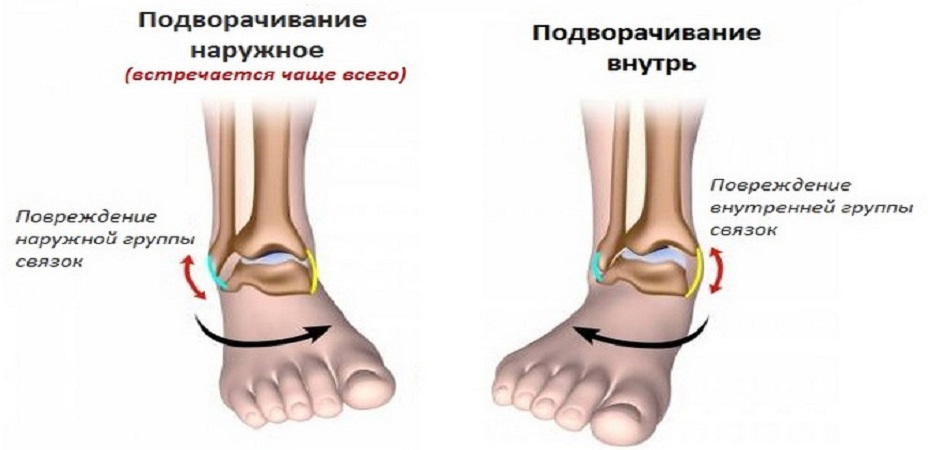
При подворачивании подошвы к себе страдают таранно-берцовые мягкотканые структуры.
-
Выворот наружу часто заканчивается растяжением, переломом в медиальной лодыжке или головке малоберцовой кости ниже колена.
-
Подвороты наружной части стопы травмирует латеральную группу, сдерживающую избыточную супинацию лодыжки.
-
При фиксированной ноге и смещении центра тяжести вперед в момент сгибания голени страдает ахиллова сухожилие.
Эпизодически повторяющиеся травмы нарушают стабильность суставов, в итоге приводят к износу костной ткани.
Кроме травматических причин существуют и дегенеративные, возникающие из-за физиологических изменений. С возрастом из-за низкой выработки коллагена снижается структурная плотность, эластичность волокон. Микротравмы и инфекции, деформирующие нагрузки приводят к воспалению и появлению наростов на костях – остеофитов.
Исходя только из симптомов растяжения связок голеностопа, вынести заключение о состоянии больного невозможно. Нужна дифференциальная диагностика, исключающая вывих и внутрисуставной перелом. При отсутствии проведения определенных информативных мероприятий, определяющих степень разрыва и очаг поражения, легко ошибиться в выборе метода терапии.
Диагностика
Прежде чем приступить к лечению растяжения связок голеностопа, больного направляют на рентген. Снимки в двух проекциях с разогнутой и согнутой нижней конечностью помогают составить клиническую картину. Для оценки стабильности таранно-берцовых волокон травматолог параллельно проводит тест. Одной рукой создает сопротивление при движении лодыжки, другой держит пятку и двигает ее вперед. Для определения проблем малоберцовой кости, отрывных переломов плюсневых и таранных костей эксплуатируют более информативные диагностики.
Ультразвуковое обследование
С помощью высокочастотных волн специалисты обнаруживают участки, вовлеченные в патологический процесс. На мониторе можно увидеть признаки растяжения связок голеностопа:
-
Утолщение связки, потерю в жировой клетчатке эхогенности – способности отражать акустический звук за определенный интервал времени.
-
При частичной травме отчетливо видны гематома и набрякшие ткани.
-
При полном разрыве во влагалище сухожилия присутствует жидкость. При этом имеются нарушения в движении волокон, видна их прерывистость. В синовиальной капсуле наблюдается много выпота.
-
При старой травме видны поврежденные соединительные ткани, фиброзные участки.
Если долго не проходит растяжение связок голеностопа дополнительно сканируют мягкие ткани. Это позволяет определить состояние фиброзной капсулы, сосудов, поверхности костей, объем выпота.
Магнитно-резонансное сканирование
Его назначают при отсутствии возможности дифференцировать патологию другими методами. Оно показывает:
-
состояние сухожилий после растяжения связок в голеностопном суставе:
-
переломы;
-
кровоизлияние в суставе (гемартроз);
-
воспаление;
-
артрозные деструктивно-дистрофические изменения;
-
гнойные инфекции и другие патологии.
Что показывает рентген голеностопного сустава
Голеностоп страдает очень часто, поскольку стопы принимают на себя максимальную нагрузку при прямохождении. Рентген этот сустава делают обычно в трех проекциях, с нагрузкой или без нее: боковой, косой снимок и рентген пяточной кости. Иногда для уточнения диагноза и оценки состояния мягких тканей дополнительно назначают КТ или МРТ.
Рентген позволяет диагностировать:
- травмы;
- артроз голеностопа;
- артрит, синовит, подагру;
- врожденные анатомические нарушения;
- остеофиты – пяточные шпоры;
- плоскостопие;
- нарушения обмена веществ и др.
Рентген-снимок хорошо показывает состояние костей стопы
Причины боли и припухлости в щиколотке ноги
Стремительный ритм жизни, активные занятия спортом, значительные физические нагрузки, лишний вес – это факторы, подвергающие сочленение риску травматизации. В случае с голеностопом добавляется еще неудобная дамская обувь.
Если нога подвернулась, то велика опасность получить ряд неприятных последствий в виде:
- растяжений сухожилий;
- надрыва и разрыва связок;
- подвывиха кости;
- вывиха сочленения.
Если человек подвернул ногу и у него опухла щиколотка, следует выяснить, какая именно травма так сказалась на состоянии конечности.
- Растяжение – повреждение закрытое, при этом волокна, составляющие связку, разрываются, пациент чувствует боль и дискомфорт, но с трудом ходить может. Понадобится от двух недель, чтобы связки восстановились
- Надрыв и разрыв связок – более серьезное и болезненное повреждение. Ходить нельзя, голеностоп опухший. Дотрагиваться, а уж тем более наступать на конечность, нельзя. Если произошел разрыв – человек слышит хлопок, за которым следует резкий болевой синдром. Самостоятельно эти травмы не вылечить, необходимы терапевтические и хирургические меры, ношение фиксирующей повязки сроком до полутора месяцев
- Легче всего обходится ушиб щиколотки. Она также опухает, но что нужно делать, с детства знает каждый. Необходимо дать ноге покой и приложить холодный компресс. При подозрении на более серьезную травму – обратиться к врачам
- Если произошел подвывих кости, то голеностоп несколько смещается и травмируется связочный аппарат. Вполне вероятно, что консервативными методами обойтись не получится, и понадобится операция
- Вывих сустава характеризуется сильным смещением (до 40 градусов) кости и травмой капсулы сочленения. Боль нестерпимая, опухает очень сильно, конечность выходит из строя, пока ее не вправят. Это можно делать только после обезболивания, и не в домашних условиях. При значительных повреждениях капсулы прибегают к помощи хирурга
- Перелом голеностопа может быть со смещением кости и без него, открытого и закрытого типа. Лечение займет от месяца и более
В связи с тем, что травмы данного сочленения довольно многочисленны, ответом на вопрос: вывихнула ногу, опухла щиколотка, что делать, будет – не лечиться самостоятельно и не пускать дело на самотек. Хронические травмы, даже незначительные со временем становятся причиной артритов и артрозов, а эти недуги практически неизлечимы и опасны инвалидизацией.
Как правило, голеностоп реагирует на повреждения резкой болью, отеканием лодыжки или всей стопы, возможны гематомы, из-за которых ступня увеличивается в несколько раз. Если стопа приобрела неестественное положение, пытаться вправить ее самим нельзя. Это может делать только квалифицированный специалист. Прикладывать тепло, греть травмированное место запрещено.
Вывих ноги: методы лечения
В зависимости от тяжести заболевания терапия может дополняться лекарственными препаратами. К дополнительным лечебным мероприятиям относятся методы физиотерапии.
Обертывания для ног
Медикаментозная терапия
При диагностировании растяжения легкой или средней степени тяжести назначают ряд лекарств. Основу фармакологического лечения составляют обезболивающие и противовоспалительные препараты местного действия.
При сильной боли желательно принять сильные обезболивающие. Часто назначают «Кеторол», «Ибупрофен», «Солпадеин». Некоторые из них также обладают противовоспалительным действием.
Физиопроцедуры
Методы физиотерапевтического воздействия назначают через два-три дня после укорочения сустава. Они помогают не только снять болезненные ощущения, но и ускоряют процесс заживления.
Физиотерапия сочетается с парафиновыми ваннами, УВЧ, массажем и электрофорезом с лекарствами.
Продолжительность физиотерапии зависит от тяжести вывиха и определяется лечащим врачом.
Народная медицина
Многие пациенты задаются вопросом, что делать при вывихе ноги и как справиться с болью самостоятельно. Для этого используется народная медицина. Компрессы считаются наиболее эффективными при травмах суставов. Они помогают снять отек, воспаление и улучшить кровоток.
Их наносят после снятия штукатурки. Для приготовления компрессов при вывихе используются такие растительные ингредиенты, как пижма, ромашка, зеленый чай и календула.
Повязку, сложенную в несколько раз, смочили в лечебном растворе и накладывали дважды в день на час. Продолжительность терапии 10 дней.
2.Остеомиелит у детей и взрослых
У детей остеомиелит, как правило, протекает в острой форме. Острый остеомиелит развивается быстро и лечится легче. В целом это лучше, чем хронический остеомиелит. Остеомиелит у детей обычно бывает в области костей рук и ног.
У взрослых остеомиелит может быть острым или хроническим. Люди с диабетом, ВИЧ или заболеваниями периферических сосудов более склонны к развитию хронического остеомиелиту, который сохранятся или повторяется даже несмотря на лечение. Хронический или острый остеомиелит у взрослых часто поражает область таза или позвонков. А у пациентов с сахарным диабетом часто страдают кости ног.
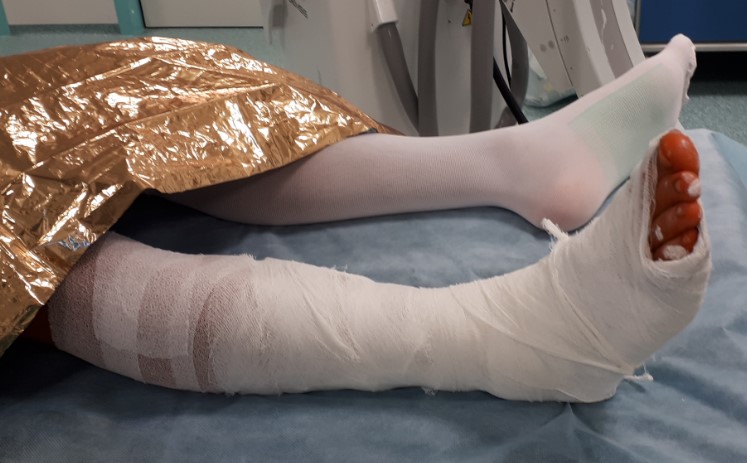
Клинический случай разрыва связок голеностопного сустава.
Пациент Ч. 23 года, травма во время игры в футбол, подвернул правую стопу кнаружи при резком толчке, услышал хруст, почувствовал резкую боль. Обратился в травмпункт, где выполнены рентгенограммы без нагрузки, рекомендована иммобилизация в ортезной повязке 2 недели и консервативное лечение. Учитывая отсутствие положительной динамики, принял решение обратиться на консультацию в клинику К+31.
В анамнезе неоднократные травмы голеностопного сустава. Длительное время (более 3 лет) отмечал ощущение «нестабильности, разболтанности» правого голеностопного сустава.
3-4 раза в год происходили эпизоды «подворачивания» голеностопного сустава кнутри после которых отмечал отёк в области наружной лодыжки и боль при ходьбе на протяжении 1-2 недель. Лечился консервативно, фиксация при помощи эластичного бинта, холод, мазь диклофенак местно, на фоне данного лечения отмечал постепенный регресс отёка и восстановление безболезненной амплитуды движений.
Последняя травма на футболе спрвоцировала усиление ощущения нестабильности, отёк был более выраженный. Отсутствие положительной динамики заставило пациента обратиться к врачу.
В нашей клинике пациент Ч. Был осмотрен врачом, заподозрено повреждение дистального межберцового синдесмоза, на фоне хронической нестабильнсоти голеностопного сустава. Были выполнены МРТ голеностопного сустава и рентгенография голеностопных суставов стоя с нагрузкой весом тела, а также стресс-рентгенограммы, в вынужденном положении, которые подтвердили диагноз.
Ниже представлены срезы МРТ в которых наглядно показано расположение повреждённых связочных структур.
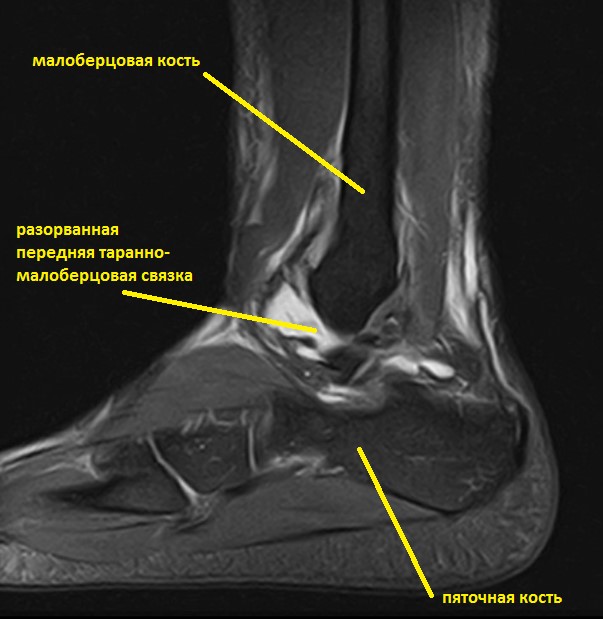
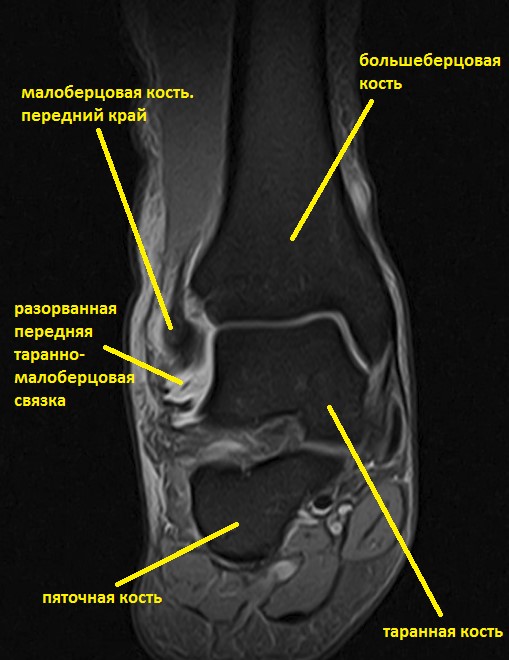
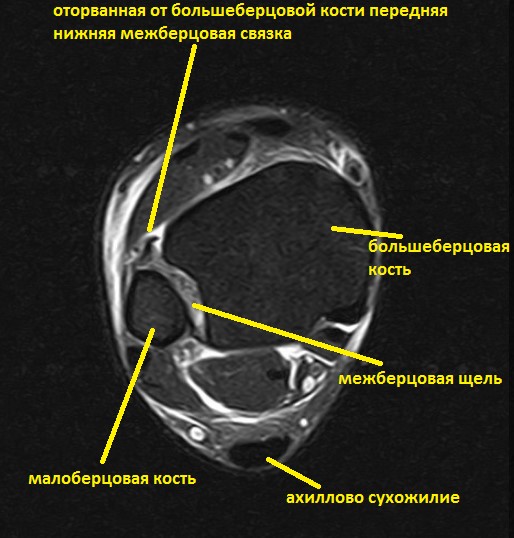
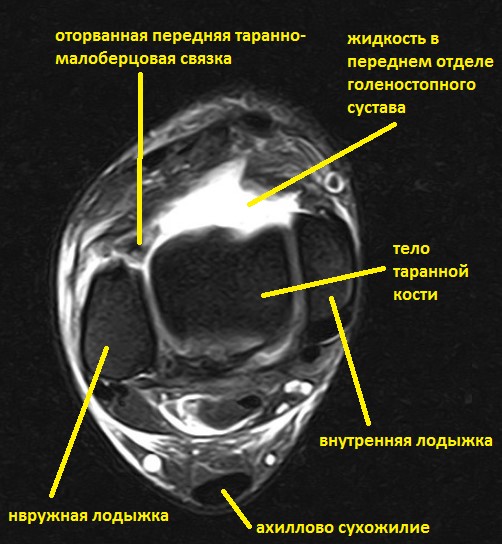
Данные повреждения практически в 100 % случаев пропускаются при первичном обращении в травмпункт. При несвоевременном или неадекватном лечении нестабильность голеностопного сустава приводит к разрушению суставного хряща, выраженной боли, деформации, и в конечном счёте к полной утрате функции опоры и ходьбы. В зависимости от того какие связки разорваны и от того насколько выражена нестабильность, артроз развивается в разные сроки, от 1 года при разрыве синдесмоза, до 20 и более лет при изолированном разрыве передней таранно-малоберцовой связки.
Очень важно чтобы при первичном обращении в травмпункт, пациентам с повреждением связочного аппарата голеностопного сустава производились полноценные рентгенограммы, стоя с нагрузкой весом тела, косая проекция с внутренней ротацией голени 15 градусов, а при необходимости, и стресс-рентгенограммы
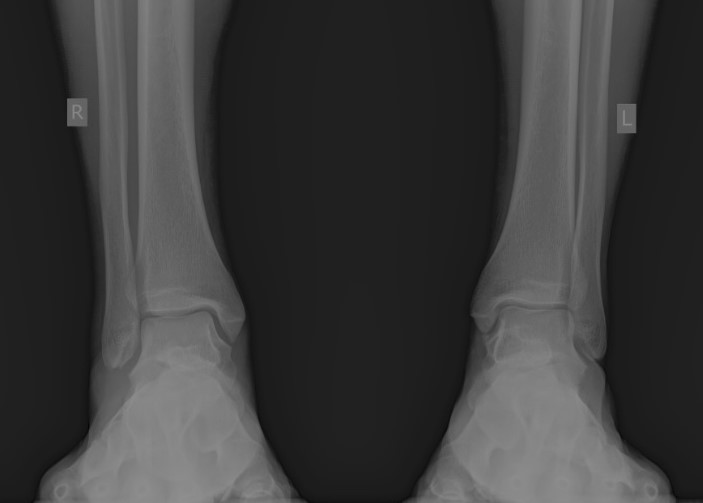
При детальном изучении снимков определяется увеличение межберцовой щели до 7,5 мм, уменьшения зоны перекрытия большеберцовой и малоберцовой костей до 5 мм, отсутствие на стороне поражения перекрытия тени таранной кости и малоберцовой кости.
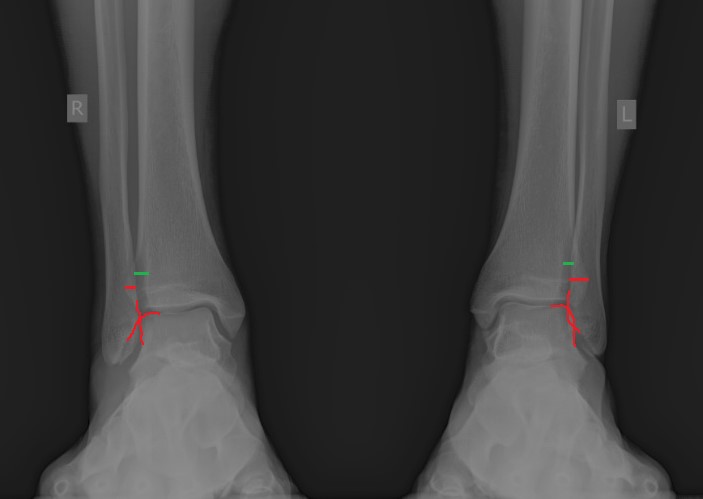
На рентгенограмме костей правого и левого голеностопных суставов в прямой проекциии, снимки стоя — справа определяются признаки повреждения дистального межберцового синдесмоза — степень взаимного перекрытия берцовых костей 5мм (в норме больше 6мм) увеличенное большеберцовое — малоберцовое пространство — 7.5мм (в норме до 6мм).
При выполнении стресс рентгенограмм определяется выраженная латеральная нестабильность голеностопного сустава.
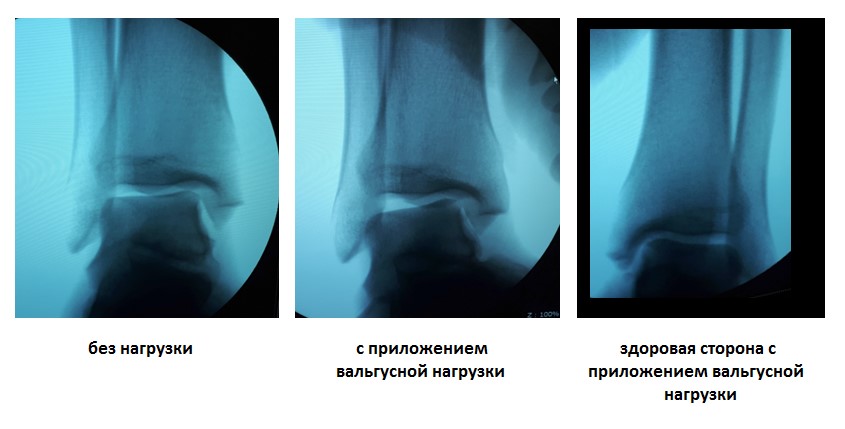
У данного пациента также определялась избыточная подвижность малоберцовой кости на уровне дистального межберцового синдесмоза при компрессии голени на уровне средней трети, которая клинически проявляется болью по переднему краю наружной лодыжки.
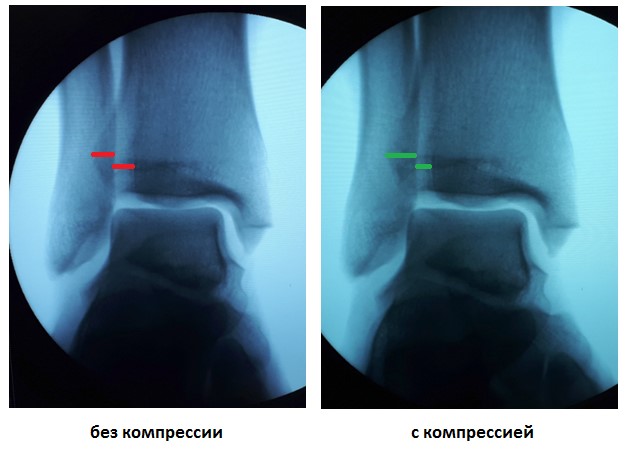
Учитывая молодой возраст, желание активно заниматься спортом, анамнестические данные свидетельствующие о хронической нестабильности правого голеностопного сустава принято решение о хирургическом лечении.
Ниже представлены этапы оперативного лечения.
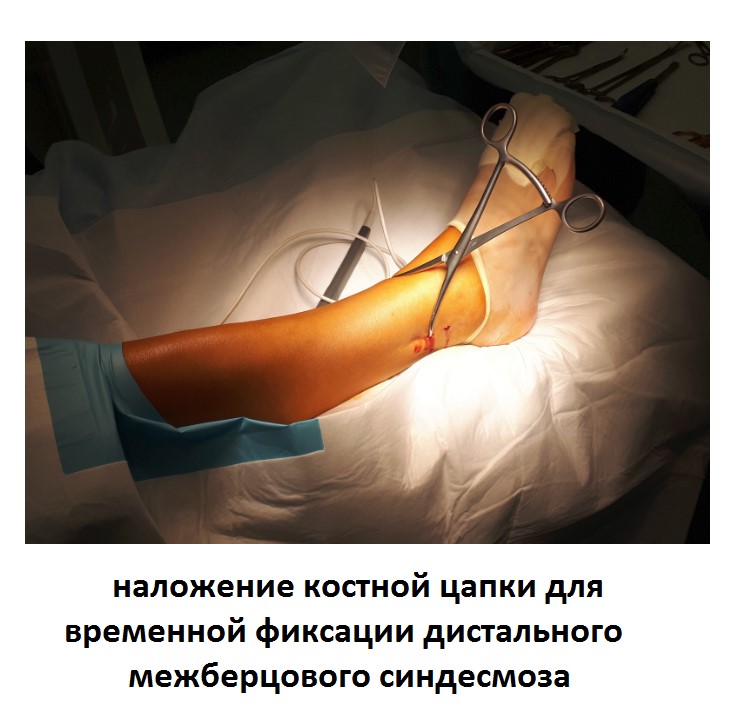
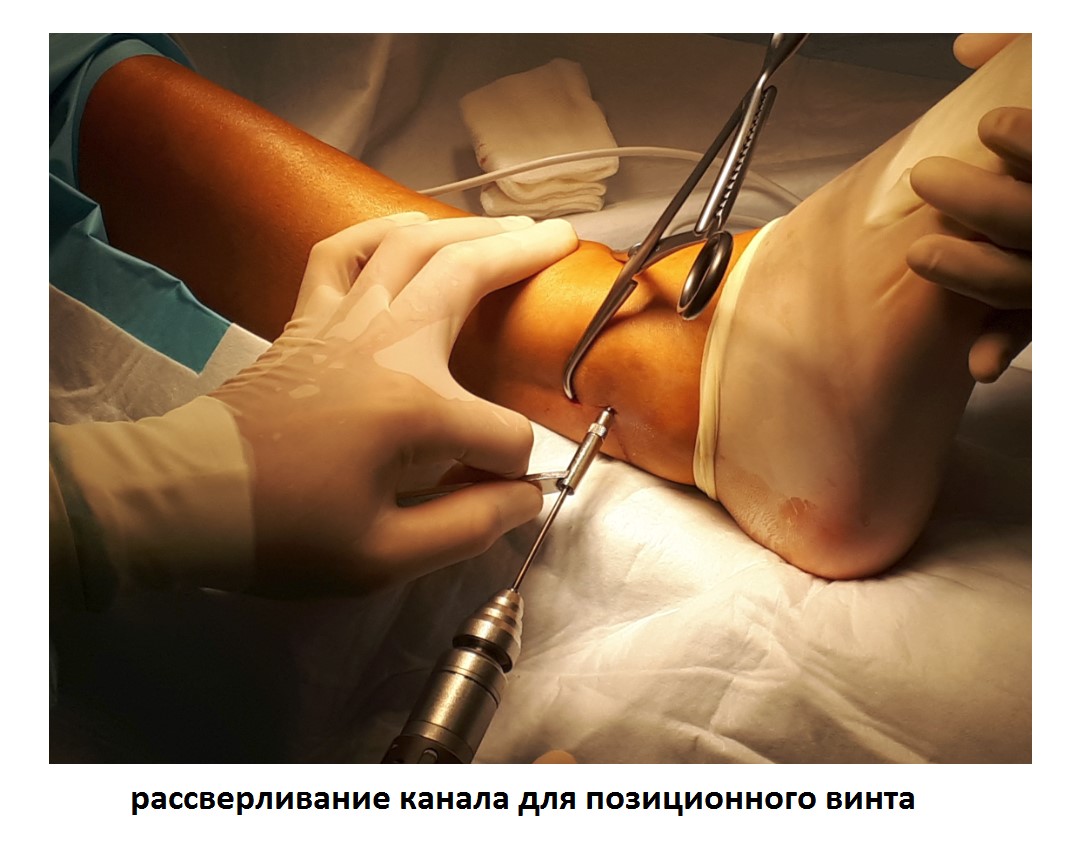
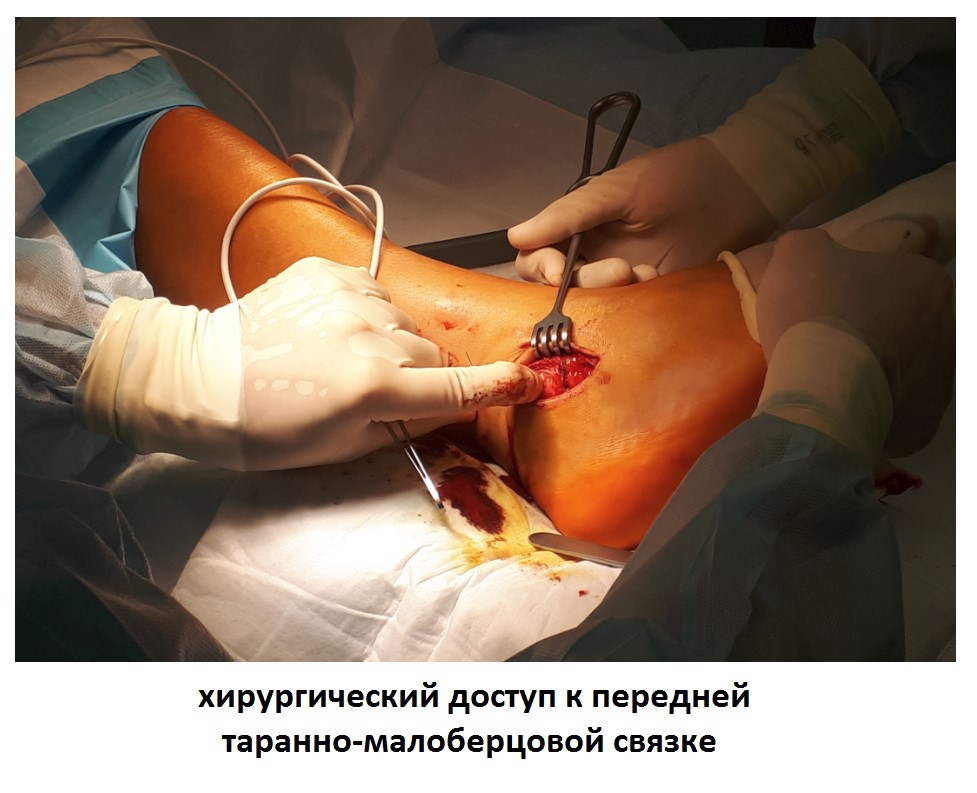
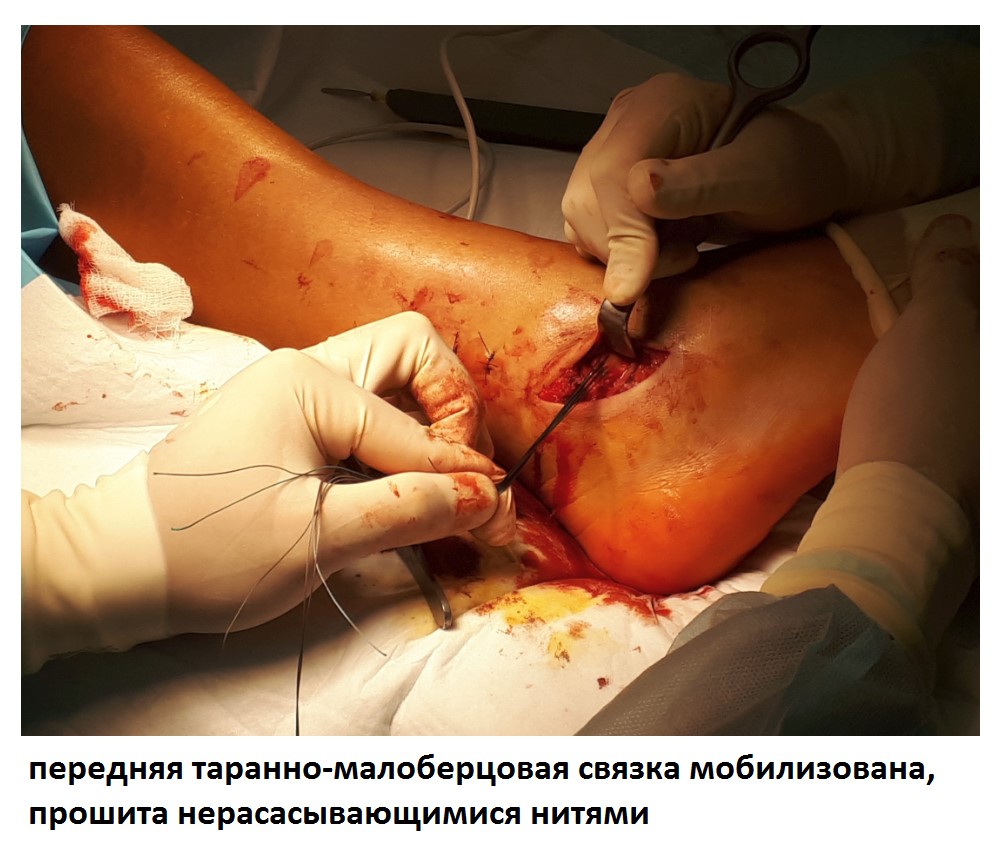
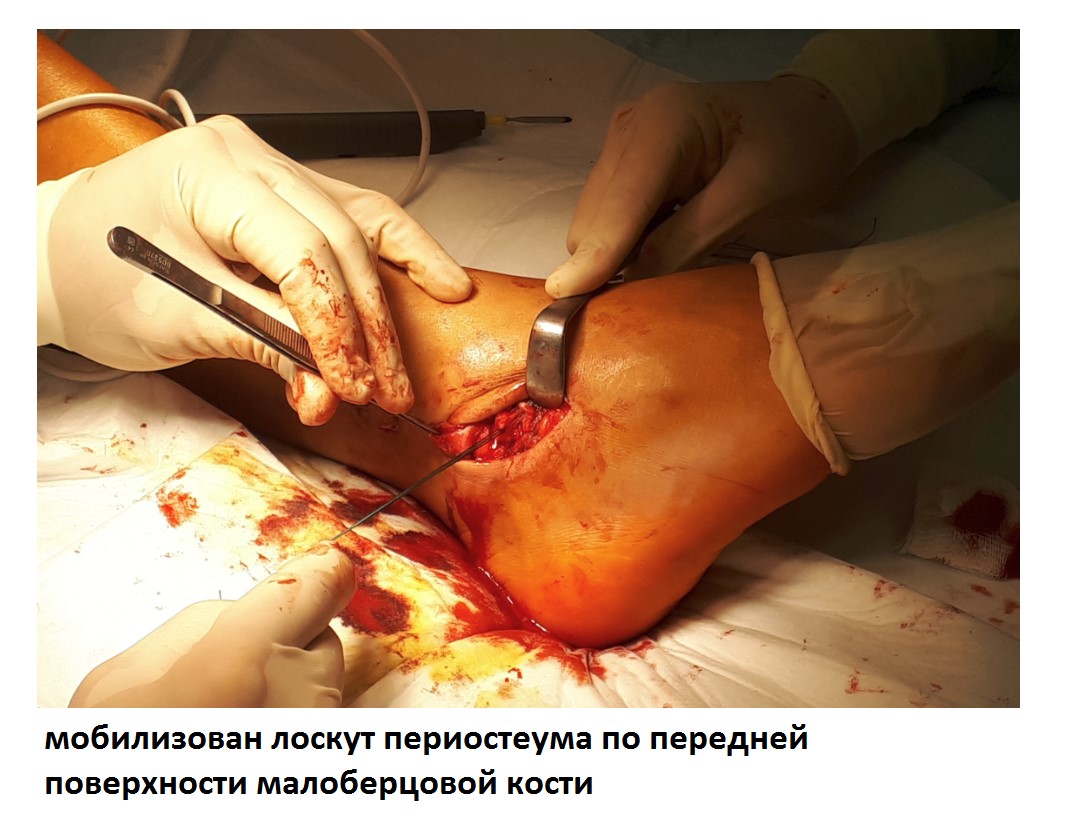
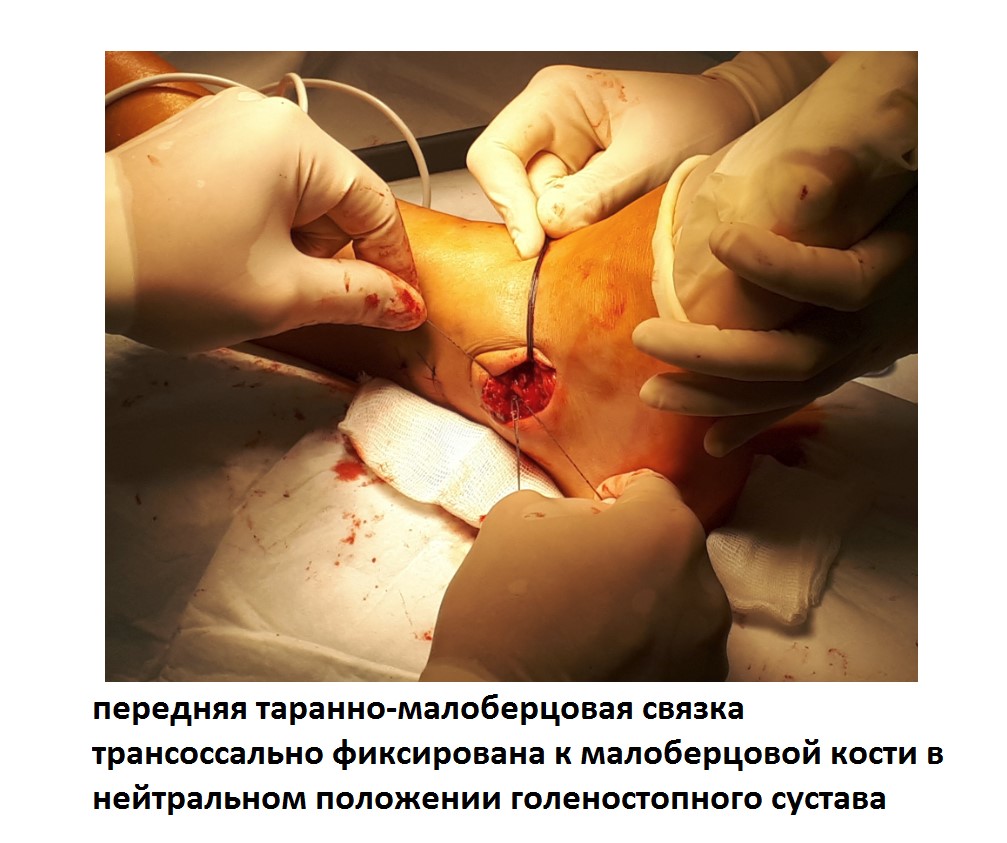
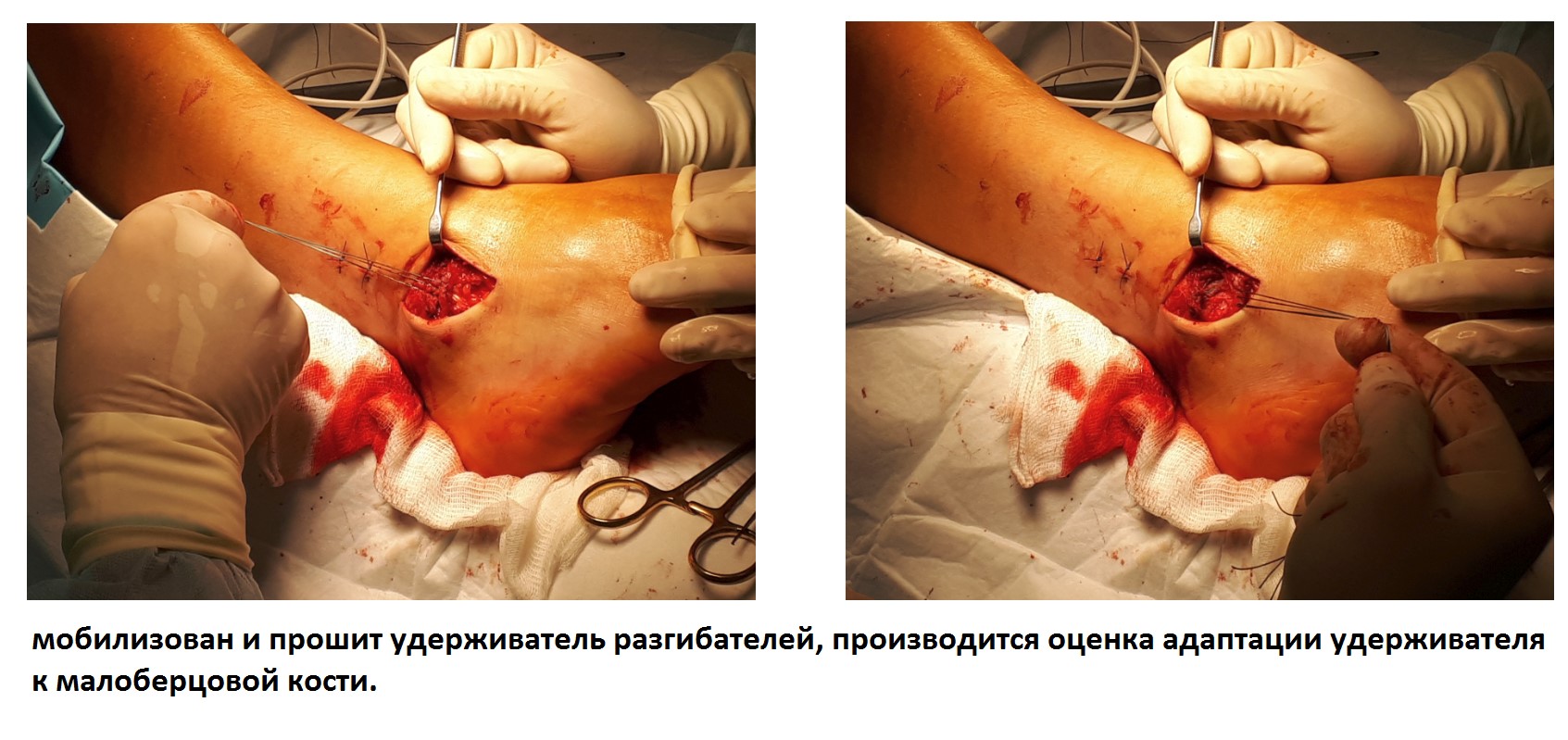
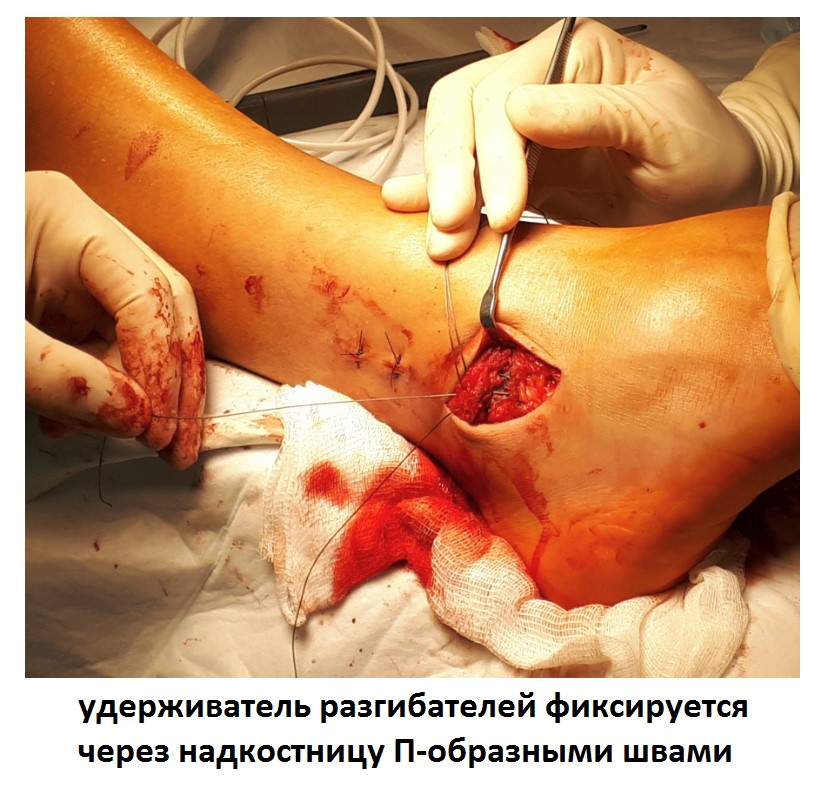
После восстановления латерального связочного комплекса по Брострому в модификации Голда и фиксации межберцового синдесмоза винтом производится оценка стабильности голеностопного сустава при помощи вальгус—стресс теста под контролем ЭОП.
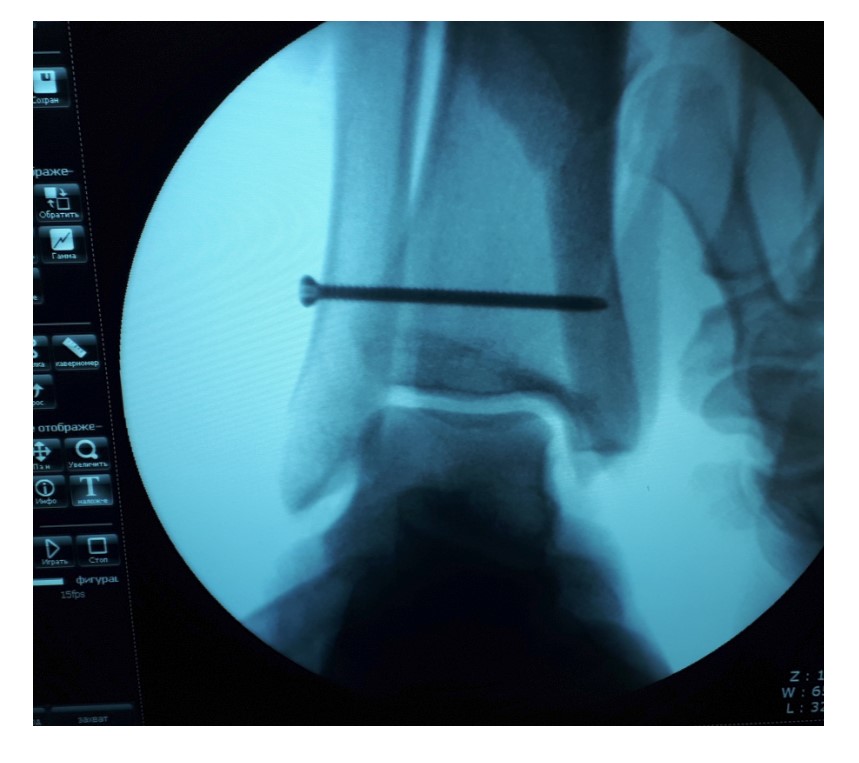
Гипермобильность голеностопного сустава устранена, положение таранной кости остаётся неизменным несмотря на приложение вальгусной нагрузки.
Далее следует послойное ушивание раны, и наложение гипсовой лонгетной повязки.