Какой врач проверяет и лечит зрение. как называется врач по зрению
Содержание:
- Другие виды нарушения аккомодации
- Какие диагностические проводит врач, проверяющий зрение?
- Что нужно делать родителям, чтобы не допустить болезней глаз у детей
- Причины болезней глаз
- Когда следует записываться на прием к офтальмологу?
- Прогноз опущения века
- Кто должен регулярно посещать офтальмолога?
- Развитие зрения у детей
- Рекомендации – что нужно делать после блефаропластики нижних век
- Что делает офтальмолог (окулист)
- Как подготовиться к приему?
- Строение переднего отрезка глаза
- Где учатся на оптометриста
- Лечение эпикантуса
- Проверка слуха в нашем центре слухопротезирования
- Когда нужно обратиться к офтальмологу?
- Блефаропластика нижних век – единственный способ полностью убрать мешки и другие непривлекательные изменения области глаз
- Офтальмолог или окулист
- Необычные особенности человеческого зрения
- Плановые осмотры
- Детям
- Способы лечения болезней роговицы
Другие виды нарушения аккомодации
- Спазм. Это патологический процесс, когда тонус аккомодации резко повышается, и глаз всегда фокусируется на ближних предметах. Частыми причинами спазма аккомодации являются стрессы, сильное эмоциональное напряжение, избыточная зрительная нагрузка. Эту патологию также называют ложной близорукостью, поскольку они имеют на первый взгляд схожие симптомы.
- Привычно-избыточное напряжение аккомодации. При таком состоянии тонус аккомодации сохраняется в течение длительного времени. В результате человек плохо видит вдаль несмотря на то, что острота зрения высокая. Чаще всего привычно-избыточное напряжение аккомодации диагностируют у детей, которые много времени проводят с гаджетами, или взрослых, вынужденных постоянно работать с компьютером.
- Парез или паралич аккомодации. Заболевание вызвано ослаблением или полной потерей работоспособности цилиарной мышцы. Человек видит все предметы и вблизи, и вдали размытыми.
- Слабость аккомодации. Патология свойственна школьникам, испытывающим стрессы, страдающим хроническими заболеваниями, часто болеющим простудами. Слабость аккомодации вызывает проблемы с фокусировкой: чтобы человек смог четко разглядеть предмет вблизи или вдали, ему требуется посмотреть на него какое-то время.
- Аккомодационная астенопия. Этот патологический процесс развивается в результате регулярных высоких зрительных нагрузок. Из-за нарушений рефракции и аккомодации глаза быстро устают. Если не снизить нагрузки, велик риск возникновения астигматизма, миопии или гиперметропии.
При подозрении на нарушения аккомодации используется диагностика: проводят визометрию, скиаскопию, периметрию, биомикроскопию, офтальмоскопию. Наиболее показательное обследование – аккомодометрия: она позволяет оценить аккомодацию с учетом возрастных норм.
Какие диагностические проводит врач, проверяющий зрение?
В кабинете офтальмолога (устар. – окулиста) доктор проводит визуальный осмотр пациента, изучает историю болезни, если таковая есть, а также задает вопросы пациенту. Только после этого могут быть использовано оборудование и различные методики для проверки остроты зрения. В числе используемых методов диагностирования офтальмологом своего пациента:
Офтальмоскопия – доктор при помощи специальных инструментов будет осматривать глазное дно. Такой метод позволяет оценить состояние сеточки сосудов, зрительного нерва и сетчатки.
Именно такой метод хорош при диагностировании причины ухудшения зрения. Опытный врач, проверяющий зрение, сможет поставить точный диагноз, которым может оказаться гипертония или сахарный диабет.
- Тонометрия. Используется специальный инструмент, позволяющий проверить глазное давление.
- Скиаскопия. Это процесс, который в практике может называться «теневой пробой». Он предполагает изучение особенностей преломления света в глазу в затемненном месте.
- Биомикроскопия. Эта методика достаточно часто используется офтальмологами в своей практике. Она не причиняет неудобств пациенту, а предполагает рассмотреть передний отрезок глаза под микроскопом – специальным увеличительным стеклом и щелевой лампой.
- Визометрия– процедуру, которую проходят абсолютно все пациенты, попавшие к офтальмологу. Предполагает методика проверку остроты зрения.
- Иридодиагностика. Достаточно редкая техника, но и она иногда используется окулистами. Проверяют они патологические изменения радужки глаза.
Для проверки остроты зрения используется табличная часть, которая имеет по 12 строк. Первые десять в идеале должны рассмотреть люди со зрением в 100%. Нижние две могут видеть люди с дальнозоркостью или острым зрением. В зависимости от того, какая именно строка в таблице видна человеку, будет определена болезнь или ее отсутствие. Может быть и такое, что глаза видят по-разному, а потому проверять будут каждый отдельно.
Что нужно делать родителям, чтобы не допустить болезней глаз у детей
В целях профилактики нарушений зрения:
- С раннего возраста приучите ребенка не трогать глаза руками, не тереть их и не подносить к ним посторонние предметы.
- Приучите малыша умывать глаза прохладной проточной водой утром и вечером.
- Объясните, что опасно долго смотреть на яркий свет.
- Проконтролируйте режим зрительных нагрузок – просмотр ТВ и компьютерные игры у дошкольников должны занимать не больше 15-30 минут в день, а у школьников – не больше 1-2 часов в зависимости от возраста.
- Расстояние до телевизора должно равняться пяти диагоналям экрана, среднее расстояние до монитора – 60 см, до книги – не меньше 30 см.
- Обеспечьте регулярные прогулки – во время них зрительный аппарат отдыхает.
- Обеспечьте хорошее освещение рабочего места – свет должен падать слева либо сзади (но не справа или спереди).
- Школьников приучите каждые 45 минут делать перерывы на глазодвигательную гимнастику. Она представляет собой простые движения глазами – моргания, вверх-вниз, вправо-влево, по и против часовой стрелки, вдаль и на кончик носа.
- Убедитесь, что в рационе ребенка достаточно зеаксантина и лютеина – пигментов, необходимых зрительному аппарату для защиты сетчатки глаз от вредного компьютерного излучения синего спектра. Эти вещества содержатся в сладком перце, шпинате, петрушке, зеленом горошке, кабачках и фисташках.
- Проконсультируйтесь с офтальмологом – иногда целесообразно пропить курс поливитаминов для глаз.
Причины болезней глаз
В современном мире нельзя недооценивать роль цифровых и компьютерных технологий в нашей жизни. К сожалению, не всё так хорошо как кажется. Компьютеры, планшеты и прочие гаджеты, способны резко снизить зрение, что негативно отражается на привычном течении жизни и самочувствии. Врач окулист поможет поставить верный диагноз и назначить грамотное лечение. Обстоятельства ухудшения глазного здоровья:
- неблагоприятная экологическая обстановка также может повлечь за собой неприятные симптомы расстройства зрения;
- плохой обмен веществ в организме только способствует болезням глаз;
- вредные привычки снижают остроту зрения;
- нехватка витаминов и минералов;
- стресс;
- травмы головы;
- различные заболевания как инфекционные, так и неинфекционного характера.
Основные глазные болезни:
- близорукость поражает людей всех возрастов;
- астигматизм — при этом заболевании нарушается чёткость рассматриваемых предметов;
- дальнозоркость обычно проявляется с возрастом;
- халязион — новообразование, появляющееся под веком, преимущественно под верхним. Воспаление может распространяться и на окружающие глаз ткани.
- сухой глаз — недостаточное увлажнение роговицы и конъюнктивы, выражается в чувстве жжения и рези в глазах;
- ячмень вызван инфекцией и требует комплексного лечения;
- катаракта — помутнение хрусталика предотвратить практически невозможно, можно лишь замедлить;
- макулодистрофия ведёт к слепоте из-за поражения сетчатки глаза;
- конъюнктивит — поражение слизистой оболочки, возможно, покраснение и гнойные выделения;
- дальтонизм — нарушение цветовосприятия человеком, врождённый дефект;
- склерит — воспаление фибринозной оболочки глазного яблока, причиной которой являются аутоиммунные патологии;
- блефарит — воспаление века, проявляется в виде покраснений, шелушения век и склеиванием ресниц;
- дистрофия сетчатки — целая группа заболеваний, которая характеризуется нарушением световосприятия.
Когда следует записываться на прием к офтальмологу?
Это врач по зрению, который принимает и в поликлиниках, закрепленных за определенными районами, и в стационарах – в больницах. Специалисты помогают людям диагностировать проблему и найти способ избавиться от недуга. Узнав, какой врач проверяет зрение, можно смело записываться тем, кто:
- Носит очки или использует для корректировки зрения линзы. Периодические осмотры, как и другими докторами, рекомендованы на регулярной основе.
- Плохо видит или чувствует, что теряет зрение. Часто выписанные очки или предложенные линзы не решают проблему остроты зрения, которое может резко или постепенно снижаться.
- Получил травмы глаз, что требует незамедлительного осмотра у доктора.
- Длительное время по роду службы, учебы, научной деятельности проводит за экраном компьютера.
- Имеет генетическую предрасположенность к развитию определенных глазных заболеваний.
- Более гипертонией или имеет проблемы с сосудами, гормональным фоном, сахарным диабетом, пр.
- Достиг возраста в 45 лет.
- Ранее перенес оперативные вмешательства на глазах, а потому любое состояние требует контроля у доктора.
- Имеет воспалительные процессы органа зрения – о них свидетельствуют зуд, жжение, рези, боль, покраснения, гнойные выделения, пр.
- Жалуется на плохое зрение – это может быть различная болезнь. Среди самых распространенных миопия (близорукость), дальнозоркость, астигматизм, глаукома, катаракта, косоглазие, пр.
Посещать врача должны и дети, и взрослые. Первые подвержены риску потери остроты зрения в силу того, что они много времени проводят за книгами, учебой, а также игрой в гаджетах. Периодичность осмотра определяет доктор, но в профилактических мерах рекомендовано посещение офтальмолога хотя бы раз в год.
Прогноз опущения века
Как правило, птоз требует либо лечения заболевания, вызвавшего его, либо чисто косметической коррекции, либо и того, и другого.
При лечении с косметической целью прогноз благоприятный. Если хирургическое лечение проводилось ребенку, то за ним наблюдают периодически весь период его роста.
При миастении подбор адекватной терапии или полное излечение от миастении позволяет устранить птоз. За исключением случаев, когда из-за длительного опущения века произошло перерастяжение сухожилия мышцы — тогда дефект становится чисто косметическим и устраняется операционно.
Во всех остальных случаях неврологической патологии (синкинезии, невропатии, паралич лицевого нерва, миопатии) прогноз целиком зависит от исходного заболевания и прогнозов его лечения.
Кто должен регулярно посещать офтальмолога?
- Те, кто носят очки или контактные линзы.
- Люди, имеющие наследственную предрасположенность к заболеваниям глаз.
- Женщины, которые планируют беременность, беременные и кормящие женщины.
- Люди, которые работают за компьютером.
- Те, кто лечился гормональными препаратами длительное время.
- Пациенты с гипертонией или сахарным диабетом.
- Люди в возрасте от 45 лет.
- Те, кто переносили воспалительные заболевания глаз или травмы.
При наличии заболеваний, связанных с глазами, посещать врача необходимо регулярно, чтобы проходить лечение и контролировать течение болезни. Даже если заболевание вылечено, что-то может спровоцировать его рецидив, чем раньше это увидит врач, тем лучше.
Развитие зрения у детей
Новорожденный ребенок почти ничего не видит. В норме постепенно его зрение улучшается. В первые дни он видит предметы, расположенные не дальше метра и только в виде нечетких пятен. При попадании направленного света на зрачки они должны сужаться.
Месячный ребенок уже различает окружающие его предметы, но видит черно-белую картинку. К трем месяцам он уже различает лица членов семьи, может следить взглядом за игрушкой, видит меняющуюся обстановку (дом/улица). К полугоду он различает форму предметов и их цвета, в год – полноценно видит, но острота зрения – около 50 %. К шести годам ребенок видит как взрослый, хотя его зрительный аппарат еще не сформирован окончательно и испытывает повышенные нагрузки.
Из-за чего может испортиться зрение у ребенка
- Если есть наследственная предрасположенность. Если у обоих родителей есть нарушения зрения (дальнозоркость, катаракта, миопия, астигматизм, глаукома, поражения сетчатки или зрительного нерва), то риски для ребенка возрастают до 80 %.
- При врожденных отклонениях из-за аномалий внутриутробного развития – например, из-за заболеваний или вредных привычек матери во время беременности.
- Если есть провоцирующие факторы: травмы или болезни глаз, чрезмерные зрительные нагрузки, несоблюдение режима отдыха, несбалансированный рацион, поражения мозга, злокачественные опухоли.
По каким признакам можно заподозрить нарушения зрения у ребенка
- 2-месячный ребенок не реагирует на появление мамы и не фокусирует взгляд на предметах при их перемещении.
- Заметно подергивание глазных яблок.
- Зрачок стал более светлым.
- Глазные яблоки выглядят набухшими.
- Ребенок моргает чаще, чем обычно.
- Трет глаза, жалуется на боль, дискомфорт, раздваивание предметов.
- Дошкольник или ученик младшей школы жалуется на головокружения, сонливость, головную боль (особенно в конце дня).
Если вы обнаружили у ребенка одновременно два или больше из перечисленных симптомов, запишитесь на прием к специалисту. Врач, который проверяет зрение, – офтальмолог (окулист).
Также врачебная консультация необходима:
- если ребенок старше 5 лет постоянно путает цвета;
- если глаза малыша красные, слезятся, есть выделения;
- если ребенок смотрит телевизор близко к экрану, а когда его отодвигают, начинает щуриться, тереть глаза, оттягивать уголки глаз;
- если при чтении он следит за строкой не взглядом, а поворачивает голову.
Рекомендации – что нужно делать после блефаропластики нижних век
Поскольку операция сопровождается травматизацией тканей, после её проведения остаются синяки, отёки, воспаление. Чтобы их уменьшить, нужно класть мягкие пакеты со льдом на операционную зону на 30 минут и каждый час в течение первых 72 часов. Во время сна процедуру делать не нужно.
Спать на спине с поднятой головой в течение одной недели после операции.
Не наклонять голову ниже уровня сердца, не поднимать тяжести, избегать физических нагрузок до полного восстановления тканей.
Носить солнцезащитные очки в течение двух недель после операции.
Избегать попадания воды из-под крана на рану в течение недели
Поэтому при умывании нужно проявить осторожность.
Не принимать ванну, не купаться в водоёмах и не посещать бассейн, не перегреваться. Это позволит избежать проникновения инфекции в операционную область и появления синяков.
Из-за повышенной нагрузки на глаза после операции нежелательно водить автомобиль и выполнять работу, связанную с повышенной нагрузкой на зрение.
Кожа вокруг глаз восстанавливается довольно быстро. В течение одной-двух недель лицо придёт в норму, и будут заметны результаты блефаропластики. В этот период нужно обязательно посещать врача, который проконтролирует, как проходит процесс восстановления и при необходимости назначит нужные препараты и процедуры.
Что делает офтальмолог (окулист)
Орган зрения – это сложная и хрупкая система, подверженная негативному влиянию большого количества факторов. Поэтому фронт работа у «глазного доктора», вне зависимости от того, окулистом его называют или офтальмологом, весьма широк.

к содержанию ^
Какие болезни лечит офтальмолог
В ведении этого врача находится диагностика и лечение патологий органа зрения. Вот наиболее распространенные из них:
- Воспалительные заболевания: конъюктивит (поражение слизистой оболочки глаз), кератит (воспаление роговицы), ячмень (поражение волосяного ресничного фолликула, имеющее бактериальную природу), демодекоз (болезнь паразитарного характера, провоцируемое угревыми клещами), т. д.
- Глаукома – состояние, связанное с увеличением внутриглазного давления, вызванного нарушением оттока внутриглазной жидкости. В итоге поражается зрительный нерв и сетчатка. При неблагоприятном развитии событий может вести к слепоте.
- Катаракта. Развивается помутнение хрусталика, расположенного позади радужки. В норме он является прозрачным. В результате нарушается его способность пропускать свет и преломлять лучи. Развивается в силу возрастных изменений, травм глаза и т.д. Лечится хирургическими путем.
- Близорукость, или миопия. Картинка наблюдаемых объектов фокусируется перед сетчаткой, а не на нее. Восприятие нарушается, все предметы представляются нечеткими, с размытым контуром. Если не предпринять меры, это состояние будет прогрессировать: зрение станет все более ухудшаться.
- Дальнозоркость (гиперметропия). Световые лучи в этом случае фокусируются позади сетчатки, поэтому возникают трудности с разглядыванием близко находящихся объектов. Причины – врожденные аномалии, а также повреждения глазного яблока, роговицы, хрусталика. У многих переступивших 60-летний рубеж появляется возрастная дальнозоркость.
- Спазм аккомодации. Связан со спазмированием ресничной мышцы: она сокращается, но не расслабляется. Больной не может нормально рассматривать дальние объекты. Может возникать при долгом чтении, пребыванием за компьютером или просмотре телевизора при близком расположении к экрану.
- Косоглазие – отклонение зрительной оси одного или двух глаз в определенном направлении. Бывает врожденным или появляется в результате травм, поражений глазодвигательных мышц разной природы, осложнений после перенесенных болезней, т.д. В таком состоянии больному сложно сфокусироваться на объекте одновременно двумя глазами.
- Астигматизм – деформация роговицы или хрусталика (они могут поражаться одновременно). Человеку становится трудно сфокусироваться на конкретном предмете.
- Ангиопатия сетчатки – поражение сосудов, возникающее на фоне других заболеваний (сахарного диабета, т. д.), в результате травм. Возникают вспышки и потемнение в глазах, страдает зрение.
Мужской гинеколог: кто это, как называется и что делает
Полезный видеоролик о том, какие проблемы со зрением встречаются у детей:
Врач-офтальмолог оказывает помощь при травмах и ожоговой болезни глаза, получаемых в результате аварий, падений, в бытовых ситуациях, т. д. Травмы глаза часто сопровождаются черепно-мозговыми травмами, поэтому окулист в таких ситуациях взаимодействует с врачом-неврологом.
к содержанию ^
Как подготовиться к приему?
Полисы обязательного и добровольного медицинского страхования позволяют получить лечение в государственном учреждении бесплатно или в частной клинике, покрыв расходы частично
Кроме этого документа, пенсионерам стоит взять подтверждающие их статус бумаги, чтобы пройти без очереди на прием или получить скидку на обслуживание в коммерческой больнице.
При проведении обследования и постановке диагноза важно изучить историю болезни. Не забудьте взять с собой карту пациента, результаты проведенной ранее диагностики, выписные стационарные эпикризы, рецепты на очки или контактные линзы, которые вы сейчас носите и глазные капли, которыми пользуетесь
Строение переднего отрезка глаза
Свет, попадая в глаз, сначала проходит через роговицу — прозрачную линзу, имеющую куполообразную форму (радиус кривизны примерно 7,5 мм, толщина в центральной части примерно 0,5 мм). В ней отсутствуют кровеносные сосуды и имеется много нервных окончаний, поэтому при повреждениях или воспалении роговицы развивается так называемый роговичный синдром, (слезотечение, светобоязнь и невозможность открыть глаз).
Передняя поверхность роговицы покрыта эпителием, который обладает способностью к регенерации (восстановлению) при повреждении. Глубже располагается строма, состоящая из коллагеновых волокон, а изнутри роговица покрыта одним слоем клеток — эндотелием, который при повреждении не восстанавливается, что приводит к развитию дистрофии роговицы, то есть к нарушению её прозрачности.
Поэтому во время проведения полостных операций глаза (когда манипуляции проводятся с внутренней стороны роговицы) этот слой всегда требует защиты специальными веществами — вискоэластиками.
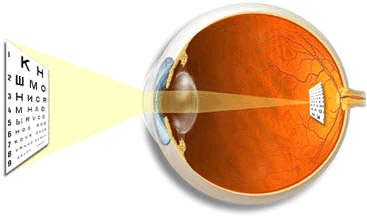
Радужка представляет собой диафрагму с отверстием в центре — зрачком, диаметр которого может меняться в зависимости от освещения, регулируя поток света, попадающего в глаз.
За радужкой располагается хрусталик — ещё одна линза, преломляющая свет. Оптическая сила этой линзы меньше, чем у роговицы — она составляет примерно 18-20 диоптрий. Хрусталик по всей окружности имеет похожие на нити связочки (так называемые цинновые), которые соединяются с цилиарными мышцами, располагающимися в стенке глаза. Эти мышцы могут сокращаться и расслабляться. В зависимости от этого цинновы связки могут также расслабляться или натягиваться, в результате чего радиус кривизны хрусталика меняется — поэтому человек может видеть чётко как вблизи, так и вдали.
Эта способность, называемая аккомодацией, с возрастом (после 40 лет) теряется из-за уплотнения вещества хрусталика — зрение вблизи ухудшается.
Иногда цинновы связки полностью или частично отрываются (в результате травмы или с возрастом) от места своего прикрепления и хрусталик меняет своё положение — происходит его так называемый подвывих или вывих. При наличии катаракты такое положение хрусталика может вносить свои коррективы в операцию по ее удалению.
Хрусталик по своему строению похож на имеющую одну косточку виноградину — в нём есть оболочка — капсульный мешок, более плотное вещество — ядро (напоминающее косточку), и менее плотное вещество (напоминающее виноградную мякоть) — хрусталиковые массы. В молодости ядро хрусталика мягкое, однако, к 40-50 годам оно уплотняется. Передняя капсула хрусталика обращена к радужке, задняя — к стекловидному телу, а границей между ними служат цинновы связки. Такое подробное описание анатомии хрусталика даст нам возможность понять, каким образом удаляется катаракта — мутный хрусталик, а также как в глаз имплантируется искусственный хрусталик.
Вокруг экватора хрусталика, по всей его окружности располагается цилиарное тело, являющееся частью сосудистой оболочки. Оно имеет отростки, которые вырабатывают внутриглазную жидкость. Эта жидкость через зрачок попадает в переднюю камеру глаза и через угол передней камеры удаляется в венозную систему глаза. Баланс между продукцией и оттоком этой жидкости очень важен, так как его нарушение приводит к развитию глаукомы.
Где учатся на оптометриста
Еще пять десятков лет назад в нашей стране не знали, кто это — оптометрист: образование по данной профессии начали получать лишь в 1972 году. Сегодня специальность есть во многих вузах. При этом абитуриенты могут выбрать один из двух вариантов:
- врач-оптометрист (профессия требует высшего образования);
- оптик-оптометрист (аналог медсестры в оптометрии — чтобы получить эту профессию, достаточно закончить среднее специальное учебное заведение).
Что это за профессия — оптик-оптометрист? Это специалист, который поступил в медицинский колледж после 9 или 11 класса и отучился 3 года. Такой работник умеет проводить диагностику, подбирать средства коррекции, работать с медицинской документацией. При необходимости он отправляет пациента к офтальмологу для лечения.
Чтобы стать врачом-оптометристом, нужно поступить на «Лечебное дело» или «Педиатрию» и отучиться 6 лет, затем пройти ординатуру по офтальмологии (еще 2 года) и пройти профпереподготовку по оптометрии. Как правило, врачи-оптометристы работают в клиниках и больницах и наряду с назначением очков и линз лечат серьезные патологии, которые способны привести к снижению зрения.
Профессия крайне востребована, поскольку с каждым годом число людей с нарушениями рефракции растет. Средняя зарплата оптометриста, работающего в салоне оптики, — 30-40 тысяч рублей. У эксперта с высшим медицинским образованием заработная плата примерно в два раза выше.
Лечение эпикантуса
Нужно ли избавляться от складки на веке? Физиологический или слабовыраженный эпикантус не требует коррекции. Если складка не доставляет дискомфорта, то можно не предпринимать действий по ее устранению. Симптомами, которые чаще всего беспокоят людей европеоидной расы при эпикантусе, являются нарушения оттока слезной жидкости, раздражение роговицы, невозможность соединить веки, сужение зрительных полей. Если вовремя не принять меры, то могут появляться:
- хроническая утомляемость глаз;
- понижение остроты зрения;
- косоглазие;
- птоз века;
- неконтролируемое слезотечение.
Эпикантус невозможно вылечить при помощи консервативных средств. Единственный способ — оперативное вмешательство. При зачаточном эпикантусе у детей операция назначается только в случаях, серьезно влияющих на качество жизни ребенка, и только после 7 лет. До этого возраста велика вероятность, что складка на веке пропадет самостоятельно. Взрослые люди чаще проводят операцию из эстетических соображений. В частности, эпикантопластика (ее также называют «европеизация» азиатских век или «сингапури») проводится девушками азиатского происхождения, чтобы сделать взгляд более выразительным.
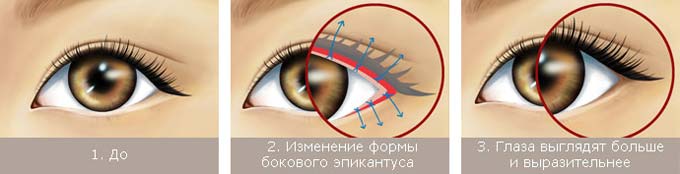
Хирург делает разрез вдоль линии роста ресниц и удаляет жировую ткань, которая формирует эпикантус. После этого врач формирует новую складку, меньшего размера, и подтягивает мышцы век. Как правило, для операции достаточно местного инфильтрационного наркоза. Если у пациента тонкая, нежная кожа, то могут быть просто наложены швы для расширения глаз и их «европеизации».
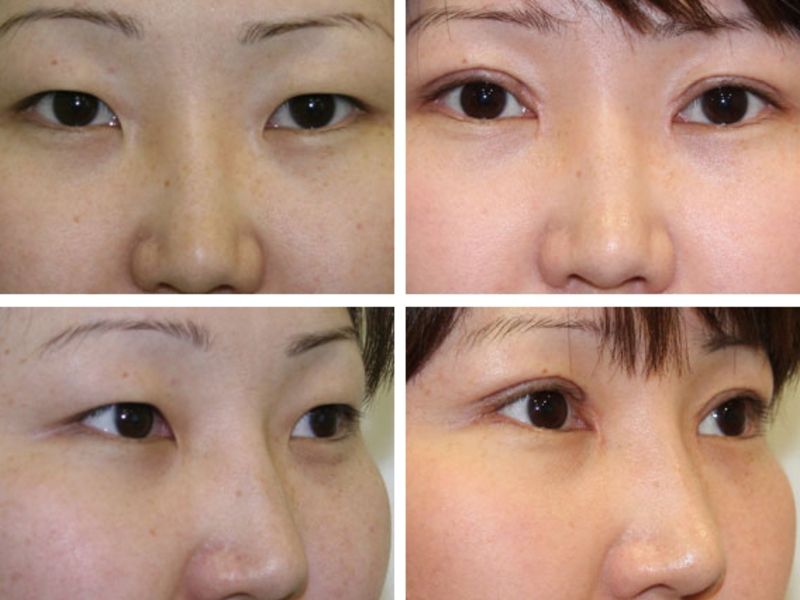 Восстановление после операции занимает несколько недель. Побочные эффекты после операции в этот период — жжение и резь в глазах, сухость или излишняя слезоточивость. В первые дни глаза отекают, нужно беречь их от инфекций, яркого света, напряжения, пыли, ветра. Также исключаются высокие физические нагрузки. В течение 2-3 недель нельзя носить контактные линзы. Чтобы ускорить восстановление, назначаются увлажняющие капли и витамины.
Восстановление после операции занимает несколько недель. Побочные эффекты после операции в этот период — жжение и резь в глазах, сухость или излишняя слезоточивость. В первые дни глаза отекают, нужно беречь их от инфекций, яркого света, напряжения, пыли, ветра. Также исключаются высокие физические нагрузки. В течение 2-3 недель нельзя носить контактные линзы. Чтобы ускорить восстановление, назначаются увлажняющие капли и витамины.
Возможные осложнения эпикантопластики — рубцы, синдром «сухого глаза», попадание в рану инфекции, медленное заживление ран. Негативные последствия возникают очень редко: операция несложная, поэтому с ней безупречно могут справиться практически любые оперирующие офтальмологи.
Проверка слуха в нашем центре слухопротезирования
Наш современный центр слухопротезирования Мед-Аудио оснащен наиболее современным и надежным медицинским оборудованием для проверки слуха. Именно здесь Вы можете провести проверку слуха себе или ребенку, и быть полностью уверенным, что получите самые достоверные результаты. Помните, качественная и точная диагностика – это главное, что основывает успешное и надежное лечение.
Кроме того, специалисты нашей клиники уделяют особое внимание проверки слуха у детей. Не правильно диагностированное нарушение слуха у ребенка – очень опасно, т.к
это может отразиться на его здоровье в будущем. Именно поэтому, мы проводим диагностику слуха для детей с 3х лет, и осознавая высокую степень ответственности при слухопротезировании наших маленьких пациентов, вся диагностика проводится только квалифицированными детскими сурдологами-оториноларингологами и сурдопедагогами. Диагностика нарушений слуха в нашем центре, у Вас или Вашего малыша, будет проведена со 100% точностью и достоверностью. Такую гарантию дают наши квалифицированные и высокоспециализированные врачи.
Вопросы пользователей на нашем сайте о проверке слуха
Как проверить, что не нарушены проводящие слуховые пути, чтобы выяснить что ребенок правильно воспринимает речь?
Ответ врача:Здравствуйте, Надежда! Чтобы проверить слух ребенка нужно обратиться к врачу оторинолорингологу-сурдологу. В зависимости от возвраста вашего ребёнка врач проведёт соответствующее обследование для выявления возможных нарушений слуха и определения их степени. Суважением врач-сурдолог Хилько Е.В.
Добрый день! В статье написано, что определяется качество слуха в шумоизолируемой комнате. А как же проверят слух на дому?
Ответ врача:Добрый день, Наталья! В условиях нашего медицинского центра проверка слуха происходит в шумоизолирующей комнате на аудиометре. На дому слух проверяется на специальном портативном програматоре, при этом шумоизолирующая камера не обязательна.
Здравствуйте, моему ребенку уже 4,5 года, нам ставят задержку речевого развития, но причину мы не можем выяснить. Мы уже два года
обращаемся в наш сурдологический центр (г. Омск), для того, чтобы прояснить вопрос со слухом, т.к. мы стали замечать, что ребенок недослышит и подставляет ухо. Не может понять быструю речь взрослого, когда обращаешься к нему. Проверив нас на всех аппаратах, нам ставят 100% слух. Психиатр и невролог — не ставят на учет, т.к. по их профилю отклонений нет (девочка умная).
Ответ врача:Здравствуйте, Оксана.
Наш центр слухопротезирования занимается детьми в возрасте от 7 лет. Поэтому мы Вам рекомендуем обратиться с Вашим вопросом в НИИ Уха, горла, носа и речи: СПб, м. ”Технологический институт” ул. Бронницкая д.9 и пройти комплексное обследование.
Когда нужно обратиться к офтальмологу?
К глазному врачу следует обращаться в следующих случаях:
- при ухудшении зрения;
- когда появилась боль в глазах;
- при ощущении постороннего предмета в глазу;
- если глаза остро реагируют на свет;
- когда изображение воспринимается нечетко;
- если появился туман в глазах.

К тому же посещать специалиста рекомендуется следующей категории людей:
- беременным женщинам;
- детям разных возрастов (первый осмотр у офтальмолога проводятся в возрасте двух месяцев);
- людям старше 40 лет;
- больным сахарным диабетом;
- людям, которые носят очки (контактные линзы);
- пациентам, которым была проведена операция на глазах;
- тем, кто страдает гипертонией.
Блефаропластика нижних век – единственный способ полностью убрать мешки и другие непривлекательные изменения области глаз
Операция проводится для улучшения внешнего вида нижних век. Врач удаляет лишнюю кожу, убирает все патологические очаги. При сочетании мешков под глазами и темных кругов, свидетельствующих о близком расположении сосудов, врачи параллельно проводят липофилинг — пересадку жира, которого в этом случае не хватает.
Сделать внешность еще лучше можно при помощи кожных наполнителей, восстанавливающих объем ткани в разных частях лица, утраченной из-за возрастных изменений. Такая процедура меняет форму лица, в том числе в области глаз. Глазная щель становится более открытой, а взгляд — молодым.
Еще одно прекрасное дополнение, позволяющее сделать внешность моложе — инъекции препаратов на основе ботулинического токсина (ботокса).
Офтальмолог или окулист
Откуда тогда в русском языке взялось слово окулист? Среди людей существует множество мнений относительно деятельности офтальмолога и окулиста:
- Одни считают, что окулист — это врач, который осуществляет лечение и профилактику заболеваний глаз в условиях поликлиники, а офтальмолог — в больнице.
- Другие думают, что офтальмолог является оперирующим врачом, а окулист проводит лечение иными способами.
Если обратиться к медицинской документации, то мы узнаем, что несколько десятков лет назад в медицинских учреждениях работали именно окулисты. Но позже должность окулиста была упразднена, а вместо нее введена общая специальность — офтальмолог. Однако, привычное слово окулист из повседневной жизни не ушло и используется и сейчас.
Необычные особенности человеческого зрения
Значительный недостаток зрения человека — это так называемая мертвая зона— предметы, расположенные рядом друг с другом, при фокусировке на них взгляда,  вдруг каким-то образом начинают «исчезать». На самом деле они, конечно, никуда не пропадают: просто глаза их перестают видеть. Может быть, поэтому так часто случаются автомобильные аварии?
вдруг каким-то образом начинают «исчезать». На самом деле они, конечно, никуда не пропадают: просто глаза их перестают видеть. Может быть, поэтому так часто случаются автомобильные аварии?
В каждом глазу здорового человека существует область сетчатки, не чувствительная к свету, которая называется слепым пятном. Слепые пятна в двух глазах находятся в разных местах, но симметрично. Этот факт, а так же то, что мозг корректирует воспринимаемое изображение, объясняет, почему при использовании обоих глаз они незаметны.
Проверьте сами: ниже на картинке изображены красный крестик и синяя точка. Закройте левый глаз и смотрите правым только на крестик. Боковым зрением вы видите и точку. А теперь медленно приблизьтесь к монитору. В какой-то момент синяя точка вообще исчезнет!
Интересно знать! У глаз осьминога нет слепого пятна, эти организмы развивались отдельно от других позвоночных.
У каждого человека есть доминирующий глаз, который имеет более широкую область обзора.
Интересно знать!У 80% людей в мире доминирующий глаз правый.
Чтобы определить доминирующий глаз сделайте следующее:
- Соедините ваши ладони таким образом, чтобы получился «треугольник».
- Выберите какой-нибудь объект в метре от вас и посмотрите на него через этот треугольник.
- Закройте правый глаз, а после — левый.
- Доминирующий глаз будет видеть предмет полностью, без смещения, а другой глаз — только часть предмета.
Остаточное изображение

Глаза человека имеют три типа рецепторов, воспринимающих три основных цвета: красный, зеленый и синий. Если смотреть на цветное изображение слишком долго, то рецепторы устанут. Резко заменив эту жекартинку на черно-белую— рецепторы не успеют адаптироваться, в итоге вам будет казаться, что вы видите цветное изображение.
Сосуды наших глаз
Для этого эксперимента понадобится небольшой лист бумаги с отверстием в нем. Поместите бумагу напротив ярко-белого экрана монитора. Смотрите прямо через отверстие и слегка встряхивайте лист. Спустя некоторое время вы увидите темную сетку линий, напоминающую сеть, которую мы видим на листьях дерева — это и есть сосуды и вены глазного яблока, а точнее — отбрасываемая ими тень.
Интересно знать! Примерно у 2% женщин есть редкая генетическая мутация, благодаря которой у них наблюдается дополнительная колбочка сетчатки. Это позволяет им видеть 100 миллионов цветов.
Процедура Ганцфелда
Чтобы провести этот эксперимент, необходимо включить телевизор или радио с белым шумом или помехами, поместить половинки мячика от пинг-понга на глаза и смотреть сквозь них на свет, принять горизонтальное положение.
Через некоторое время метод начнет действовать и человек ощутит яркие и сложные галлюцинации. Так некоторые могут видеть лошадей, других животных или даже говорить с родственниками, которых нет в живых.
Но необходимо учесть, что данный эксперимент интересен будет лишь лицам с развитым воображением, которые чаще всего видят яркие и запоминающиеся сны.
Плановые осмотры
Как известно, с ранних лет необходимо посещать специалиста, чтобы вовремя устранить патологию:
- окулист смотрит как малыш реагирует на подвижные раздражители, людей и видит ли на расстоянии, соответствующем его возрасту;
- с трех лет доктор уже может изучить остроту зрения, а затем отслеживать тенденцию к ухудшению или результативность лечения, если она была не в норме;
- со школьной скамьи требования от зрения ребенка приравниваются к взрослым, поэтому обследование проходит с такой же частотой — каждые 2-3 года;
- после сорока лет нужен ежегодный осмотр, ввиду возрастных изменений.
Детям
По данным ВОЗ около 20% детей дошкольного возраста страдают болезнями глаз. Каждый 4 ребёнок имеет нарушение зрения. Дети, страдающие, от глазных болезней и нарушения зрения не могут нормально физически развиваться и это значительно ухудшает качество жизни.
Очень важно помнить, что здоровье ребёнка, должно быть, у родителей на первом месте. В связи, с ростом современных цифровых технологий здоровье глаз ребёнка находится под угрозой
Посещение специалиста сейчас просто большая необходимость, которая может предотвратить ряд многих неприятных заболеваний и поможет сохранить острое зрение крохи надолго.
Способы лечения болезней роговицы
Лечение патологий роговицы глаз проводится разными методами, среди которых:
- Медикаментозный. В зависимости от формы болезни глаз, пациентам назначают антибиотики, противовирусные, противовоспалительные препараты, глюкокортикоиды, мидриатики.
- Ношение специальной оптики для глаз. При поражении роговицы могут применяться мягкие контактные линзы, ускоряющие заживление, обеспечивающие защиту чувствительной оболочки от травматизации веками.
- Хирургическое вмешательство в области глаз. Если имеет место изъязвление роговицы, прибегают к таким методам лечения как лазеро-, микродиатермокоагуляция, криоаппликация. При значительном помутнении роговицы требуется проведение кератопластики (пересадки роговицы из глаза донора).


