Симптомы катаракты у взрослых
Содержание:
- Типы катаракты
- Симптомы катаракты
- Обзор
- Причины и симптомы ядерной катаракты глаз
- Лечение катаракты
- Послеоперационный период
- Профилактика катаракты
- Типы болезни и причины возникновения
- Первые признаки заболевания
- Лечение незрелой катаракты
- Виды катаракты и их причины
- Методы диагностики при катаракте
- Стадии развития патологического процесса
- Как проявляется катаракта?
- Причины развития катаракты
- Стоимость услуг при лечении катаракты
- Основные методы определения катаракты
- Виды катаракты по локализации
- Симптомы давно существующей катаракты
- Симптоматика вторичной катаракты
Типы катаракты
В основе классификации лежат степень и локализация помутнений хрусталика. При этом заболевание может развиваться в раннем возрасте или в результате старения, а различные части хрусталика могут поражаться в разной степени.
Катаракты, которые выявляются при рождении или в очень раннем возрасте (в течение первого года жизни), называются врожденными или детскими. Они требуют срочного хирургического лечения, так как могут помешать формированию нормального зрения в пораженном глазу.
Ядерная катаракта — диагностируется, когда сильнее поражена центральная часть хрусталика, что является наиболее распространенной ситуацией. Корковая — когда помутнения наиболее заметны в коре, покрывающей хрусталик снаружи. Субкапсулярная — когда помутнение развивается в непосредственной близости от капсулы хрусталика, либо по передней, или, чаще, задней её части. В отличие от большинства катаракт, она может развиваться довольно быстро и более выраженно влияет на зрение, чем ядерные или корковые катаракты.
Симптомы катаракты
Катаракта характеризуется явными симптомами, которые сложно не заметить:
- ухудшается острота зрения в темное время суток;
- возникают сложности с фокусировкой зрения на ближнем расстоянии для выполнения ручного труда, чтения и шитья;
- цветовосприятие ослабляется и яркость объектов снижается;
- изображение перед глазами двоится и может искажаться;
- ореолы вокруг ярких предметов;
- изменение цвета зрачка (жёлтый, серый, белый зрачок);
Проявление тех или иных симптомов зависит от того, какая часть хрусталика поражена. Чем дальше поражение от центра и чем ближе к периферии, тем меньше будут проявляться симптомы.
Обзор
Катаракта — это помутнение хрусталика, из-за чего зрение становится размытым или затуманенным. Это очень распространенное глазное заболевание.
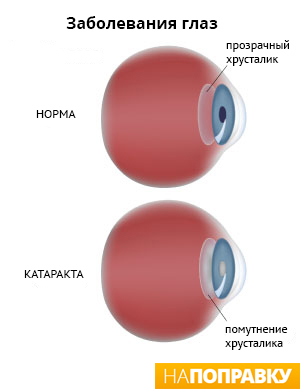
Хрусталик — это линза, расположенная в передней части глаза. Обычно прозрачен, чтобы свет мог проходить через него в заднюю часть глаза. Однако если часть хрусталика становится мутной, свет через эти участки не проходит.
Со временем эти участки увеличиваются и появляются новые. Поскольку света через хрусталик проходит меньше, скорее всего, зрение станет размытым или затуманенным. Чем мутнее становится хрусталик, тем больше ухудшается зрение. Катаракта может появиться на одном или обоих глазах, и один глаз может пострадать больше, чем другой.
Если у вас появились проблемы со зрением, сходите к окулисту. Окулист осмотрит ваши глаза и проверит зрение. Рекомендуется проверять глаза каждые 2 года, так как катаракту иногда находят во время регулярного осмотра глаз, даже если никаких симптомов не было.
Катаракта — главная причина ухудшения зрения у людей во всем мире, в особенности в развивающихся странах. Катаракта возникает в равной степени у мужчин и у женщин. Она чаще встречается у пожилых людей. Такая катаракта называется возрастной, или старческой. На старческую катаракту приходится более 90% всех случаев (52— 62 года — 5% лиц, 75–85 лет — 46% имеют снижение остроты зрения 0,6 и ниже). В редких случаях дети рождаются с катарактой или она появляется у них в ранние годы.
Если катаракта не очень тяжелая, человек может жить с этим заболеванием, используя более сильные очки и яркое освещение при чтении. Если катаракта мешает человеку выполнять обычные повседневные действия, например, готовить или одеваться, как правило, рекомендуется операция. По статистике, в мире ежегодно проводится 10 миллионов операций по лечению катаракты.
Причины и симптомы ядерной катаракты глаз
Причиной заболевания могут стать все факторы, вызывающие развитие старческой начальной катаракты – возраст, нарушения обмена веществ, хронические болезни и т.п..
Симптомы такой катаракты очень патогномоничны, в большинстве случаев на основании жалоб грамотный офтальмолог сразу заподозрит развитие этой патологии.
|
Яркий признак ядерной катаракты – изменение рефракции в сторону близорукости. |
Офтальмологи называют это миопизацией катаракты. Пациенты с дальнозоркостью, в том числе возрастной – пресбиопией, замечают, что стали лучше видеть вблизи. Они начинают использовать очки для чтения слабее, чем раньше, а иногда отказываются от них совсем. Зрение вдаль несколько страдает, но не критично, и может оставаться на уровне 3-7 строчек по таблице проверки зрения (Visus = 0.3-0.7).
У близоруких происходит ложное увеличение степени миопии. Замена очков решает проблему на короткое время, и через 3-6 месяцев они вынуждены опять обращаться в оптику за новой, более сильной, парой.
Косвенными признаками ядерной катаракты глаз являются:
-
снижение четкости изображения вдаль;
-
ухудшение цветопередачи — цвета и оттенки теряют яркость, приобретая желтовато-грязный оттенок;
-
ухудшается контрастность изображения;
-
при развитии ядерной катаракты глаза с одной стороны появляется дискомфорт из-за разницы рефракции;
-
может беспокоить диплопия – двоение предметов. Если прикрыть рукой больной орган, двоение пропадает;
-
вокруг точечных источников света (уличные фонари, фары автомобилей) возникают ореолы, повышающие ослепление от яркого света и ухудшающие ночное зрение.

Ядерная катаракта глаз зреет относительно медленно — несколько лет. Помутнение ядра долгое время остается диффузным и неплотным, обеспечивая достаточную остроту зрения для бытовых нужд. Опасность подобного сценария развития событий состоит в том, что по мере развития болезни ядро биологической преломляющей линзы значительно уплотняется и с трудом поддается удалению современным способом хирургии катаракты – факоэмульсификации.
Лечение катаракты
Единственное эффективное лечение катаракты – хирургическое вмешательство. Современная хирургия катаракты заключается в удалении мутного хрусталика путем факоэмульсификации с имплантацией искусственного гибкого хрусталика, который ввоится в глаз в сложенном состоянии, а затем расправляется самостоятельно. Факоэмульсификацию можно проводить независимо от степени помутнения хрусталика.
При факоэмульсификации мутный хрусталик удаляют через разрез шириной всего 1,5-3 мм, который герметизируется самостоятельно и не требует наложения швов. Внедрение факоэмульсификации произвело революцию в офтальмологии и заменило устаревший метод экстракапсулярной экстракции катаракты, при котором хрусталик удалялся через довольно широкий разрез 10-14 мм с наложением швов.
Послеоперационный период
Зрение после операции восстанавливается по мере сужения зрачка – в среднем в течение 4-6-ти часов.
Основные жалобы пациентов после удаления вторичной катаракты – «мушки» или черные точки в поле зрения, видимые на светлом фоне.
Это обусловлено остатками задней капсулы, плавающими в стекловидном теле глаза и отбрасывающими тень на сетчатку. Помехи исчезают в течение 2-3-х месяцев и специальной терапии не требуют.
После удаления вторичной катаракты, реабилитационный период занимает 2 недели. На протяжении этого периода необходимо закапывать назначенные врачом капли. Зрительные нагрузки не ограничены, физическая активность должна быть умеренной до конца периода закапывания капель. Следует избегать общего перегревания или переохлаждения организма.
Контрольные осмотры проводят на следующий день после операции и через 2 недели.
Профилактика катаракты
Ввиду того, что катаракта считается частью процесса старение, а ее возникновение продиктовано уже понятными биологическими процессами, ее развитию в определенной степени подвержен каждый. Чтобы снизить вероятность развития заболевания врачи рекомендуют:
- в течение жизни старайтесь пользоваться качественными солнцезащитными очками, оберегая глаза от негативного воздействия ультрафиолета;
- питайтесь полноценно, следите за тем, чтобы в рационе регулярно присутствовали продукты, богатые витаминами и микроэлементами, полезными для зрения;
- откажитесь от вредных привычек, курения, злоупотребления алкоголем и тем более употребления наркотических веществ;
- следите за состоянием организма, вовремя лечите патологии эндокринной системы;
- если в силу профессиональной деятельности вам приходится длительное время работать за компьютером, старайтесь делать зарядку для глаз, пользоваться специальными глазными каплями;ежегодно проходите осмотр у офтальмолога.
Типы болезни и причины возникновения
Типология катаракты производится в соответствии с причинами её возникновения. Выделяют четыре базовых типа болезни: врожденную, возрастную, травматическую и диабетическую.

Врожденная наблюдается уже в раннем возрасте и начинает развиваться с самого детства. Чаще всего врожденная катаракта передается по наследству. Причиной возникновения врожденной формы может быть также патология хрусталика глаза, возникающая еще до рождения.
Возрастная катаракта развивается на фоне общего старения организма. Хрусталик начинает набирать плотность и мутнеть. Возрастной является одним из самых распространенных типов заболевания и встречается у людей, достигших сорокалетнего возраста. Такая катаракта подразделяется на четыре подтипа: начальную, незрелую, зрелую и перезрелую.
- Начальная представляет собой помутнение хрусталика вне оптической зоны. Чаще всего она протекает незаметно для пациента, но при этом появляются первичные признаки катаракты: дымка перед глазами, раздвоение предметов. Развитие длится от нескольких месяцев до нескольких лет.
- Незрелая — помутнение хрусталика глаза в оптической зоне вне периферии, сопровождающееся заметным снижением остроты зрения. Хрусталик приобретает характерный серо-белый цвет. При незрелой форме чаще всего назначается операция.
- На стадии зрелой катаракты хрусталик полностью темнеет и уплотняется, больной резко теряет остроту зрения, воспринимая предметы размытыми и плохо различимыми.
- Перезрелая стадия характеризуется тем, что хрусталиковые волокна начинают распадаться, а сам хрусталик приобретает молочно-белый цвет. Постепенно отвердевшая корка хрусталика начинает разжижаться, он уменьшается в размерах, возникает иридодонез.
Травматическая форма возникает у людей любого возраста вследствие получения травм. Подобно глаукоме, катаракта может развиваться при тяжких повреждениях глаза: ушибах, проколах или ожогах. При травматической катаракте помутнение хрусталика может наступить как сразу, так и спустя несколько лет.
Диабетический тип развивается у пациентов, страдающих сахарным диабетом. Этот тип принципиально отличается тем, что в этом случае болезни подвержены оба глаза.
Первые признаки заболевания
Когда у человека начинается катаракта, он может замечать, что предметы в области зрения начинают двоиться, перед глазами появляются пятна и «мушки», предметы приобретают желтоватый оттенок, чтение затруднено из-за нарушения контраста между текстом и фоном.
На начальных этапах развития катаракты острота зрения еще не страдает. Этот период может длиться от 1-3 лет до 10-15 лет.
На начальном этапе катаракта проявляется в виде изменения формы, утолщения хрусталика, выпуклость которого увеличивается, лучи света преломляются под другим углом. Как результат – обострение ближнего зрения и развитие миопии (близорукости). Это особенно удивляет пожилых людей, которые до этого страдали дальнозоркостью – они вдруг с удивлением обнаруживают, что могут теперь читать без очков. Но это только временное явление, после чего зрение вновь начинает слабеть.
Лечение незрелой катаракты
При прогрессировании заболевания показано хирургическое вмешательство.
| Консервативные методы лечения незрелой катаракты – закапывание капель с витаминами, антиоксидантами и т.п. – неэффективны. |
Эта стадия болезни оптимальна для проведения современных бесшовных операций – факоэмульсификации (ФЭК). Помутнения в ядре хрусталика, так называемая «ядерная катаракта», еще не уплотнились и могут быть удалены через микропроколы.
При неизбежном дальнейшем прогрессировании появляются осложнения, которые могут затруднить или сделать невозможным лечение незрелой катаркаты бесшовным способом. К ним относятся:
-
офтальмогипертензия – повышение внутриглазного давления из-за набухания мутнеющего содержимого хрусталиковой сумки. Если не принять меры, развивается вторичная глаукома, вследствие чего атрофируется зрительный нерв и наступает необратимая слепота;
-
частичный или полный отрыв связок, подвешивающих хрусталик приводят к его подвывиху или вывиху в стекловидное тело. В этом случае хирургия осложняется и может потребовать вмешательства витреоретинального хирурга в условиях стационара;
-
критическое уплотнение ядра хрусталика – энергии ультразвука при проведении ФЭК недостаточно для его дробления. Операция длится дольше, чем обычно и послеоперационный период протекает сложнее и длительнее. В ряде случаев бесшовное вмешательство невозможно и микрохирургии прибегают к устаревшим методикам больших разрезов, требующих наложения швов.
Факоэмульсификация катаракты на этапе незрелой стадии протекает без осложнений и выполняется за 10-15 минут. Зрение полностью восстанавливается сразу после хирургического лечения незрелой катаракты. Послеоперационный период с ограничениями физической активности занимает один месяц.
Виды катаракты и их причины
Статистические данные о том, почему у женщин чаще развивается катаракта, неизвестны. Тем не менее, основная причина катаракты у пожилых людей определена, и это естественные процессы старения организма.
Со временем хрусталик утрачивает свою естественную аккомодационную способность, а его структура становится толще и тяжелее. Хрусталик становится мутным, что затрудняет прохождение световых лучей через него. Те лучи, которые останавливаются линзой, не могут полностью достичь сетчатки и создать точное изображение видимого пространства.
Из-за развивающейся катаракты пациенты могут наблюдать такие симптомы, как снижение качества зрения, нечеткость объектов в непосредственной близости, улучшение зрения далеких объектов и ухудшение зрения после наступления сумерек. Со стороны бывает проще заметить развитие катаракты у своих родственников, наблюдая за цветом их зрачков, который становится более серым и молочным. Зная о риске катаракты, каждый человек старше 50 лет должен регулярно проходить обследование глаз, внимательно следить за качеством зрения и немедленно обращаться к офтальмологу в случае внезапного ухудшения качества зрения.
Специалисты выделяют три основных типа старческой катаракты, которые определяются расположением помутнения в хрусталике. От этого также могут зависеть симптомы катаракты. Не зная о различиях между различными типами катаракты, многие люди приписывают катаракте только один набор симптомов и успешно игнорируют другие сигналы.
Например, корковая катаракта заключается в помутнении хрусталика, расположенного в его поверхностных слоях. Помимо снижения остроты зрения, у людей с корковой катарактой может развиться двоение в глазах.
Субкапсулярная катаракта, в свою очередь, представляет собой помутнение задней капсулы хрусталика, которое происходит намного медленнее, чем при других вариантах катаракты. Симптомы этого типа катаракты обычно довольно серьезны, и пациенты часто испытывают ослепление, что затрудняет выполнение определенных действий.
Последний вариант — ядерная катаракта, которая очень медленно прогрессирует, и ее обычно легко не заметить. Ядерная катаракта не нарушает остроты зрения, но постепенно приводит к развитию миопии.
Методы диагностики при катаракте
Основным на сегодняшний момент методом диагностирования катаракты является биомикроскопия. Диагностика проводится с помощью специальной, щелевой лампы. Так же врач проводит исследования, при которых определяется четкость зрения, определение границ периферийного диапазона, проводится осмотр глазного дна, осуществляется измерение внутриглазного давления.

Наиболее действенный на сегодняшнее время метод избавления от катаракты – это хирургическое вмешательство. Сама идея операции состоит в том, чтоб помутневший, природный хрусталик заменить на искусственный, который по своим физическим характеристикам максимально приближенный к оригиналу.
Стадии развития патологического процесса
По мере прогрессирования катаракта последовательно проходит строго определенные этапы. Продолжительность каждого из них индивидуальна.
Офтальмологи выделяют следующие стадии развития патологического процесса:
-
Начальную. При этом хрусталик теряет абсолютную прозрачность, но это пока не влияет на качество зрения;
-
Стадию незрелой катаракты. Пациенты чувствуют ухудшение зрения, а врач при осмотре может идентифицировать детали глазного дна;
-
Зрелой. Острота зрения на уровне 1-2 верхних строчек таблицы проверки зрения или ниже, глазное дно «за густым флером» — структура не определяется;
-
Перезрелой. Больной не видит окружающие предметы, может только определять источник яркого света. Патологические изменения при этом захватывают все слои, ядро хрусталика уплотняется, в ряде случаев приобретает буро-коричневый оттенок. При дальнейшем прогрессировании патологического процесса наружные слои разжижаются и ядро опускается в нижний отдел хрусталиковой сумки. Такая разновидность называется «морганиевой» катарактой.

Продолжительность начальной стадии может составлять 5-10 лет, последующие события развиваются быстрее. Созревание катаракты занимает от 3-х месяцев до 1-3-х лет, в зависимости от особенностей организма больного.
Как проявляется катаракта?
Заболевание характеризуется полным или частичным помутнением хрусталика, что влияет на его прозрачность. В глаз попадает значительно меньше световых лучей и человек видит все предметы размыто и нечетко.
Катаракта глаза может проявиться в любом возрасте.
Определяют травматическую, врожденную, лучевую и осложненную катаракту. Также причиной ее возникновения бывают общие заболевания организма.
Чаще всего наблюдается старческая катаракта, которая образуется у людей пожилого возраста. На последних стадиях катаракта выглядит как белая бляшка в зрачке глаза. Запускать болезнь до этого состояния нельзя.
Как видит человек с катарактой?
Заболевание развивается постепенно, и пациент может не заметить, что в его глазах развивается катаракта. Хрусталик со временем все больше мутнеет, зрение ухудшается и человек видит мир в постоянном тумане, который в дальнейшем становится гуще.
У людей молодого возраста достаточно часто случается, что изначально мутнеет именно центр хрусталика, в то время как его края некоторое время продолжают оставаться прозрачными, это отчетливо видно на фото катаракты глаза. В таком случае при ярком освещении человек плохо видит, поскольку зрачок сужается, и свет проходит через центр хрусталика. В темное время суток, в сумерках или в помещении зрачок расширяется, и зрение улучшается, так как теперь часть света проникает в глаз через периферические участки хрусталика, которые пока еще прозрачные.
Иногда катаракта развивается очень быстро, практически мгновенно. В этом случае она сопровождается стремительным увеличением хрусталика, который закрывает каналы оттока глазной жидкости и приводит к росту показателя внутриглазного давления. Такую катаракту называют набухающей, она требует немедленного хирургического лечения.
Диагностика заболевания
.jpg) Определить возникновение катаракты достаточно просто. Заболевание обнаруживается во время обычного осмотра глазного яблока микроскопом.
Определить возникновение катаракты достаточно просто. Заболевание обнаруживается во время обычного осмотра глазного яблока микроскопом.
Хирург перед операцией по устранению катаракты должен получить четкие ответы на ряд важных вопросов:
- Выясняются особенности глаз, которые могут вызвать осложнения в будущем или непосредственно во время операции.
- Уточняется наличие других болезней, которые не позволят полностью улучшить зрение.
- Подбирается оптическая сила нового хрусталика для имплантации.
Тщательная диагностика проводится с целью получения точных данных о текущем состоянии глаза. Иногда процедура обследования осуществляется с помощью 10 и более специальных приборов.
Причины развития катаракты
На сегодняшний день известны различные причины, способствующие возникновению недуга. Все катаракты подразделяются на две большие группы: врождённые и приобретённые.
Врождённая катаракта у детей начинает проявляться, как правило, уже с первых месяцев жизни. Причины возникновения врождённой катаракты в 20 – 30% случаев остаются неизвестными, поэтому решение проблемы и поиск причин развития катаракты у детей актуальны сегодня.
Как бы то ни было, заболевание уже достаточно хорошо изучено и можно выделить следующие причины возникновения катаракты:
1. Инфекционная — вирусные инфекции у матери;
2. Метаболические —галактоземия, гипогликемия, сахарный диабет, гипокальциемия, белковый дефицит, авитаминозы А, В, С;
3. Токсические — медикаменты, излучение;
4. Несовместимость резус-фактора матери и ребёнка;
5. Внутриглазные воспалительные процессы;
6. Изменения во внутриутробном развитии — сохранение эмбриональных остатков.
Приобретённая катаракта возникает у людей пожилого возраста. Причины, способные вызывать приобретённую катаракту:
1. Возрастные изменения структуры глаза, которые возникают в результате нарушения обмена веществ;
2. Травмы глаза (контузии, химические или механические травмы);
3. Эндокринные заболевания (сахарный диабет, нарушение обмена веществ, авитаминоз);
4. Уже имеющиеся глазные заболевания, например, близорукость высокой степени, глаукома;
5. В результате операции на глазном яблоке, если была сохранена только капсула хрусталика, происходит её постепенное помутнение;
6. Токсическое отравление;
7. Лучевое и ультрафиолетовое облучение;
8. Повышенная радиация;
Специалистами также выделяются факторы риска развития катаракты:
1. Неправильное питание;
2. Курение;
3. Отсутствие своевременного лечения хронических заболеваний (сахарный диабет, гепатит, холецистит, язва желудка);
4. Алкоголизм;
5. Травмы или воспалительные заболевания глаз, перенесённые в прошлом;
6. Наличие катаракты родственников первой степени родства;
7. Длительное применение некоторых медикаментозных препаратов.
Стоимость услуг при лечении катаракты
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2009003 | Оптико-реконструктивное вмешательство на переднем отрезке глаза при катаракте и посттравматических и п/о изменениях | 90000 | Записаться |
| 2008047 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 3 категория сложности | 86880 | Записаться |
| 2008046 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 2 категория сложности | 79650 | Записаться |
| 2008045 | Факоэмульсификация при осложненной, зрелой и перезрелой катаракте 1 категория сложности | 77400 | Записаться |
| 2008044 | Факоэмульсификация при начальной и незрелой катаракте 3 категория сложности | 71220 | Записаться |
| 2008043 | Факоэмульсификация при начальной и незрелой катаракте 2 категория сложности | 67080 | Записаться |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 96000 | Записаться |
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой радужки,факоэмульсификация или экстракция катаракты с имплонтацией ИОЛ | 120000 | Записаться |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 108000 | Записаться |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ | 84000 | Записаться |
| 2008041 | Дисцизия вторичной катаракты | 9000 | Записаться |
| 2008053 | Набор расходных материалов и интраокулярная линза импортного производства для факоэмульсификации катаракты с удалением катаракты. | 42000 | Записаться |
| 2008005 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при начальной и незрелой возрастной катаракте | 79650 | Записаться |
| 2008007 | Ультразвуковая факоэмульсификация с имплантацией ИОЛ при осложненной, зрелой и перезрелой возрастной катаракте | 84440 | Записаться |
| 2008012 | Удаление катаракты без факоэмульсификации + ИОЛ | 40200 | Записаться |
| 2008021 | Экстракция катаракты с имплантацией искусственного хрусталика первой категории сложности | 40500 | Записаться |
| 2008022 | Экстракция катаракты с имплантацией искусственного хрусталика второй категории сложности | 45600 | Записаться |
| 2008023 | Экстракция катаракты с имплантацией искусственного хрусталика третьей категории сложности | 50400 | Записаться |
Основные методы определения катаракты
В Древней Греции, катаракта была широко известна. С их языка и пришло название болезни. Катаракта переводится как «водопад». Это наиболее удачно характеризует основные признаки болезни. Ведь при заболевании катарактой, окружение видится как-будто сквозь потоки воды. Это значит, что хрусталик практически полностью потерял прозрачность, и необходимо хирургическое вмешательство.

Ниже приведены основные признаки развития катаракты:
- Ухудшение восприятия цвета;
- Раздвоение, помутнение воспринимаемой картинки;
- Сложно подобрать очки;
- Наблюдается дискомфорт при ярком освещении;
- Появляется трудность при работе с мелкими деталями и при чтении;
- Ухудшение видимости в темное время суток.
Виды катаракты по локализации
В зависимости от локализации помутнений в веществе хрусталика катаракты подразделяются на следующие виды:
- передняя полярная катаракта;
- задняя полярная катаракта;
- веретенообразная катаракта;
- слоистая (зонулярная) катаракта;
- ;
- ;
- задняя ;
- тотальная (полная) катаракта.
Рисунок. Виды катаракты на боковом срезе хрусталика: 1 — слоистая периферическая катаракта; 2 — слоистая зонулярная катаракта; 3 — передняя и задняя полярные катаракты; 4 — веретенообразная катаракта; 5 — задняя субкапсулярная (чашеобразная) катаракта; 6 — ядерная катаракта; 7 — кортикальная катаракта; 8 — полная (тотальная) катаракта.
Независимо от этиологии катаракты — врожденная, травматическая, осложненная или старческая катаракта, единственным радикальным и окончательным способом для лечения катаракты является хирургический. В современном мире резко возросли требования к зрению. Сейчас многие пациенты водят машины, занимаются спортом, стрельбой, охотой, работают за компьютером. Следовательно, они приходят к офтальмологу на ранних стадиях развития катаракты, но уже тогда, когда она начинает доставлять зрительный дискомфорт, что сказывается на повседневной деятельности пациента.
Симптомы давно существующей катаракты
Катаракта медленно созревает и со временем к мушкам присоединяется симптом нечёткости очертаний, тогда человек начинает испытывать трудности при чтении из-за снижения контрастности текста, но острота зрения может не страдать.
Дальше симптомы усугубляются, предметы всё больше расплываются, уже совсем нет чётких линий и контуров, всё видится как в густом тумане, изображения двоятся. И зрение ухудшается всё больше и больше. Правда, острота зрения зависит и от освещённости: в сумерках видно лучше, чем ярким днём, но не у всех, а только при центральном расположении помутнения, остальные при плохом освещении беспомощны. Зрачок совсем не чёрный, а белый, желтоватый, тусклый.
Не всегда симптомы отражают истинное состояние структур глаза, высококлассное оборудование поможет разобраться «что есть что», но как можно нивелировать патологию или удалить её признаки, знает только опытный врач, перед глазами которого прошли тысячи клинических случаев, как у офтальмолога международной клиники Медика24. Запишитесь на консультацию: +7 (495) 230-00-01
Симптоматика вторичной катаракты
Основные жалобы – ухудшение зрения. Характерные для вторичной катаракты проявления:
-
прогрессирующее ухудшение четкости зрительного восприятия;
-
затруднение при чтении, работе за ПК или с мелкими деталями;
-
окружающие предметы видны нечетко, как через матовое стекло или целлофан;
-
изменение цветопередачи – цвета теряют яркость, приобретают грязноватый оттенок.
Симптомы зрительного расстройства постоянные, прогрессирующие и не сопровождаются болевыми ощущениями или покраснением глаза.
|
Вторичная катаракта сопровождается субъективными признаками, которые могут встречаться и при других глазных заболеваниях — для точной постановки диагноза обязателен осмотр офтальмолога. |
Сроки проявления признаков вторичной катаракты индивидуальны. Чем пациент моложе, тем больше шансов его развития на протяжении первого года после операции.


