Ночная близорукость: симптомы и лечение
Содержание:
- Отслоение сетчатки
- Симптоматика
- Коррекция дальнозоркости
- Основная характеристика очков
- Причины и симптоматика
- Как исправить зрение?
- Приобретенный нистагм
- Когда нужно обратиться за лечением нистагма
- Диагностика нистагма
- Лечение нистагма
- Перспективы для людей с нистагмом
- Диагностика
- Отслоение сетчатки
- Виды близорукости и особенности их лечения
Отслоение сетчатки
Это серьезнейшее заболевание, требующее немедленного хирургического вмешательства. При этом происходит отделение сетчатой оболочки от сосудистой.

Если вовремя не обратиться к врачу, то отслоение сетчатки приведет к слепоте.
Различают такие виды отслоения:
- первичное (связанное с наличием разрыва сетчатки);
- травматическое;
- вторичное (развивается вследствие опухоли и воспалительного заболевания.
Риск разрыва повышается при:
- миопии;
- перенесенных оперативных вмешательствах;
- дистрофии сетчатой оболочки;
- травмах.
Главные симптомы отслоения:
- понижение остроты зрения (причем человек одинаково плохо видит вдаль и вблизи);
- сужение зрительного поля;
- появление перед глазами перемещающихся точек;
- появление пелены перед глазами;
- деформация рассматриваемых предметов.
Лечение отслоения — только хирургическое. Современные медицинские технологии позволяют сделать такую операцию в течение дня, без госпитализации пациента. Про причины отслоения сетчатки можно узнать здесь.

Целью операции является восстановление прилегания сетчатой оболочки к сосудистой.
Макулодистрофия
Это заболевание, которое поражает центральную область сетчатой оболочки — макулу. Она имеет важнейшее значение для обеспечения полноценной зрительной функции. Возрастная причина макулодистрофии является ключевой причиной слепоты среди людей после 50 лет.
Дегенерация макулы приводит к снижению остроты зрения. Человек ощущает, что ему становится трудно читать или рассматривать близко расположенные предметы. Он также не может выполнять ранее привычные действия — например, водить автомобиль, заниматься умственной работой, требующей зрительной нагрузки.

Макулодистрофия – серьезный повод обратиться к офтальмологу. Но она не является причиной слепоты.
Макулодистрофия вызывает медленное, безболезненное и, к сожалению, необратимое снижение зрения вплоть до слепоты. Очень редко этот процесс бывает резким. Наиболее ранними симптомами макулодегенерации являются:
- появление пятен в центральной области зрительного поля;
- прогрессирующее снижение четкости рассматриваемых предметов;
- искажение предметов;
- нарушение цветовосприятия;
- человек очень плохо видит вблизи при снижении уровня освещенности.
Лечение макулодистрофии является достаточно сложной медицинской проблемой. Комбинированная антиоксидантная терапия повышает шансы на восстановление способности видеть.
Разрыв сетчатки
Разрывы сетчатой оболочки в большинстве случаев приводят к ее отслоению. Они возникают под воздействием внешних факторов.

макулярном разрыве сетчатки
Появление медленно увеличивающейся темной завесы в зрительном поле свидетельствует о начавшемся отслоении сетчатки. Это поздний симптом разрыва. Пациенту необходимо немедленно обратиться в офтальмологическое или хирургическое отделение во избежание развития слепоты. Наиболее эффективным способом лечения заболевания является лазерная коагуляция сетчатой оболочки.
Диабетическая ретинопатия
Это наиболее часто встречающееся сосудистое осложнение диабета. Оно проявляется в поражении капилляров глаза. Ретинопатия — основная причина потери зрения у лиц трудоспособного возраста. Существуют 3 стадии развития патологии:
- Непролиферативная ретинопатия. В это время пациент практически не жалуется на слабое зрение.
- Препролиферативная ретинопатия. Пациент ощущает снижение остроты зрения вблизи в результате повышения проницаемости капилляров.
- Пролиферативная ретинопатия развивается, если пациент не следит за уровнем глюкозы крови. Она характеризуется закупоркой капилляров, из-за чего на сетчатке появляются зоны нарушения кровопитания.
Ретинопатия проявляется прогрессирующим снижением остроты зрения: сначала вблизи, а затем и вдаль. Больные могут заметить искривление предметов, мелькание «мушек». Про лазерную коррекцию дальнозоркости узнайте тут.
Симптоматика
Существует 3 условных группы признаков, характеризующих синдром деперсонализации:
1. Эмоциональная холодность, безучастность в восприятии окружающего мира, отстраненность, равнодушие к людям::
- безразличие к страданиям других;
- отсутствие радости при общении с родными, друзьями;
- невосприимчивость к музыке;
- утрата чувства юмора;
- соблюдение невозмутимости в ранее вызывавших какие-либо чувства ситуациях, как негативных, так и позитивных.
Страх испытывается только от утраты контроля своего тела и потери ориентации в пространстве. Угнетает чувство растерянности от непонимания местонахождения, истории попадания сюда и дальнейших действий.
2. Нарушение физических ощущений:
- теряется чувствительность к горячему и холодному;
- краски становятся тусклыми, может появиться дальтонизм;
- изменяются вкусовые ощущения;
- предметы кажутся размытыми, не имеющими границ;
- звуки кажутся приглушенными, как в воде;
- боль при небольших ранениях отсутствует;
- нарушается координация движений;
- отсутствует чувство голода, а с ним пропадает и аппетит.
3. Психическая невосприимчивость:
- человек забывает свои предпочтения – что нравится и не нравится;
- отсутствие стимулов и мотивов – нежелание ухаживать за собой, готовить еду, стирать, работать, ходить за покупками;
- временная дезориентация – индивидуум может просидеть, ничего не делая, несколько часов и не понимать, сколько прошло времени;
- ощущение участия в качестве актера в скучной тягучей пьесе;
- созерцание со стороны своей жизни, как будто это сон.
Главным признаком расстройства восприятия считается глубокая погруженность человека в себя. Сначала он понимает, что воспринимает свою личность неправильно, это его угнетает и вызывает сильное душевное волнение.
При попытке понять происходящее, ощущение нереальности становится все сильнее, и нелепость ситуации заставляет индивидуума избегать общения с другими людьми. Индивид, однако, отдает себе отчет в болезненности своего состояния.
В общем клиническую картину деперсонализации можно описать так:
- Нарушено восприятие мира – он кажется ирреальным, фантастическим.
- Полная отстраненность от происходящего вокруг.
- Потеря удовлетворения от естественных физиологических потребностей – сна, еды, дефектации, секса и т.п.
- Замкнутость.
- Нарушения восприятия строения своего тела – руки и ноги кажутся искусственными, непонятной конфигурации или размера.
- Неспособность управлять своим телом.
- Снижение интеллектуальных способностей.
- Чувство одиночества, брошенности всеми.
- Отсутствие любых эмоциональных проявлений.
- Изменение физиологических ощущений.
- Раздвоение личности.
- Ощущение наблюдения за самим собой со стороны.
Эти симптомы расстройства восприятия могут иметь разную степень выраженности при разных типах деперсонализации, о которых будет сказано ниже.
Коррекция дальнозоркости
Традиционно, коррекция дальнозоркости применяется очковая и контактная.
Очковая коррекция
При начальной стадии дальнозоркости применяют плюсовые линзы. Многие пациенты не задаются вопросом, плюс или минус дальнозоркость, и занимаются самоподбором. Подобная самостоятельность вредит здоровью и провоцирует прогрессию. Приобретать очки необходимо в специализированных оптиках по рецепту врача. Для дальнозорких клиентов существует три вида.
“Плохо вижу вблизи”. Капли при таком состоянии не помогут исправить ситуацию. Возможно только устранение симптома – усталости, зуда, жжения в глазах.
В том случае, если, помимо дальнозоркости, пациент жалуется еще и на близорукость, то ему должны быть выписаны специальные очки – бифокальные. Их отличает наличие двух зон. Первая предназначенная для коррекции зрения вблизи. Вторая, соответственно, – для коррекции зрения вдаль. Еще один способ: использование двух пар очков, предназначенных для зрительной работы на различных расстояниях.
Плохо вижу вблизи. Что делать? Еще один популярный метод коррекции зрения – контактные линзы. Сегодня при пресбиопии могут быть предложены несколько ее способов:
- Контактные мультифокальные линзы. Они, к слову, весьма распространены в последнее время. Имеют периферическую и центральную зону, которая и отвечает за четкость зрения. То есть становится возможным увеличить поле зрения без его ненужной деформации. Для изготовления мультифокальных линз используется специальный инновационный материал, позволяющий глазам “дышать”. С подобными линзами человек может одинаково хорошо видеть и вблизи, и вдали.
- “Монозрение”. Такой тип контактных линз подбирается для пациентов, у которых одновременно наблюдается и дальнозоркость, и близорукость. Один глаз тут будет корригироваться для четкого различения предметов вдали, а другой – для остроты зрения вдаль. Поэтому пациенту не нужно покупать разные очки. Но минус “монозрения” в том, что оно требует порой длительного привыкания. К тому же, как видно из названия, человек теряет возможность бинокулярного зрения.
Основная характеристика очков
Если человек плохо видит вдали (близорукость), то следует приобрести очки с минусовыми линзами. Они не только позволяют лучше видеть, но и приводят в работу мышцы, позволяющие фокусироваться на близко находящиеся предметы.
Если человек обладает дальнозоркостью, он плохо видит вблизи, но заметно лучше — вдали. Необходимо во время обратиться к врачу, так как могут возникнуть проблемы со здоровьем: частая мигрень, конъюнктивиты, блефариты. Дети с высокой степенью дальнозоркости или близорукости подвержены риску развития косоглазия и амблиопии с невозможностью противодействовать ухудшению зрения.

С возрастом, лет с сорока изменяется зрение человека. Такое явление носит название пресбиопия, т.е. возможность видеть вдали, но падения зрения на близкие расстояния. Этот процесс необратим и остается лишь носить очки с плюсовыми линзами.
Причины и симптоматика
О дальнозоркости (что это такое) мы поговорили, а теперь разберемся в ее причинах, и как болезнь себя проявляет.
Гиперметропия развивается по двум основным причинам: укорочение переднезадней глазной оси либо слабость системы преломления. На это оказывают влияние определенные факторы:
- глазные операции;
- возрастное изменение в хрусталике;
- отставание глазного яблока в росте;
- врожденные аномалии глаза;
- помутнение роговицы.
Клинические проявления заболевания зависят от степени выражения:
- Слабая – это степень, при которой отсутствуют какие-либо проявления, кроме глазной усталости при чтении, просмотре телевизора и т.п. Большинство из нас не обращает внимания на симптоматику.
- Средняя – эта гиперметропия отличается болью глаз при долгом рассматривании предметов вблизи. На данной стадии начинает расплываться зрение. Это можно заметить во время чтения, когда хочется отвести текст подальше от глаз.
- Высокая – отличается сильным снижением зрения. Человека начинает беспокоить сильнейшая головная боль либо ощущение инородного предмета в глазах. Специалисты отмечают частые рецидивы хронических заболеваний. Если обнаруженная у детей такая дальнозоркость это значит, что имеется повышенный риск развития косоглазия. Связывают проблему с тем, что ребенок старается рассматривать предметы вблизи, а потому напрягает ресничную мышцу и оба глаза сводит к носу. Дальнозоркость в детском возрасте часто приводит к амблиопии.
Как диагностируется дальнозоркость
Заподозрить наличие проблемы человек способен на стадии исследования при помощи таблиц Сивцева. Если человек плохо видит вдаль, врачи предлагают ему смотреть на таблицу через плюсовые линзы.
Завершив визиометрию, офтальмолог обычно приступает к следующим исследованиям:
- Периметрия – процесс, определяющий поле зрения.
- Скиаскопия – исследование на предмет оценки рефракционной способности глаз.
- Биомикроскопия – позволяет оценить состояние роговицы, слезной пленки и остальных глазных структур.
- Тонометрия – определяет глазное давление. Эта процедура осуществляется у людей в возрасте, чтобы вовремя можно было определить глаукому.
- Офтальмоскопия глазного дна – в процессе этого исследования доктора производят оценку сетчатки, сосудов внутри глаза и нерва. В случае дальнозоркости высокой степени часто отмечается покраснение и расплывчатость контуров диска нерва.
Иногда врач может советовать сделать УЗИ глаз, МРТ и ангиографию сосудов. Эти специфичные методы используются с целью уточнения самых сложных диагнозов.
Могут ли быть одновременно дальнозоркость с близорукостью?
 Итак, что такое дальнозоркость, мы немного разобрались. Иногда доктора сталкиваются с ситуацией, когда у пациента обнаруживается сразу два заболевания с нарушениями рефракции.
Итак, что такое дальнозоркость, мы немного разобрались. Иногда доктора сталкиваются с ситуацией, когда у пациента обнаруживается сразу два заболевания с нарушениями рефракции.
У одного человека диагностируется миопия и дальнозоркость одновременно, хотя данная проблема встречается очень редко. Это связывают со следующими причинами:
- присутствие астигматизма;
- плохая наследственность;
- травмы головы;
- патологии ЦНС.
При этом пациент плохо видит вдаль и вблизи.
В некоторых клинических случаях врачи констатируют миопию на одном глазу и дальнозоркость – на другом. В миопическом глазу наблюдается его вытянутость и увеличение. Фокус луча находится перед сетчаткой. В гиперметропическом глазу все наоборот. Он укорочен и сплюснут. При этом световой луч фокусируется за сетчаткой.
Страшного здесь нет ничего, если вовремя начать лечение, учитывая характерные особенности пациента.
Как исправить зрение?
Каждый из методов, помогающих улучшить зрение при близорукости, обладает своими особенностями показаниями и определенной эффективностью лечения. Рассмотрим каждый из них подробнее.
- Гимнастика. Специальные упражнения для улучшения зрения направлены на то, чтобы укрепить глазные мышцы и активизировать снабжение глаза кровью. Стоит учитывать, что гимнастика при регулярном ее применении действительно способна помочь повысить остроту зрения, однако, как полагают специалисты в области офтальмологии, полностью решить вопрос таким образом не получится.
- Аппаратные методы и физиотерапия. Это целый комплекс мер, направленных на замедление, остановку развития процесса и на устранение близорукости, точнее, на повышение остроты зрения. Сюда входят магнитотерапия, рефлексотерапия (электропунктура), электростимуляция, лекарственный электрофорез, тренировки с помощью особых стекол, вакуумный пневмомассаж глаз (очки Сидоренко). Применяется офтальмологический тренажер «Визотроник» для стимуляции глазных мышц и снятия напряжения, улучшения кровообращения в глазных сосудах. Еще один аппарат – «Ручеек», создан для тренировки аккомодации (расширения и сжатия глазного яблока). Используются специальные компьютерные программы, которые стимулируют работу глаз и способствуют возбуждению центров коры головного мозга, связанных со способностью человека видеть. Проводятся тренировки по методу Аветисова-Мац. Для малышей придуман тренажер «Амблиокор»: дети просто смотрят мультфильмы, но, чтобы картинка была видна на экране, нужно смотреть правильно.
- Очки или контактные линзы. Это самый простой вариант, не требующий практически никаких усилий. Достаточно пройти обследование у офтальмолога, который подберет подходящие линзы и купить очки. Этот метод наиболее востребован у пациентов, однако имеет свои недостатки. Например, в очках неудобно заниматься спортом, плавать. Они мешают полноценно наслаждаться просмотром фильмов в 3D-формате и так далее. За контактными линзами необходимо ежедневно ухаживать, что может быть сложно для детей или людей пожилого возраста. Кроме того, очки и линзы не решают вопрос, они лишь останавливают и замедляют процесс снижения остроты зрения.
- Ортолинзы – специальная разновидность контактных линз. Они имеют жесткую форму и используются во время сна. Пока человек спит, линзы способствуют изменению формы роговицы глаза и уплощению ее центра – оптической части. После снятия линзы утром глазное яблоко еще некоторое время сохраняет свою новую форму, а изображение фокусируется, как нужно, на сетчатке – зрение улучшается. Эффект сохраняется до двух суток, после чего глаз снова принимает прежнюю форму.
- Операция склеропластики. Задача такого оперативного вмешательства – остановить увеличение длины глазного яблока по оптической оси. Такой метод применяется, если близорукость прогрессирует.
- Лазерная коррекция зрения. Это современный высокотехнологичный вариант. Операция проходит быстро (в течение примерно 15 минут), без боли и позволяет полностью восстановить зрение. Заметить улучшение можно уже на второй день, а через месяц большинству пациентов уже удается хорошо видеть предметы вдали без очков и линз. Но применять этот метод можно только при стабильном зрении (отсутствии прогрессирования ухудшений) в течение минимум пяти лет, и лучше после 18 лет. Это значит, что, если процесс остановился в 14 лет, можно сделать лазерную коррекцию в восемнадцать, если остановка произошла в 17 лет – только в 22 года.
- Замена хрусталика глаза. Такое оперативное вмешательство используется, если степень близорукости тяжелая, и глаз уже не может самостоятельно регулировать аккомодацию. В том случае применяется метод ультразвуковой факоэмульсификации хрусталика. Прежний хрусталик удаляется, а на его место ставится новый – искусственная интраокулярная линза. Если глаз еще не полностью потерял способность к аккомодации, возможна имплантация факичной линзы при сохранении естественного хрусталика.
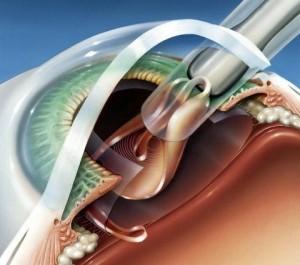
Приобретенный нистагм
Приобретенный или острый нистагм может развиваться на любом этапе жизни. Он часто появляется после травмы или заболевания. Приобретенный нистагм обычно возникает из-за событий, которые влияют на лабиринт во внутреннем ухе.
Возможные причины приобретенного нистагма
Возможные причины приобретенного нистагма включают:
- инсульт
- некоторые лекарства, в том числе седативные и антисептические препараты, такие как фенитоин
- чрезмерное потребление алкоголя
- травма головы
- болезни глаз
- заболевания внутреннего уха
- дефицит B-12 или тиамина
- опухоли головного мозга
- заболевания центральной нервной системы, включая рассеянный склероз
Когда нужно обратиться за лечением нистагма
Если вы начинаете замечать симптомы нистагма, обратитесь к врачу. Приобретенный нистагм всегда возникает из-за основного заболевания. Вам нужно определить, что это за заболевание и как лучше всего его лечить.
Диагностика нистагма
Если у вас врожденный нистагм, нужно будет обратиться к врачу-офтальмологу, в случае если состояние ухудшится или вас беспокоит зрение.
Ваш офтальмолог может диагностировать нистагм, выполнив обследование глаз. Он спросит о вашей истории болезни, чтобы определить, могут ли какие-либо проблемы со здоровьем, лекарства или условия окружающей среды влиять на ваши проблемы со зрением. Он также может:
- оценить ваше зрение, чтобы определить тип проблем со зрением.
- провести рефракционный тест, чтобы определить правильную силу линз, для компенсирования ваших проблем со зрением
- проверить, как ваши глаза фокусируются, движутся и работают вместе, чтобы найти проблемы, которые могут влияют на контроль движений глаз или затрудняют использование обоих глаз вместе
Если офтальмолог диагностирует у вас нистагм, он может рекомендовать вам обратиться к врачу первичной медико-санитарной помощи для решения любых основных состояний здоровья. Он также может дать вам несколько советов о том, что можно делать дома, чтобы помочь вам справиться с нистагмом.
Врач первичной помощи может помочь определить, что вызывает ваш нистагм. Сначала он расспросит о вашей истории болезни, а затем выполнит физический осмотр.
Если врач не может определить причину нистагма после сбора истории болезни и проведения физического осмотра, он направит вас на различные тесты. Анализы крови могут помочь исключить любые недостатки витаминов. Визуализирующие тесты, такие как рентген, компьютерная томография и МРТ, могут помочь врачу определить, вызывают ли какие-либо структурные аномалии в мозгу или голове ваш нистагм.
Лечение нистагма
Лечение нистагма зависит от того, является ли состояние врожденным или приобретенным. Врожденный нистагм не требует лечения, хотя следующее может помочь улучшить ваше зрение:
- очки
- контактные линзы
- увеличение освещения в доме
- увеличительные устройства
Иногда врожденный нистагм уменьшается в течение детства без лечения. Если у вашего ребенка очень тяжелый случай, врач может предложить операцию под названием «тенотомия», чтобы изменить положение мышц, контролирующих движение глаз. Такая операция не вылечит нистагм, но это может уменьшить степень, в которой ваш ребенок вынужден поворачивать голову, чтобы четко видеть.
При приобретенном нистагме, лечение будет сосредоточено на основной причине. Некоторые распространенные методы лечения приобретенного нистагма включают:
- изменение лекарств
- исправление недостатков витаминов добавками и диетическими коррективами
- операция головного мозга при расстройствах центральной нервной системы или заболеваниях головного мозга
- глазные капли при глазных инфекциях
- антибиотики при инфекциях внутреннего уха
- ботулинический токсин для лечения тяжелых нарушений зрения, вызванных движением глаз
- специальные линзы для очков, называемые призмами
Перспективы для людей с нистагмом
Нистагм может улучшаться со временем или без лечения. Однако нистагм обычно никогда не исчезает полностью.
Симптомы нистагма могут сделать ежедневные задачи более сложными. Например, лица с тяжелым нистагмом могут не получить водительские права, что ограничит их мобильность и может вызвать другие трудности.
Хорошее зрение также важно, если вы работаете с потенциально опасным оборудованием или оборудованием, требующим точности. Нистагм может ограничивать типы занятий и увлечений
Еще одна проблема тяжелого нистагма заключается в поиске помощника. Если у вас очень плохое зрение, вам может понадобиться помощь в повседневной работе
Если вам нужна помощь, важно просить об этом. Ограниченное зрение может увеличить шансы травмироваться
Диагностика
Полная потеря зрения возможна при несвоевременном посещении специалиста и проведении диагностики. Взрослым людям необходима плановая проверка 1 раз в год, для детей минимальное количество посещений врача — около 2 раз в год. Диагностическими мероприятиями для определения миопии или гиперметропии выступают:
- проверка рефракции;
- осмотр и сбор анамнеза развития патологического состояния;
- измеряется длина глазного яблока;
- контролируется уровень давления внутри органов зрения.
На основе полученной информации проводят определение диагноза, подбирается оптимальная терапия.
Отслоение сетчатки
Это серьезнейшее заболевание, требующее немедленного хирургического вмешательства. При этом происходит отделение сетчатой оболочки от сосудистой.
Различают такие виды отслоения:
- первичное (связанное с наличием разрыва сетчатки);
- травматическое;
- вторичное (развивается вследствие опухоли и воспалительного заболевания.
Риск разрыва повышается при:
- миопии;
- перенесенных оперативных вмешательствах;
- дистрофии сетчатой оболочки;
- травмах.
Главные симптомы отслоения:
- понижение остроты зрения (причем человек одинаково плохо видит вдаль и вблизи);
- сужение зрительного поля;
- появление перед глазами перемещающихся точек;
- появление пелены перед глазами;
- деформация рассматриваемых предметов.
Лечение отслоения — только хирургическое. Современные медицинские технологии позволяют сделать такую операцию в течение дня, без госпитализации пациента. Про причины отслоения сетчатки можно узнать здесь.
Макулодистрофия
Это заболевание, которое поражает центральную область сетчатой оболочки — макулу. Она имеет важнейшее значение для обеспечения полноценной зрительной функции. Возрастная причина макулодистрофии является ключевой причиной слепоты среди людей после 50 лет.
Дегенерация макулы приводит к снижению остроты зрения. Человек ощущает, что ему становится трудно читать или рассматривать близко расположенные предметы. Он также не может выполнять ранее привычные действия — например, водить автомобиль, заниматься умственной работой, требующей зрительной нагрузки.
Макулодистрофия вызывает медленное, безболезненное и, к сожалению, необратимое снижение зрения вплоть до слепоты. Очень редко этот процесс бывает резким. Наиболее ранними симптомами макулодегенерации являются:
- появление пятен в центральной области зрительного поля;
- прогрессирующее снижение четкости рассматриваемых предметов;
- искажение предметов;
- нарушение цветовосприятия;
- человек очень плохо видит вблизи при снижении уровня освещенности.
Лечение макулодистрофии является достаточно сложной медицинской проблемой. Комбинированная антиоксидантная терапия повышает шансы на восстановление способности видеть.
Разрыв сетчатки
Разрывы сетчатой оболочки в большинстве случаев приводят к ее отслоению. Они возникают под воздействием внешних факторов.
При макулярном разрыве сетчатки иногда человек ощущает вспышки яркого света, «молнии». Они особенно заметны в темном помещении. Появление мушек перед глазом является признаком задней отслойки или кровоизлияния в область стекловидного тела.
Виды близорукости и особенности их лечения
Современная медицина выделяет три основные формы этого нарушения зрения – врожденную, наследственную и приобретенную.
- При врожденной близорукости можно заметить деформацию глазного яблока, как только ребенок родился.
- Наследственная патология передается из поколения в поколение в семье. Это обусловлено особенностями строения соединительной ткани глазного яблока, которые закладываются генетически. У одних людей она может растягиваться сильнее, у других – меньше. Вероятность, что у близорукого отца родится ребенок, который со временем столкнется с той же проблемой, составляет около 15%. У мамы с этим нарушением зрения риск рождения такого малыша повышается до 30%. Если оба родителя близоруки, то он возрастает до 50%. Однако, даже если мама и папа имеют стопроцентное зрение, это не гарантирует отсутствие патологии у ребенка.
Приобретенная миопия формируется со временем под действием различных факторов: чрезмерных нагрузок на глаза, отсутствии необходимых профилактических мер.


