Лечение пролежней
Содержание:
- Правила проведения массажа лежачим больным
- Как лечить пролежни у старых людей
- Чем опасны пролежни?
- Причины заболевания
- Обзор
- Дома для престарелых в Подмосковье
- Как распознать пролежни?
- Профилактика пролежней
- Как лечить пролежни
- Причины возникновения пролежней
- Стадии заживления пролежня
- Рекомендации по проведению терапии
- Осложнения
- Четыре стадии и причины возникновения
- Первые признаки пролежней
Правила проведения массажа лежачим больным
Правильным считается такой массаж, в котором применялось растирание, поглаживание, сжимание, постукивание и растягивание поочередно. При этом нужно понимать каким больным конкретные действия подходят.
Страдающим от заболеваний нервной системы, после инсультов или хирургических операций следует особенное внимание уделять нервным окончаниям. Лежачим пациентам массажные процедуры и их количество назначаются в индивидуальном порядке с учетом их фактического состояния
Продолжительность сеансов не должна превышать 15 минут, но минимально допустимым временем считается 5 минут
Лежачим пациентам массажные процедуры и их количество назначаются в индивидуальном порядке с учетом их фактического состояния. Продолжительность сеансов не должна превышать 15 минут, но минимально допустимым временем считается 5 минут.
При наблюдении положительных результатов прекращать сеансы не нужно, продолжать их следует до полного выздоровления.
Хорошо также применять специальное оборудование. Это может быть многофункциональная кровать, которая позволяет изменять положение тела без причинения дискомфорта и боли пациенту.
Как лечить пролежни у старых людей

Как же залечить пролежни у старого лежачего больного? Появляющиеся вследствие долгого лежания раны приносят пожилым людям очень много страданий и боли. Они не заживают длительное время, так как у человека в преклонном возрасте регенерация тканей очень медленная. Чтобы максимально уменьшить болезненные ощущения, нужно:
- своевременно менять положение тела человека;
- правильно выбрать опорную позу;
- очень бережно проводить гигиенические процедуры;
- регулярно накладывать влажные повязки закрытого типа, предназначенные для снижения боли. Лучше, если они будут изготовлены из современных, не присыхающих к ранам материалов;
- если возникает необходимость, нужно воспользоваться общим обезболиванием при помощи медицинских препаратов.
От того, какое положение выбрано, будет зависеть эффективность лечения. Патологические процессы приостановятся, если исключить:
- давление тела на пролежни, возникающее из-за того, что старый пациент лежит на них;
- опору на те части тела, кожный покров которых имеет покраснения, или где нарушена его целостность;
- длительное нахождение старого больного на судне, влажной постели, белье и подкладках из ткани;
- применение согревающих приборов, таких как грелки. Они не должны находиться рядом, а тем более на пролежнях, так как это ускорит некротический процесс в тканях.
Местное лечение нужно проводить постоянно, обрабатывать раны несколько раз в день, следуя одной схеме:
-
Рана очищается и обрабатывается. Если стадия начальная, можно применять камфорный спирт. На последних стадиях нужно освободить рану от гноя. Для этого используют Хлоргексидин или особые очищающие средства для пролежней: салфетки, мази, пластыри. Не рекомендуется наносить на поврежденные места зеленку, перекись, йод, так как эти препараты вызывают ожог и могут только усугубить заболевание.
-
Рана заполняется мазью с антибактериальным эффектом, которая уменьшает воспаление. Иногда применяют пластыри против бактерий, которые поддерживают в норме влажность и защищают поврежденное место от внешнего негативного воздействия.
-
На пролежень накладывают антисептическую повязку.

Если язва начинает заживать, лечение не останавливают, схему не меняют. Только антибактериальные препараты заменяются заживляющими. Эти средства хорошо и безболезненно закрепляются, поэтому образовавшаяся новая кожа не повреждается.
От степени развития болезни зависит метод лечения некроза тканей. Комплекс принимаемых мер включает в себя:
- Исключение причин деструктивного процесса. Устранение трения, давления, складок на постельном белье.
- Приведение в норму кровоснабжения пострадавших участков кожи.
- Выбор набора лекарственных средств, которые помогают восстановить ткани и заживить раны.
Чтобы излечить пролежневую болезнь на начальной стадии, нужно лишь регулярно, каждые 2 часа менять положение тела, устранять излишнюю сухость или высокую влажность кожи, проводить обработку облепиховым маслом и перекисью водорода.
На второй стадии заболевание лечат консервативными методами. Обеззараживание проводят камфорным спиртом.
Чтобы очистить рану, отягощенную некрозом, и запустить процесс ее регенерации, необходимо применять специальные повязки (например, Комфил Плюс, Гидрофилм). Они предназначены для очищения, то есть удаления гноя и экссудата, и заживления (ускорения регенерации). Чтобы лечение и восстановление тканей было более успешным, проводят физиотерапевтические процедуры (сеансы электрофореза, лазерной терапии, УВЧ).
Чтобы нормализовать кровообращение и наладить процесс регенерации тканей, используют средства местного назначения: Актовегил, Солкосерил, Куриозин, Винилин. Для удаления воспаления применяют антибактериальные и антисептические препараты: Фурацилин, Левомеколь, Ируксол и Левосин.
На последней стадии заболевания некроз практически не лечится медикаментозно. Остается единственный способ борьбы с пролежнями третьей или четвертой стадий — хирургический. Врач иссекает отмершую кожу, а затем делает пересадку собственной кожи либо кожно-мышечной ткани пациента. После операции обязательно назначается прием антибиотиков.
К сожалению, такое лечение пролежней у старого человека не всегда дает положительный результат. Причина в том, что в местах с нарушенным кровообращением пересаженная кожа приживается очень трудно, а пролежневая язва нестерильна. Поэтому хирургическое вмешательство может вызвать неприятные последствия, такие как: краевой некроз, некроз раны, кровотечение, расхождение шва и др. Помимо этого, вскоре могут образоваться свищи, приводящие к появлению новых пролежней.
Чем опасны пролежни?
Несмотря на хороший уход и лечение, при пролежнях III и IV стадии могут развиваться осложнения, опасные для жизни. Они описаны ниже.
Гнойные заболевания мягких тканей, такие как панникулит — воспаление подкожной жировой клетчатки в области пролежня и близлежащих тканей, некротический фасциит — в гнойное воспаление вовлекаются фасции мышц, газовая гангрена — разрушение мягких тканей под действием бактерий, которые живут без доступа кислорода. Все эти осложнения очень опасны, проявляются повышением температуры тела, сильными болями в месте поражения, отеком и покраснением. При гнойных осложнениях требуется срочная медицинская помощь: хирургическая обработка раны, курс антибиотиков. В особо тяжелых случаях может возникнуть необходимость в ампутации конечностей.
Заражение крови (сепсис) — распространение инфекции в кровь и по всему организму. Такое возможно при тяжелых пролежнях у людей со слабым иммунитетом. В наиболее тяжелых случаях множественное инфекционно-токсическое поражение органов может привести к резкому падению кровяного давления (септическому шоку) — смертельно опасному осложнению. Заражение крови — это неотложное состояние, требующее немедленного лечения в условиях реанимации, где функции организма будут поддерживаться с помощью медицинских аппаратов, пока не удастся избавиться от инфекции.
Причины заболевания
Опрелость под грудной железой возникает в основном за счет воздействия следующих факторов:
- инфекции на фоне других патологических состояний (наиболее актуально при повреждении эпидермиса под органом);
- воздействия дрожжевых грибков;
- снижения иммунитета;
- сахарного диабета;
- продолжительной медикаментозной терапии с применением антибиотиков;
- инфекционных заболеваний эпидермиса;
- ожирения;
- несоблюдения правил личной гигиены;
- повышенной потливости;
- индивидуальных особенностей груди (большой размер, форма и т.п.);
- аллергических реакций;
- натираний кожного покрова при использовании неудобного и тесного белья.
Симптоматика
Динамика клинической картины при развитии опрелости под грудью сопровождается следующими симптомами, которые проявляются друг за другом:
- дискомфорт под молочной железой;
- наличие кожного зуда (периодически обостряется);
- появление покраснений и отеков;
- чувство жжения прибавляется к приступам кожного зуда;
- в местах жжения в результате расчесывания появляются травмы эпидермиса (проведение гигиенических процедур лишь на время доставляют физическое облегчение);
- после душа кожа стягивается, и зуд только усиливается;
- возникновение пустулезного дерматита;
- высыпания сопровождаются экссудационными выделениями или гноем;
- опрелость из-за систематических вскрытий мест повреждения эпидермиса, сопровождающих воспалительный процесс, становится мокнущей;
- экссудат выделяется через поврежденные ткани;
- локация опрелости из-за мокнущего характера повреждения расширяет свои границы, захватывая здоровые клетки кожи;
- появляется неприятный запах;
- инфекция усиливается за счет патогенных бактерий из смежных районов эпидермиса во время расчесывания;
- формируются новые гнойные очаги;
- постоянный зуд сопровождается кандидозом с выявленными пленками светлого оттенка и легко отделимыми крупицами;
- эпидермис кровоточит;
- на границах опрелости формируется шелушение.
Лечение и профилактика
Выявленная на ранних стадиях патология легко лечится. Для этого необходимо устранить первичные причины возникновения опрелости путем тщательного вымывания кожного покрова под грудной железой проточной водой с мылом, ополаскивания антисептиками и просушивания чистым сухим полотенцем (при сильном воспалении – прохладным воздухом фена).
Следующим этапом должны стать мероприятия по нивелированию причин трения кожного покрова в местах повреждения. Для этого следует совершать присыпки тальком и подкладывать мягкую чистую ткань или салфетки.
В качестве лекарственных средств на начальной стадии развития опрелости рекомендуется использовать подсушивающие мази с цинком, детский крем и масла, способствующие регенерации эпидермиса. Запущенные формы патологии должны сопровождаться применением подсушивающих растворов (например, сульфата цинка). А для заживления язв и ранок следует воспользоваться мазями с противогрибковым и противовоспалительным эффектом.
Наиболее тяжелые формы опрелости под грудью могут привести к постельному режиму и ограничению обычной подвижности. В этом случае очень полезны воздушные ванны.
В качестве средств народной медицины при лечении опрелости может использоваться кора дуба. Из нее можно делать отвары, которыми следует протирать поврежденные места и добавлять в ванну, или присыпку путем измельчения.
Для профилактики заболевания важно использовать следующие рекомендации:
- использовать удобное и дышащее белье своего размера из натуральных тканей;
- проводить гигиенические процедуры на системной основе;
- излишнюю потливость нивелировать тальком или присыпкой;
- добавлять в ванну для нормализации функции сальных желез, например, такие средства, как отвар коры дуба и т.п.
Прогноз
Своевременное выявление начальных стадий опрелости под грудью является ключевым условием легкого лечения. В этом случае нетрудно устранить негативный фактор (к примеру, тесное белье) и вернуться к обычному образу жизни.
И даже такие причины заболевания, как сахарный диабет, грибковые заболевания или лишний вес при выполнении рекомендаций врача достаточно быстро устраняют опрелости.
Важно помнить, что к группе риска в первую очередь относятся женщины, у которых наблюдается ожирение (особенно во время жары) и повышенная активность сальных желез. Ведь это способствует соприкосновению кожных покровов и возникновению за счет трения повреждений под грудью, которые впоследствии приводят к формированию благоприятной для развития бактерий среды
Обзор
Пролежни — это омертвевшие участки кожи и мягких тканей под ней, образующиеся при длительном сдавливании или трении. Пролежни обычно появляются у лежачих больных.
Пролежни различаются по степени тяжести. Процесс образования пролежня начинается с пятна на коже и заканчивается открытыми ранами, в которых видны кости или мышцы.
Чаще всего пролежни образуются у людей с хроническими заболеваниями, ограничивающими их подвижность. По статистике пролежни развиваются у 2,7-29% людей, которых госпитализируют в больницу. Особенно высок риск повреждений кожи от сдавливания у людей старше 70 лет, что связано со старением кожи, общим ухудшением состояния здоровья и низкой двигательной активностью.
Для одних людей пролежни — неудобство, требующее простого ухода. Для других —тяжелое состояние, которое может привести к потенциально смертельным осложнениям, таким как заражение крови или гангрена. Известно, что смертность пожилых людей, которые поступают с пролежнями в дома престарелых, достигает 21-88%.
Существует ряд приемов для предотвращения пролежней, а именно:
- регулярная смена положения тела;
- специальное оборудование для защиты уязвимых частей тела — например, специальные матрасы и подушки.
Дома для престарелых в Подмосковье
Сеть пансионатов для пожилых людей предлагает дома для престарелых, которые являются одними из лучших в плане комфорта, уюта и расположены в красивейших местах Московской области.
Мы готовы предложить:
- Комфортабельные пансионаты по уходу за пожилыми людьми в Москве и МО. Предложим все возможные варианты для размещения близкого Вам человека.
- Большую базу квалифицированного персонала по уходу за пожилыми людьми.
- Круглосуточный уход за престарелыми людьми профессиональными сиделками (весь персонал граждане РФ).
- Если Вы в поиске работы, мы предлагаем вакансии сиделок.
- 1-2-3-местное размещение в пансионатах для пожилых людей (для лежачих специализированные удобные кровати).
- 5-разовое полноценное и диетическое питание.
- Ежедневный досуг: игры, книги, просмотр кинофильмов, прогулки на свежем воздухе.
- Индивидуальную работу психологов: арт-терапия, музыкальные занятия, лепка.
- Еженедельный осмотр профильных врачей.
- Комфортные и безопасные условия: благоустроенные загородные дома, прекрасная природа, чистейший воздух.
В любое время дня и ночи пожилым людям всегда придут на помощь, какая бы проблема их не волновала. В этом доме все родные и близкие. Здесь царит атмосфера любви и дружбы.
Консультацию относительно приема в пансионат Вы можете получить по телефону:
8 (495) 181-98-94 круглосуточно.
Как распознать пролежни?
Пациенты, которые преимущественно лежат на спине, жалуются на образование пролежней в области лопаток и крестца. Также участки, поврежденные некрозом, обнаруживают на затылке и пятках. При положении на боку могут подвергнуться поражению следующие участки:
- бедра;
- уши;
- виски;
- плечи;
- колени;
- голеностоп.
Симптомы некроза:
- формирование отека красного или синего цвета;
- повышенная чувствительность в зоне поражения и боли;
- пузыри, которые при вскрытии дают обзор на поверхностные раны;
- формирование кратера с гнойным отделяемым.
Также на краях раны образуются желтоватые участки некроза, которые постепенно приобретают темный оттенок.
Профилактика пролежней
Даже при хорошем медицинском уходе пролежни зачастую пролежни не так уж и просто. Стоит помнить, что предотвратить их легче, чем лечить, но это тоже может быть сложной задачей.









Советы по уменьшению риска возникновения язв включают в себя:
- Ежедневный осмотр кожи, особенно мест, сильнее подверженных заболеванию.
- Сохранение поверхности тела в чистоте и сухом виде. При повышенном потоотделении необходимо протирать мягкой губкой или полотенцем.
- Хорошее питание тоже является ключом к здоровой жизни. Оно обеспечивает прекрасное состояния здоровья и служит гарантией заживления ран.
- Перемещение пациента не реже, чем каждые 2 часа (для лежачих больных).
- Выполнение упражнений, улучшающих кровообращение (относится и к пожилым людям, и пациентам в постели).
- Обеспечить своевременную смену постельного белья.

Как лечить пролежни
Причинами появления и развития пролежней обычно становится ослабление защитных свойств кожи. Преклонный возраст и деменция относятся к отягощающим и необратимым внутренним факторам риска.
Не своевременное лечение пролежней является прямой угрозой жизни для следующих категорий пожилых людей:
- парализованных больных;
- людей, находящихся в коме;
- больных с переломом шейки бедра;
- лежачих пациентов после инсульта;
- больных с пониженной чувствительностью на поздних стадиях деменции;
- больных с инконтиненцией;
- людей, которые получают плохое питание.
Пересушенная кожа больше восприимчива к действию раздражающих факторов, которые могут нарушить состояние равновесия в ней, привести к раздражению и появлению опасных явлений.
Причины возникновения пролежней
Основная причина возникновения патологии кожи – сдавление тканей между костью, а также твёрдой поверхностью, которой касается тело человека. Например, мягкие ткани сдавливаются между костью – инвалидным креслом или костью – кроватью, что приводит к нарушению циркуляции крови в мелких сосудах. В результате – к клеткам сдавленной зоны перестают поступать кислород, питательные вещества. Участок ткани мертвеет, погибает. Иными причинами пролежней становятся трение, скольжение. Трение об одежду, простыни возникает, если пациент меняет позу самостоятельно, либо его пересаживают, переворачивают члены семьи, медицинский работник. Скольжению способствует высокий подъем кровати в области головы. Тогда пациент соскальзывает вниз. Также причина – попытка удержаться в полусидячем, сидячем положении без опоры.Факторы, связанные с некорректным уходом за больным: • Неопрятная постель; • Несвоевременная смена нательного белья; • Твёрдая, неровная поверхность кровати; • Бёдрах, пояснице, крестце; • Пренебрежение гигиеническими процедурами.Факторы, которые связаны с индивидуальными особенностями больного: • Истощение, тучность больного; • Пожилой возраст; • Заболевания сердечно-сосудистой системы; • Нарушения иннервации тела (например, инсульты); • Нарушения обменных процессов организма (водно-солевого обмена, ограничение в питье, сахарный диабет); • Несбалансированное питание, недостаток белковой пищи, нарушения белкового обмена; • Неконтролируемые процессы дефекации, мочеотделения. Также к факторам, провоцирующим пролежни, относят лишний/недостаточный вес, курение, аллергическую реакцию на препараты по уходу за кожей, швы, складки, пуговицы на белье, травмы и заболевания головного, спинного мозга, потоотделение из-за повышенной температуры тела.
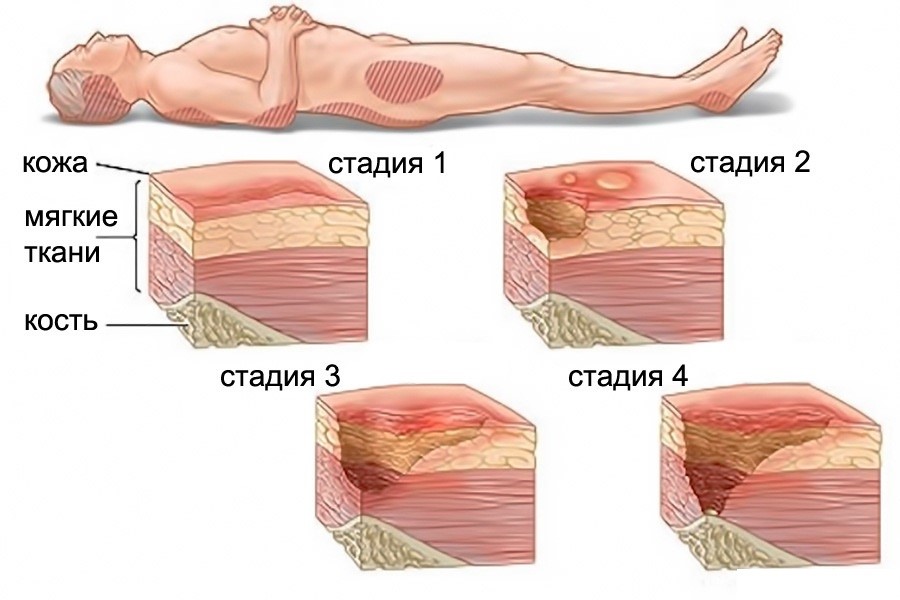
Стадии заживления пролежня
Процесс заживления пролежня основывается на нескольких стадиях, в течение которых при правильном лечении, возможно предотвратить развитие более опасных последствий. Стоит сказать, что огромное значение имеет консультация со специалистом, если предполагается производить лечение пролежня в домашнем обиходе. Именно он даст подробные рекомендации по полноценному избавлению от патологии.
Стоит указать, что пролежни – это сложное явление, которое связано с нарушением кровообращения и функционирования лимфатической системы на определенном пораженном участке тела
Важно отметить, что развитие недуга начинается с выявления воспаления в месте раны, которое сопровождается процессом мацерации тканей, то есть набухания и покраснения кожных покровов из – за избытка транссудата. Воспаление может сохраняться несколько дней, но при качественной обработке антибактериальными препаратами, возможно его уменьшение
Рана должна подсушиваться, чтобы избежать развития гнойного процесса. Если после проведения антибактериальных процедур заметно снижение уровня отека и нет признаков нагноения раны, то можно сказать, что запущены процессы грануляции тканей. Постепенно в течение недели происходит восстановление кожных покровов, прочной соединительной ткани, а также наблюдается разрастание сосудов. Здоровые ткани начинают обволакивать пролежень, соединяясь с другими сегментами. На месте раны возможно наблюдать формирование рубца бледно-красного оттенка. Чтобы не допустить повторного воспаления за рубцом наблюдают до тех пор, пока происходит регенерация кожи эпидермиса.
Запись на консультацию 8-918-55-44-698 к ведущим специалистам в данном разделе медицины. По вопросам диагностики и лечения, ведущими специалистами в данном разделе медицины, вы можете обращаться по тел. 8-918-55-44-698
Рекомендации по проведению терапии
Лечащим врачом определяется индивидуальный «коридор», в пределах которого должна находиться свертываемость именно у Вас. Этот коридор определяется Вашим исходным заболеванием и особенностями Вашего организма.
Важно, чтобы Вы осознали, что выход за пределы «коридора» как в ту, так и в другую сторону, очень опасен.
Если свертываемость будет выше определенного Вам предела, растет риск тромбозов.
Если свертываемость падает ниже Вашего предела, повышается риск кровотечений. Независимо от того, какой антикоагулянт Вам назначен, необходимо регулярно (не реже 1 раза в 2-4 недели) проверять свертываемость крови, и в зависимости от результатов теста будет корректироваться доза принимаемого Вами препарата
Независимо от того, какой антикоагулянт Вам назначен, необходимо регулярно (не реже 1 раза в 2-4 недели) проверять свертываемость крови, и в зависимости от результатов теста будет корректироваться доза принимаемого Вами препарата.
При приеме антикоагулянтов какой-либо специальной диеты обычно не рекомендуется. Однако нужно учитывать, что изменение поступления с пищей витамина К может изменять действие препаратов. Не стоит исключать продукты, содержащие витамин К, из рациона, но рекомендуется потреблять их в постоянном количестве ()
Полная суточная доза варфарина должна приниматься в один прием (доза фенилина разбивается на 2 приема), в одно и то же время. Препарат принимается внутрь. При необходимости таблетку или её часть можно разжевать и запить водой.
Для наступления полного эффекта от приема варфарина требуется 4-5 дней (у фенилина этот срок короче: около 2 дней). Столько же продолжается действие принятой дозы препарата.
Желательно рассчитать недельную суммарную дозу препарата, это позволит пить ровное число таблеток, не дробя их (точную схему может посоветовать только Ваш лечащий врач).
- Никогда не принимайте препарат в большей дозе, либо более часто, чем предписано!
- Нет двух одинаковых людей, предписанная именно Вам доза зависит от вашего заболевания и от реакции вашего организма на препарат.
- Независимо от того, какой антикоагулянт Вам назначен, необходимо регулярно проверять свертываемость крови, и в зависимости от результатов теста будет корректироваться доза принимаемого Вами препарата.
- Сообщите всем врачам, стоматологам, фармацевтам и другим медицинским работникам, которые оказывают Вам помощь, о том, что Вы принимаете антикоагулянты. Желательно носить при себе «Карточку пациента, принимающего антикоагулянты» и медальон с указанием того, что Вы принимаете антикоагулянты!
- Не принимайте аспирин или препараты, содержащие аспирин, не посоветовавшись с врачом. Употребление лекарств этой группы совместно с антикоагулянтами может вызвать кровотечение. Обсудите с лечащим врачом, какой препарат Вы можете принимать в качестве обезболивающего (некоторые клиники рекомендуют ацетаминофен (Парацетамол).
- Не принимайте никаких дополнительных препаратов, влияющих на свертываемость крови, не посоветовавшись с врачом (о влиянии лекарственных препаратов на действие антикоагулянтов смотри в Приложении 1).
- Алкоголь может влиять на показатели свертываемости. Малые дозы, вероятно, не нанесут вреда, но в больших дозах и при резкой смене режима потребления он значительно повышает риск кровотечения.
- Многие растительные препараты влияют на восприимчивость к антикоагулянтам, это относится к Гинко Билоба, чесноку, коэнзиму Q10, клюкве и другим. Посоветуйтесь с врачом прежде, чем начать их прием.
- Если Вы беременны, планируете беременность или кормите грудью, обсудите это с вашим лечащим врачом! Прием антикоагулянтов может отрицательно сказаться на развитии ребенка, поэтому во время беременности, вероятно, потребуется переход на другие препараты (например, уколы гепарина).
Осложнения
Барабанная перепонка имеет две основные функции:
- Слуховая. Когда звуковые волны ударяют, барабанная перепонка вибрирует – первый шаг, по которому структуры среднего и внутреннего уха переводят звуковые волны в нервные импульсы.
- Защитная. Барабанная перепонка также имеет барьерную функцию, защищая среднее ухо от воды, бактерий, других посторонних веществ.
Осложнения могут возникать, когда мембрана заживает, или если она не может зажить.
Возможные осложнения:
- Потеря слуха. Обычно потеря слуха является временной, длится только до тех пор, пока разрыв или отверстие не заживет. Размер и расположение разрыва могут влиять на степень потери слуха.
- Воспаление среднего уха (средний отит). Перфорация барабанной перепонки дает возможность бактериям проникнуть в ухо. Если перфорированная барабанная перепонка не заживает или не восстанавливается, вы можете быть уязвимы к текущим (хроническим) инфекциям, которые могут вызвать постоянную потерю слуха.
- Образования среднего уха (холестеатома). Холестеатома – это образование в среднем ухе, состоящее из клеток кожи и других веществ. Все накопленные загрязнения, отмершие клетки кожи в ушных каналах обычно выходят наружу с ушной серой. Если мембрана разорвана, клетки кожи могут пройти в среднее ухо и сформировать холестеатому. Холестеатома дает благоприятную среду для бактерий и содержит белки, которые могут повредить косточки среднего уха.
Четыре стадии и причины возникновения
Развитие пролежней происходит поэтапно, выделяется 4 стадии:
- На первой стадии пролежни подобны синяку, но когда надавить на него, то пораженный участок кожи станет бледнее.
- На второй стадии кожа на месте новообразования начинает шелушиться, и вскоре на нем появляются пузырьки. Клетки
эпидермиса сначала набухают, а потом разрываются.
- На третьей стадии на месте поражения появляются раны, часто с нагноением. Начинается поражение глубинных слоев кожи
и мышц.
- На четвертой стадии на участке омертвели ткани, началось воспаление с выделением гноя. Зона поражения постепенно
расширяется.
Причины возникновения пролежней весьма разнообразны, но большинство из них вызваны неправильным уходом за лежачим
пациентом. Болезненная симптоматика может развиться, если нательное и постельное бельё меняется недостаточно часто,
не соблюдаются правила гигиены, а сама кровать имеет неровную и чрезмерно твердую поверхность.
Образование пролежней может вызвать недостаток воды, недержание мочи или кала, лишний вес, курение, наличие посторонних
мелких предметов в постели, например, хлебных крошек. Вызвать патологию может и аллергия на какие-либо косметические
средства, повышенное потоотделение.
Первые признаки пролежней

Больной, находящийся в сознании и сохранивший болевую чувствительность, может испытывать следующие субъективные ощущения, свидетельствующие о начале опасного процесса (о них нужно рассказать ухаживающим):
- покалывания в отдельных местах на кожных покровах перед возникновением пролежневых язв – это происходит из-за того, что застаиваются биологические жидкости (кровь, лимфа), которые питают нервные окончания;
- онемение на этих участках спустя два-три часа после покалывания.
Начинающиеся пролежни имеют определенную клиническую картину, и люди, которые осуществляют уход за лежачими больными, обязаны иметь представление о следующих видимых опасных проявлениях патологии:
- на коже пациента появляется венозная эритема синюшно-красного цвета, без четких границ; она возникает вследствие застоя периферической крови и лимфы, локализуется на участках, где костные, мышечные выступы тела соприкасаются с постелью, может иметь различную насыщенность окраски – как еле видимую, так и глубокую;
- эпидермис начинает слущиваться, предварительно могут выступить гнойные пузырьки.
Так проявляются симптомы зарождающейся патологии, которые должны насторожить. Необходимо сделать все возможное, чтобы ситуация не усугубилась.
Что предпринять для устранения этих опасных проявлений пролежней на начальных этапах:
каждые два часа изменять положение туловища лежачего больного; в отсутствие противопоказаний для этой цели рекомендуется применять специальные подушки, которые не дадут контактировать кожным покровам с постелью;
следить, чтобы уровень изголовья кровати больного был ниже уровня туловища или вровень с ним;
сохранять необходимую степень влажности кожи пациента с помощью средств гигиены (пенки, моющего крема, спрея) – допускаются теплые ванны (горячую воду использовать запрещено), процедуры проводятся не реже 2-х раз в сутки; при неконтролируемых дефекациях следует удалить выделения как можно быстрее, так как образовавшаяся язва может очень быстро инфицироваться – это то, чем опасны пролежни для лежачих людей после комы;
используя специальные адсорбирующие прокладки, пеленки, полотенца, салфетки, памперсы устранять излишки влаги с кожных покровов;
производить смену постельного белья лежачего пациента не реже одного раза в сутки, периодически перестилать спальное место;
крайне опасно делать больному интенсивный массаж, рекомендуется только легкими движениями поглаживать участки кожных покровов, где наблюдаются признаки застоя; особенно осторожно следует проводить такие действия в местах, где кости расположены близко друг к другу;
чтобы предотвратить опасную патологию, нужно применять противопролежневые матрасы баллонного или ячеистого типа – данные изделия оснащены бесшумными компрессорами, которые помогают поддерживать жесткость оснований или менять ее благодаря возможности программного регулирования наполнения воздухом различных участков;
если больной находится в инвалидном кресле, менять позу пациента минимум раз в час, используя для этого подушки с гелем, воздухом, пеной


