Болят кисти рук при беременности
Содержание:
- Отечность при беременности — это норма?
- Что делать для профилактики отеков?
- Как облегчить варикоз при беременности
- Причины отечности рук
- Причины и механизм возникновения
- Лечение
- Причина развития отека при беременности
- Как лечить вросший ноготь большого пальца ноги
- Как бороться
- Причины предменструального синдрома
- Причины повышенного давления у будущих мам
- Классификация и стадии развития
- Лечение варикоза у беременных
- Как лечить ушиб
- Чем опасен варикоз
Отечность при беременности — это норма?
Скорее да, чем нет. Ключевыми причинами отеков во время беременности являются увеличение жидкости в организме женщины и высокий уровень прогестерона. Этот гормон начинает активно вырабатываться еще во время овуляции, подготавливая матку к имплантации яйцеклетки. Его концентрация остается стабильно высокой в крови женщины в течение всей беременности, обеспечивая множество важных функций, связанных с развитием плода. К сожалению, у него есть такой побочный эффект.
Интересный факт
Многие женщины отмечают у себя отеки перед менструацией. Это тоже он — прогестерон. Уровень гормона повышается во второй половине менструального цикла, что и приводит к такому результату.
Сам факт того, что одной из причин отеков при беременности служит выработка очень важного гормона, вовсе не означает, что вам надо со смирением принять эту ситуацию. Все зависит от тяжести состояния: небольшие отеки у беременных почти неизбежны, но, если они становятся значительными, стоит задуматься о лечении
Что делать для профилактики отеков?

Прогулка во время беременности
Когда найден ответ на вопрос, почему отекают ноги при беременности, возникает следующий – что делать? Этот вопрос актуален только при физиологических отеках. Ведь препятствовать их образованию и увеличению, женщина может сама, без посторонней помощи. Для этого рекомендуется придерживаться диеты. Скорректировать питание нужно таким образом, чтобы с принимаемой пищей поступало достаточное количество белка, который крайне необходим для ребенка. В рационе беременной женщины обязательно должны присутствовать: некоторые молочные продукты, рыба, орехи, овощи и фрукты. Ограничить потребление соли. Следует отдавать предпочтение обычной питьевой воде, и прекратить или хотя бы уменьшить потребление газированной воды и соков.
Важно быть предусмотрительнее в выборе одежды. Стараться не носить одежду из синтетических материалов, так как ткань должна обеспечивать хорошую проницаемость воздуха
Необходимо отказаться на время от моделей одежды с манжетами, поясами, резинками, узкими воротниками – всем, что может оказать какое-либо давление на кожу и спровоцировать отечность.
Также не придется думать, как избавиться от отеков при беременности, если правильно подобрать обувь. Она должна быть:
- комфортной;
- не узкой;
- с широким и устойчивым каблуком не более 4 см;
- стелька с супинатором.
Пересмотрите свой образ жизни, и по необходимости увеличьте активность. Вечером или после продолжительного хождения не пренебрегайте контрастным душем для нижних конечностей, либо ванночкой для стоп с морской солью. По возможности можно делать самомассаж ног, даже при помощи мочалки.
!
Полезно выполнять зарядку и ряд несложных гимнастических упражнений в течение дня. Они пойдут на пользу кровообращению и предотвратят застойные явления.
Старайтесь не проводить много времени на жаре, в особенности на 37-38 неделе беременности, когда сильно отекают ноги. Берегите свое здоровье и здоровье своего будущего ребенка!
Для точной диагностики обращайтесь к специалисту.
- ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГЕСТАЦИОННЫХ ОТЕКОВ. Хасхачих Д.А., Cтрельцова Т.Р. // ScienceRise. – 2014. – № 1 (4). –С. 55-59.
- Отеки при беременности: современные взгляды на тактику врача. Жабченко И.А. // Слово о здоровье. – 2018. – №17.
Как облегчить варикоз при беременности
Есть ряд советов по профилактике варикоза у беременных, соблюдение которых помогает облегчить течение болезни и уменьшает неприятные ощущения:
- Не скрещивайте ноги. Сидение, с закидыванием одной ноги на другую блокирует поток крови через и вены и может вызвать повышение давления.
- Поменяйте положение. Если нужно сидеть или стоять весь день на работе, нужно менять позу так часто, как это возможно. Это предотвращает скопление крови в ногах.
- Спите на левом боку. По мере того, как живот становится больше, лежать на спине будет тяжело. При варикозном расширении вен, постарайтесь спать на левом боку, а не на правом. Это препятствует давлению матки на вены брюшной полости, и помогает крови в ночное время оттекать от нижних конечностей.
- Поднимайте ноги. В течение дня чаще приподнимайте ноги. В идеале, они должны быть выше уровня сердца, чтобы сила гравитации помогала крови активнее течь. Лежа в постели, можно положить ноги на подушку, чтобы помочь кровотоку во время сна.
- Следите за употреблением соли. При приеме большого количества соли в кровеносные сосуды поступает больше жидкости, что может увеличить давление в венах. Избыток жидкости проникает в ткани и приводит к отекам. Пейте много воды, чтобы помочь вашему телу поддерживать правильный баланс жидкости.
- Следите за своим весом. Женское тело во время беременности меняется, будущая мама набирает вес. Чем выше масса тела, тем большее давление вес оказывает на вены нижних конечностей. Врач оценит прибавки и уточнит нормы веса 4.
Причины отечности рук
Отеки рук при беременности могут появляться, как с первых дней ожидания малыша, так и в третьем триместре. Не всегда это явление является патологией, часто отечность выступает как нормальное физиологическое состояние.
Физиологическая отечность
Вспомните, замечали ли вы отечность кистей рук в первые же недели беременности? Если, да, то пора разобраться, в чем причины данного явления.
С момента зачатия, ваш организм перестраивается на новый лад, происходит накопление жидкости, в том числе и под действием гормонов беременности, которая пригодится, как для наполнения плаценты, так и для усиленной работы кровеносной системы;
Знайте! Это внутреннее накопление воды вы можете заметить через внешние отеки рук и ног. В отличие от патологической отечности, физиологическая не вызывает особых неудобств и болевых ощущений, достаточно быстро проходит после небольшого отдыха, смены позы или плавания.
Накапливание жидкости в организме начинается и на этапе подготовки к родам. Таким образом ваш организм планирует компенсировать естественную кровопотерю во время родового процесса и на сроке 38 неделя беременности отеки рук не требуют дополнительного лечения.
Чтобы роды прошли хорошо, вы избежали разрывов и врачебных вмешательств, готовьтесь к ним по курсу «Легкие роды» >>>
Отеки рук вы можете наблюдать и поле длительного нахождения возле компьютера, особенно если вы набирали текст.
- Ваши руки находятся в полусогнутом положении, на весу, происходит зажим нерва, кровь плохо поступает, вы можете почувствовать сначала легкое онемение пальцев, затем отеки тканей;
- Этого можно избежать, если выбрать удобную позу, когда локти находятся на поверхности, можно подложить подушечку под руки, каждые 10 минут давать конечностям отдых, немного струшивая их или разминая.
Тесная одежда из искусственных материалов, не дающих коже дышать, также может спровоцировать отеки конечностей. Беременность требует особого внимания к гардеробу и, в данном случае, практичность — на первом месте.
Ситуация, когда отекают руки по утрам при беременности, может возникнуть и при неправильном питании.
Если вы будете злоупотреблять соленым и копченым, то жидкость, которую вы выпьете в большом количестве после такой трапезы, выльется вам отечностью конечностей.
По этому вопросу, читайте полезную статью: Что нельзя есть при беременности?>>>.
Отеки рук, как следствие хронических заболеваний
При хронических заболеваниях почек, сердца и проблемах сосудистой системы, вы уже в зоне риска развития отеков.
Если сердце не справляется с дополнительной нагрузкой во время беременности и кровь плохо поступает в отдаленные участки тела, то налицо отеки рук и ног. В данном случае, лучшей профилактикой будет зарядка или пешая прогулка, так вы поможете главному насосу наладить кровоснабжение;
Читайте статью по теме: Прогулки при беременности>>>.
- При хронических заболеваниях почек, кроме традиционных мешков под глазами, часто отекают и руки. В данном случае, вы, вместе с специалистом, выберете оптимальное питание и лекарственные препараты, которые помогут избежать накапливания жидкости в организме;
- Причиной накапливания жидкостей в тканях рук может быть и проблема с сосудами. При повреждении их стенок, вода выходит в межклеточное пространство, что визуально выглядит, как отеки тканей кожи.
Патологические отеки рук
Повышенного внимания заслуживают постоянные отеки рук при беременности, появившиеся на поздних сроках, так как они могут сигнализировать о развитии гестоза. Читайте актуальную статью Гестоз при беременности>>>.
В этом случае, необходимо дополнительное обследование, а именно: анализ крови на гемоглобин, анализ мочи на белок и контроль артериального давления. Читайте статью по теме: Какие анализы сдают при беременности?>>>.
Если налицо повышение гемоглобина, при выявленном белке и давление выше нормы, можно говорить о диагнозе «гестоз». Заболевание опасное, как для вас, так и для вашего ребенка, требует обязательного лечения.
Причины и механизм возникновения
Механизм возникновения до конца не изучен, и считается, что РБ возникает вследствие гормональных изменений, в частности, под влиянием прогестерона, эстрогена, ХГЧ и других гормонов, концентрация которых постепенно повышается в течение беременности. Некоторые авторы считают, что возникновение РБ связанно с ухудшением сопутствующего АР. Некоторые исследования показывают, что гормональное воздействие приводит к расслаблению гладкой мускулатуры, которая составляет стенку сосудов слизистой носа, в результате чего появляется заложенность носа. Такие выводы подтверждаются другими исследованиями, которые показывают, что оральные контрацептивы вызывают схожие эффекты в полости носа (но не у всех). Другие работы показывают, что повышенный индекс массы тела, избыточный вес, множественные беременности провоцируют или отягощают РБ.
Лечение
Специфического лечения физиологическая отечность ног на поздних сроках беременности не требует, однако для облегчения состояния следует исключить предрасполагающие к ней факторы. В некоторых случаях врачи могут назначить медикаментозные препараты и народные мочегонные средства, безопасные для женщины в этот период.
Медикаментозное
При развитии осложнений отеков и их распространении по телу (развитие гестоза) назначаются специфические препараты:
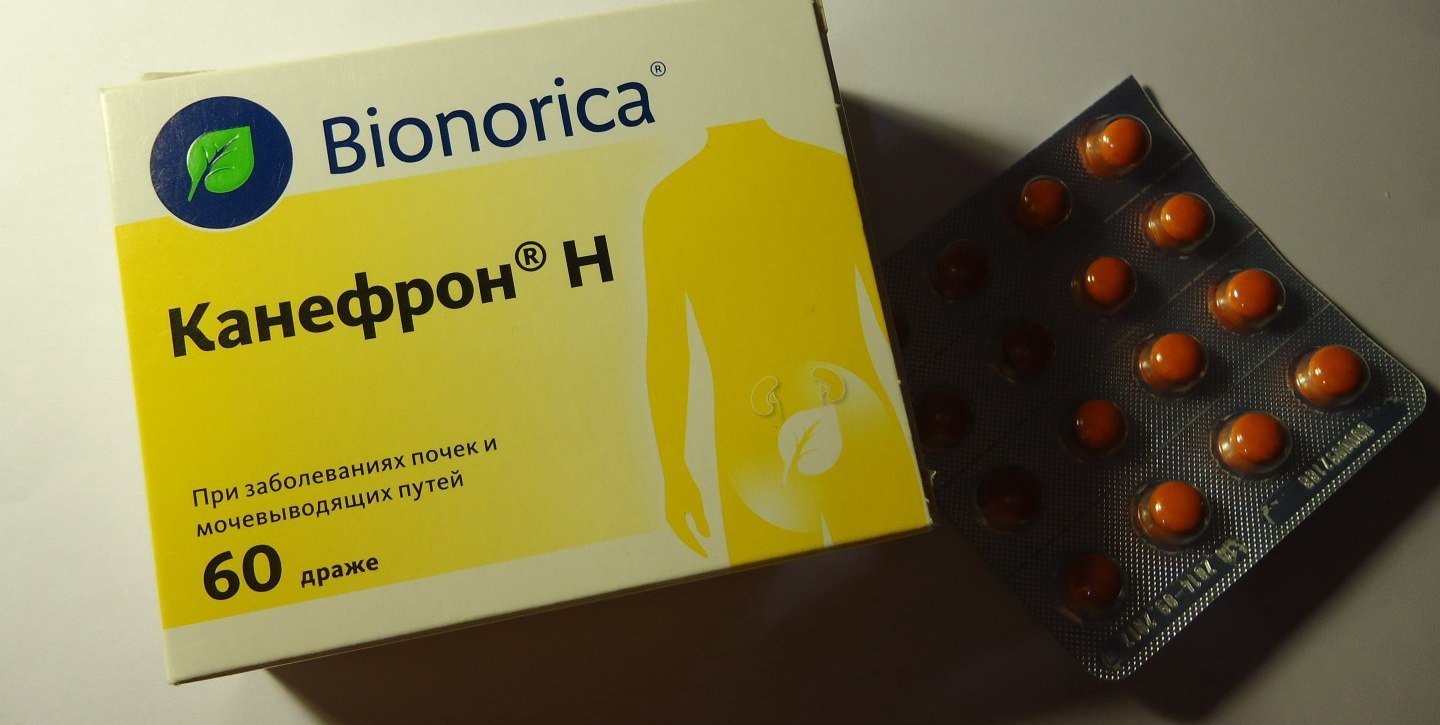
- «Канефрон» — фитопрепарат на основе экстрактов любистка и розмарина. Обладает антисептическим, противовоспалительным и мочегонным эффектами.
- «Эуфиллин» — эффективное мочегонное средство. Не назначается при сниженном давлении и хронических заболеваниях сердечно-сосудистой системы.
- «Триампур» — мочегонный препарат назначаемый при отечности, связанной с заболеваниями сердца, почек, печени.
- «Хофитол» — органическое лекарственное средство, изготовленное на основе артишока, применяется для лечения отечности, вызванной заболеваниями ЖКТ.
- «Фуросемид» — диуретик, угнетающий всасывание соли. Применяется при заболеваниях печени, почек, желчевыводящих путей, артериальной гипертензии.
- «Фитолизин» — мочегонное, антибактериальное, противовоспалительное средство.
- Витамин Е, липоевая кислота, магний. Витаминные комплексы способствуют стабилизации кровотока в матке и плаценте, снижая вероятность развития гестоза.
- Гипотензивные препараты. При повышенном артериальном давлении у беременной женщины возникшем на фоне развития отечности.
- Гели и кремы на основе гепарина. Применяются для предупреждения развития тромбоза и восстановления сосудистых стенок.
Медикаментозную терапию, включая применение противоотечных кремов и гелей, может назначить только врач при наличии определенных показаний. Заниматься самолечением и принимать без назначения какие-либо препараты во время беременности категорически запрещено.
Народные средства
При легких формах пастозности ног справиться с отеками помогут народные средства с тонизирующим и успокаивающим эффектами.
В список популярных народных мочегонных средств, применяемых во время вынашивания ребенка, включены:

- Морс из клюквы или брусники. Готовится напиток из замороженных или свежих ягод, можно добавлять сахар по вкусу.
- Настойки и чаи из листьев брусники.
- Зеленый чай с медом (заварка обязательно должна быть качественной).
- Травяные чаи с добавлением листьев жасмина, мяты, лаванды. Можно также добавлять травы в питьевую воду.
- Семена укропа. Из семечек можно готовить отвары, или добавлять в пищу. После родов семена можно использовать для профилактики колик у малыша.
- Толокнянка. Отвары из этой травы не следует принимать дольше 10 дней, так как при длительном приеме средство приводит к раздражению стенок матки.
- Кукурузные рыльца (столбики). Применяются при отечности, вызванной болезнями почек. Для приготовления отваров используются части женского цветка на початках вверху растения.
- Мочегонные продукты. При отеках будет полезно включить в рацион лимонный сок, имбирь, сельдерей, баклажаны, овсянку, арбузы (если сезон).
Причина развития отека при беременности
Отеки при беременности развиваются из-за повышенной задержки натрия под влиянием гормонов, что приводит к скоплению жидкости в подкожной клетчатке и во внеклеточных пространствах. Отеки ног могут развиваться и из-за передавливания увеличенной маткой нижней полой вены. При этом, когда женщина находится в горизонтальном положении, страдает отток крови от нижних конечностей и на них развиваются отеки. В некоторых случаях отеки при беременности вызваны патологическими состояниями, такими как тромбоз глубоких вен и развитием преэклампсии. Тромбоз глубоких вен довольно часто осложняет течение беременности, так как в организме имеется тенденция к повышенному свертыванию крови, а беременные на поздних сроках становятся менее подвижными. Преэклампсия развивается на фоне высокого артериального давления. Тем не менее преэклампсия не всегда характеризуется развитием отеков.
Отличия физиологических отеков при беременности от тромбоза глубоких вен и преэклампсии
- При физиологическом отеке процесс симметричен и уменьшается при принятее лежачего положения. Диагноз физиологического отека при беременности ставится при исключении других причин, которые могут его вызвать.
- Преэклампсия характеризуется повышенным артериальным давлением, появлением белка в моче, непостоянными отеками, головной болью, болью в животе. Диагноз ставят при помощи измерения артериального давления, анализа мочи, показателей уровня ферментов цитолиза печени, креатинина, электролитов, мочевины в сыворотке крови.
- Тромбоз глубоких вен характеризуется асимметричным утолщением конечности, чувством тяжести и распирания, изменением цвета кожи на пораженной конечности. Диагноз ставять на основании проведения дуплексного сканирования вен ног.
Как лечить вросший ноготь большого пальца ноги
В зависимости от степени развития патологического процесса и стадии заболевания для лечения вросшего ногтя применяются такие методики:
- Консервативная безоперационная терапия с применением медикаментозных препаратов и техник. Этот метод используется лишь на начальной стадии заболевания. Лечение включает целый комплекс процедур — ванночки для ног, применение противовоспалительных, антибактериальных и антимикозных (по показаниям) фармацевтических средств. Консервативные методы показаны и эффективны в тех случаях, когда еще не произошло разрастание тканей из раневой поверхности околоногтевого валика.
- Установка скоб или пластин — метод, который может выступать как самостоятельный вид лечения, когда воспалительный процесс кожного покрова возле ногтя не сопровождается гнойными выделениями. Скобы, пластины, полускобы применяются также как один из компонентов консервативного лечения. Метод эффективен при небольших размерах поражения мягких тканей.
- Лазерное удаление — радикальный метод лечения, в процессе которого патологически измененная ногтевая пластина полностью снимается вместе с корневой частью (ростковой зоной), поверхность покрывается кожным покровом. Удаление вросшего ногтя на большом пальце ноги лазером считается самым эффективным и наименее травматичным хирургическим методом. Сама лазерная процедура практически безболезненная, а восстановительный период переносится легче и проходит быстрее. Лазерный метод лечения показывает наименьший процент рецидива.
- Радиоволновое лечение — удаление вросшего ногтя на большом пальце ноги с помощью медицинского радиоволнового оборудования. По степени безопасности, безболезненности и эффективности радиоволновой метод мало чем уступает лазерному удалению. Принцип действия также аналогичен — с помощью радиоволнового излучателя удаляется пораженная ногтевая пластина, включая ростковую зону.
- Хирургическое удаление — операция по удалению вросшего ногтя на большом пальце ноги применяется в тех случаях, когда нет возможности использовать более щадящие методы и при запущенной стадии заболевания. Существует несколько радикальных хирургических техник удаления ногтевой пластины полностью, вместе с ростковой зоной и частично в области врастания в околоногтевой валик. При необходимости вместе с ногтем удаляются разросшиеся и пораженные воспалением ткани. Хирургическое удаление подразумевает высокую степень травматичности и продолжительное восстановление. В послеоперационный период за пальцем требуется тщательный уход, обработка антибактериальными мазями, в некоторых случаях по предписанию врача необходимо пройти курс антибиотикотерапии.
Чтобы не доводить вросший ноготь до необходимости применения радикальных хирургических методов лечения, важно при первых симптомах заболевания обратиться к специалисту. Несмотря на то, что на первый взгляд проблема вросшего ногтя не кажется слишком опасной, последствия задержки лечения или попытки самолечения могут привести к плачевным последствиям
Если пациент на начальной стадии врастания ногтя обращается к врачу, терапия может заключаться в очень простых и доступных методах, а также несложных профилактических мероприятиях.
Профилактика вросшего ногтя предполагает ношение удобной обуви, правильное обрезание ногтей с уголками, своевременное лечение грибковых инфекций и устранение отеков ног.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 716
Количество прочтений: 716
Как бороться

Что делать, если отекли пальцы рук при беременности? Этот вопрос интересует многих женщин, находящихся в положении. Своевременно принятые меры способны предотвратить возникновение серьезных последствий. Именно поэтому женщинам в положении нужно знать, что делать при отеках рук при беременности.
При появлении припухлостей в области верхних конечностей необходима консультация не только врача-гинеколога, но и участкового терапевта. Ситуация должна находиться под контролем квалифицированных специалистов. Избавиться от отеков помогут не только традиционные методы, но и народные средства, высокая эффективность которых доказана временем.
Причины предменструального синдрома
Современная медицина пока не имеет полной информации о механизме возникновения предменструального синдрома. Существует множество теорий, описывающих причины ПМС. В первую очередь выделяют гормональные изменения и химические процессы в головном мозге.
Течение менструального цикла регулируется колебаниями гормонального фона. Исследователи полагают, что симптомы ПМС могут быть связаны с высокими показателями эстрогена, пролактина и альдостерона, а также с дефицитом прогестерона.
Определенные химические вещества в головном мозге также могут играть роль в ПМС. Прежде всего, речь о серотонине, одном из основных нейромедиаторов. Концентрация этого вещества колеблется во время менструального цикла. Серотонин регулирует настроение, и при его дефиците могут наблюдаться расстройства настроения и депрессия, связанные с ПМС. Низкий уровень серотонина также вызывает усталость, тягу к еде и проблемы со сном.
Пищевые предпочтения также могут влиять на протекание ПМС. Усугублению симптомов способствует слишком солёная и жирная пища, употребление кофеина и алкоголя. Считается, что низкий уровень некоторых витаминов (например, витамина B6) и минералов также влияет на ПМС.
Более высокому риску ПМС подвержены женщины, страдающие ожирением или мало либо совсем не занимающиеся физическими упражнениями. В группе риска также и те, кто курит, страдает заболеваниями щитовидной железы, у кого низкий уровень сахара в крови.
Причины повышенного давления у будущих мам
Гипертония во время беременности может наступить из-за влияния различных факторов. Среди самых распространённых причин медики выделяют:
- генетическую предрасположенность
- нервные потрясения
- злоупотребление алкоголем и курением в период вынашивания малыша
- дисфункцию надпочечников и щитовидной железы, а также сахарный диабет
- неправильное питание
- ожирение.
Конечно же, для фиксации увеличения давления можно воспользоваться тонометром, который с точностью определит показатель вашего АД. Если же такого нет под рукой, выявить гипертонию можно по появлению шума в ушах, плохому самочувствию, возникновению ?энергетических мушек? перед глазами и покрытия лица красными пятнами.
Классификация и стадии развития
Вид и форму верхнечелюстного синусита определяют по причинам развития заболевания, клиническим проявлениям и характеру воспалительного процесса, локализации очага воспаления.
В зависимости от причины развития выделяют следующие формы патологии:
- Бактериальный. Чаще всего заболеванию предшествует не вылеченный вовремя насморк — острый ринит.
- Вирусный. В большинстве случаев развивается на фоне вирусных простуд, например, гриппа. При своевременной и правильно подобранной терапии выздоровление наступает через 7–14 дней.
- Аллергический. Этот вид гайморита развивается в результате реакции иммунной системы на контакт слизистой носа с аллергенами.
- Грибковый. Сниженный иммунитет и бесконтрольный прием препаратов с антибактериальным действием приводит к активному размножению грибков на оболочках гайморовых пазух. Встречается значительно реже, чем бактериальный или вирусный.
- Травматический. Развивается в результате переломов носовой перегородки или костей, из которых состоят синусы носа. Очень часто со сгустками крови в результате травмы в полость гайморовой пазухи проникает патогенная микрофлора, которая способствует появлению воспалительного процесса.
 Иногда осложнением травм носа становится предрасположенность к гаймориту. Фото: macky_ch / Depositphotos
Иногда осложнением травм носа становится предрасположенность к гаймориту. Фото: macky_ch / Depositphotos
По характеру течения воспаления различают три варианта гайморита:
- Острый. Развивается как следствие простудных инфекций и длится не более 4 недель. Ярко выраженная симптоматика: сильные лицевые и головные боли, заложенность носа, обильные выделения из носовой полости, высокая температура.
- Подострый. Болезнь длится 4–12 недель. Симптомы патологии в этом случае выражены меньше, чем при остром воспалении пазухи носа. При этом существует большой риск перехода заболевания в хроническую форму.
- Хронический. Болезнь характеризуется длительным вялотекущим течением на протяжении более 12 недель.3 Со временем выраженность признаков уменьшается, но это не говорит о выздоровлении пациента. При хроническом течении болезнь приобретает стадийность – бессимптомные периоды гайморита сменяются эпизодами обострения.³
В зависимости от пути попадания возбудителей различают:
- Риногенный гайморит. Патогенные микроорганизмы попадают в синусы через нос.
- Одонтогенный гайморит. Возбудители инфекции проникают в гайморовы пазухи через воспаленные зубы.
Проблемы с зубами и гайморит
Корни 4–6 зубов на верхней челюсти находятся в непосредственной близости от стенок гайморовых пазух или даже прорастают в них (рис. 2). При гнойном поражении зубной коронки и корня зуба воспаление переходит на слизистую оболочку внутри пазухи — так развивается одонтогенный гайморит. Также к его развитию могут приводить осложнения лечения у стоматологов, в частности при пломбировки каналов, удалении зубов или установке имплантов
Поэтому важно тщательно подходить к выбору специалиста, которому можно доверить здоровье своей ротовой полости — это поможет избежать опасных осложнений.⁴
По характеру патологических нарушений в пазухе и клинической картине гайморит делят на:
- Катаральный. В таком варианте заболевания слизистые синуса отечные и набухшие, а выделения из носа незначительные и прозрачные. При отсутствии лечения возможен переход в гнойный гайморит.
- Атрофический. При синусите такого вида слизистая оболочка истончается, из-за чего перестает выполнять защитные функции. Это состояние считается необратимым.
- Гнойный. Обычно возникает в случае присоединения бактериальной инфекции.
- Гиперпластический. Слизистая оболочка пазухи может патологически разрастаться, из-за чего возникает механическое раздражение синуса и воспаление — гайморит.
- Полипозный. Под влиянием различных факторов из слизистой околоносовых пазух могут формироваться полипы — образования, которые похожи на виноградные гроздья.
- Кистозный. Может возникать в связи с развитием доброкачественных образований синусов — кист. Часто причиной таких изменений становятся кисты зубов, которые прорастают в гайморову пазуху.
- Смешанная форма. У человека может развиваться комбинация нескольких видов патологии. Например, нередко возникает гнойно-полипозный гайморит: полипы в верхнечелюстной пазухе вызывают раздражение слизистой, и одновременно с этим бактериальные агенты провоцируют гнойное воспаление синуса.
По локализации воспаления выделяют односторонний гайморит, при котором отмечают поражение одного синуса, а также двухсторонний вариант патологии.
Лечение варикоза у беременных
Чаще всего хирургическое вмешательство и минимальные инвазивные процедуры для лечения варикозного расширения вен во время беременности не назначаются. Это связано с высоким риском осложнений и рецидивов . Кроме того, очень ограничено назначение лекарственных препаратов – флеботоников, противовоспалительных, антиагрегатов.
Существует ряд рекомендаций, которые помогают безопасно и относительно эффективно лечить варикозное расширение вен у будущих мам.
- Дозированная физическая нагрузка. Плавание, ходьба или другие упражнения для беременных при варикозе, при которых задействуются мышцы ног, помогают усиливать циркуляцию крови в венах конечностей. Флеболог совместно с акушером-гинекологом подберут индивидуальный комплекс упражнений для конкретного срока и тяжести состояния беременной.
- Правильно подобранная обувь. Высокие каблуки и совсем плоская подошва нарушают движение мышц в ногах, ухудшая циркуляцию венозной крови. Нужно подобрать устойчивую удобную обувь на небольшом каблуке (3-4 см).
- Компрессионный трикотаж. Для поддержки вен в период беременности необходимо ношение компрессионного белья. Флеболог индивидуально подберет степень компрессии и вид изделия – гольфы, чулки или колготы. Надевать их нужно утром, не вставая с постели, а снимать вечером, когда женщина ложится спать.
Как лечить ушиб
Лечение ушибов в домашних условиях можно проводить в том случае, если повреждение не сильное. Для этого поврежденные участки обрабатывают специальными средствами: противовоспалительные мази от ушибов и гели. Такие препараты помогают снять боль и обеспечить рассасывание гематом в поврежденных местах.
Отлично подойдет Найз гель. Это нестероидный противовоспалительный препарат нового класса, он помогает обезболивать и останавливать воспаление. При местном применении вызывает ослабление или исчезновение боли в месте нанесения препарата, в том числе боли в суставах в покое и при движении, помогает уменьшать утреннюю скованность и припухлость суставов. Мазь помогает людям увеличить объем движений.1 ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ2.
Лечение ушибов у пожилых людей имеет больше нюансов. При легких ушибах препарат также может применяться для пожилых больных людей, которых могут часто беспокоить суставы.
Перед нанесением на место ушиба необходимо очистить и высушить поврежденную поверхность кожи. После чего тонким слоем обработать повреждения, не втирая, небольшим количеством средства. Подойдет примерно отрезок в 3 см. Этот процесс повторять несколько раз в день. Гель имеет приятную консистенцию, что облегчает его нанесение. Не стоит прикрывать нанесенный на ушибленное место гель тугой повязкой3.
Количество геля и частота его применения может изменяться, в зависимости от самочувствия больного
Обратите внимание, что Найз гель можно использовать до четырех раз в сутки. Не следует применять гель более 10 дней, если боль не проходит, нужна консультация врача
В интернете очень много статей, которые рассказывают о том, чем лечить ушибы в домашних условиях, и о лечение ушибов народными средствами. Даже лечение народными методами должно быть строго согласовано с врачом, который вас осмотрит и поставит диагноз
Из-за сильных ушибов важно сразу обратиться к врачу, и получить полноценный комплекс лечения
Специалисты не советуют осуществлять лечение ушиба в домашних условиях самостоятельно, потому что народные методы могут только усугубить ситуацию.
Чем опасен варикоз
Если человек страдает варикозным расширением вен, то это отражается на всех органах и системах. Давление в венах может сравняться с давлением в капиллярах, что приведет к замедлению притока крови к органам и гипоксии.

Если кровь надолго застаивается в венах, то в тканях накапливаются токсичные продукты обмена, образуются микроязвы. Какие еще осложнения могут быть при варикозе:
- Трофические язвы. На ногах появляются незаживающие раны из-за кислородного голодания, вызванного сбоем в циркуляции крови к тканям.
- Тромбофлебит и тромбоз. Такие осложнения встречаются в 20% случаях заболевания варикозным расширением вен. Если не заниматься лечением патологии, то вероятность образования тромбов в венозном просвете возрастает.
- Флебит нижних конечностей. Венозная стенка воспаляется, больной чувствует озноб, слабость, отмечается повышение температуры тела. Если вовремя не отреагировать на осложнение адекватной терапией, то оно со временем может перерасти в тромбофлебит.
- Варикоз матки. Такому заболеванию наиболее подвержены беременные женщины с варикозом ног. Эта патология представляет для малыша реальную угрозу, так как кровоток от матери к плоду нарушается, что может спровоцировать преждевременные роды или гибель неродившегося человека.



