Изобретение антибиотиков
Содержание:
- Кто изобрел пенициллин
- Важность этого изобретения
- Вакцины
- Изготовление первого антибиотика
- АНТИБИОТИКИ ПРИ БЕРЕМЕННОСТИ
- Можно ли заменить антибиотики?
- Видео
- СПОСОБЫ ПРИМЕНЕНИЯ АНТИБИОТИКОВ
- Это пенициллин!
- История названия
- Что это
- Возможно ли накормить волков и сохранить овец?
- Первые шаги к изобретению
- ГРУППЫ АНТИБИОТИКОВ
- Альтернативы антибиотикам
- Антибиотики – международное изобретение
- История открытия антибиотиков
Кто изобрел пенициллин
На главный вопрос, кто открыл пенициллин, имеется несколько противоречивых ответов, однако официально считается, что создатель пенициллина – шотландский профессор Александр Флеминг. С детства будущий изобретатель мечтал найти уникально лекарство, поэтому поступил в медицинскую школу на базе госпиталя Святой Марии, которую окончил в 1901 году. Колоссальную роль при открытии пенициллина сыграл Алмрот Райт, изобретатель вакцины против брюшного тифа. С ним Флемингу посчастливилось посотрудничать в 1902 году.
Учился молодой микробиолог в академии Килмарнок, затем переехал в Лондон. Уже в статусе дипломированного ученого Флемминг открыл существование penicillium notatum. Научное открытие было запатентовано, ученый после окончания Второй Мировой войны в 1945 году даже получил Нобелевскую премию. До этого работа Флеминга была не раз отмечена премиями и ценными наградами. Принимать антибиотики в целях эксперимента человек начал в 1932 году, а до этого исследования проводились преимущественно на лабораторных мышах.

Разработки европейских ученых
Основателем бактериологии и иммунологии является французский микробиолог Луи Пастер, который в девятнадцатом веке подробно описал пагубное воздействие почвенных бактерий на возбудителей туберкулеза. Всемирно известный ученый лабораторными методами доказал, что одни микроорганизмы – бактерии могут быть истреблены другими – плесневыми грибами. Начало научных открытий было положено, перспективы открывались грандиозные.
Известный итальянец Бартоломео Гозио в 1896 году в своей лаборатории изобрел микофеноловую кислоту, которую стали называть одним из первых антибиотических средств. Тремя годами позднее немецкие врачи Эммерих и Лов открыли пиоценазу – синтетическое вещество, способное снижать патогенную активность возбудителей дифтерии, тифа и холеры, демонстрировать устойчивую химическую реакцию против жизнедеятельности микробов в питательной среде. Поэтому споры в науке на тему, кто изобрел антибиотики, не стихают и в настоящее время.
Кто изобрел пенициллин в России
Два российских профессора – Полотебнов и Манассеин спорили на тему происхождения плесни. Первый профессор утверждал, что от плесени пошли все микробы, а второй был категорически против. Манассеин стал исследовать зеленую плесень и обнаружил, что вблизи ее локализации полностью отсутствуют колонии патогенной флоры. Второй ученый занялся изучением антибактериальных свойств такого натурального состава. Такая нелепая случайность в перспективе станет истинным спасением для всего человечества.
Русский ученый Иван Мечников изучил действие ацидофильных бактерий с кисломолочными продуктами, которые благотворно воздействуют на системное пищеварение. Зинаида Ермольева вообще стояла у истоков микробиологии, стала основательницей известного антисептика лизоцима, а в истории известна, как «Госпожа пенициллин». Свои открытия Флеминг реализовал в Англии, параллельно над разработкой пенициллина трудились отечественные ученые. Американские ученые тоже не сидели зря.

Изобретатель пенициллина в США
Американский исследователь Зельман Ваксман параллельно занимался разработкой антибиотиков, но на территории США. В 1943 году ему удалось получить эффективный в отношении туберкулеза и чумы синтетический компонент широкого спектра действия под названием стрептомицин. в дальнейшем было налажено его промышленное производство, чтобы с практической позиции уничтожить вредную бактериальную флору.

Важность этого изобретения
Трудно поспорить, что открытие пенициллина и изобретение антибиотиков – одно из важнейших событий 20 века. Его массовое производство открыло новую веху в истории медицины. Не так много лет назад обычная пневмония грозила летальным исходом. После того, как Флеминг изобрел антибиотик, многие болезни перестали быть смертным приговором.
Тесно связаны антибиотики и история Второй мировой войны. Благодаря этим препаратам удалось предотвратить множество смертей солдат. После ранений у многих из них развивались тяжелые инфекционные болезни, которые могли приводить к летальному исходу или ампутации конечностей. Новые препараты смогли существенно ускорить их лечение и минимизировать человеческие потери.
После произошедшей революции в медицине, некоторые ожидали, что бактерии могут быть уничтожены полностью и навсегда. Однако сам изобретатель современных антибиотиков знал об особенности бактерий – феноменальной способности приспосабливаться к изменяющимся условиям. На данный момент медицина имеет механизмы борьбы с микроорганизмами, но и у них есть свои способы защиты от препаратов. Поэтому полностью уничтожить их нельзя (по крайней мере сейчас), более того, они постоянно видоизменяются и появляются новые виды бактерий.
Вакцины
Вакцины полагаются на иммунную модуляцию или аугментацию. Вакцинация либо возбуждает, либо усиливает иммунитет человека для предотвращения инфекции, приводя к активации макрофагов, производству антител, воспалению и другим классическим иммунным реакциям. Антибактериальные вакцины ответственны за резкое сокращение глобальных бактериальных заболеваний. Вакцины, полученные из аттенюированных целых клеток или лизатов, были заменены в основном менее реакционноспособными, бесклеточными вакцинами, состоящими из очищенных компонентов, включая капсульные полисахариды и их конъюгаты, белковыми носителями, а также инактивированными токсинами (токсоидами) и белками.

Изготовление первого антибиотика

Чтобы выделить пенициллин, потребовался не один год. Флеминг с помощниками предпринял множество экспериментов. Но пенициллин в чужой среде разрушался. В конце концов, стало понятно,xчто микробиология не может решить эту задачу без помощи химии.
Понадобилось 10 лет на то чтобы после первого заявления Флеминга о пенициллине, информация об удивительном лекарстве достигла американского континента. Открытие шотландского ученого заинтересовало двоих англичан, обосновавшихся в Америке. Это был профессор патологии одного из оксфордских институтов Говард Флери, и его коллега, биохимик Эрнст Чейн. Они находились в поиске темы для совместных исследований. В 1939 году они ее нашли. Их темой для научного труда стала задача выделения пенициллина.
Вторая мировая война стала широким полем апробации полученного антибиотика. В 1942 году пенициллин в первый, но далеко не в последний раз спас жизнь умирающему от менингита человеку. Этот факт, став достоянием широкой общественности, произвел на последнюю большое впечатление. Под этим же впечатлением оказались и врачи. Но организовать серийное производство пенициллина в Англии так и не удалось, поэтому оно было открыто в Америке в 1943 году. В этом же году поступил заказ от американского правительства на 120 млн. единиц лекарственного средства.
Флер, Чейн и Флеминг получили Нобелевскую премию за свое выдающееся открытие в 1945 году. Изобретатель антибиотиов Флеминг десятки раз был отмечен всевозможными научными званиями и наградами. На его счету рыцарское звание, 25 почетных степеней, 26 медалей, 18 премий, 13 наград и почетного членства в 89 академиях наук и научных обществах. Он навсегда остался в памяти человечества и на его могиле в наши дни можно увидеть благодарственную надпись от всех людей планеты — «Александр Флеминг – изобретатель пенициллина».
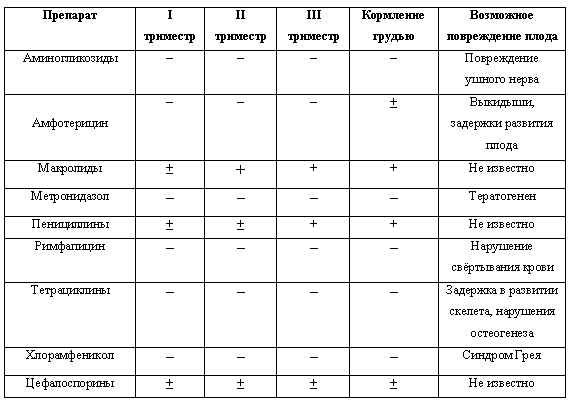
АНТИБИОТИКИ ПРИ БЕРЕМЕННОСТИ
Беременные женщины болеют инфекционными болезнями ничуть ни реже, чем все остальные. А вот лечение беременных антибиотиками весьма затруднительно. В организме беременной растет и развивается плод – будущий ребенок, весьма чувствительный ко многим химическим веществами. Попадание в формирующийся организм антибиотиков может спровоцировать развитие пороков развития плода, токсическое повреждение центральной нервной системе плода.
В первый триместр желательно избегать применения антибиотиков вообще. Во второй и третий триместры их назначение более безопасно, но тоже, по возможности, должно быть ограничено.
Отказаться от назначения антибиотиков беременной женщине нельзя при следующих болезнях:
- Пневмония;
- ангина;
- пиелонефрит;
- инфицированные раны;
- сепсис;
- специфические инфекции: бруцеллез, бореллиоз;
- половые инфекции: сифилис, гонорея.
КАКИЕ ЖЕ АНТИБИОТИКИ МОЖНО НАЗНАЧИТЬ БЕРЕМЕННОЙ?
Не оказывают почти никакого влияния на плод пенициллин, препараты цефалоспоринового ряда, эритромицин, джозамицин. Пенициллин, хотя и проходит через плаценту, не оказывает негативного воздействия на плод. Цефалоспорин и другие названные препараты проникают через плаценту в крайне низкой концентрации и не способны навредить будущему ребенку.
К условно безопасным препаратам относят метронидазол, гентамицин и азитромицин. Их назначают только по жизненным показаниям, когда польза для женщины перевешивает риск для ребенка. К таким ситуациям относят тяжелые пневмонии, сепсис, другие тяжелые инфекции, при которых без антибиотиков женщина может попросту погибнуть.
КАКИЕ ИЗ ПРЕПАРАТОВ НЕЛЬЗЯ НАЗНАЧАТЬ ПРИ БЕРЕМЕННОСТИ
Нельзя применять у беременных следующие препараты:
- аминогликозиды – способны привести к врожденной глухоте (исключение — гентамицин);
- кларитромицин, рокситромицин – в экспериментах оказывали токсичное действие на зародыши животных;
- фторхинолоны;
- тетрациклин – нарушает формирование костной системы и зубов;
- левомицетин – опасен на поздних сроках беременности за счет угнетения функций костного мозга у ребенка.
По некоторым антибактериальным препаратам нет данных о негативном воздействии на плод. Объясняется это просто – на беременных женщинах не проводят экспериментов, позволяющих выяснить токсичность препаратов. Эксперименты же на животных не позволяют со 100% уверенностью исключить все негативные эффекты, так как метаболизм препаратов у человека и животных может значительно отличаться.
Следует учесть, что перед планируемой беременностью следует также отказаться от приема антибиотиков или изменить планы по зачатию. Некоторые препараты обладают кумулятивным эффектом – способны накапливаться в организме женщины, и еще некоторое время после окончания курса лечения постепенно метаболизируются и выводятся. Беременеть рекомендуется не ранее чем через 2-3 недели после окончания приема антибиотиков.
Можно ли заменить антибиотики?
 Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Заменять антибиотики любыми антибактериальными препаратами не обосновано.
Во-первых, нет точных клинических исследований, которые бы подтверждали эффективность этих препаратов. И в погоне за мнимой выгодой, «зачем травить ребенка антибиотиками» можно только нанести вред здоровью малыша. Замена антибиотиков слишком заботливыми родителями в большинстве случаев запускает механизм осложнений, заболевание легко перетекает в сложные формы.
Во-вторых, назначение антибиотиков строго регламентировано специальными протоколами, на каждое заболевание. Данными стандартами пользуются все специалисты детской практики.
В-третьих, назначение антибиотиков – целая наука, и если организм ребенка способен справиться самостоятельно без назначения сильнодействующих препаратов, антибиотики не назначаются.
Родители должны понимать, что организм ребенка сложный механизм, в котором все связано и для понимания его работы и соответственно лечения необходимо иметь медицинское образование. Стоит помнить, что на кону стоит здоровье ребенка, и замена препаратов, или несоблюдение рекомендаций может «аукнуться» серьезными проблемами, пусть даже не сразу!
При заболевании, важно своевременно обратиться к врачу, получить квалифицированную помощь и советы по уходу за вашим ребенком. Педиатр, клинический фармаколог Ландграф Ирина Аркадьевна
Педиатр, клинический фармаколог Ландграф Ирина Аркадьевна
Записаться на прием к специалистам
педиатрического отделения КБ № 122
можно по телефону: +7(812) 558-99-76
Видео
Пенициллин
В этом видеоролике вы узнаете о том, как человечество дошло до изобретения пенициллина. Узнаете о первых попытках древних цивилизаций лечить гнойные раны. Какое открытие сделали Флеминг, Флори и Цейн?
Пенициллиновая гонка
Основные моменты из истории открытия пенициллина известны каждому школьнику. Однако заявление изобретателя первых антибиотиков о своем открытии на конгрессе микробиологов в Лондоне не вызвало резонанса среди научных умов. Но через несколько лет (после начала Второй мировой войны) возникла острая необходимость в этом самом пенициллине. Так по всему миру началась так называемая «пенициллиновая гонка», в которой не последнюю роль сыграли такие страны гиганты, как: Британия, США и Советский Союз.
СПОСОБЫ ПРИМЕНЕНИЯ АНТИБИОТИКОВ
Антибактериальные препараты выпускаются в разных формах: таблетках, порошке, из которого готовят раствор для инъекций, мазях, каплях, спрее, сиропе, свечах. Основные способы применения антибиотиков:
- Пероральный – прием через рот. Принять лекарство можно в виде таблетки, капсулы, сиропа или порошка. Кратность приема зависит от вида антибиотиков, к примеру, азитромицин принимают один раз в день, а тетрациклин – 4 раза в день. Для каждого вида антибиотика есть рекомендации, в которых указано, когда его нужно принимать – до еды, во время или после. От этого зависит эффективность лечения и выраженность побочных эффектов. Маленьким детям антибиотики назначают иногда в виде сиропа – детям проще выпить жидкость, чем проглотить таблетку или капсулу. К тому же, сироп может быть подслащен, чтобы избавиться от неприятного или горького вкуса самого лекарства.
- Инъекционный – в виде внутримышечных или внутривенных инъекций. При этом способе препарат быстрее попадает в очаг инфекции и активнее действует. Недостатком этого способа введения является болезненность при уколе. Применяют инъекции при среднетяжелом и тяжелом течении заболеваний.
Важно: делать уколы должна исключительно медицинская сестра в условиях поликлиники или стационара! На дому антибиотики колоть категорически не рекомендуется
- Местный – нанесение мазей или кремов непосредственно на очаг инфекции. Этот способ доставки препарата в основном применяется при инфекциях кожи – рожистом воспалении, а также в офтальмологии – при инфекционном поражении глаза, например, тетрациклиновая мазь при конъюнктивите.
Путь введения определяет только врач. При этом учитывается множество факторов: всасываемость препарата в ЖКТ, состояние пищеварительной системы в целом (при некоторых заболеваниях скорость всасывания снижается, а эффективность лечения уменьшается). Некоторые препараты можно вводить только одним способом.
При инъекционном введении необходимо знать, чем можно растворить порошок. К примеру, Абактал можно разводить только глюкозой, так как при использовании натрия хлорида он разрушается, а значит, и лечение будет неэффективным.
Это пенициллин!

Жидкая среда, в которой находилась плесень, оказалась еще более губительной для бактерий. Она, даже если ее растворить в воде 1 к 20, полностью уничтожала бактерии
Понимая важность своего открытия, Флеминг оставил свои другие исследования и посвятил себя полностью изучению жидкости, которую он открыл. В ходе своих исследований он изучал проявления противобактериальных свойств грибка.
Важно было найти все параметры при которых эти свойства становятся максимальными:
- в какой день роста;
- при какой питательной среде;
- при какой температуре;
Ученый выяснил, что жидкость, выделенная плесенью, уничтожает исключительно бактерии и не наносит никакого вреда животным. Полученную и изученную жидкость он назвал пенициллином.
В 1929 году Флеминг в Лондонском медицинском научно-исследовательском клубе публично рассказал о новом найденном и исследованном препарате
И снова сообщение огромной важности от изобретателя антибиотиков было практически проигнорировано – так же, как в свое время медицинская статья Полотебнова. Однако шотландец, в полном соответствии с темпераментом своего народа? оказался значительно более упрямым, чем русский доктор
На всех конференциях, выступлениях, съездах и собраниях медицинских светил, изобретатель антибиотиков Флеминг постоянно рассказывал про открытое им средство для уничтожения болезнетворных бактерий. Но перед ученым стояла еще одна очень важная задача – необходимо было каким-то образом абсорбировать чистый пенициллин из смеси, еще и сохранив при этом его целостность.
История названия
Термин «антибиотик», означающий «против жизни», был введен французским бактериологом Жаном Полем Вилькемином как описательное название свойства, проявляемого этими ранними антибактериальными препаратами. Антибиотик был впервые описан в 1877 году, когда Луи Пастер и Роберт Кох наблюдали, как бактерия-палочка умирает под действием Bacillus anthracis. Эти препараты позднее были переименованы в антибиотики Сельманом Ваксманом, американским микробиологом, в 1942 году. Эту дату стоит включить в список годов открытия антибиотиков.

Термин «антибиотик» впервые был использован в 1942 году Сельманом Ваксманом и его сотрудниками в журнальных статьях для описания любого вещества, продуцируемого микроорганизмом, который является антагонистическим для роста других микроорганизмов. Это определение исключало вещества, которые убивают бактерии, но которые не продуцируются микроорганизмами (такие как желудочные соки и перекись водорода). Он также исключил синтетические антибактериальные соединения, такие как сульфонамиды. При использовании в настоящее время термин «антибиотик» применяется к любому лекарству, которое убивает бактерии или ингибирует их рост, независимо от того, производится ли этот препарат микроорганизмом или нет.
Что это
У братьев наших микроскопических происходят бои за место под солнцем не хуже человеческих войн, только оружие они применяют в основном химическое — эти самые антибиотики.
Ранее имело актуальность разделение антибактериальных препаратов по происхождению на природные (создаваемые живыми организмами — Пенициллин синтезируется плесенью), полусинтетические (когда природную молекулу модифицируют промышленно — Амоксициллин) и опасные химические (полностью синтетические — Сульфаниламид), которые пугают народ способностью убивать всё на своём пути микробов, хотя не леченные при их помощи болезни убивают с куда большей вероятностью.
На данный момент антибактериальные средства являются самой обширной группой препаратов, включающей более 30 категорий и 200+ наименований без синонимов, однако их всех объединяют некоторые уникальные качества:
- В отличие от большинства таблеток и лекарств цель антибактериальных средств — не ткани нашего организма, а посторонние клетки бактерий, временно находящиеся в/на нашем теле;
- Уже упомянутая резистентность — из-за их взаимодействия с живыми системами, последние великолепно учатся противостоять нашему оружию, снижая активность любого антибиотика со временем — такого не наблюдается ни с одной другой группой препаратов и предотвратить это невозможно;
- Сегодня антибиотикорезистентность к препарату обнаружена у одного пациента с определённой колонией микробов, а завтра она запросто будет по всему миру, потому что формирование устойчивости это лишь вопрос времени; борьба же с ней стала головной болью и фармкомпаний и правительств.
Исторически сложилась удобная классификация антибиотиков на группы и классы по их происхождению, схожая с другими лекарственными средствами. Однако, это разделение имеет неочевидную особенность — нельзя представлять все препараты данного поколения/класса/группы полностью взаимозаменяемыми: хотя деление учитывает спектр активности, фармакокинетику и побочки, но различие всего в одну молекулу между препаратами играет огромную роль. В большой группе Цефалоспоринов III поколения против синегнойки достоверно работают только два — Цефтазидим и Цефоперазон.
Другое разделение антибиотиков — на бактериостатические (только тормозят размножение) и бактерицидные (берут и убивают) — в первую очередь имеет смысл у пациентов с тяжёлыми инфекциями и/или иммунодефицитами, где нельзя назначить только бактериостатический препарат: без бактерицидного лечение может закончиться раньше ожидаемого.
Всё это показывает, что выбор антибиотика нельзя основывать только лишь на его принадлежности к конкретной группе и механизму действия, грамотному врачу обязательно придётся учитывать и резистентность и данные .
Сульфаниламиды и Ко
- Сульфаниламид (Стрептоцид), Триметоприм, Сульфадиметоксин.
- Бисептол (Ко-тримоксазол), великолепно применяемый при циститах, холере и пневмоцистной пневмонии (его спектр действия не имеет никакого отношения к ОРВИ и гриппу). Изредка подвергается истеричным выкрикам, мол, запрещён в Европе, однако по сей день находится в ВОЗовском списке основных препаратов .
Нитрофураны
- Нитрофурантоин (Фурадонин) — противоциститный препарат, как и Бисептол, из списка ВОЗ;
- Фуразолидон — холера, сальмонеллёз, диарея путешественников, эрадикация хеликобактера , лямблиоз и прочие развлечения;
- Нифуроксазид (Энтерофурил, Эрсефурил) — агрессивно рекламируемый в этой стране противодиарейный препарат с отрицаемой исследованиями эффективностью ;
- Нифурател (Макмирор) — препарат широкого спектра действия от вагинита до амёбиаза и лямблиоза, в FDA не зарегистрирован, в России применяется широко, исследования есть, но требуется изучение ;
- Фуразидин — эффективность под вопросом, аналогично предыдущему .
Оксихинолины
В большинстве стран не применяются из-за плохих побочек, в России горячо любим препарат 5-НОК (Нитроксолин) без надёжных исследований .
Возможно ли накормить волков и сохранить овец?
Специалисты рекомендуют уходить от существующего подхода корпоративного финансирования исследований в сторону партнерских отношений между правительством и филантропами. Но большой вопрос о том, как сделать исследования и разработки в области антибиотиков прибыльными, все еще остается.
В настоящее время, только в Англии разрабатываются 40-50 антибиотиков. Но большинство из них не имеют значительных преимуществ по сравнению с существующими методами лечения, и лишь немногие из них эффективны против грамотрицательных бактерий, наиболее опасных из устойчивых к антибиотикам. Еще до 250 кандидатов, находятся на ранних этапах тестирования, но должно пройти более десяти лет, прежде чем даже немногие (1 из 30), которые пройдут весь путь до рынка.
Чтобы сделать разработку антибиотиков устойчивым процессом, должен быть мотивированный путь. Это может быть достигнуто различными способами, например, внедрением вознаграждения за успешный выход на рынок, или пилотной программы на развитие фармацевтической компании с учетом предполагаемой полезности препарата для Национальной системы здравоохранения. Ещё один вариант – создание государственных запасов антибиотиков, что гарантирует выгоду разработчику нового антибиотика, хотя программы, зависящие от государственной поддержки, до сих пор встречали вялый отклик.
Компании-производители антибиотиков также должны меняться, стимулируя продажи, внедряя бонусы, расширяя доступ к новым антибиотикам там, где они необходимы.
Для справедливого ответа на текущую дилемму потребуются новые модели, которые учитывают не только эффективность и необходимость антибиотиков, но и риск для фармацевтической промышленности, правительства и филантропии.
Первые шаги к изобретению
На данный момент широко известно, в каком веке изобрели антибиотики. Не возникает вопросов также относительно того, кто изобрел их. Однако, как и в случае с антибиотиками, мы знаем только имя человека, который максимально приблизился к открытию и сделал его. Обычно одной проблемой занимается большое количество ученых в разных странах.

Первым шагом к изобретению препарата стало открытие антибиоза – уничтожение одних микроорганизмов другими.
Врачи из Российской империи Манассеин и Полотебнов занимались изучением свойств плесени. Одним из их выводов их работы, стало утверждение о способности плесени бороться с различными бактериями. Они применяли препараты на основе плесени для лечения заболеваний кожи.
Затем русский ученый Мечников заметил способность бактерий, которые содержатся в кисломолочных продуктах, благотворно влиять на пищеварительный тракт.
Наиболее близок к открытию нового лекарства был французский врач по фамилии Дюшен. Он заметил, что арабы используют плесень для лечения ран на спинах лошадей. Взяв образцы плесени, врач проводил опыты по лечению морских свинок от кишечной инфекции и получил положительные результаты. Написанная им диссертация не получила отклика в научном сообществе того времени.

Так выглядит краткая история пути к изобретению антибиотиков. На самом деле многим древним народам было известно о способности плесени положительно влиять на лечение ран. Однако отсутствие необходимых методов и техники сделало невозможным появление чистого лекарственного средства на тот момент. Первый антибиотик смог появиться только в 20 веке.
ГРУППЫ АНТИБИОТИКОВ
Несмотря на многообразие этой группы препаратов, все их можно отнести к нескольким основным видам. В основе этой классификации лежит химическая структура – лекарства из одной группы имеют схожую химическую формулу, отличаясь друг от друга наличием или отсутствием определенных фрагментов молекул.
Классификация антибиотиков подразумевает наличие групп:
- Производные пенициллина. Сюда относятся все препараты, созданные на основе самого первого антибиотика. В этой группе выделяют следующие подгруппы или поколения пенициллиновых препаратов:
- Природный бензилпенициллин, который синтезируется грибами, и полусинтетические препараты: метициллин, нафциллин.
- Синтетические препараты: карбпенициллин и тикарциллин, обладающие более широким спектром воздействия.
- Мециллам и азлоциллин, имеющие еще более широкий спектр действия.
- Цефалоспорины – ближайшие родственники пенициллинов. Самый первый антибиотик этой группы – цефазолин С, вырабатывается грибами рода Cephalosporium. Препараты этой группы в большинстве своем обладают бактерицидным действием, то есть убивают микроорганизмы. Выделяют несколько поколений цефалоспоринов:
- I поколение: цефазолин, цефалексин, цефрадин и др.
- II поколение: цефсулодин, цефамандол, цефуроксим.
- III поколение: цефотаксим, цефтазидим, цефодизим.
- IV поколение: цефпиром.
- V поколение: цефтолозан, цефтопиброл.
Отличия между разными группами состоят в основном в их эффективности – более поздние поколения имеют больший спектр действия и более эффективны. Цефалоспорины 1 и 2 поколений в клинической практике сейчас используются крайне редко, большинство из них даже не производится.
- Макролиды – препараты со сложной химической структурой, оказывающие бактериостатическое действие на широкий спектр микробов. Представители: азитромицин, ровамицин, джозамицин, лейкомицин и ряд других. Макролиды считаются одними из самых безопасных антибактериальных препаратов – их можно применять даже беременным. Азалиды и кетолиды – разновидности макорлидов, имеющие отличия в структуре активных молекул.

Еще одно достоинство этой группы препаратов – они способны проникать в клетки человеческого организма, что делает их эффективными при лечении внутриклеточных инфекций: хламидиоза, микоплазмоза.
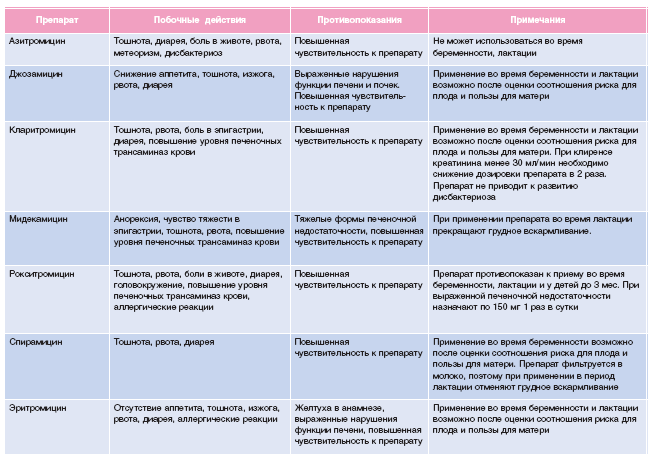
- Аминогликозиды. Представители: гентамицин, амикацин, канамицин. Эффективны в отношении большого числа аэробных грамотрицательных микроорганизмов. Эти препараты считаются наиболее токсичными, могут привести к достаточно серьезным осложнениям. Применяются для лечения инфекций мочеполового тракта, фурункулеза.
- Тетрациклины. В основном этой полусинтетические и синтетические препараты, к которым относятся: тетрациклин, доксициклин, миноциклин. Эффективны в отношении многих бактерий. Недостатком этих лекарственных средств является перекрестная устойчивость, то есть микроорганизмы, выработавшие устойчивость к одному препарату, будут малочувствительны и к другим из этой группы.
- Фторхинолоны. Это полностью синтетические препараты, которые не имеют своего природного аналога. Все препараты этой группы делятся на первое поколение (пефлоксацин, ципрофлоксацин, норфлоксацин) и второе (левофлоксацин, моксифлоксацин). Используются чаще всего для лечения инфекций ЛОР-органов (отит, синусит) и дыхательных путей (бронхит, пневмония).
- Линкозамиды. К этой группе относятся природный антибиотик линкомицин и его производное клиндамицин. Оказывают и бактериостатическое, и бактерицидное действия, эффект зависит от концентрации.
- Карбапенемы. Это одни из самых современных антибиотиков, действующих на большое количество микроорганизмов. Препараты этой группы относятся к антибиотикам резерва, то есть применяются в самых сложных случаях, когда другие лекарства неэффективны. Представители: имипенем, меропенем, эртапенем.
- Полимиксины. Это узкоспециализированные препараты, используемые для лечения инфекций, вызванных синегнойной палочкой. К полимиксинам относятся полимиксин М и В. Недостаток этих лекарств – токсическое воздействие на нервную систему и почки.
- Противотуберкулезные средства. Это отдельная группа препаратов, обладающих выраженным действием на туберкулезную палочку. К ним относятся рифампицин, изониазид и ПАСК. Другие антибиотики тоже используют для лечения туберкулеза, но только в том случае, если к упомянутым препаратам выработалась устойчивость.
- Противогрибковые средства. В эту группы отнесены препараты, используемые для лечения микозов – грибковых поражений: амфотирецин В, нистатин, флюконазол.
Альтернативы антибиотикам
Увеличение числа бактериальных штаммов, которые устойчивы к традиционным антибактериальным терапиям вместе с уменьшением количества новых антибиотиков, которые в настоящее время разрабатываются в в качестве лекарств, побудило развитие стратегий лечения бактериальных заболеваний, являющихся альтернативой традиционным антибактериальным препаратам. Для борьбы с этой проблемой также исследуются неспецифические подходы (то есть продукты, отличные от классических антибактериальных средств), которые нацелены на бактерии или подходы, которые нацелены на хозяина, включая фаговую терапию и вакцины.
Антибиотики – международное изобретение

Ученые разных стран искали препарат для борьбы с вредоносными бактериями. Этот поиск велся с тех пор, когда люди могли разглядеть их в микроскоп и впервые узнали об их существовании. Особая необходимость в подобном лекарстве назрела в начале Второй мировой войны. Ученые СССР тоже работали над этой проблемой.
В 1942 году профессор Зинаида Ермольева смогла выделить пенициллин из плесени, добытой со стены московского бомбоубежища. В 1944 году, проведя серию из экспериментальных исследований, она испытала полученный препарат на тяжело раненых бойцах советской армии. Ее пенициллин стал мощным оружием для полевых врачей и целительным средством для многих солдат, получивших ранения в боях Великой Отечественной Войны. В том же году, после апробации пенициллина Ермольевой в Советском Союзе было налажено его массовое производство.
Антибиотики – это не только пенициллин, это большой спектр лекарственных средств. Над созданием антибиотика работал Гаузе, который получил грамицидин в 1942 году. А также Ваксман американец украинского происхождения, который в 1944-ом выделил стрептомицин.
Все упомянутые в этой статье ученые подарили миру новое, здоровое время, время антибиотиков. Теперь нам не угрожает смерть от многих, ранее неизлечимых заболеваний. Средство от них теперь привычно для нас, оно есть в каждой аптеке. Самое интересное в этой истории (кроме грязного стола Флеминга конечно) это то, что патент на пенициллин никому выдан не был. Ни один изобретатель антибиотиков не захотел наживаться на спасении человеческих жизней.
Смотрите фильм Пеницилиновая гонка о том как происходили эти исторические события:
Делитесь нашими статьями!
История открытия антибиотиков
Стать медиком изобретатель решил по примеру своего старшего брата Томаса, который в Англии получил диплом и работал врачом-офтальмологом. В его жизни случилось много интересных и судьбоносных событий, которые позволили ему сделать это грандиозное открытие, предоставили возможность продуктивно уничтожать патогенную флору, обеспечить гибель целых колоний бактерий.
Исследования Александра Флеминга
Открытию европейских ученых предшествовала необычная история, произошедшая в 1922 году. Простудившись, изобретатель антибиотиков не надел при работе маску и случайно чихнул в чашку Петри. Через некоторое время неожиданно обнаружил, что в месте попадания слюны вредные микробы погибли. Это был существенный шаг в борьбе с болезнетворной инфекций, возможность вылечить опасную болезнь. Результату такого лабораторного исследования был посвящен научный труд.
Следующее судьбоносное совпадение в трудовой деятельности изобретателя произошло шестью годами позднее, когда в 1928 году ученый уехал на месяц отдыхать с семьей, предварительно сделав посевы стафилококка в питательной среде из агар-агара. По возвращению обнаружил, что плесень отгородилась от стафилококков прозрачной жидкостью, нежизнеспособной для бактерий.
- Отвар крапивы для волос — рецепты
- Гражданский брак — за и против. Права семьи, проживающей в гражданском браке
- Салат из дайкона: рецепты с фото
Получение активного действующего вещества и клинические исследования
Учитывая опыт и достижения изобретателя антибиотиков, ученые микробиологии Говард Флори и Эрнст Чейн в Оксфорде решили пойти дальше и занялись получением пригодного к массовому использованию препарата. Лабораторные исследования проводились на протяжении 2 лет, в результате чего было определено чистое действующее вещество. Испытывал его в обществе ученых сам изобретатель антибиотиков.
При помощи такой инновации Флори и Чейн вылечили несколько осложненных случаев прогрессирующего сепсиса и пневмонии. В дальнейшем разработанные в лабораторных условиях пенициллины начали успешно лечить такие страшные диагнозы, как остеомиелит, газовая гангрена, родильная горячка, стафилококковая септицемия, сифилис, сифилис, другие инвазивные инфекции.


