Отрубевидный лишай
Содержание:
- Симптомы розового лишая
- Причины отрубевидного лишая
- Строение кожи
- Симптомы цветного лишая
- Лекарства
- Правила поведения при лечении цветного лишая
- Причины появления разноцветного лишая
- Прогноз разноцветного лишая после окончания терапии
- Общие положения лечебных мероприятий при цветном лишае
- Диагностика Разноцветного лишая:
- Диагноз
- Диагностика
- Почему не проходит отрубевидный лишай?
- Лечение других заболеваний на букву — о
- Симптомы отрубевидного лишая
Симптомы розового лишая
Если человек заболевает розовым лишаем, на его коже появляется сыпь. За несколько дней до этого он может чувствовать недомогание. Сыпь может выглядеть по-разному: течение болезни индивидуально и зависит от ее формы.
Классическая форма заболевания
За 1-2 дня до появления сыпи человек может чувствовать боль в горле, слабость, легкую тошноту. У него может повышаться температура, могут увеличиваться лимфатические узлы. Первой появляется материнская бляшка — крупное розовое или коричневое пятно округлой формы. У него четкие границы, поверхность может шелушиться. Диаметр пятна — до 5 см. Возможно появление сразу двух или нескольких пятен на коже груди, живота или спины, реже — на других участках (рис. 2).
Через несколько дней появляется мелкая сыпь из пятен до 2 см или бугорков. Высыпания могут распространяться вдоль линий Лангера, по которым натянута кожа (рис. 3). Зуд появляется не всегда.
Атипичные формы заболевания
Иногда болезнь проявляется не так, как обычно. Среди более редких форм розового лишая:
- Геморрагический. На коже появляются участки покраснения. Эти пятна не имеют четкой формы или выраженных границ. Возможно поражение слизистой полости рта.
- Уртикарный. Выглядит как крапивница: пятна похожи на волдыри, возвышаются над поверхностью кожи. Высыпания сильно зудят.
- Везикулярный. На коже появляются зудящие мелкие пузырьки (диаметр до 0,6 см). Чаще они покрывают волосистую часть головы. Могут образовываться на коже стоп или ладоней.
- Фолликулярный. Мелкие высыпания сливаются, образуя округлые бляшки. Часто такая сыпь дополняет классическую форму розового лишая.
- Обезглавленный. Появляются только вторичные мелкие высыпания, а материнская бляшка не образуется. Чаще встречается у детей.
- Гигантский. На коже образуются бляшки очень большого размера: 5-7 см в диаметре или больше. Цвет розовый, с красным обрамлением.
- Папулезный. Встречается редко, чаще у беременных женщин и детей. На коже образуется множество мелких бугорков диаметром до 1-2 мм.
- Подобный мультиформной эритеме. При этой форме классические симптомы дополняются образованием на коже очагов в виде мишеней.
- Акральный. Сыпь появляется не на туловище, а на руках или ногах.
- Кольцевидный окаймленный. Крупные высыпания округлой формы, локализованные в паховой или подмышечной области.Инверсный. Красная сыпь, локализованная в области подколенных ямок, локтевых сгибов, подмышечных впадин, паха.
- Гипопигментный. Форма заболевания у смуглых, темнокожих людей, при которой бляшки выглядят светлее, чем кожа, и имеют розовый или белесый оттенок (рис. 4).
- Поражения слизистой полости рта. Эрозии или покраснения на слизистой. Обычно они не болят, не зудят, нет признаков воспалительного процесса.
- Крайне редко встречается односторонний розовый лишай, при котором сыпь появляется только на одной стороне тела.
Рецидивный розовый лишай
Возникает крайне редко. При этой форме высыпания появляются на коже повторно, после того, как сыпь уже прошла или была вылечена. Симптомы — такие же, как у первого обострения розового лишая: образование материнской бляшки, распространение сыпи и постепенное выздоровление.
Причины отрубевидного лишая
Основной причиной возникновения отрубевидного лишая является переход сапрофитной формы грибкаPityrosporum в патогенную — Malasseziafurfur. Этому переходу способствуют такие факторы, как:
- Повышенная потливость
- Изменения химического состава пота
- Нарушение процессов физиологического шелушения рогового слоя эпидермиса
- Нарушение питания
- Наличие себореи
- Сопутствующие заболевания в организме
Однако, даже при наличии на коже патогенной формы грибка, иммунная система способна предотвратить возникновение патологических реакций. Поэтому, помимо факторов перехода безвредной формы грибка в болезнетворную, необходимо также наличие факторов, обуславливающих ослабление защитных функций организма. К таким факторам относятся сахарный диабет, туберкулёз, ревматические заболевания, СПИД и др. Любое серьёзное заболевание, приём иммуносупрессивных препаратов, серьёзные нарушения питания или режима дня могут ослабить иммунитет организма и привести к возникновению отрубевидного лишая. Хронические заболевания (различные болезни сердца, лёгких, пищеварительных органов) также играют значительную роль в ослаблении иммунитета и повышении риска возникновения болезни. К другим провоцирующим факторам относят длительное лечение стероидными препаратами, ионизирующее излучение, отравление тяжёлыми металлами, частый контакт кожи с синтетическими материалами, солнечная радиация и др. При наличии сопутствующих кожных заболеваний (атопический дерматит, кандидозы, себорейный дерматит), отрубевидный лишай значительно осложняет течение их течение и способствует появлению резистентности к классическим лекарственным препаратам, используемым в их лечении. Существует теория, что развитию заболевания также способствует генетическая предрасположенность, однако многие учёные связывают генетический фактор скорее с нарушениями в иммунных процессах, чем с самим заболеванием. Отрубевидный или разноцветный лишай не считается заразным заболеванием, однако страдающим от этой болезни всё же рекомендуется тщательно соблюдать правила личной гигиены и не делиться своей одеждой, полотенцем или постельным бельём.
Строение кожи
Кожа является самым большим по площади органом и представляет собой наружное покрытие тела многих животных, в том числе и человека. Это многофункциональный орган, участвующий во многих процессах, происходящих в организме. В строении кожи выделяют 3 основных слоя:
- Наружный слой – эпидермис;
- Средний слой – дерма;
- Внутренний слой – гиподерма или подкожно-жировая клетчатка.
Эпидермис–наружная многослойная часть кожи, характеризующаяся разнообразием клеток и внеклеточных структур. В эпидермисе различают 5 слоёв: самый поверхностный – роговой слой, под которым находится блестящий слой, затем слой зернистых клеток, слой шиповатых клеток и, наконец, основа эпидермиса и его самый глубокий слой – базальный, находящийся на базальной мембране, представляющей собой границу между эпидермисом и дермой и обеспечивающей их прочную связь. По мере роста и старения клеток кожи, клетки из самого глубокого слоя эпидермиса переходят на более поверхностные слои, пока не достигают самого последнего – рогового слоя, с которого они отторгаются под действием самых различных факторов (купание, ношение одежды, тесные контакты кожи с окружающими предметами и т.д.). Полный цикл смены эпидермиса составляет 56 – 65 дней. Роговой слой наиболее мощный, он содержит множество уплощённых пластинок (которые раньше были клетками кожи), расположенных подобно черепице и плотно прилегающих друг к другу.На подошвах и ладонях слой эпидермиса гораздо плотнее, содержит большее количество рядов клеток, тесно связанных между собой. Помимо клеток кожи (кератиноциты), в эпидермисе можно встретить меланоциты (клетки, содержащие пигмент и обеспечивающие специфический оттенок кожи), клетки Лангерганса (клетки, участвующие в иммунных процессах) и тельца Меркеля (структуры, принимающие участие в формировании чувства осязания).Дерма – средний слой кожи, также называемый «собственно кожей» (cutispropria). Этот слой состоит из различных клеток, волокон и межуточного вещества. Толщина дермы варьирует в пределах 0,5 – 4,7 мм в зависимости от локализации, генетических особенностей, пола, возраста и других факторов. Здесь также выделяют два различных по строению слоя: сосочковый и сетчатый. Сосочковый слой тонкий и нежный, располагается под эпидермисом и представляет собой пучки коллагеновых и эластических волокон, выступающих в эпидермальную зону в виде сосочков. Также здесь содержатся различные клетки кожи (фибробласты, фиброциты, тучные клетки и др.), множество мелких кровеносных и лимфатических сосудов и нервных окончаний. Сетчатый слой более грубый, плотный. Он составляет основную часть дермы и образован компактно расположенными пучками коллагеновых волокон.Гиподерма или подкожно-жировая клетчатка представляет собой самый глубокий слой кожи, состоящий преимущественно из скоплений жировых клеток, расположенных между соединительнотканными волокнами. Здесь располагается большое количество кровеносных сосудов, нервных стволов, а также потовые железы, волосяные фолликулы и тесно прилегающие к фолликулам сальные железы. Подкожно-жировая клетчатка контактирует с мышечными фасциями, под которыми расположены непосредственно мышцы. В строение кожи также входят её придатки, представленные волосяными фолликулами, ногтями, потовыми и сальными железами. Волосы и ногти участвуют в процессах ороговевания и отмирания клеток кожи, потовые железы являются важным звеном терморегуляции, а сальные железы играют защитную роль, смазывая волосы и кожу и предохраняя её от воздействия различных вредных факторов окружающей среды.При отрубевидном лишае поражается самый поверхностный слой эпидермиса – роговой, а также сальные железы. В устьях сальных желез грибок размножается, образуя колонии. Затем, вместе с секретом, он попадает в роговой слой, где располагается в виде гроздьев между поражёнными чешуйками кожи. Излюбленными местами локализации данного грибка являются волосистая часть головы, складки и верхние отделы туловища.
Симптомы цветного лишая
Цветной лишай протекает длительно, клинические проявления развиваются постепенно.
Выделяют три формы заболевания по клиническим проявлениям:
- типичная;
- инверсионная (отличается от типичной локализацией пятен);
- фолликулярная (встречается редко, характеризуется поражением волосяных фолликулов).
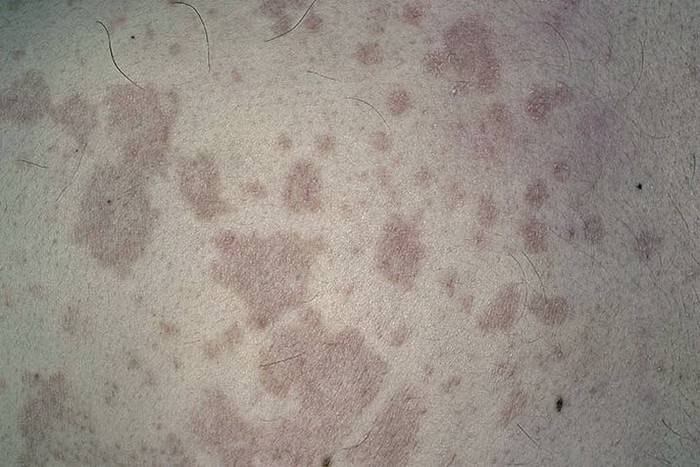
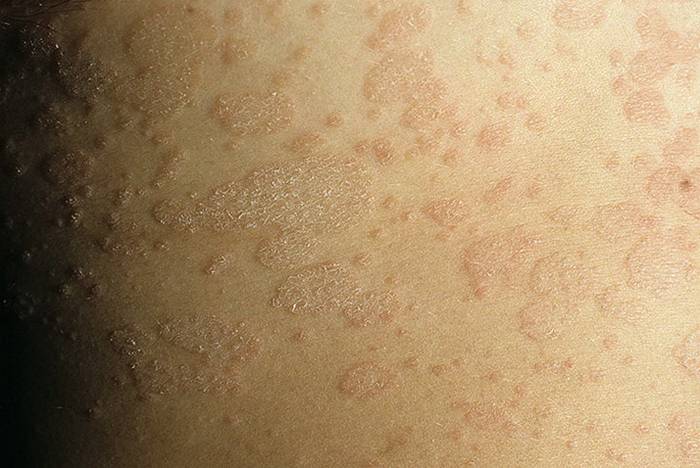 Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
При возникновении провоцирующих факторов у больного начинаются клинические проявления:
- появляются пятна на кожных покровах с четкими границами;
- пятна мелкие, с четко очерченными краями, однако, могут сливаться;
- оттенок пятен — от светлых до темно-коричневых;
- пятна не подвергаются воздействию ультрафиолета (не загорают);
- отрубевидное шелушение.
Особенности типичной формы цветного лишая
При наличии повышенной потливости у больных может присутствовать небольшой кожный зуд.
Характерно появление высыпаний на кожных покровах в области
- спины,
- груди,
- подмышечных областях,
- живота, бедер.
Значительно реже высыпания появляются на руках, лице, голове. Не возникает пятен на кистях и стопах.
Особенности инверсионной формы
Для инверсионной формы характерно появление высыпаний
- на тыльной поверхности локтевых и коленных сгибов,
- на лице,
- под молочными железами,
- в области паховых складок,
- на боковых поверхностях пальцев.
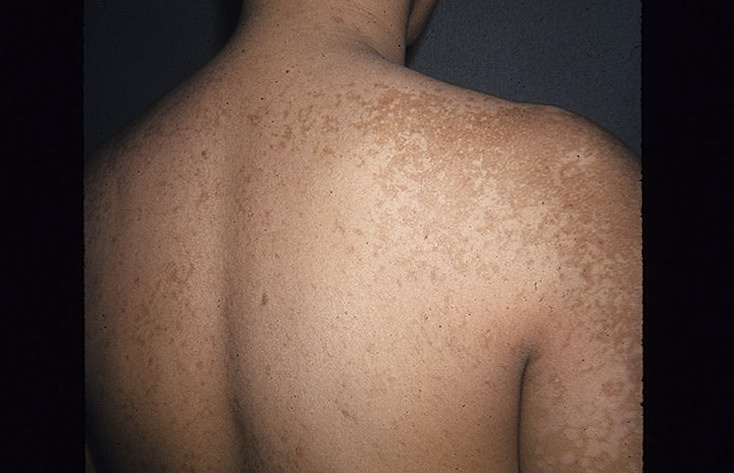
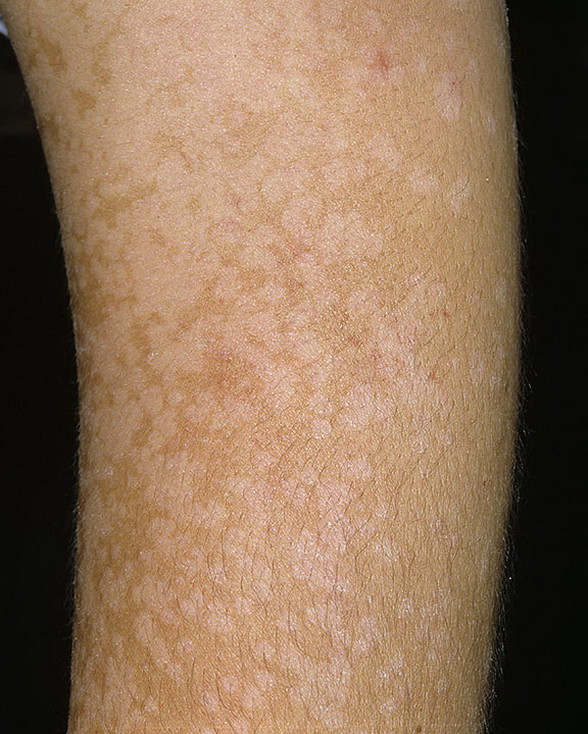
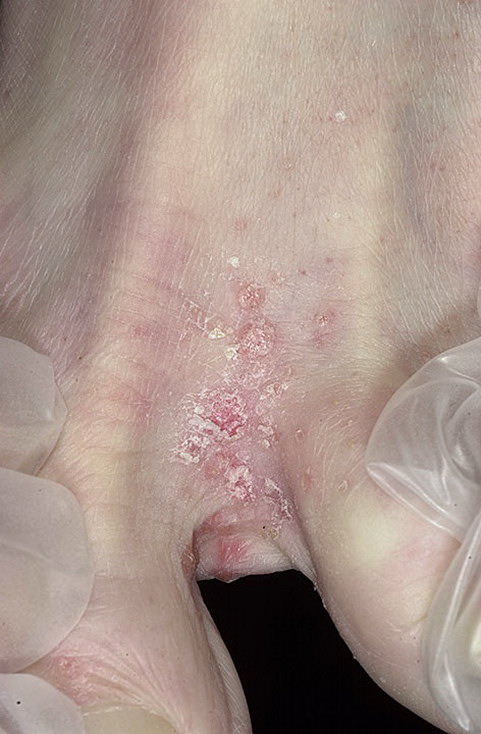 Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
При отсутствии лечения, либо при самолечении заболевание может протекать в течение нескольких лет.
Лекарства
Фото: nextpharma.ru
Для начала лечения отрубевидного лишая в качестве местных средств используются гели и мази, которые можно разделить на группы:
- Кератолитические средства – препараты, способствующие мягкому растворению поверхностного рогового слоя кожи;
- Фунгицидные средства – препараты, губительно воздействующие на грибы;
- Средства, содержащие пиритионат цинка;
- Комбинированные средства, сочетающие несколько действующих веществ разной направленности.
Среди мазей для лечения отрубевидного лишая можно выделить: Кетоконазол, Эконазол, Нафтифин, Миконазол, Тридерм, Тербинафин, Клотримазол.
Системные фунгицидные средства в форме таблеток и инъекций обычно используют при наличии у пациента иммунодефицита или при тяжелых формах отрубевидного лишая. К таким средствам относятся Флуконазол, Итраконазол, Кетоконазол.
Доподлинно установлено, что противогрибковые средства, в том числе местного применения, намного лучше справляются с болезнью, нежели применение кератолитических препаратов.
Фунгицидные лекарственные средства существуют не только в виде жирных мазей. В настоящее время Клотримазол, Циклопирокс, Нафтифин применяются в виде растворов, что более предпочтительно, учитывая поражение поверхностного слоя кожи, или в виде спрея. Эконазол выпускается в виде порошка, который следует втирать в пораженные участки кожи.
Препараты на основе цинка пиритионата (Псорилом, Скин-кап) оказывают не только противогрибковое действие, но и антимикробное. Подходят для лечения большинства не острых поражений кожи, но часто уступают по силе воздействия на возбудителей. Также, на основе соединений цинка, готовят аптечные шампуни для борьбы с перхотью.
При поражении отрубевидным лишаем волосистой части головы можно использовать уже упомянутые шампуни на основе цинка, либо шампуни, которые содержат противогрибковые лекарственные средства (Себазол, Кетоконазол, Дюкре Келюаль DS).
Системная терапия необходима пациентам, у которых распространенные по большой площади высыпания не реагируют на местное лечение или рецидив заболевания начинается сразу же после прекращения медицинского воздействия. Назначают Кетоконазол, в таблетированной форме по 200 мг на прием один раз в день в течение 5-7 дней. Принимается Кетоконазол во время еды для меньшего воздействия на слизистую желудочно-кишечного тракта и лучшего всасывания препарата. Ещё один антигрибковый препарат – Флуконазол, используется как в форме таблеток, так и в виде инфузий. Суточная доза препарата составляет 150 мг, а длительность лечения устанавливается индивидуально и составляет от трёх дней до нескольких недель. Во время лечения пациенту рекомендуется отказаться от принятия ванны, поскольку это помогает накапливаться лекарству в коже пациента и ежедневную смену одежды, для избегания повторного заражения.
Правила поведения при лечении цветного лишая
Лечение цветного лишая — длительный процесс, который требует от человека соблюдения профилактики. В случае не соблюдения базовых принципов лечения возможно повторное инфицирование больного.
Для успешного лечения необходимо придерживаться следующих критерий:
- принимать ванны с противогрибковым мылом для активации процесса отшелушивания клеток кожи в области расположения цветных пятен;
- обрабатывать пораженные участки кожи салициловым спиртом;
- после купания в водоемах запрещается загорать, так как цветной лишай усиливает воздействие на кожу благодаря повышенной влажности и высокой температуре окружающей среды;
- принимать солнечные ванны в теплый период времени, так как ультрафиолет благоприятствует самоизлечению кожи;
- необходимо отказаться от посещения общественных бань, саун, бассейнов;
- пользоваться только своими средствами личной гигиены, предварительно заменив их на новые (полотенца, мочалки);
- проводить дезинфекцию одежды, вещей, постельного белья с помощью воздействия высокой температуры;
- обрабатывать помещения, в которых постоянно находится больной;
- обязательно проглаживать белье с двух сторон для увеличения степени дезинфекции;
- укреплять иммунитет организма с помощью закаливания, физических упражнений;
- соблюдать строгую диету — исключить жирную и сладкую пищу, алкогольные напитки, дрожжевой хлеб и квас;
- соблюдать режим дня;
- отказаться при возможности от синтетических тканей;
- обеспечить доступ свежего воздуха в помещения, где находится больной.
Причины появления разноцветного лишая
Отрубевидный или цветной лишай – это грибковое заболевание, поражающее кожу человека. Его возбудитель – дрожжеподобный грибок, вызывающий фолликулиты и себорейные дерматиты.
Появление лишая вызывает грибок Malassezia furfur. Его споры присутствуют на коже большинства людей, но активируется размножение при определенных условиях. Солнечным лишай стали называть из-за того, что одним из факторов, приводящих к развитию заболевания, может стать длительное пребывание на солнце.
Инфекция активизируется в жару, поэтому отрубевидный лишай называют «солнечным». Болезнь распространена в южных странах, но и в России она встречается нередко.
Факторы, повышающие риски развития разноцветного лишая:
- Резкая смена гормонального фона – беременность, прием гормональных препаратов и т.п.
- Продолжительный стресс, вирусная инфекция, опухоли, туберкулез, сахарный диабет, ВИЧ и другие заболевания, убивающие иммунитет.
- Сильное истощение, в том числе в результате диет.
- Дефицит витамина А.
- Лечение цитостатиками или глюкокортикоидами.
- Сильная потливость.
Отрубевидный лишай заразен, поэтому заболевший человек может инфицировать других. Чаще всего грибок перекидывается на детей, ведь их организм слабее, чем у взрослых.
Прогноз разноцветного лишая после окончания терапии
Разноцветный лишай относительно безопасен для здоровья человека. Однако он способен рецидивировать даже при выполнении всех рекомендаций лечащего врача по профилактике. Примерно у половины пациентов после успешного завершения лечения в течение 1-2 лет появляются новые очаги разноцветного лишая, что приводит к необходимости повторного курса терапии.
Рецидивы, как правило, случаются по причине наследственной склонности больного к его развитию. У таких людей при благоприятных условиях признаки лишая появляются практически сразу в то время, как человек, не склонный к заболеванию, не заболеет разноцветным лишаем.
Общие положения лечебных мероприятий при цветном лишае
Основным условием устранения цветного лишая является обращение к дерматологу, так как самостоятельное назначение препаратов или использование народных средств является нерациональным. Неправильный подбор курсового приема медицинских препаратов при лечении или несоблюдение дозы приема препаратов может вызвать осложнения или рецидив заболевания (повторное поражение кожи возбудителем). Применение настоев, мазей, лосьонов и спреев, которые приготовлены по народным рецептам, разрешается человеку только после консультации с лечащим врачом и под его строгим контролем.
Лечение цветных лишаев проводится строго под наблюдением специалиста и заключается в применении лекарственных препаратов, различных мазей, специальных диет и физиотерапевтических процедур. Лекарственные препараты подбираются для каждого пациента индивидуально в зависимости от причины поражения грибком, площади развития цветной пигментации и индивидуальных особенностей пациента.
В зависимости от степени поражения больного цветным грибком выбирается способ терапевтического лечения — амбулаторное (при отсутствии бактериальной инфекции) или стационарное. Специалистами применяется комплексный подход в лечении с использованием местных и системных препаратов. Мази и кремы не могут полностью удалить возбудителя болезни, так как оказывают только поверхностное воздействие.
Лечение цветных лишаев требует от дерматолога обязательного назначения пациенту препаратов и витаминно-минеральных комплексов, которые поддерживают иммунитет и увеличивают защитные силы организма. Для усиления эффекта оздоровления кожи, которую поразил лишай, применяется физиотерапевтические методики, которые проводятся в виде УФО облучения.
Диагностика Разноцветного лишая:
Диагноз затруднений не представляет и часто устанавливается на основании характерной клинической картины. При затруднении в диагностике прибегают к вспомогательным методам. В этих случаях используют йодную пробу Бальцера: при смазывании кожи 5% спиртовым раствором йода пораженные места, где роговой слой разрыхлен, окрашиваются более интенсивно, чем здоровые участки кожи. Вместо йода иногда применяют 1-2% раствор анилиновых красителей. Можно пользоваться феноменом «стружки» (симптом Бенье): при поскабливании пятен ноггем в результате разрыхления рогового слоя верхние слои чешуек отслаиваются. Для выявления клинически скрытых очагов поражения пользуются ртутно-кварцевой лампой, лучи которой пропускают через стекло, импрегнированное солями никеля (фильтр Вуда). Исследование производят в затемненной комнате, где пятна отрубевидного лишая флюоресцируют темно-коричневым или красновато-желтым светом. Обнаружение клинически асимптомных очагов поражения, в том числе на коже волосистой части головы, позволяет проводить более рациональное лечение и в ряде случаев предохранить от рецидивов. Диагноз можно также подтвердить обнаружением элементов гриба при микроскопическом исследовании чешуек, обработанных 20-30% раствором едкой щелочи (КОН или NaOH).
Отрубевидный лишай иногда приходится дифференцировать с сифилитической розеолой (розеола розового цвета, не шелушится, исчезает при надавливании; учитывают другие симптомы сифилиса и положительные серологические реакции), розовым лишаем Жибера (розового цвета пятна располагаются по линиям натяжения кожи Лангера, имеют ромбовидную или слегка удлиненную форму и в центре своеобразно шелушатся наподобие папиросной бумаги — «медальоны»). Образующуюся после лечения отрубевидного лишая вторичную, или ложную, лейкодерму дифференцируют с истинной сифилитической лейкодермой, при которой не образуются сливные гипопигментированные пятна, поражение носит характер кружевной сеточки, располагается в основном на коже шеи, подмышечных впадин и боковых поверхностях туловища при положительных серологических реакциях в крови и других проявлениях вторичного рецидивного сифилиса.
Диагноз
Диагноз ставят на основании клинической картины, обнаружения при микроскопическом исследовании в чешуйках короткого, широкого изогнутого мицелия и спор грибка. Для диагностики Лишая отрубевидного применяют также пробу Бальзера: при смазывании 2% спиртовым р-ром йода или растворами анилиновых красителей разрыхленный грибком роговой слой быстро впитывает йод и краску, поэтому участки поражения приобретают окраску более интенсивную, чем окружающая непораженная кожа. В лучах люминесцентной лампы Вуда участки поражения дают темно-бурое свечение.
Дифференциальный диагноз проводят с сифилитической лейкодермой, сифилитической розеолой (см. Сифилис), а также с витилиго (см.), розовым лишаем (см. Лишай розовый).
Лечение: наружно — 3 — 5% салициловый спирт, 5—10% серная мазь, мазь Вилькинсона (7—10 дней), лечение по методу Демьяновича (см. Чесотка), лечение потливости (см. Гипергидроз).
Прогноз в отношении выздоровления благоприятный, возможны рецидивы заболевания.
Профилактика: борьба с потливостью, протирание кожи 1-2 раза в неделю водкой, одеколоном, слабым р-ром уксуса; профилактические повторные курсы фунгицидной терапии (1 — 2 курса через 1 — 2 мес. после окончания лечения); осмотр членов семьи больного; дезинфекция одежды, нательного и постельного белья больного.
Библиография: Кашкин П. Н. и Шеклаков Н. Д. Руководство по медицинской микологии, М., 1978; Шеклаков Н. Д. и Милич М. В. Грибковые заболевания человека, с. 20, М., 1970; Dermatologie, hrsg. у. W. Braun, S. 69, В., 1977; Emmons Ch. W., Binford Ch. H. a. Utz J. P. Medical mycology, p. 156, Philadelphia, 1970; Koch H. Leitfaden der medizinischen Mykologie, Jena, 1973.
H. Д. Шеклаков; В. В. Владимиров (цветн, рис.).
Диагностика
Диагностикой цветного лишая занимается врач-дерматолог.
Проводятся следующие обследования и исследования:
- внешний осмотр;
- проба Бенье – при поскабливании возникает чешуйчатое шелушение;
- проба Бальцера – проводится окраска кожных покровов йодом, на пораженных участках кожных покровов окраска более интенсивная;
- взятие соскоба с кожных покровов и последующее проведение микроскопического исследования позволяет выявить непосредственного возбудителя;
- подсвечивание лампой Вуда кожных покровов позволяет увидеть характерное желтоватое свечение при цветном лишае.
Дифференциальная диагностика проводится с
- дерматофитией,
- витилиго,
- себорейным дераматитом,
- другими видами лишая (опоясывающий, розовый, красный плоский и др.)
- псориазом.
Для этого необходимо проведение характерных для цветного лишая проб и микроскопическое исследование соскоба кожных покровов.
Важно! Самостоятельное дифференцирование заболевания весьма затруднительно, поскольку внешние проявления различных видов дерматозов на первый взгляд очень похожи
Почему не проходит отрубевидный лишай?
Разноцветный лишай хорошо поддается лечению и в большинстве случаев полностью проходит через 2-3 недели после начала терапии. Однако некоторые пациенты сталкиваются с тем, что заболевание длится месяцами, колонии грибка разрастаются, с ними сложно справиться. Либо сыпь возвращается спустя несколько недель после выздоровления. В чем может быть причина?
Чаще всего рецидивы и продолжительное течение инфекции связаны с отсутствием системного лечения. Ряд больных ошибочно считают, что отрубевидный лишай – не опасное заболевание, а значит, можно отказаться от визита к дерматологу и вылечиться «народными методами». Необходимо помнить, что разноцветный лишай возникает только при наличии предрасполагающих к нему факторов: например, сниженного иммунитета
Поэтому для полного выздоровления важно не просто уничтожить колонии грибков, но и устранить причину заболевания
Вторая распространенная причина затянувшейся инфекции – несоблюдение врачебных рекомендаций, касающихся правил личной гигиены.
Больному человеку важно не просто использовать противогрибковые препараты, но и:
- отказаться от водных процедур: не принимать ванны (заменить их душем), не использовать жесткие мочалки, не посещать сауны, бани, бассейны;
- выбирать просторную одежду из натуральных тканей: тесные вещи дополнительно раздражают кожные покровы, нарушают работу потовых желез, что создает оптимальные условия для дальнейшего развития грибка;
- соблюдать правила личной гигиены: дезинфицировать постельное белье, обрабатывать паром одежду, головные уборы, полотенца и другой текстиль, соприкасающийся с кожей.
В некоторых случаях выздоровление затягивается даже при соблюдении всех врачебных предписаний. Подобные случаи диагностируются, если у больного нет специфического иммунитета к конкретному виду дрожжевых грибков, то есть его организм не способен эффективно бороться с возбудителем. В подобных ситуациях дерматологи назначают пероральный прием противогрибковых средств, благодаря чему удается быстро подавить дрожжи.
После выздоровления, во избежание рецидивов, рекомендуется придерживаться несложной профилактики:
- укреплять иммунитет с помощью регулярных физических нагрузок, прогулок на свежем воздухе, употреблении витаминных комплексов в осенне-весенние периоды;
- сбалансировать диету: отказаться от жирной и копченой пищи в пользу свежих и обработанных овощей, фруктов;
- не злоупотреблять алкоголем.
Также желательно избегать тесной синтетической одежды в жаркое время года или при отдыхе в теплых странах. Можно пропить курс иммуномодуляторов, но препарат должен быть одобрен наблюдающим дерматологом.
Рейтинг статьи:
3.76 из 5 на основе 17 оценок
Лечение других заболеваний на букву — о
| Лечение обструктивного бронхита |
| Лечение ожирения |
| Лечение ожогов гортани |
| Лечение опоясывающего лишая |
| Лечение опухолей надпочечников |
| Лечение опухолей трахеи |
| Лечение ОРВИ |
| Лечение орхита |
| Лечение остеоартроза |
| Лечение остеомиелита |
| Лечение остеомы |
| Лечение остеопороза |
| Лечение остеохондроза |
| Лечение остеохондропатии |
| Лечение острого живота |
| Лечение острой кишечной недостаточности |
| Лечение острой мезентериальной ишемии |
| Лечение острой почечной недостаточности |
| Лечение отека гортани |
| Лечение отита |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Симптомы отрубевидного лишая
| Симптом | Проявление | Описание |
| Розовые пятна | В области устьев волосяных фолликул образуются жёлто-розовые пятна, которые постепенно увеличиваются в размерах и сливаются между собой. Могут занимать участки кожи значительных размеров. Появляются преимущественно на коже груди, спины, живота, шеи, волосистой части головы. Не наблюдаются на ладонях, подошвах и слизистых оболочках. Пятно располагаются на коже ассиметрично. | |
| Коричневый окрас | Появившиеся розовые пятна постепенно меняют окрас, становясь красными, темновато-бурыми и, наконец, коричневыми. Поэтому отрубевидный лишай часто называют разноцветным. Данные пятна различаются по размеру, имеют свойство сливаться и обладают мелко фестончатыми очертаниями. | |
| Шелушение | Появление пятен часто сопровождается их лёгким мелко пластинчатым отрубевидным шелушением, легко выявляемым при поскабливании. Отсюда произошло название «отрубевидный» лишай. Шелушение пятен часто называют симптомом «стружки». Появление данного симптома связано с разрыхлением грибком чешуек рогового слоя. | |
| Лёгкий зуд | Обычно пятна не вызывают беспокойства, но в некоторых случаях всё же могут сопровождаться лёгким незначительным зудом. | |
| Отсутствие загара | Места, где ранее располагались пятна отрубевидного лишая, не загорают, оставаясь светлее, чем окружающие непоражённые участки кожи. На коже они выглядят как белые пятна. Связан данный симптом с нарушением функционирования меланоцитов (клеток, содержащих пигмент), возникающим под действием патогенного грибка. В результате такие пятна на длительное время остаются депигментированными. Это явление называется псевдолейкодерма. |
Кроме описанной выше классической формы отрубевидного лишая (пятнисто-шелушащаяся форма), некоторые авторы выделяют также фолликулярную и инвертную формы.Фолликулярная форма часто выражается в виде появления папул до 3 мм в диаметре в области волосяных фолликул. Самое часто расположение этих высыпаний – кожа спины, груди и конечностей. Часто появление папул сопровождается зудом. Эта форма заболевания развивается обычно при сахарном диабете, длительном лечении антибиотиками или стероидными препаратами.Инвертная форма характеризуется расположением очагов поражения в складках кожи. Проявлениями данной формы обычно являются покраснение, шелушение и незначительный зуд. Пятна в области волосистой части головы бывает сложно выявить. В связи с этим в клинике часто используется люминесцентная лампа Вуда, под которой поражённые участки приобретают специфическое окрашивание. При стёртой форме заболевания этот метод диагностики приобретает весомую роль, так как в некоторых случаях волосистая часть головы – единственный поражённый участок кожи. Течение отрубевидного лишая обычно длительное, может составлять месяцы, и даже годы. Характерны для этой болезни частые рецидивы, в условиях тропического климата проявления болезни значительно обширнее и более выражены. В редких случаях отрубевидный лишай сопровождается поражением внутренних органов. В условиях солнечного загара очаги заживают быстрее.Диагноз устанавливается:
- На основании клинической картины – наличие классических симптомов отрубевидного лишая;
- При обнаружении симптома Бенье – при поскабливании пятен предметным стеклом поражённые чешуйки отслаиваются из-за разрыхления рогового слоя эпидермиса в области поражённых участков;
- После обследования волосистой части головы под лампой Вуда – важный этап дианостики при стёртых формах;
- При микроскопическом исследовании поражённых чешуек с выявлением колоний грибка – возбудителя;
- Иногда применяется проба йодом – при окрашивании йодом поражённых участков кожи, их цвет значительно интенсивнее соседних здоровых участков, это связано с тем, что разрыхлённый роговой слой эпидермиса впитывает йод гораздо лучше плотного здорового рогового слоя.


