Что делать, если вы подвернули ногу?
Содержание:
- Онемение в ноге. Причины.
- Причины
- Профилактика
- 1.Что такое разрыв мышц?
- Для детей
- Обзор
- Первая медицинская помощь оказана: что дальше?
- Виды травм
- Из-за чего страдает поясница
- Анатомия голеностопного сустава
- Лечение растяжений у врача
- Что не рекомендуется делать
- Первая помощь
- Причины боли и припухлости в щиколотке ноги
- Диагностика травмы
Онемение в ноге. Причины.
Причин появления чувства онемения в ногах может быть множество. Среди самых распространенных источников снижения чувствительности нижних конечностей можно назвать:
- Заболевания позвоночника – остеохондроз поясничного отдела часто становится причиной сдавливания нервной ткани, что приводит к проблемам с прохождением нервных импульсов.
- Системные заболевания – новообразования, сахарный диабет и другие серьезные патологии.
- Туннельный синдром – жжение в сочетании с онемением возникает из-за застоя крови при монотонной работе.
- Рассеянный склероз – нарушения миелиновой оболочки нервных волокон приводит к нарушению нервной проходимости.
- Синдром Рейно – в этом случае проблемы кровообращения и снижение чувствительности сочетается с резкой болью в ногах.
- Артрит – деформация суставов вызывает сдавливание нервных окончаний, из-за чего чувствительность в ногах падает
- Беременность – переизбыток жидкости, отеки и другие изменения состояния при беременности приводят к онемению в ногах и дискомфорту.
Если чувство онемения возникает нечасто и без видимых причин, его источником может быть неправильное положение тела или недостаток витаминов группы В, что часто вызывает проблемы с нервной системы. Также ухудшает кровообращение и вызывает онемение в ноге склонность к злоупотреблению алкоголем, курению и другим вредным привычкам.
Симптомы онемения ног
 Онемение ног редко является единственным симптомом – чаще всего оно сочетается с другими дискомфортными ощущениями. Боль, покалывание, жжение и другие признаки плохой чувствительности конечностей нередко дополняют онемение. Если онемение происходит из-за инсульта или другой серьезной патологии, оно может сопровождаться расстройствами речи или движений.
Онемение ног редко является единственным симптомом – чаще всего оно сочетается с другими дискомфортными ощущениями. Боль, покалывание, жжение и другие признаки плохой чувствительности конечностей нередко дополняют онемение. Если онемение происходит из-за инсульта или другой серьезной патологии, оно может сопровождаться расстройствами речи или движений.
Продолжительность ощущений может быть различной, в зависимости от источника состояния. Если онемение в ноге вызвано неудобным положением тела, сдавливанием сосудов, то онемение пройдет в течение нескольких минут после смены позы. Если же причина ощущений имеет хронический характер, то чувство может возвращаться постоянно
Важно следить за другими симптомами – если кроме регулярного онемения ног появляется дискомфорт в паховой области, расстройства работы мочевыводящей или пищеварительной систем, нарушения речи, сознания, признаки паралича или другие тревожные ощущения, необходимо как можно скорее обратиться к врачу
Среди симптомов, которые могут сопровождать онемение:
- Чувство тревоги.
- Жжение, покалывание.
- Боль в поясничной области.
- Учащение позывов к малой нужде.
- Усиление дискомфорта при ходьбе.
- Спазмы ног.
- Сыпь на теле.
- Повышенная или сниженная чувствительность.
- Боли в спине или шее.
Эти симптомы могут стать причиной для обращения к врачу, но не являются признаками серьезных отклонений. Наибольшую тревогу должны вызвать такие симптомы в сочетании с онемением, как:
- Потери сознания.
- Затрудненное дыхание.
- Непроизвольное мочеиспускание.
- Головокружение, проблемы со зрением.
- Онемение в области головы и шеи.
- Общая слабость, вялость.
- Паралич.
- Проблемы при ходьбе.
Диагностика
Чтобы выявить источник неприятных ощущений, врач назначает различные виды анализов и обследований. Чаще всего специалистом назначается общий и биохимический анализ крови – это позволит определить количество холестерина, триглицеридов, липопротеинов в крови, а также уровень глюкозы. При подозрении на артрит также назначается анализ мочи.
Не менее важной частью обследований является инструментальная диагностика организма. В зависимости от сопутствующих симптомов, жалоб пациентов и собранного анамнеза могут быть назначены рентген позвоночника, магнитно-резонансная или компьютерная томография, ультразвуковое обследование, электромиография
 Если причиной онемения являются сосуды нижних конечностей, назначается ангиография или дуплексное сканирование сосудов. Эти обследования позволяют определить такие заболевания, как артериальная недостаточность, атеросклероз, а также болезнь Рейно, варикозное расширение вен и другие патологии.
Если причиной онемения являются сосуды нижних конечностей, назначается ангиография или дуплексное сканирование сосудов. Эти обследования позволяют определить такие заболевания, как артериальная недостаточность, атеросклероз, а также болезнь Рейно, варикозное расширение вен и другие патологии.
Онемение в ноге – это достаточно серьезный симптом, который ни в коем случае нельзя игнорировать. В противном случае вы рискуете упустить время и попасть к врачу только с серьезными осложнениями патологии. Своевременная помощь врача позволит вовремя поставить диагноз и решить проблему.
Причины
Основные этиологические факторы – растяжение или перенапряжение из-за чрезмерной нагрузки на связочный аппарат сустава, что вызывает растяжение или разрыв связок. Перенапряжение возникает из-за повторяющихся микротравм мягкотканых структур, нарушающих локальную капиллярную микроциркуляцию с изменением структуры волокон. Проблема сопровождается инфильтрацией (проникновением) в ткани жидкостей и клеточных элементов.
 |
| Механизм повреждения связок голеностопного сустава. Схема |
Записаться на лечение
Частичные разрывы соединительных волокон происходят из-за неправильного положения стоп, бытовых и спортивных травм. Около 20% людей, чья деятельность требует долго стояния на ногах, жалуются на рецидивы. Среди спортсменов количество суставных травм достигает 50%.
-
При подворачивании подошвы к себе страдают таранно-берцовые мягкотканые структуры.
-
Выворот наружу часто заканчивается растяжением, переломом в медиальной лодыжке или головке малоберцовой кости ниже колена.
-
Подвороты наружной части стопы травмирует латеральную группу, сдерживающую избыточную супинацию лодыжки.
-
При фиксированной ноге и смещении центра тяжести вперед в момент сгибания голени страдает ахиллова сухожилие.
Эпизодически повторяющиеся травмы нарушают стабильность суставов, в итоге приводят к износу костной ткани.
Кроме травматических причин существуют и дегенеративные, возникающие из-за физиологических изменений. С возрастом из-за низкой выработки коллагена снижается структурная плотность, эластичность волокон. Микротравмы и инфекции, деформирующие нагрузки приводят к воспалению и появлению наростов на костях – остеофитов.
Исходя только из симптомов растяжения связок голеностопа, вынести заключение о состоянии больного невозможно. Нужна дифференциальная диагностика, исключающая вывих и внутрисуставной перелом. При отсутствии проведения определенных информативных мероприятий, определяющих степень разрыва и очаг поражения, легко ошибиться в выборе метода терапии.
Диагностика
Прежде чем приступить к лечению растяжения связок голеностопа, больного направляют на рентген. Снимки в двух проекциях с разогнутой и согнутой нижней конечностью помогают составить клиническую картину. Для оценки стабильности таранно-берцовых волокон травматолог параллельно проводит тест. Одной рукой создает сопротивление при движении лодыжки, другой держит пятку и двигает ее вперед. Для определения проблем малоберцовой кости, отрывных переломов плюсневых и таранных костей эксплуатируют более информативные диагностики.
Ультразвуковое обследование
С помощью высокочастотных волн специалисты обнаруживают участки, вовлеченные в патологический процесс. На мониторе можно увидеть признаки растяжения связок голеностопа:
-
Утолщение связки, потерю в жировой клетчатке эхогенности – способности отражать акустический звук за определенный интервал времени.
-
При частичной травме отчетливо видны гематома и набрякшие ткани.
-
При полном разрыве во влагалище сухожилия присутствует жидкость. При этом имеются нарушения в движении волокон, видна их прерывистость. В синовиальной капсуле наблюдается много выпота.
-
При старой травме видны поврежденные соединительные ткани, фиброзные участки.
Если долго не проходит растяжение связок голеностопа дополнительно сканируют мягкие ткани. Это позволяет определить состояние фиброзной капсулы, сосудов, поверхности костей, объем выпота.
Магнитно-резонансное сканирование
Его назначают при отсутствии возможности дифференцировать патологию другими методами. Оно показывает:
-
состояние сухожилий после растяжения связок в голеностопном суставе:
-
переломы;
-
кровоизлияние в суставе (гемартроз);
-
воспаление;
-
артрозные деструктивно-дистрофические изменения;
-
гнойные инфекции и другие патологии.
Профилактика
Чтобы не допустить растяжения, необходимо придерживаться следующих простых советов:
- Носить лишь удобную обувь, имеющую устойчивую подошву.
- Следить за весом.
- Контролировать движения.
- При занятии спортом не нагружать сустав без разогревания мышц.

Профилактические меры не позволят допустить растяжение связок.
Но что делать при травме? Сначала отлично помогают противовоспалительные и противоотечные виды мазей при растяжении связок голеностопа. Затем отлично подойдут разогревающие и комплексные средства. А гомеопатические препараты подходят тогда, когда первичные симптомы уже устранены. Любое лечение будет успешней, если оно будет проходить под контролем врача.
1.Что такое разрыв мышц?
Скелетные мышцы нашего организма оплетают костный каркас, поддерживая его в нужном положении и обеспечивая точные движения. По внутренним ощущениям мы всегда можем оценить, посильна ли нагрузка, связанная с той или иной задачей. Однако в ряде случаев – при крайней необходимости, в экстренных ситуациях, при молниеносном развитии событий и срабатывании защитных рефлексов, нагрузка превосходит заложенные ресурсы. Мышцы выполняют непосильную работу даже во вред себе и, как результат, травмируются.
Основные свойства наших мышечных волокон – это эластичность при растяжении и сократительная способность при изменении положения тела или каком-либо действии. Во время резких движений, при падении, прыжке в соседних мышцах может возникнуть рассогласованность. Они сокращаются одновременно, тогда как в норме сокращение части мускулатуры должно сочетаться с расслаблением соседних волокон. Этот конфликт приводит к тому, что ткани получают патологическое растяжение и разрывы.
Для детей
Очень часто, подобные травмы случаются у детей. Первая помощь в домашних условиях заключается в следующем:
- Прикладывание холодного компресса.
- Принятие обезболивающего средства – «Парацетамола», «Ибупрофена».
- Наложение тугой повязки.
При растяжении, малыша обязательно надо показать врачу. Из медикаментов им можно назначать мази с наименее опасными веществами – гепарином, живицей, декспантенолом. Подойдут такие мази, как:
- «Долбене».
- «Траумель гель».
- «Капилар».

Применять такие препараты надо на 4-5 сутки (после спадания отека и боли). При тяжелой травме нужна госпитализация. Во время реабилитация детям назначают лечебную физкультуру. Занятия осуществляются в кабинете ЛФК под наблюдением инструктора.
Обзор
Растяжения — очень распространенный вид повреждения, связанный с нарушением целостности отдельных мышечных или соединительнотканных волокон. При более тяжелой травме может произойти полный разрыв мышц, сухожилий или связок.
Сухожилия являются продолжением мышц и соединяют их с костями. Связки служат для крепления костей друг с другом. Как сухожилия, так и связки состоят из прочных эластичных соединительнотканных волокон и участвуют в формировании суставов. Поэтому при чрезмерном разгибании в суставе или применении сильной тяги травмируются и связки, и сухожилия. Например, при резком неловком движении, падении, прыжке с высоты или столкновении во время занятий контактными видами спорта. Растяжение мышц, как правило, происходит при попытке выполнить чрезмерную работу, например, поднять или удержать слишком тяжелый предмет.
Чаще всего встречается растяжение ноги в коленном и голеностопном суставах. Растяжение голеностопа обычно происходит при чрезмерном перемещении веса на внешнюю часть стопы, что вызывает повреждение или полный разрыв сухожилия. Растянуть голеностоп можно при ходьбе или беге по неровной местности, а также, поскользнувшись на льду. Растяжение коленного сустава чаще случается при падении на колено, скручивающих движениях в бедре при фиксированной голени, что нередко бывает у футболистов, а также при игре в хоккей, баскетбол, катании на лыжах. На руках растяжению больше подвержены лучезапястный сустав и сустав большого пальца.
Растяжения зачастую происходят во время занятий игровыми видами спорта при резком ускорении и торможении. Особенно тогда, когда человек начинает тренироваться без достаточной разминки, и его мышцы и связки еще не готовы к нагрузке. Опытные спортсмены нередко получают травму, находясь на пике физической формы, так как в этот период они максимально нагружают свои мышцы.
В группе риска также находятся дети, так как их суставы и связочный аппарат еще до конца не сформированы. Нередко растяжения у маленьких детей возникают при резких рывках, когда малыш спотыкается и падает, а взрослый продолжает крепко держать его за ручку. Особенно высока вероятность травмы мягких тканей у детей спортсменов. Однако необходимо помнить, что это полезно для здоровья и может повысить уверенность ребенка в своих силах и его самооценку.
Другие факторы, повышающие вероятность растяжения и разрыва связок, мышц и сухожилий:
Первая медицинская помощь оказана: что дальше?
Не удивительно, что при серьезных повреждениях ушиб колена долго болит нога. Помимо медикаментов, которые прописал врач, можно использовать средства народной медицины. Если сильно болит колено после ушиба, и вы не знаете, что делать, а прописанные средства не приносят облегчения, нужно снизить нагрузку на поврежденную ногу, а в идеале на несколько дней вообще отказаться от пеших прогулок. Тугая повязка на колено поможет минимизировать подвижность сустава и уменьшить боль. В первые дни после травмы следует отказаться от употребления жидкости в больших объемах, чтобы предотвратить отечность конечностей. Иногда после таких травм у пациентов может подскочить температура — тогда стоит воспользоваться жаропонижающими средствами.
Если после травмы прошло достаточно много времени, подвижность сустава восстановлена, но по-прежнему болит колена при сгибании после ушиба, стоит повторно обратиться к лечащему врачу, который назначит дополнительные физиотерапевтические процедуры. Это могут быть массаж, прогревания, лечебная физкультура, которые помогут снять болевые симптомы станут последним этапом реабилитации после полученной травмы.
Виды травм
Ушиб с образованием подногтевой гематомы. Причина ушиба – резкий удар по ногтю, после которого ногтевая пластина сохраняется, но повреждаются лежащие под ней сосуды. Постепенно скопившая под пластиной кровь темнеет, а со временем гематома приобретает темно-синий оттенок. Палец сильно болит, иногда отекает полностью или в районе верхней фаланги. Еще через некоторое время ногтевая пластина начинает отслаиваться вследствие нарушения поступления питательных веществ. Ноготь становится «мертвым». На месте старого ногтя вырастает новый.
Защемление или сдавливание – симптомы при таком повреждении схожи с теми, которые появляются при ушибе
Ноготь синеет или чернеет, а впоследствии отпадает.
Рваная рана – ее можно получить при неосторожном обращении с острыми или режущими предметами, инструментами. Кровь из такой раны свободно вытекает наружу.
Отрыв ногтевой пластины от ложа – причиной может стать как механическая травма, так и поражение грибком.
Рассечение ногтя в результате слома
Если сломалась часть пластины, не прикрепленная к ложу – ситуация неприятная, но совершенно безопасная. Если же случилось повреждение ложа – требуется лечение.
Полное или частичное ампутирование ногтя – отрыв пластины от ложа. При этом могут быть повреждены также мягкие ткани и кость фаланги.
Перелом фаланги – открытый или закрытый.
Травмирование при маникюре или педикюре. Может быть повреждена ногтевая пластина или кутикула. Если повреждение не обнаружено вовремя, это грозит развитием воспалительного процесса.
Повреждения могут быть незаметны, но проявятся через какое-то время, когда ноготь отрастет.
Например, если затронута зона роста, растущий ноготь может быть покрыт белыми пятнышками, поперечными выпуклостями.
Из-за чего страдает поясница
Чаще всего защемление поясницы застаёт врасплох: становится больно шевелиться, и человек панически старается понять, что ему делать. Этого состояния можно избежать, заранее зная, какие причины приводят к неприятному финалу. Приведём ряд самых распространённых факторов:
- Неадекватные физические нагрузки. Например, поднятие больших тяжестей, особенно у людей малотренированных.
- Смещение поясничных позвонков, вывих, другие опасные травмы спины.
- Переохлаждение, длительное пребывание в пониженной температуре (например, в воде).
- Новообразования различного характера.
- Остеохондроз. Обызвествление костной ткани, истончение хрящей межпозвонковых дисков приводят к сокращению расстояния между телами позвонков. Из-за этого зажимаются нервные корешки, выходящие из спинного мозга.
- Выпячивание межпозвонкового диска внутрь позвоночного канала (протрузия) либо наружу, при грыже межпозвонковых дисков. Даже при сохранении целостности хрящевого кольца сильно страдает подвижность.
- Излишний вес. Дополнительные килограммы увеличивают нагрузку на позвоночный столб. Похожим образом развивается процесс при вынашивании ребёнка, когда дополнительные килограммы, смещение веса вперёд, на живот, может привести к сдавливанию нервов.
- Недостаток витаминов, минералов. Возникает из-за неправильного питания, приводит к дегенеративным изменениям в костях, вплоть до развития остеопороза.
- Неправильная осанка, сколиоз, сутулость.
- Сидячая работа, недостаточная подвижность. Неудобное спальное место, приводящее к неестественной позе, при которой позвоночник не может полностью выпрямиться.
Признаки защемления нерва в пояснице возникают при патологических изменениях позвоночника, межпозвонковых дисков. Провоцировать состояние могут инфекционные заболевания, дегенеративные изменения костной, хрящевой ткани. Терпеть ощущения, понадеявшись, что само пройдёт, или заниматься самолечением опасно. Необходимо выяснить, почему возникла болезнь. Поэтому нужно обратиться к врачам, которые специализируются на лечении позвоночника и суставов. Они вовремя распознают проблему, найдут способ сохранить пациенту здоровье.
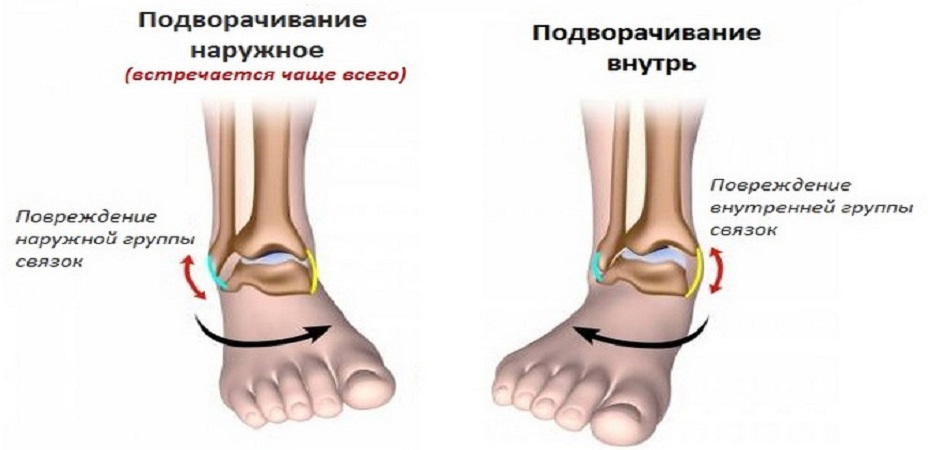
Анатомия голеностопного сустава
Голеностопный сустав
- Кости:
- малоберцовая;
- большеберцовая;
- таранная.
Суставные поверхности костей голени (малоберцовой и большеберцовая) и обхватывают таранную кость наподобие вилки. Снизу этот блок опирается на пяточную кость. Суставные поверхности костей окружены двухслойной суставной сумкой. Для облегчения скольжения в суставе содержится небольшое количество синовиальной жидкости.
- Связки – прочные пучки соединительных волокон, которые обеспечивают правильное положение костей, относительно друг друга. Их разделяют на три группы.
- Наружная группа связок. Они удерживают таранную кость от бокового смещения. Проходят по наружной поверхности лодыжки по наружной стороне сустава. Сустава пяточно-малоберцовая, передняя и задняя таранно-малоберцовая связки. Именно эти наружные связки травмируются чаще всего.
- Внутренняя группа связок. По внутренней стороне сустава проходит дельтовидная связка. Она соединяет между собой лодыжку и кости стопы.
- Связки межберцового синдесмоза. Третья группа связок соединяет между собой берцовые кости, препятствует чрезмерному вращению стопы внутрь и наружу. К ней относятся: межберцовый синдесмоз, задняя поперечная, задняя и передняя межберцовые связки.
У человека, который подвернул ногу, чаще всего страдает наружная группа связок, а именно передняя таранно-малоберцовая связка.
- Сухожилья – пучки соединительной ткани, которые прикрепляют мышцы к костям. В состав голеностопного сустава входит ахиллово сухожилье.Ахиллово сухожилье самое мощное в теле человека. Оно прикрепляет к пяточной кости 3 мышцы голени, обеспечивая сгибание стопы. Ахиллово сухожилье проходит по задней стороне сустава, оно подвергается большим нагрузкам и поэтому часто травмируется.
- Мышцы голеностопного суставаМышцы сгибатели стопы. Проходят по задней поверхности сустава.
- задняя большеберцовая;
- трехглавая мышца голени;
- длинный сгибатель большого пальца стопы;
- подошвенная;
- длинный сгибатель всех остальных пальцев стопы.
Мышцы разгибатели стопы. Расположены на передней поверхности голеностопного сустава.
- длинный разгибатель большого пальца;
- длинный разгибатель других пальцев стопы;
- передняя большеберцовая.
Мышцы голеностопного сустава травмируются редко. Исключение составляет открытый перелом голеностопа.
- Сосуды голеностопного сустава. Кровоснабжение сустава обеспечивают артерии: передняя и задняя большеберцовая и малоберцовая. Они многократно разветвляются, снабжая кровью мышцы, связки и капсулу сустава. Отработанную кровь от сустава отводят вены. Ток лимфы происходит по лимфатическим сосудам.
- Нервы голеностопного сустава. За иннервацию голеностопа отвечают два нерва: большеберцовый и глубокий малоберцовый нерв. Раздражение их нервных окончаний вызывает болевой синдром при травмах.
Лечение растяжений у врача
Если вы подозреваете перелом, если боль и отек выражены значительно или под кожей образовалась большая гематома, а также при повреждениях у пожилых людей, желательно обратиться к врачу в первые часы после травмы. Причем чем быстрее, тем лучше.
Позднее обращение к врачу при тяжелых растяжениях, сопровождающихся разрывом связок, делает неэффективным консервативное лечение, вынуждает прибегать к операции. Если вдруг, помимо растяжения, имеется перелом, то постепенно нарастающий отек будет мешать хирургу восстановить правильное положение костей и хорошо зафиксировать конечность. Здесь время играет против нас, усложняет лечение.
При растяжении вы можете посетить хирурга в поликлинике или добраться до травмпункта. В обоих учреждениях вас должны обслужить без записи: в травмпунктах в принципе оказывают срочную помощь, а при посещении поликлиники нужно будет уточнить в регистратуре, что вы обращаетесь по «острой боли». В травмпункте вам сразу смогут провести рентген поврежденной области. В поликлинике не всегда есть рентгеновский аппарат. Если состояние не позволяет самостоятельно добраться до врача, вызовите скорую помощь.
Врач поможет обезболить место травмы и порекомендует лекарства, которые вы сможете принимать самостоятельно. Обычно при сильной боли рекомендуется принимать парацетамол. Если он не помогает, может потребоваться специальное обезболивающее, отпускаемое по рецепту. Врач также может назначить нестероидный противовоспалительный препарат (НПВП) в форме крема или геля, например, кетопрофен. Следует наносить его на место растяжения и сразу после этого мыть руки.
Кетопрофен повышает светочувствительность кожи. Во время лечения и в течение двух недель после этого следует избегать контакта этих участков кожи с прямыми солнечными лучами или искусственным освещением (например, в соляриях). НПВП для приема внутрь (например, ибупрофен в таблетках) также помогают снять отек и воспаление.
Что не рекомендуется делать
Чтобы минимизировать неприятные последствия и избежать возможных осложнений при лечении в домашних условиях не стоит:
- Принимать горячие ванны в первые дни после травмы. Этого нельзя делать, так как горячая вода ускорит приток крови к поврежденной области, что приведет к усилению отека и воспаления.
- Заниматься спортом и активно двигаться, не смотря на боль. Так можно повредить больной сустав еще сильнее.
-
Массажировать область возле травмы. Это также вызовет усиление кровообращения, а вместе с ним — увеличение отечности. В некоторых случаях, могут появиться кровоподтеки.
- Не находиться в состоянии покоя слишком длительное время. День-два стоит избегать резких движений. В этот период двигательная активность должна быть минимальной. Но, на третий день после получения ушиба или растяжения можно постепенно становиться на поврежденную ногу. Это будет способствовать скорейшему заживлению травмы. Исключение: состояния, исключающие движение из-за сильной боли (переломы, вывихи). Для их лечения нужно обращаться к врачу.
При соблюдении этих элементарных правил поведения все негативные последствия от травмы будут минимальными. Также, в целях профилактики, после полного выздоровления рекомендуется использовать подходящую обувь с ортопедическими стельками.
Первая помощь
При таких повреждениях правильно оказанная первая помощь может сильно повлиять на время восстановления функции сустава и регенерацию микроскопических волокон связки.
- Приложить холод к травмированному участку голеностопа на 10-15 минут, повторить через полчаса. Такое мероприятие обладает не только обезболивающим эффектом, но и не дает распространятся отеку за счет рефлекторного сужения сосудов. Для этого следует завернуть в полотенце лед или замороженный продукт из морозильной камеры или приложить емкость с очень холодной водой.
- Обеспечить покой травмированной ноге, до установления диагноза нельзя полностью опираться на стопу. Зафиксировать нижнюю конечность в неподвижном состоянии до коленного сустава с помощью транспортной или самодельной шины, повязки. Указанный участок должен быть фиксирован до осмотра хирургом или травматологом.
- Придать ноге возвышенное положение с помощью валика.
- По возможности ввести обезболивающее средство (инъекционную или таблетированную форму).
Причины боли и припухлости в щиколотке ноги
Стремительный ритм жизни, активные занятия спортом, значительные физические нагрузки, лишний вес – это факторы, подвергающие сочленение риску травматизации. В случае с голеностопом добавляется еще неудобная дамская обувь.
Если нога подвернулась, то велика опасность получить ряд неприятных последствий в виде:
- растяжений сухожилий;
- надрыва и разрыва связок;
- подвывиха кости;
- вывиха сочленения.
Если человек подвернул ногу и у него опухла щиколотка, следует выяснить, какая именно травма так сказалась на состоянии конечности.
- Растяжение – повреждение закрытое, при этом волокна, составляющие связку, разрываются, пациент чувствует боль и дискомфорт, но с трудом ходить может. Понадобится от двух недель, чтобы связки восстановились
- Надрыв и разрыв связок – более серьезное и болезненное повреждение. Ходить нельзя, голеностоп опухший. Дотрагиваться, а уж тем более наступать на конечность, нельзя. Если произошел разрыв – человек слышит хлопок, за которым следует резкий болевой синдром. Самостоятельно эти травмы не вылечить, необходимы терапевтические и хирургические меры, ношение фиксирующей повязки сроком до полутора месяцев
- Легче всего обходится ушиб щиколотки. Она также опухает, но что нужно делать, с детства знает каждый. Необходимо дать ноге покой и приложить холодный компресс. При подозрении на более серьезную травму – обратиться к врачам
- Если произошел подвывих кости, то голеностоп несколько смещается и травмируется связочный аппарат. Вполне вероятно, что консервативными методами обойтись не получится, и понадобится операция
- Вывих сустава характеризуется сильным смещением (до 40 градусов) кости и травмой капсулы сочленения. Боль нестерпимая, опухает очень сильно, конечность выходит из строя, пока ее не вправят. Это можно делать только после обезболивания, и не в домашних условиях. При значительных повреждениях капсулы прибегают к помощи хирурга
- Перелом голеностопа может быть со смещением кости и без него, открытого и закрытого типа. Лечение займет от месяца и более
В связи с тем, что травмы данного сочленения довольно многочисленны, ответом на вопрос: вывихнула ногу, опухла щиколотка, что делать, будет – не лечиться самостоятельно и не пускать дело на самотек. Хронические травмы, даже незначительные со временем становятся причиной артритов и артрозов, а эти недуги практически неизлечимы и опасны инвалидизацией.
Как правило, голеностоп реагирует на повреждения резкой болью, отеканием лодыжки или всей стопы, возможны гематомы, из-за которых ступня увеличивается в несколько раз. Если стопа приобрела неестественное положение, пытаться вправить ее самим нельзя. Это может делать только квалифицированный специалист. Прикладывать тепло, греть травмированное место запрещено.
Диагностика травмы
В случае, когда опухла косточка на щиколотке с внешней стороны, нужно узнать, что за повреждение получил человек, и назначить нужное лечение. Как правило, симптомы достаточно выразительны, чтобы травматолог или хирург могли определить характер травмы. Однако, для стопроцентной уверенности врачи отсылают человека на рентгенограмму, которая и показывает повреждение щиколотки. Это самый дешевый и довольно информативный способ. Правда, он не дает результата, если нужно узнать состояние мягких тканей. Кроме того, случается, что нога опухла настолько сильно, что рентгеновский снимок получается размытым. В таких случаях делают томограмму.


