Предлежание плода
Содержание:
- Риски и последствия
- Тазовое предлежание плода
- Что означает головное предлежание плода?
- Если ребенок лежит в животике неправильно
- Лечение низкой плаценты при беременности
- Какие существуют варианты головного предлежания плода?
- Ведение беременности
- Что такое членорасположение плода?
- Как проводятся роды при разных предлежаниях?
- Меры профилактики аномальных положений плода
- Течение родов
- Возможен ли поворот плода?
- Диагностика тазового предлежания плода
- Классификация тазовых предлежаний плода
- Причины тазового предлежания
- Профилактика осложнений
- Степень 3 — лицевое предлежание.
- Диагностика
- Положение и предлежание плода в матке
Риски и последствия
Тазовое предлежание чревато возможными осложнениями как для малыша, так и для женщины:
- отхождение вод раньше времени (ПРПО): когда разрыв оболочки плодного пузыря происходит преждевременно. Серьезность последствий будет зависеть от срока беременности, на котором это произошло. Чем он меньше, тем выше риски;
- неправильное положение плода может привести к слабости родовой деятельности: шейка матки в этом случае не раскрывается с необходимой скоростью, и малыш медленнее продвигается по родовому каналу;
- высокий уровень травматизма во время родов: если малыш с тазовым предлежанием появляется на свет естественным способом, у него могут быть диагностированы внутричерепные травмы, гипоксия, асфиксия, энцефалопатия и пр.;
- определенному риску подвергается и сама женщина: это чревато всевозможными разрывами (влагалища, шейки матки и т.д.), различными повреждениями тазовых костей.
Часто малышам, которые появились на свет в тазовом предлежании, требуется реанимационная помощь. Кроме того, такие дети должны находиться под особым медицинским наблюдением в ранний неонатальный период.
Если к концу вынашивания устранить тазовое предлежание так и не удастся, готовьтесь к тому, чтобы лечь в стационар: врачи будут пристально наблюдать за вами и вашим малышом и примут окончательное решение о способе родоразрешения.
Главное — сохраняйте позитивный настрой. По своему опыту скажу, что не только физическая, но и моральная подготовка очень сильно влияет то, как пройдет беременность.

Тазовое предлежание плода
Тазовое предлежание встречается в 3-5% случаев и делится на ножное, когда предлежат ножки плода, и ягодичное, когда малыш как бы сидит на корточках, и предлежат его ягодички. Ягодичное предлежание более благоприятно.
Роды в тазовом предлежании считаются патологическими из-за большого количества осложнений у матери и плода, так как первым рождается менее объемный тазовый конец и при выведении головки возникают трудности. При ножном предлежании врач рукой задерживает рождение ребенка до тех пор пока тот не присядет на корточки, чтобы не допустить выпадения ножки, после такого пособия первыми рождаются ягодички.
Тазовое предлежание не является абсолютным показанием для кесарева сечения. Вопрос о методе родоразрешения решается в зависимости от следующих факторов:
— размеров плода (при тазовом предлежании крупным считается плод более 3500г, тогда как при обычных родах – более 4000г);
— размеров таза матери;
— вида тазового предлежания (ножное или яголичное);
— пола плода (для девочки роды в тазовом предлежании сопряжены с меньшим риском, чем для мальчика, так как у мальчика возможно повреждение половых органов);
— возраста женщины;
— течения и исхода предыдущих беременностей и родов.
Для поворота плода после 31 недели рекомендуется следующее упражнение: лечь на правый бок, полежать 10 минут, быстро перевернуться на левый бок, через 10 минут снова на правый, повторять 3-4 раза несколько раз в день перед едой. По 15-20 минут в день нужно стоять в коленно-локтевом положении. Также способствуют повороту плода занятия в бассейне. Если малыш перевернется на головку, рекомендуется носить бандаж, чтобы зафиксировать его правильное положение.
Противопоказаниями для выполнения подобных упражнений являются осложненное течение беременности (гестоз, угроза преждевременных родов), рубец на матке после операции кесарево сечение в прошлом, предлежание плаценты, опухоли матки.
Ранее применялся наружный поворот плода (врач через живот пытался сместить головку плода внизу). Сейчас он не применяется из-за низкой эффективности и большого количества осложнений, таких как преждевременная отслойка плаценты, преждевременные роды, нарушение состояние плода.
Если тазовое предлежание сохраняется, то за 2 недели до родов беременную направляют в стационар, где составляется план родоразрешения.
Что означает головное предлежание плода?
При головном положении плода в утробе матери его головка обращена в сторону внутреннего зева шейки матки. Головное предлежание плода рассчитано на то, что головка ребенка, как самая большая часть тела, будет первой перемещаться по родовым путям. Это позволит без травм и осложнений покинуть матку и остальным частям тела малыша. Обычно до 30-ти недель положение плода в матке достаточно изменчиво, но уже к 35 неделе для большинства плодов характерно головное предлежание.
Что такое головное предлежание плода женщина может узнать и не сразу. Чаще всего в первой половине беременности женщина может вести себя вполне свободно. Но если далее определяют тазовое предлежание, то увеличивается вероятность осложнений при родах: своевременный отход вод, выпадение конечностей малыша и пуповины, патологии при родах, асфиксия плода, инфицирование, затяжное прохождение малыша. При таких родах возникает высокая вероятность послеродовых кровотечений, для предотвращения которых роженице внутривенно вводят окситоцин и метилэргометрин. В таком случае женщина должна по максимуму соблюдать постельный режим. Будущей роженице рекомендуется лежать на боку, куда «смотрит» спинка плода.
Если ребенок лежит в животике неправильно
Для определения положения плода необходимо провести диагностику. Делают это не раньше 30 недель, когда плод уже имеет большие размеры и не может менять свое положение.
Для определения предлежания достаточно провести гинекологический осмотр. При имеющихся нарушениях размер матки будет меньше или больше нормы. Увеличение данного органа свидетельствует о тазовом предлежании, уменьшение – о поперечном.
 Поперечное положение
Поперечное положение
Определить поперечное положение плода можно и при наружном осмотре животе беременной. В таком случае он будет выглядеть ассиметрично.
При неправильном положении плода сердцебиение прослушивается в районе пупка, а при пальпации в нижней части матки не прощупывается головка. При тазовом предлежании головка расположена в районе дна матки, при поперечном – в правом или левом боку. Чтобы точно установить положение плода проводят УЗИ.
Если после 32 недели беременности положение плода не поменялось, необходимо проводить специальные упражнения и выполнять простые рекомендации. Например, нельзя долго лежать на одном боку, очень эффективно посещать бассейн.
Есть комплекс упражнений, которые помогут установить правильное положение плода:
1. Лежать на левом и правом боку поочередно по 10 минут. Повторять упражнение 3-4 подхода несколько раз в день.
2. Лечь на спину, подушку положить под ягодицы, и приподнять таз от пола на 30 см. пролежать так 5 минут.
3. Лечь на бок, при этом ноги прижать к животу, но несильно. Задержаться в таком положении 5 минут, при этом дыхание должно быть размеренным. При выполнении данного упражнения следует лежать на том боку, к которому повернута спина ребенка.
Все упражнения должны проводиться в спокойной обстановке, не спеша и без резких движений.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Какие существуют варианты головного предлежания плода?
Головное предлежание плода, продольное положение ребенка при котором остается четким и стабильным, способствует формированию нескольких вариантов расположения головки плода: лицевое, лобное, переднеголовное, затылочное.
Наиболее безопасным и удобным для ребенка считается предлежание сгибательное затылочное. Малый родничок на головке малыша в таком случае выступит осевой точкой перемещения по родовому каналу. Головное предлежание плода в затылочном варианте подразумевает такое перемещение ребенка родовыми путями матери, при котором шейка малыша будет согнута и его появление на свет начнется именно с появления затылка. К такому варианту относятся до 95% родов.
Но сгибы шейки при головном предлежании плода могут быть достаточно разнообразны. Поэтому врачи выделяют 3 основные степени разгибательного предлежания:
Ведение беременности
После установления диагноза Т. п. п. при сроке беременности 29—34 нед. и отсутствии противопоказаний рекомендуют проводить комплекс специальных физических упражнений, способствующих повороту плода в головное предлежание. Если после проведения 5—8 занятий корригирующей гимнастики самоповорота плода не происходит, то при отсутствии противопоказаний нек-рые акушеры рекомендуют производить профилактический наружный поворот на головку по методике Б. А. Архангельского (см. Акушерский поворот). Однако в наст, время число сторонников наружного поворота уменьшается.
При неэффективности корригирующей гимнастики женщин с Т. п. п. необходимо госпитализировать при сроке беременности 38—39 нед. для обследования и выбора тактики ведения родов. При этом тщательно изучают акушерский анамнез, уточняют срок беременности, производят наружное и внутреннее акушерское исследование, определяют предполагаемый вес (массу) плода, оценивают размеры таза. По показаниям производят рентгенопельвимет-рию (см. Пелъвиметрия), позволяющую определить истинные размеры таза; при этом особое значение имеют форма входа в малый таз, размер истинной конъюгаты, поперечный диаметр полости таза и переднезадний размер выхода из таза. Кроме того, уточняют характер предлежащей части плода, его размеры, выявляют нек-рые пороки развития плода (анэнцефалию, гидроцефалию).
Что такое членорасположение плода?
Для прогнозирования протекания родов важно также членорасположение плода. Под этим акушерским термином понимается расположение ручек, ножек, головки младенца по отношению к его туловищу
Физиологичной считается позиция плода, когда тельце согнуто, голова опущена к груди, согнутые и в коленных, и в тазобедренных суставах ножки прижаты к животу, а ручки скрещены на грудной клетке.
Малыш, когда не спит, постоянно совершает движения, меняющие членорасположение. Однако затем конечности вновь располагаются на положенных местах. Лишь в 1–2% случаев головка плода может быть приподнята, а ручки и ножки занимают неправильное положение.
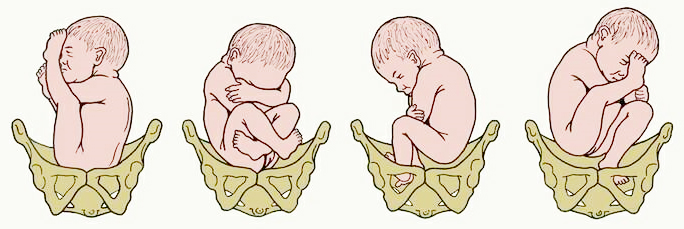
Различные виды членорасположения возможны и при тазовом предлежании. К ним относятся:
- Ягодичное предлежание, когда внизу оказываются ягодицы младенца, ручки сложены на груди, а ножки вытянуты вдоль тела, ступнями касаясь головы. Возможен также полный или неполный вид, когда одна или обе ножки смотрят вниз, при этом они согнуты как в коленных, так и в тазобедренных суставах. Смешанный тип отличает правильное членорасположение, но внизу оказывается не головка, а попка.
- Очень редко встречается ножное предлежание, когда малыш как бы сидит над выходом в малый таз на скрещенных ножках. При этом положение головы может варьироваться.
- Коленное означает, что к выходу в малый таз направлены коленки крохи.

Как проводятся роды при разных предлежаниях?
Головное предлежание – наиболее предпочтительное, оно дает возможность мамочке родить самостоятельно. Если выходу из малого таза предлежит затылочек, роды проходят естественно. Лобное предлежание представляет угрозу при узком тазе матери, поэтому требуется кесарево сечение. При передней позиции лицевого предлежания и нормальной ширине таза роды протекают естественным образом. Однако при задней позиции для прохождения по родовым путям положение ребенка меняют вручную или применяют хирургическое вмешательство.
При продольном положении плода головкой вниз может потребоваться наложение щипцов. Этот редко встречающийся вид родовспоможения используется, если положение младенца в родовых путях уже низкое, но возникла опасность гипоксии крохи или ослабела родовая деятельность у матери.
При тазовом предлежании практикуют наружный поворот плода на головку. Манипуляция контролируется с помощью УЗИ. Эффективность процедуры составляет 60 – 70%.
Чистое ягодичное предлежание, нормальный размер таза, вес ребенка до 3800 г позволяют рожать малыша естественным путем. Любые отклонения – показания к проведению кесарева сечения.
Поперечное предлежание также может быть скорректировано наружным поворотом. В противном случае, а также при смешанных предлежаниях, без кесарева сечения не обойтись.

Меры профилактики аномальных положений плода
На самом деле особых специфических мер профилактики рисков неправильного предлежания плода нет. Все естественно, и правильное положение ребёнка в утробе матери заложено природой, нужно только обеспечить нормальное течение беременности на всем её сроке.
Беременной желательно поддерживать благоприятный психологический настрой, полноценно и разнообразно питаться, соблюдать режим труда и отдыха. Переедать тоже не стоит, особенно на последних неделях беременности. Ведь крупный и переношенный плод может быть фактором риска неправильного предлежания. Также следует строго соблюдать рекомендации врача, по назначению специалистов пить витамины или лекарства. При необходимости, возможно выполнение специальных гимнастических упражнений, предложенных акушером-гинекологом.
Больше общайтесь с малышом, просите его занять в животике правильное расположение — это поможет и вам и ребёнку настроится на позитивную волну перед родами.
Течение родов
Роды — это сокращения матки, которые приводят к сглаживанию и раскрытию шейки матки. Предвестники родов («фальшивые роды») часто нуждаются дифференциальной диагностики с настоящими родами. При «фальшивых родах» пациентки обычно жалуются на нерегулярные сокращения матки, которые очень варьируют по продолжительности, интенсивности и периодичностью и не вызывают структурных изменений шейки матки (сглаживание и раскрытие шейки матки).
Диагноз родов следует определять только в том случае, когда происходят регулярные сокращения матки (схватки), которые сопровождаются структурными изменениями шейки матки. Клиницисты для определения начала родов часто используют такие признаки, как боль внизу живота, выделения слизистой пробки из канала шейки матки, тошнота и рвота, пальпаторная идентификация сокращений матки. Но все эти симптомы следует применять только в комплексе с объективным признаком начала родов — прогрессирующим сглаживанием и раскрытием шейки матки.
Индукция и стимуляция родов
Индукция родов — это вызывание начала родов у пациенток, у которых еще не развилась спонтанная родовая деятельность.
Стимуляция родов — усиление уже присутствующей родовой деятельности, возникшей спонтанно.
Для индукции родов используют простагландины, окситоцин, механическое расширение шейки матки и / или искусственный разрыв плодных оболочек (амниотомию). Показания к индукции родов включают материнские, плодовые и фетоплацентарные причины. Желание матери завершить беременность не является показанием к индукции родов.
Частые показания к индукции родов:
- переношенная беременность
- преэклампсия
- преждевременный разрыв плодных оболочек
- неправдивые результаты тестов оценки состояния плода
- задержка внутриутробного развития плода
Подготовка к индукции родов
При наличии показаний к индукции родов, ситуацию следует обсудить с пациенткой и составить план действий. Если показания к индукции являются существенными, ее начинают незамедлительно. Успех индукции родов (путем влагалищного родоразрешения) часто коррелирует с благоприятным состоянием шейки матки (8 и более баллов по шкале Бишопа). Если оценка состояния шейки матки по шкале Бишопа не превышает 5 баллов, в 50% случаев индукция родов будет неэффективной. Таким пациенткам рекомендуют назначение геля или пессариев с простагландином Е2 (ПГЕ2) или мизопростолом (ПГЕ4) для ускорения «созревания» шейки матки.
Применение простагландинов противопоказано беременным, страдающим бронхиальной астмой и глаукомой; при предыдущем кесаревом сечении (более чем одному), неопределенном состоянии плода. Передозировка простагландинов может привести к гиперстимуляции матки и развития титанических маточных сокращений. Механическое расширение шейки матки может осуществляться с помощью ламинарии или катетера Фолея.
Тампон с ламинарией вводят в цервикальный канал на 6-12 ч; вследствие абсорбции воды ламинарией она расширяется, что приводит к раскрытию шеечного канала. Катетер Фолея вводится в шейку матки близко к плодному пузырю, наполняется и оказывает легкую тракцию, что обычно приводит к раскрытию шейки матки в течение 4-6 часов.
Окситоцин (питоцин) также применяется для фармакологической индукции родов путем внутривенного введения (5-10 ЕД окситоцина на 400 мл 5% раствора глюкозы или физиологического раствора хлорида натрия).
Амниотомия — вскрытие плодного пузыря — хирургический метод индукции родов, выполняется осторожно, браншами пулевых щипцов. Удаление некоторого количества амниотической жидкости уменьшает объем матки, способствует увеличению внутриматочного давления и усиливает родовую деятельность
При выполнении амниотомии следует избегать поднятия головки плода и резкого излитие околоплодных вод во избежание выпадения пупочного канатика.
Возможен ли поворот плода?
В большинстве случаев, плод в тазовом предлежании к сроку родов переворачивается в головное.
Самопроизвольный поворот наиболее часто наблюдается при ягодичном предлежании, а также у многорожавших женщин.
Частота самопроизвольного поворота плода в головное предлежание прогрессивно снижается с увеличением срока
гестации и составляет около 40% до 34 недель и 12% в 37 недель. К этому времени, если произошел спонтанный поворот,
то обратный поворот маловероятен. Поворот в головное предлежание происходит спонтанно до родов у 70% повторно беременных
с тазовым предлежанием и у 30% первородящих женщин.
В ряде случаев при неправильном положении плода используют наружный поворот плода (по Б. А. Архангельскому, по Виганду).
Наружный поворот плода может быть проведен в женской консультации, но большинство специалистов
предпочитает производить его в условиях стационара.
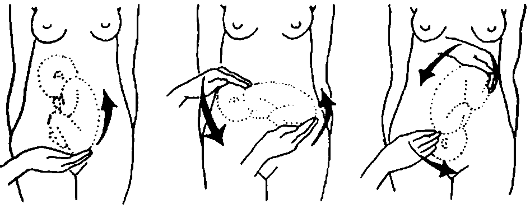
К факторам, затрудняющим наружный поворот, относят: ожирение матери, маловодие, локализация плаценты по
передней стенке и в дне, раскрытие шейки матки. Наиболее безопасный срок выполнения эффективного поворота — 34-36 недель.
Противопоказания для проведения наружного поворота: угроза прерывания беременности,
предлежание плаценты, аномалии развития матки, маловодие, многоплодие, узкий таз, гипоксия плода,
рубец на матке.
Осложнения. Осложнения включают: гипоксию плода (3,3-10% случаев), отслойку плаценты ( 1,1-4% ),
травмы плечевого сплетения плода, разрыв матки и гибель плода в результате компрессии пуповины. В случаях затрудненного поворота отмечается
снижение резистентности кровотока в средней мозговой артерии, что может отражать нормальную физиологическую реакцию плода.
Учитывая сложность выполнения наружного поворота и риск развития осложнений,
ряд врачей России и Украины разработали комплекс специальных коррегирующих
упражнений по исправлению положения плода. Методики, предложенные И.Ф.Дикань (1961),
Е.Н.Калининой (1975), И.И.Грищенко и А.Е.Шулешовой (1979), В.В.Абрамченко (1996),
широко применяются у беременных с тазовыми предлежаниями плода.
Эффективность комплексов обусловлена изменением тонуса мышц передней брюшной стенки и матки.
Выполнение комплексов возможно с 32-й до 38-й неделю беременности.
По данным Е.В. Брюхиной, при дифференцированном подборе физических упражнений удается исправить тазовое
предлежание плода более чем у 76% 6еременных. Хотя некоторые исследователи скептически относятся к этому утверждению.
Диагностика тазового предлежания плода
Разумеется, многих женщин интересуют, какие бывают признаки тазового предлежания плода. Дело в том, что женщина, у которой диагностировали тазовое предлежание плода, признаки патологии может не заметить. Никакие боли или выделения не свидетельствуют о том, что малыш занял неправильное положение. В связи с этим можно сказать, что обнаружить патологию может только врач. Для этой цели чаще всего используют методы наружного акушерского и влагалищного исследований.
Во время наружного исследования врач определяет предлежащую ко входу в таз крупную, мягкую и малоподвижную часть. В то же время в дне матки легко определяется твердая, круглая и подвижная часть, которая является головкой плода. Наблюдается также более высокое стояние дна матки, которое совершенно не соответствует сроку беременности. Что касается сердцебиения, то оно прослушивается на уровне с пупком или немного выше его.
Влагалищное исследование показывает при ягодичном предлежании мягковатую и объемную часть, на которой можно определить крестец, копчик и паховый сгиб. В случае смешанного или ножного предлежания врач определяет легко стопы плода. Стоит также отметить и то, что диагностировать патологию можно довольно легко с помощью УЗИ. Этот метод позволяет даже определить вид тазового предлежания плода. Во время диагностики также оценивается положение головки и степень ее разгибания. Кстати, чрезмерное разгибание головки может стать причиной осложнений во время родов вроде травм мозжечка, шейного отдела спинного мозга и других повреждений.
Классификация тазовых предлежаний плода
В зависимости от того, какое именно занял положение малыш, выделяют несколько видов тазового предлежания плода. Под ягодичным вариантом подразумевают такое положение плода, при котором его ножки согнуты в тазобедренных суставах, а колени выпрямлены и прижаты к животу. Довольно часто встречается такая патология у женщин, которые рожают впервые. Частота случаев составляет 50-70%. При ножном положении плода оба бедра или одно разогнуты, а ножка находится как раз у выхода из матки. Встречается у 10-30% случаев преимущественно при вторых и последующих родах. Смешанное предлежание плода, когда согнуты и бедра, и ножки, встречается очень редко — в 5-10% случаев.
Причины тазового предлежания
Неправильное предлежание плода при беременности может возникнуть по различным причинам. Условно их можно разделить на причины со стороны мамы, причины со стороны плода и иные.
Со стороны мамы
Патология матки:
- седловидная, двурогая матка или другие аномалии развития;
- миомы матки, особенно крупные, которые располагаются преимущественно в мышечном слое (узлы, расположенные под серозным слоем не оказывают влияния на расположение плода в матке);
- оперированная матка – рубцовая деформация после хирургического вмешательства на матке (кесарево сечение, миомэктомия);
- изменение мышечного тонуса матки, особенно её нижнего сегмента. Возникает после частых хирургических вмешательств – абортов, диагностических выскабливаний;
- перерастянутость мышечных волокон после многочисленных беременностей, 5 и более.
Патология таза:
- деформация костей таза – плоский, узкий таз, плоскорахитический и др.;
- добро- и злокачественные опухоли тазовых костей.

Со стороны плода
- врождённые пороки (гидроцефалия, анэнцефалия);
- недоношенность;
- снижение мышечного тонуса и двигательной активности плода;
- многоплодная беременность;
- наследственность. Специалисты отмечают, что у женщин, которые рождались в тазовом предлежании, чаще, чем у других, малыши также рождаются ягодицами вниз. Возможно, это связано с какой-то наследуемой особенностью вестибулярного аппарата, но достоверной информации нет.
Другие причины
- проблемы со стороны плаценты – прикрепление её в области трубных углов, дна или внутреннего зева;
- много- или маловодие;
- патология пуповины – короткая пуповина, узлы, тугое обвитие её вокруг конечностей и шеи.
Существует точка зрения, что незрелость вестибулярного аппарата обуславливает формирование тазовых предлежаний. Количество диагностированных тазовых предлежаний уменьшается по мере увеличения срока беременности – 33% в сроке 21 – 24 недели и только 3 – 5% при доношенной беременности.

Профилактика осложнений
Роды – процесс сложный и ответственный. Лишь 37% рожениц справляются с ним самостоятельно. Чтобы избежать осложнений, надо регулярно консультироваться с гинекологом, а при необходимости лечь в больницу на сохранение.
При самом физиологичном расположении ребенка надо помнить о возможности осложнений. Затухание родовой деятельности, узкий таз, патология плодных оболочек, травмы в прошлых родах, хронические заболевания могут привести к нарушению процесса. Низкая вероятность благополучно родить без медицинской помощи – повод заранее продумать, где и как рожать. Здоровье и матери, и малыша зависит от того, насколько благополучно пройдет разрешение от беременности.
Степень 3 — лицевое предлежание.
Лицевое предлежание — это крайняя степень максимального разгибания головки плода. Осевой точкой продвижения по родовым путям женщины является подбородок плода. При родах наблюдается первоначальный выход головки малыша, а после затылка. В таком случае вероятность родов естественным путем 50/50%. Успешные самостоятельные роды возможны при условии маленького плода и широкого таза у матери, в остальных случаях акушеры прибегают к кесареву сечению.
К основным причинам разгибаельного головного предлежания плода относится узкий таз у будущей матери, маточные миомы, аномалии в структуре матки — все это существенно забирает пространство существования плода. Также причинами могут стать многоводие или предлежание плаценты, дряблая брюшная стенка и другое.
Диагностика
Предлежание плода определяет акушер-гинеколог. Обычно это проводится с 28 недели беременности, однако до 35 недели результаты осмотра носят предположительный характер. Чтобы определить положение плода, доктор располагает раскрытую ладонь правой руки над верхней лобковой костью и ощупывает предлежащую часть плода. Головка пальпируется как плотная округлая часть, которая подвижна в окружающих ее водах.
На осмотре врач обязательно слушает сердцебиение плода выше пупка матери, а также может сделать УЗИ. Ультразвуковая диагностика – наиболее информативный метод, показывающий расположение ребенка в утробе матери. 3D-изображение позволяет увидеть не только тип предлежания, но и его вариации – насколько разогнута головка, или в какую сторону повернут малыш.
Положение и предлежание плода в матке
Природой обусловлено, что внутриутробно ребёнок должен находиться в матке головкой вниз с согнутыми и приведёнными к телу конечностями – классическая «поза эмбриона». Именно такое положение является оптимальным для нормального протекания беременности и, что главное, родов. Головка первой проходит по родовому каналу, готовит его для прохождения всех остальных частей.
Но в силу определённых причин положение плода в матке может быть неправильным, что значительно повышает риск развития осложнений при беременности и в момент родов.
Головное предлежание
95% всех беременностей и родов протекает при нормальном положении ребёнка – головном. Название говорит само за себя – к входу в малый таз направлена головка. Это роды, которые протекают с наименьшим травматизмом. Существуют, конечно, разновидности головного предлежания, которые затрудняют процесс нормальных родов, повышают вероятность гибели ребёнка и процент травматизма, но встречаются они редко, поэтому их обсуждение пока опустим.
Тазовое предлежание
Как уже было сказано, тазовые предлежания составляют 3 – 6 % от всех беременностей. Плод при таком виде предлежания располагается головкой вверх, а проводной точкой во время родов служат ягодицы. Естественные роды при расположении плода ягодицами вниз возможны, но только при отсутствии противопоказаний со стороны мамы и малыша.

Поперечное и косое положение
Такое положение встречается редко, не более чем в 0,5% всех беременностей. Позвоночник малыша располагается почти или полностью перпендикулярно позвоночнику мамы (ось плода пересекает ось матки под прямым или косым углом).
Естественные роды при таком положении невозможны. До внедрения в практику операции кесарева сечения большинство беременностей с косым и поперечным положением заканчивалось гибелью ребёнка, а нередко, ребёнка и мамы.
Существуют, конечно, приёмы для исправления поперечного положения плода, но они крайне травматичны и малоэффективны, поэтому от них в последнее время просто отказались.


