Приступ стенокардии: симптомы и лечение
Содержание:
- Комплекс мер, используемых современной медициной для лечения стенокардии, можно разделить на три группы:
- Симптоматика недуга у мужчин
- Причины недостатка кислорода
- Методы лечения хронической сердечной недостаточности
- Что такое стенокардия?
- Факторы риска
- Симптомы и разновидности
- Причины стенокардии
- Диагностика ишемической болезни сердца
- Основные признаки инфаркта у женщин и мужчин
- Сердечная недостаточность
- Лечение стенокардии. Какие лекарства назначают
- Лечение стенокардии напряжения
- Тесты и диагностика
- 4.Что делать при стенокардии?
- Симптоматика недуга у женщин
- Методы лечения стенокардии
- Общая информация
- Диагностика стенокардии
- Что такое стенокардия
- Как проявляется стенокардия
- Ишемическая болезнь сердца (ИБС)
- Лечение гипертонической болезни
Комплекс мер, используемых современной медициной для лечения стенокардии, можно разделить на три группы:
1. Лекарственная терапия стенокардии
Осуществляется индивидуальный подбор препаратов. Используются антиагреганты и антиангинальные средства, выполняется метаболическая терапия и коррекция липидного состава крови посредством медикаментов.
Болевой синдром при ИБС вызывается несоответствием кровотока по сосудам сердца его потребностям. Поэтому предотвратить возникновение болей можно следующими способами:
- Исключить образование тромбов в сосудах, которые питают сердечную мышцу.
- Увеличить кровоток по коронарным сердечным сосудам.
- Снизить потребность сердечной мышцы в поступлении кислорода, свести к минимуму проявления сердечной недостаточности и возникновения болевых эпизодов.
2. Немедикаментозная терапия стенокардии
Немедикаментозная терапия стенокардии — устранение факторов риска. Так, пациент должен отказаться от курения и нормализовать массу своего тела. Обязательны регулярные физические тренировки. Они стимулируют развитие и восстановление сосудистой сети в сердце, повышают общую выносливость организма.
К немедикаментозным методам лечения стенокардии относятся также компенсация сахарного диабета и коррекция дислипидемии. Реализовать данные условия можно путем соблюдения диабетической и гипохолестериновой диет.
3. Хирургическое лечение стенокардии
Хирургическая помощь пациентам, страдающим от стенокардии, оказывается довольно часто. Оперативные методы лечения — баллонная дилатация со стентированием стенозированных артерий и операция аортокоронарного шунтирования (АКШ) – не способны прекратить дальнейшее развитие в сосудах атеросклеротического процесса. При его дальнейшем прогрессировании просветы остальных артерий также начинают сужаться, что может спровоцировать появление сердечных приступов.
-
АКШ (аортокоронарное шунтирование) – это наложение анастомоза между коронарной артерией и аортой ниже места ее сужения или окклюзии.
-
Баллонная дилатация коронарных артерий – менее травматичная операция. Суть ее состоит во введении специального катетера, у которого на конце есть баллон, непосредственно в зону сужения коронарного сосуда. Раздувшийся баллон начинает сплющивать бляшку, из-за которой сузился просвет сосуда. Помимо этого сегодня возможна инсталляция в просвет сосуда стента (специальная конструкция, которая исключает риск развития повторного сужения коронарной артерии).
Реализация баллонной дилатации возможна лишь при наличии дорогостоящего оборудования и высокой степени оснащения медицинской клиники. Процедура показана пациентам, которые болеют стенокардией не более двух лет, при условии, что назначенное медикаментозное лечение не дало нужного результата. Эффект после хирургического вмешательства сохраняется от семи месяцев до трех лет и более.
Важно!
Пациент, столкнувшийся с ишемической болезнью сердца, должен знать, что ИБС – это очень опасное заболевание. Если его лечение не будет начато своевременно, возможен инфаркт миокарда, который, согласно статистическим данным, в пятидесяти процентах случаев заканчивается летальным исходом. Лечение стенокардии должно осуществляться в условиях кардиологического отделения стационара высококвалифицированными медиками.
Симптоматика недуга у мужчин
Следует знать, что у мужчин приступы стенокардии и симптомы, проявляются несколько иначе. Одновременно с типичными признаками, часто отмечаются болевые ощущения в животе, тошнота, рвотные позывы, изжога. Учитывая такую картину, мужчины редко обращаются к врачу, полагая, что страдают от банального обострения гастрита. В данных случаях помогает ЭКГ, которая на сегодняшний день, является одним из непременных исследований для всех без исключения пациентов.
Вследствие того, что мужчины редко обращаются с жалобами на сердечную боль, врачи слишком поздно констатируют наличие коронарной недостаточности. Чаще всего, болезнь обнаруживается на запущенной стадии, когда недуг приводит к развитию инфаркта миокарда.
Причины недостатка кислорода
Когда уменьшается диаметр сосудов – наступает кислородное голодание тканей сердца. Сюда относят:
- Атеросклероз коронарных сосудов, то есть отложение холестерина на стенках, что приводит к уменьшению просвета и ишемии миокарда;
- Тахикардию, то есть учащенное сердцебиение, возникающее из-за потребности в кислороде;
- Гипертоническую болезнь – повышение артериального давления, вызывающее сужение коронарных сосудов.
- Эндартериит – сужение артерий из-за воспаления.
Немолодой возраст, при котором сосуды изношены, обмен веществ нарушен, также являются причинами стенокардии. В молодом возрасте болезнь может возникнуть из-за сбоев в функционировании нервной и эндокринной систем.
Методы лечения хронической сердечной недостаточности
Основная задача при лечении ХСН – добиться стабилизации по основному заболеванию. К её достижению этому могут быть привлечены разные специалисты. Например, если сердечная недостаточность вызвана нарушением ритма сердца тахиформой на фоне аутоиммунного тиреоидита с гипертиреозом, пациент должен наблюдаться и кардиологом, и эндокринологом.
Острые респираторные заболевания способны вызвать обострение хронических
заболеваний, в том числе и усугубление тяжести ХСН, в связи с чем рекомендовано
заниматься профилактикой ОРВИ, т. е., например, пройти вакцинацию еще до наступления эпидемологического сезона.
Медикаментозное лечение
Применяются разные группы препаратов. Подход в каждом случае будет индивидуальным – в зависимости от сопутствующей патологии и причин, вызвавших обострение заболевания.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Что такое стенокардия?

Стенокардия проявляется болью, ощущением сдавленности за грудиной. Иногда боль передается в соседние области левой стороны тела: в левую руку, левое плечо, левую часть шеи, левую половину нижней челюсти, в зону левой лопатки.
В старину болезнь называли «грудной жабой» из-за того, как пациенты описывали болевые ощущение: «будто на грудь уселась огромная тяжелая жаба и мешает свободно дышать».
Такие симптомы появляются в основном во время усиленной работы сердечной мышцы:
- при физической нагрузке
- эмоциональном всплеске
- когда организму холодно (сердце переходит в учащенный режим, чтобы не допустить переохлаждения жизненно важных органов)
- при курении (никотин способствует сужению и так уже суженых атеросклеротическими бляшками артерий)
- при повышении артериального давления
При усиленной работе сердцу важно получать достаточный объем кислорода. Однако если просвет артерий, по которым кислород доставляется к сердцу, сужен, то сердце начинает испытывать кислородное голодание и подает об этом сигнал тревоги в виде грудной боли
Факторы риска
- Возраст старше 65 лет;
- Мужской пол (в молодом и среднем возрасте мужчины страдают чаще, с возрастом заболеваемость становится одинаковой),
- Случаи заболевания в семье;
- Курение;
- Артериальная гипертензия;
- Липидный профиль: высокая концентрация холестерина липопротеидов низкой плотности (ЛПНП);
- Сахарный диабет;
- Малоподвижный образ жизни;
- Ожирение — индекс массы тела больше 25 кг/м2. Наиболее опасным является абдоминальный тип ожирения. О нем может свидетельствовать окружность талии более 88 см у женщин и более 102 см у мужчин.;
- Злоупотребление алкоголем;
- Повышенная частота сердечных сокращений;
- Нарушения в системе свертываемости крови, например повышенное тромбообразование;
- Частые или выраженные стрессы.
Симптомы и разновидности
Явным сигналом симптома стенокардии является возникновение острой боли в области сердца. Во многих случаях это заболевание возникает вследствие хронических стрессов и напряжений. Последние могут возникнуть при подъёме по лестнице или ходьбе с утяжелителями.
 симптомы стенокардии
симптомы стенокардии
Данное заболевание распределяют на несколько типов, в зависимости от причин её возникновения. Если болевые ощущения проходят сразу после прекращения нагрузки, то это признаки стенокардии.
Также выделяют стенокардию покоя, несвязанную с физическими нагрузками. В данном случае приступы обычно возникает ночью, во время того, как пациент находится в состоянии сна. Они характеризуются удушьем и дыхательной недостаточности.
Причины стенокардии
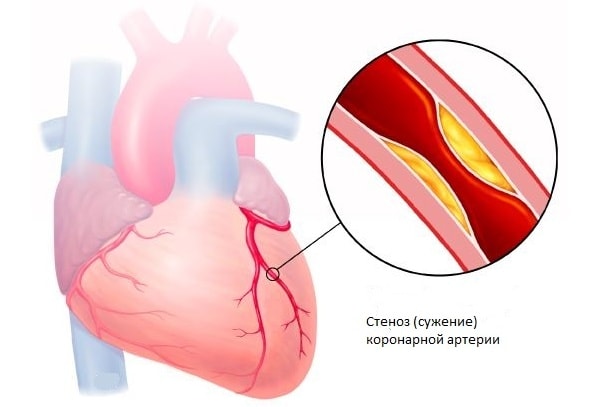
Основной причиной стенокардии является атеросклероз. Атеросклеротические бляшки, возникающие на стенках коронарных артерий, приводят к уменьшению просвета сосудов. В нормальных условиях сердечной мышце питания хватает, но при усиленной работе сердца нужного притока крови обеспечить не удаётся, отсюда и боль. Если просвет сужен значительно (а при выраженном атеросклерозе сужение может достигать 75% и более), приступы возможны даже при отсутствии нагрузки.
Риск развития атеросклероза, а, следовательно, и возникновения стенокардии увеличивают следующие факторы:
- малоподвижный образ жизни;
- неправильное питание (склонность к соленой, жирной, тяжелой пище);
- излишний вес (ожирение);
- курение и злоупотребление алкоголем.
На работоспособность сосудистой системы влияют возраст, наследственность, некоторые хронические заболевания (прежде всего, сахарный диабет и гипертония).
Риск возникновения стенокардии увеличивает эмоциональная нестабильность (нервное напряжение приводит к повышенной нагрузке на сердце).
Диагностика ишемической болезни сердца
От своевременного выявления недуга и верной постановки диагноза зависит успешность профилактических и лечебных мер.
Конечно же, первоначальным этапом диагностики ИБС является сбор и анализ жалоб больного. Далее следует осмотр, в ходе которого врач-кардиолог измеряет АД пациента, визуально оценивает его состояние (степень отечности, оттенок кожи, потливость, поведенческие особенности и пр.), прослушивает стетоскопом его сердце на предмет шумов, сбоев ритма и т.п.
Далее специалистом могут быть назначены следующие анализы и исследования:
- клинические и биохимические анализы крови;
- исследование крови на маркеры инфаркта миокарда;
- электрокардиография (ЭКГ);
- эхокардиография (Эхо-КГ);
- СМАД;
- ЭКГ с нагрузкой;
- коронароангиография (рентгеноконтрастное исследование коронарных артерий).
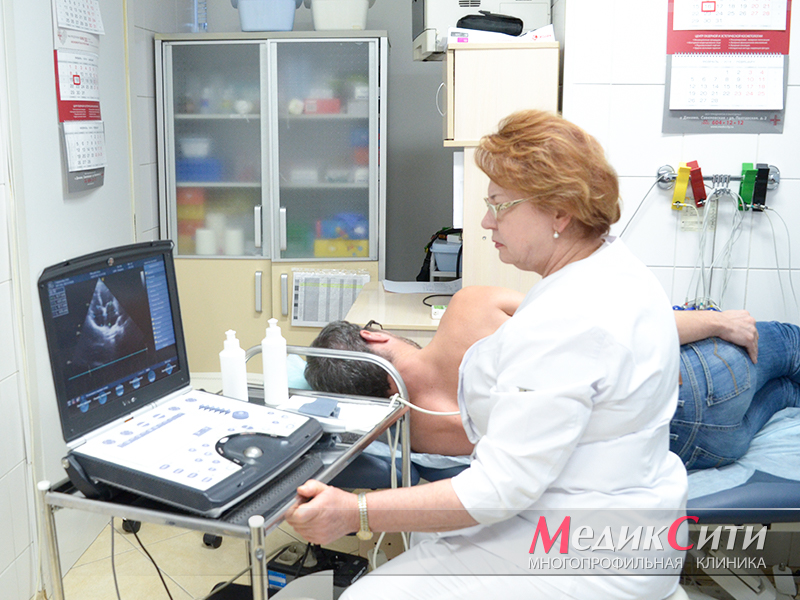
1
УЗИ сердца при ИБС
2
Диагностика ИБС в «МедикСити»
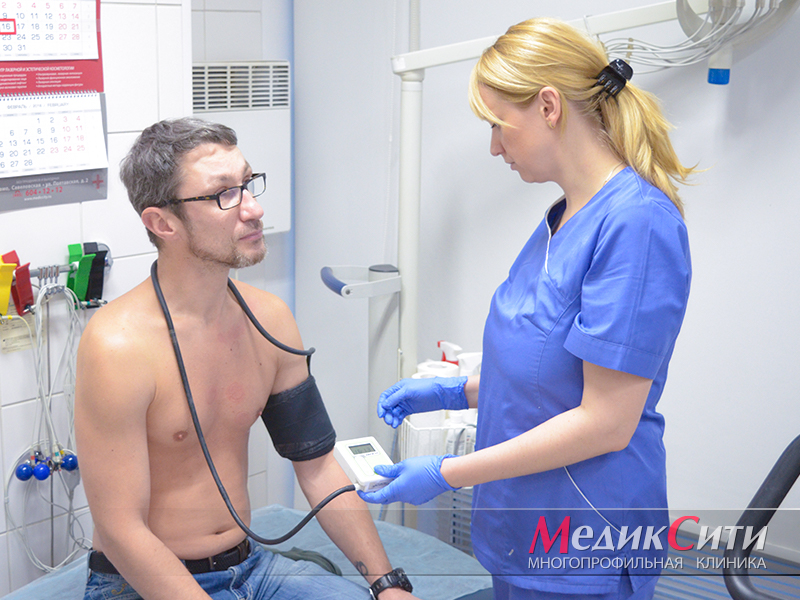
3
СМАД при ИБС
Основные признаки инфаркта у женщин и мужчин
1. Дискомфорт в груди – большинство инфарктов сопровождаются ощущением дискомфорта в центральной части груди, которое не проходит в течение нескольких минут (давление, сдавливание или боль).
2. Дискомфорт в других участках верхней части тела – боль или дискомфорт в одной или обеих руках, спине, шее, челюсти или желудке.
3. Затрудненное дыхание (сопровождающееся ощущением дискомфорта или нет).
4. Холодный пот, тошнота или головокружение.
Основным признаком инфаркта как у мужчин, так и у женщин, является боль или дискомфорт в груди. Однако у женщин чаще, чем у мужчин, наблюдаются другие признаки сердечного приступа: затрудненное дыхание, тошнота/рвота и боль в спине или челюсти.
Сердечная недостаточность
Сердечная недостаточность – это патология, при которой сердце не может полноценно справляться со своей функцией, в результате чего другие органы и ткани организма недополучают питательных веществ и кислорода.
Сердечная недостаточность выражается в несоответствии между потребностями организма и возможностями сердца. В норме сердечная мышца сокращается с определенной интенсивностью и «перекачивает» большое количество крови. При сердечной недостаточности орган не справляется со своей функцией. Чаще всего, это выражается одышкой, слабостью, отеками. На начальной стадии развития заболевания сердечная недостаточность проявляется только при физической нагрузке – когда сердце вынуждено работать более интенсивно. На этой стадии заболевание еще возможно вылечить полностью, поэтому не игнорируйте даже слабые намеки на симптомы и обращайтесь к врачу!
Чем больше запущено заболевание, тем к большим нарушениям во всех органах и системах может привести длительная нехватка кровоснабжения и питательных веществ.
Лечение стенокардии. Какие лекарства назначают
Какие лекарства принимать при стенокардии определяет врач-кардиолог. В клинике «ИМПУЛЬС» (г. Киев) специалисты разрабатывают индивидуальную схему лечения, руководствуясь результатами обследования. Врач также оценивает эффективность медикаментозного лечения. Как правило, назначаются препараты следующих лекарственных групп:
- Предотвращение образования тромбов и уменьшения риска возникновения инфаркта миокарда — аспирин, клопидогрель, тикагрелор (антиагрегантная терапия).
- Нормализация липидного обмена, уровня холестерина крови — статины (симвастатин, аторвастатин и другие).
- Антиангинальные препараты (профилактика инфаркта и стенокардии)— нитраты пролонгированного действия (изосорбида динитрат, изосорбида 5-мононитрат), бета-блокаторы (бисопролол, пропранолол), антагонисты кальция (нифедипин, верапамил).
- Метаболическая терапия (улучшение усвоения кислорода миокардом в условиях дефицита кислорода) — предуктал (триметазидин).
В случае недостаточной эффективности лекарственной терапии показано хирургическое лечение: коронарные вмешательства (ангиопластика, стентирование), аортокоронарное шунтирование. Метод и тип оперативного вмешательства определяет кардиохирург по клиническим показателям.
Лечение стенокардии напряжения
План лечения больного составляется индивидуально. В первую очередь назначается стандартная терапия ИБС с использованием b-адреноблокаторов, антиагрегантов, средств, снижающих содержание холестерина в крови.
В момент приступа болевые ощущения помогает снять нитроглицерин. При частых эпизодах обострения назначают нитраты пролонгированного (длительного) действия — Изосорбида мононитрат, Изосорбида динитрат, нитроглицериновую мазь или пластырь.
В комплексную терапию входит устранение всех факторов риска заболевания, диетотерапия, выбор оптимальной физической нагрузки.
Тесты и диагностика
Есть несколько тестов, которые ваш врач может использовать для подтверждения диагноза.
- Электрокардиограмма (ЭКГ). ЭКГ отслеживает электрические сигналы, которые вызывают сокращение сердца. Ваш врач исследует закономерности между ударами сердца, чтобы отследить изменение потока крови: замедляется ли он, прерывается или развился инфаркт.
- Стресс-тест. Иногда стенокардию легче диагностировать, когда ваше сердце работает под нагрузкой. Во время стресс-теста, вы ходите по беговой дорожке или крутите педали на велотренажере. Во время тренировки контролируются ваше кровяное давление и ваши показания ЭКГ.
- Эхокардиограмма. Эхокардиограмма использует звуковые волны для получения изображения сердца. Ваш врач может использовать полученные изображения, чтобы определить, существуют ли области в вашей сердечной мышце, которые были повреждены из-за плохого кровообращения – причина стенокардии. Эхокардиограмма иногда дается во время стресс-теста.
- Радионуклидный стресс-тест. Радионуклидный стресс-тест позволяет оценить кровоснабжение сердечной мышцы в состоянии покоя и во время стресса. При этом в кровоток вводится радиоактивное вещество, которое смешивается с кровью. Специальный сканер, который реагирует на радиоактивный материал, сканирует сердце и создает изображение сердечной мышцы. Недостаточный приток крови к любой части вашего сердца будет выглядеть как светлое пятно на снимках.
- Рентген грудной клетки. Этот тест делает снимки вашего сердца и легких. Рентген позволяет увидеть, увеличено ли у вас сердце и выявить другие причины, которые могли бы объяснить ваши симптомы.
- Анализы крови. Если ваше сердце было повреждено в результате сердечного приступа, некоторые сердечные ферменты медленно просачиваться в кровь. Образцы крови могут быть проверены на предмет наличия в них ферментов.
- Коронарная ангиография. Коронарная ангиография использует рентгенографию, чтобы исследовать внутреннюю часть кровеносных сосудов вашего сердца. Во время коронарной ангиографии, в кровеносные сосуды вводят особую краску, которую фиксирует рентген. Рентгеновский аппарат быстро делает серию снимков (ангиограмм), предлагая детальный взгляд на ваши кровеносные сосуды.
- Сердечная компьютерная томография (КТ). При КТ сердца, вы должны лечь на стол, который перемещается внутрь томографа. Рентгеновской трубки внутри машины вращаются вокруг вашего тела и собирают образы сердца и груди, которые могут показать, есть ли у вас патологии.
4.Что делать при стенокардии?
Прежде всего, если Вы почувствовали симптомы стенокардии, стоит немедленно прекратить то занятие, во время которого возник приступ. Обычно стенокардия самостоятельно проходит примерно через 15 минут. Если врач ранее назначал Вам какие-то лекарства, следует их принять. Обычно для быстрого снятия приступа используется одна таблетка нитроглицерина, которая помещается под язык до полного растворения.
Если Вам удалось справиться с симптомами самостоятельно, все равно не стоит откладывать визит к врачу. Хороший кардиолог сможет провести диагностику и обследование и дать рекомендации по лечению и профилактике стенокардии.
Симптоматика недуга у женщин
Чтобы не ошибиться с диагностикой заболевания, нужно знать, какие симптомы стенокардии у женщин. Наряду с болевыми ощущениями, у женского пола недуг проявляется головокружением, нечеткостью зрения, нарушением чувствительности. Учитывая, что во всех процессах, протекающих в женском организме, активно участвуют гормоны, в период обострения стенокардии, женщина может испытывать:
- Чувство страха перед смертью.
- Ярко выраженную боль в груди.
- Ощущение нехватки кислорода.
- Одышку.
Поскольку женщины в период обострения заболевания проявляют повышенную эмоциональную возбудимость, врачам порой, очень трудно, определить точную причину данного состояния. Что делать в этом случае? Для того, чтобы иметь возможность провести все необходимые мероприятия, помогающие выявить точную причину заболевания, женщине нужно принять успокоительное. После этого, пациентка должна рассказать врачу, какие симптомы нестабильной стенокардии она испытывала. Опираясь на эти данные, а также на объективные результаты обследования, можно прийти к выводу, что пациентка пережила приступ данного заболевания.
Признаками стенокардии для женщин, являются следующие симптомы:
- Болевой синдром, который может длиться от нескольких часов до нескольких суток.
- Боль острая, пронизывающая.
- Болевые ощущения возникают и сохраняются в локальной области.
Методы лечения стенокардии
Курс лечения стенокардии назначается индивидуально, в зависимости от общего состояния больного и формы заболевания. Лечением стенокардии занимается врач-кардиолог.
Лечение стенокардии направлено на снижение риска инфаркта миокарда, сокращение частоты приступов и нормализацию качества жизни. Прежде всего, должны быть устранены факторы, способствующие развитию атеросклероза.
Лечение стенокардии предусматривает:
Изменение образа жизни
Лечение стенокардии будет более успешным, если пациент изменит свой образ жизни. Следует отказаться от курения, обеспечить необходимую физическую нагрузку. и придерживаться соответствующей диеты.
Лекарственная терапия
Лекарственная терапия при стенокардии включает:
- нитраты. Эти препараты расширяют сосуды и таким образом снижают нагрузку на сердце. К этой группе препаратов относится нитроглицерин;
- антитромбоцитарные препараты, препятствующие образованию тромбов (подобное действие оказывает ацетилсалициловая кислота);
- бета-адреноблокаторы, снижающие частоту сердечных сокращений. В результате потребность миокарда в кислороде снижается;
- статины, понижающие уровень холестерина и замедляющие развитие атеросклероза;
- другие препараты.
Реваскуляризация
При высоком риске инфаркта миокарда проводится реваскуляризация – хирургическое лечение, направленное на восстановление коронарного кровотока. При реваскуляризации используются методы баллонной ангиопластики и аортокоронарного шунтирования.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Общая информация
В большей степени развитию заболевания подвержены люди старше 45 лет, работники тяжелых производств. Также в группе риска находятся лица с признаками эмоциональной лабильности — это расстройство психики, для которого характерны резкие и беспричинные перепады настроения. У представительниц прекрасного пола патология чаще всего возникает после беременности, из-за гормонального дисбаланса в организме или болезней эндокринной системы.
Приступ стенокардии врачи воспринимают за прединфарктное состояние. Он возникает по причине сильного спазма кровеносных сосудов или закупорки их холестериновыми бляшками, тромбами. При возникновении первичных симптомов приступа пострадавшему нужно оказать первую помощь и вызвать незамедлительно бригаду медицинских работников.
С особым вниманием должны относиться к собственному здоровью лица из группы риска и имеющие предрасположенность к сердечным недугам. Также эти рекомендации распространяются на людей, страдающих никотиновой, алкогольной и наркотической зависимостью
Чтобы предупредить негативные последствия, необходимо знать начальные симптомы стенокардии и основы оказания доврачебной помощи.
Диагностика стенокардии
Как и при любом заболевании, лечение стенокардии начинается с ее диагностики. В первую очередь выполняют биохимический анализ крови на определение количества и качества холестерина. Дополнительно врач может назначить проверку уровня глюкозы в крови для диагностики сахарного диабета.
Проводятся тесты на выявление некроза кардиомиоцитов (мышечных клеток сердца), чтобы исключить возможность инфаркта, так как клиническое проявление нестабильной стенокардии и инфаркта миокарда практически идентичны.
Для изучения работы сердца используются методы электрокардиографии и эхокардиографии (узи сердца). С их помощью удается рассмотреть морфологические и физиологические отклонения в работе сердца для подтверждения или исключения наличия заболеваний сердечно сосудистой системы.
Сцинтиграфия миокарда — метод, при котором в кровь пациента вводится радиоактивное вещество, после чего человек начинает выполнять физические упражнения. Специальный гамма-термограф позволяет анализировать скорость движения крови благодаря ее свечению на участках с нарушенной скоростью кровотока.
Коронарная ангиография — процедура, в процессе которой пациенту вводится в кровь контрастное вещество, которое заполняет все сосуды. В дальнейшем, благодаря рентгеновским снимкам, появляется возможность оценить проходимость сосудистой системы человека.
Что такое стенокардия
Стенокардия — это самая распространенная форма ишемической болезни сердца, проявляющаяся как внезапный приступ сдавливающей или жгучей боли за грудиной при физической нагрузке или в стрессовой ситуации. Боль при стенокардии появляется, когда сердечная мышца испытывает внезапную нехватку кислорода из-за сужения сосудов, питающих её.
В переводе с греческого stenos – сдавливать, сужать, душить, cardio — сердце, другие названия болезни — «грудная жаба», коронарная болезнь сердца. Расстройство коронарного кровообращения при стенокардии носит характер преходящий, но при длительной гипоксии стенокардия может перерасти в инфаркт миокарда.
Как проявляется стенокардия
Главный симптом и проявление стенокардии – боль в грудине. При этом не всегда такая боль является опасной. Следует различать загрудинную боль, или, в народе, «жабу», когда есть риск развития инфаркта. Человек при такой боли не может вздохнуть, появляется ощущение, что грудную клетку сдавило. Это состояние очень опасно, и стоит сразу же вызывать скорую.
Важно: Сильная сердечная боль в центре грудины может свидетельствовать о развитии инфаркта. Терпеть ее нельзя, следует незамедлительно вызывать бригаду скорой помощи.. При стенокардии боль более мягкая, она может отдавать под лопатку или в область ключицы
Такая боль говорит о том, что сердце работает в очень напряженном режиме, к примеру, из-за резкого скачка давления при гипертоническом кризе. Как правило, приступ стенокардии не заканчивается печальными последствиями и его можно легко купировать, если знать особенности данного заболевания и иметь в запасе необходимые препараты.
При стенокардии боль более мягкая, она может отдавать под лопатку или в область ключицы. Такая боль говорит о том, что сердце работает в очень напряженном режиме, к примеру, из-за резкого скачка давления при гипертоническом кризе. Как правило, приступ стенокардии не заканчивается печальными последствиями и его можно легко купировать, если знать особенности данного заболевания и иметь в запасе необходимые препараты.
Больше информации об этом и многих других важных аспектах здоровья, связанных с артериальным давлением, остеохондрозом, атеросклерозом, вы можете узнать, став членом Клуба Бывших Гипертоников.
Присоединяйтесь к нашему сообществу, скачивайте гимнастику, которая помогла уже сотням тысяч человек победить скачки давления и гипертонию. Получайте самую актуальную и правильную информацию, задавайте свои вопросы доктору Шишонину и просто общайтесь.
Ишемическая болезнь сердца (ИБС)
ИБС — это заболевание, при котором нарушается кровоснабжение сердечной мышцы, вследствие чего она испытывает недостаток в кислороде и питательных веществах. Обычно это происходит из-за закупорки основных артерий сердца атеросклеротическими бляшками. Со временем их становится все больше и больше, и когда просвет сосуда перекрывается на 60% и более, возникает затруднение кровотока, развивается кислородное голодание (гипоксия), что приводит к ишемии миокарда и возникновению приступа стенокардии, а также – к самому опасному осложнению ИБС – острому инфаркту миокарда.
Стенокардия — это временная, преходящая недостаточность кровоснабжения сердечной мышцы (миокарда). Приступ стенокардии возникает при сужении просвета коронарной артерии, через которую сердечная мышца снабжается кислородом. При приступе стенокардии возникает боль, которая имеет давящий, сжимающий или жгучий характер, локализуется посередине грудной клетки, за грудиной, отдает вверх (в шею, нижнюю челюсть, зубы) или в руки. Чаще всего боль возникает при физической или эмоциональной нагрузке, в покое проходит.
Приступ стенокардии – это сигнал того, что сердечная мышца испытывает недостаток кровоснабжения, первый «звоночек», который говорит о том, что надо срочно обратиться к врачу, чтобы предотвратить более опасное осложнение, такое, как острый инфаркт миокарда.
Острый инфаркт миокарда — гибель участка сердечной мышцы вследствие нарушения его кровоснабжения. Такое может произойти из-за закупорки сосуда тромбом – кровяным сгустком, который образуется на месте повреждения атеросклеротической бляшки. В результате кровь перестает поступать к сердечной мышце, и это приводит к инфаркту миокарда – некрозу, омертвению ткани. Впоследствии на этом месте образуется рубец.
Чаще всего, при инфаркте миокарда человек испытывает острую боль (жгучую, давящую) за грудиной или с обеих сторон грудной клетки, часто боль отдает в челюсть, шею, спину под лопатки, в верхнюю часть живота. Боль может появляться волнообразно – то усиливаясь, то ослабляясь. Боли могут сопровождаться нарушением сердцебиения, слабостью, холодным потом, снижением артериального давления, ощущением нехватки воздуха, головокружением, обмороком, тошнотой. Длится это состояние от 20 минут до нескольких часов. Вышеперечисленные симптомы могут появляться в разной комбинации, не обязательно, чтобы присутствовали все признаки. В некоторых случаях инфаркт миокарда может протекать без выраженного болевого синдрома, с нетипичными болевыми ощущениями (похожими на остеохондроз или язвенную болезнь желудка, например), а также – может произойти вообще бессимптомно.
Надо помнить, что острый инфаркт миокарда – это опаснейшее заболевание с высоким уровнем смертельных исходов. Поэтому, если вы заподозрили у себя или у близкого человека инфаркт миокарда – не тяните, срочно вызывайте Скорую помощь.
Лечение гипертонической болезни
Лечение АГ включает изменение образа жизни и подбор лекарственных препаратов для стабилизации АД.
Внимание! Изменение образа жизни может улучшить прогноз при артериальной гипертензии в не меньшей степени, чем идеально контролируемое с помощью препаратов артериальное давление. Мероприятия по изменению образа жизни включают в себя:
Мероприятия по изменению образа жизни включают в себя:
- Отказ от курения. Продолжительность жизни у курильщика в среднем на 10-13 лет меньше, чем у некурящих, причем основной причиной смерти становятся сердечно- сосудистые заболевания и онкология. Также известен факт, что выкуренная сигарета может стать причиной одномоментного повышения АД на 20-40 мм. рт. ст.
- Соблюдение диеты. Низкокалорийная пища с употреблением большого количества растительной пищи поможет уменьшить вес. Известно, что каждые 10г лишнего веса повышают артериальное давление на 10 мм.рт.ст. Уменьшение употребления поваренной соли до 4-5 грамм в сутки доказано снижает уровень артериального давления поскольку при уменьшении соли уменьшается и задержка излишков жидкости сосудистом русле.
- Физические нагрузки. Во многих проводимых исследованиях доказано, что регулярные физические нагрузки способствуют снижению средних цифр артериального давления. Больным АГ рекомендуются умеренные аэробных нагрузки (ходьба, бег трусцой, езда на велосипеде, плавание) не менее 30 минут в течении 5-7 дней в неделю.
Медикаментозное лечение, согласно последним Европейским и Российским рекомендациям, проводиться пятью основными классами препаратов: диуретиками, антагонистами кальция, бета-блокаторами, ингибиторами ангиотензипревращающего фермента(АПФ), блокаторами рецепторов ангиотензина как в виде монотерапии, так и в определенных комбинациях.
- Диуретики (тиазидные в том числе гидрохлортиазид и индапамид, петлевые — при гипертонии для постоянного приема зарегистрирован только торсемид и К-сберегающие) — уменьшают объем циркулирующей крови и снижают давление;
- Бета — блокаторы. Данная группа препаратов замедляет частоту сердечных сокращений и уменьшает сократимость миокарда, таким образом снижая АД;
- Блокаторы кальциевых каналов делят на две основные группы и обе применяются для снижения АД. Основным механизмом действия дегидроперидиновых антагонистов кальция является периферическая вазодилятация, т. е. расширение периферических сосудов и таким образом уменьшение ОПСС (общего периферического сосудистого сопротивления), и следовательно, снижение АД; Негидроперидиновая группа снижает ЧСС, замедляя проведения импульса между предсердиями и желудочками сердца.
- Ингибиторы АПФ. Препараты этой группы, снижают АД, влияя на сложный механизм превращения ферментов, которые способствуют повышению тонуса сосудистой стенки и как следствие, при снижении этого тонуса снижается и сосудистое сопротивление.
- Блокаторы рецепторов ангиотензина действуют по схеме, подобной механизму влияния ингибиторов АПФ, только на более высоком уровне обмена ферментов (поэтому не вызывают кашель, но при этом иногда и менее эффективны).
Другие антигипертензивные препараты: ингибиторы ренина, препараты центрального действия и альфа блокаторы,ингибиторы минералокотикоидных рецепторов в настоящее время чаще назначаются в составе комбинированной терапии и практически не применяются в качестве монотерапии для лечения АГ.
Некоторые препараты более предпочтительны для конкретных ситуаций,в зависимости от возраста, пола пациента, клинического состояния на момент осмотра и наличия сопутствующих заболеваний. Также существуют рекомендации по оптимальным, рациональным и менее изученным комбинациям препаратов для снижения АД.


