Удаление пластинки после сращения перелома
Содержание:
- Лечение посттравматической сенсорной невропатии
- Перелом лучевой кости
- Дифференциальная диагностика
- Проведение реабилитации после перелома со смещением и без него
- Диагностика
- Упражнения для восстановления примитивных функций
- Рентген анатомия лучезапястного сустава
- Водная гимнастика
- Почему возникают кальцинаты в груди
- Общие принципы лечения
- Физиотерапевтические мероприятия
- Лечение повреждений у людей престарелого возраста
- Примеры результатов лечения и реабилитации несросшегося перелома.
- Упражнения на поверхности стола
Лечение посттравматической сенсорной невропатии
Наиболее проблемным результатом стоматологических хирургических вмешательств, местной анестезии или эндодонтического лечения является повреждение тройничного нерва с последующим нарушением функции чаще всего нижнего альвеолярного(IAN) и/или язычного нерва(LN). Изменённые ощущения и боль в орофациальной области, связанные с повреждением веток тройничного нерва, могут мешать выговаривать звуки, кушать и пить, целоваться, бриться, наносить макияж, чистить зубы и даже работать и спать.
Лечение посттравматической сенсорной невропатии зависит прежде всего от причин и механизмов повреждения нерва и самое главное — от времени после травмы до начала лечения.
Тройничный нерв – это самый крупный периферический сенсорный нерв в организме человека, который представлен более 40%-ами сенсорной коры, поэтому принятие клиницистом единственного правильного решения о терапевтической тактике после его повреждения — всегда сложная задача.
Наиболее часто ятрогенно повреждаемые ветви тройничного нерва — нижний альвеолярный нерв (IAN) и язычный нерв (LN).
Язычный нерв расположен свободно в мягких тканях, поэтому основными причинами его повреждения являются удаление третьих моляров и локальная анестезия.
Нижний альвеолярный нерв находится в костном канале нижней челюсти и к основным причинам его повреждения относятся имплантация, апикальная инфекция, эндодонтическое лечение, периапикальная хирургия.

Рис. 1. Морфологический препарат нижней трети лица с демонстрацией отпрепарированого язычного нерва, который проходит в глубине мягких тканей и прилежит к язычной поверхности нижней челюсти в ретромолярной области.

Рис. 2. Схематическое изображение хода язычного и нижнеальвеолярного нерва.
После ятрогенного повреждения тройничного нерва пациент испытывает не только нарушение сенсорной функции, но и снижение качества жизни, психологический дискомфорт и социальные проблемы, проявление которых более устойчивые в случаях, если пациент старшего возраста, а время от дня травмы до признания повреждения врачом и принятия терапевтических решений более 48 часов
Также важно помнить, что посттравматические последствия тем тяжелее, чем проксимальнее травма по отношению к телу клетки
Пациентам почти всегда трудно принять и справиться с такими негативными последствиями оральной и челюстно-лицевой хирургии, поскольку удаление третьих моляров или имплантация часто является необязательной манипуляцией, а пациент, принимая решение в пользу такого хирургического лечения, ожидает значительных функциональных и/или эстетических улучшений.
До сих пор нет консенсуса относительно протоколов лечения таких повреждений, однако есть чёткое понимание, что на тактику и успех лечения нейросенсорного дефицита будет влиять механизм и продолжительность травмы нерва, связанные с травмой клинические признаки и симптомы, включая психологические, функциональные или связанные с болью жалобы пациентов.
Недавно проведенный Кокрановский систематический обзор лечебных тактик в случаях посттравматической невропатии, полученных в результате стоматологических вмешательств, пришел к выводу о том, что до сих пор существует необходимость в рандомизированных контролируемых клинических исследованиях с целью изучения эффективности хирургического, медикаментозного и психологического лечения ятрогенных повреждений нижнего альвеолярного и язычного нервов.
Приоритетом при ведении таких пациентов является честный разговор доктора о том, является ли повреждение нерва постоянным или временным. Это поможет пациенту принять ответственное решение о хирургическом лечении, однако контроль боли и реабилитация должны быть начаты как можно раньше с учётом психологических проблем, связанных с ятрогенезом травмы.
Существует ложное убеждение, что большинство повреждений тройничного нерва восстанавливаются, хотя на самом деле, например, повреждения язычного нерва, связанные с созданием лингвального хирургического доступа, восстанавливаются через 10 недель и всего в 88% случаев.
Перелом лучевой кости
Любая травма предплечья не несет серьезной опасности для жизни пациента, но может вызвать неприятные последствия за счет нарушений в работе нервной и сосудистой систем. Переломы лучевой кости болезненны, зачастую после них нарушается функциональность верхних конечностей. При правильной диагностике и продуманном лечении пациент полностью восстанавливается за четверть года. В зависимости от способа повреждения выделяют паталогические и травматические переломы, а по степени поражения кожных покровов определяют закрытый или открытый.
Последствия повреждения radius:
- повреждение сосудов, нервных окончаний руки;
- нарушение кровообращения и начало некроза тканей вследствие защемления;
- утрата двигательной возможности руки (полная или частичная);
- инфицирование соединительных тканей и эпителия, гнойники и другие очаги воспаления, рана заживает медленно;
- развитие остеопороза из-за инфицирования при открытом переломе.
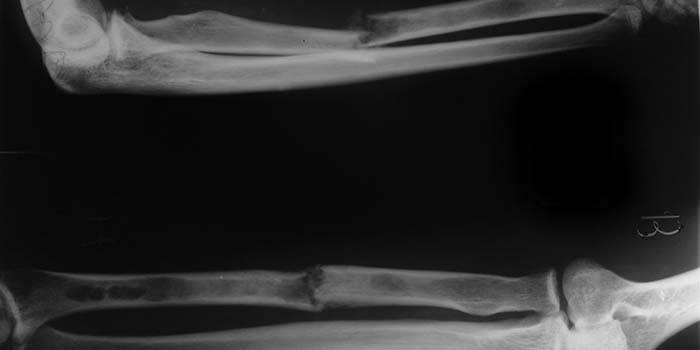
Распространенные типы переломов перечислены в таблице:
| Тип | Особенности |
|
Поперечный |
Линия разлома перпендикулярна оси |
|
Косой |
Линия разлома прямая, но пересекает тело луча по разными углами |
|
Винтообразный |
Линия разлома спиралеобразной формы, отломки развернуты |
|
Продольный |
Линия разлома параллельна оси луча |
|
Оскольчатый |
Несколько обломков (более 3 шт.), линия излома не четкая |
|
Вколоченный |
Обломки под давлением входят друг в друга |
В типичном месте
Зачастую кость подвержена переломам в самом тонком месте, потому такие травмы обозначают как перелом лучевой кости в типичном месте. Этот тип повреждения предплечья встречается очень часто, составляет 15% от всех травм скелета человека. Типичные переломы происходят примерно на расстоянии 3 см от запястья, и называются дистальным метаэпифизом. Как показывает статистика, чаще ломают левую руку, чем правую. Типичным переломам луча в международной практике отведен код МКБ S52.5.
Виды типичного перелома луча:
- Коллеса (сгибательный, обломок смещается к тыльной поверхности);
- Смита (разгибательный, обломок смещается к ладонной поверхности).
Со смещением
Ситуация, при которой осколки эпиметафиза, выходя из привычного места смещаются в сторону, – это смещение. Рука при таком повреждении сильно болит, увеличивается отечность, даже по внешним признакам видно, что кости размещены неправильно. Перелом лучевой кости руки со смещением предполагает репозицию и наложение лангетки, в сложных случаях – операцию. Для правильного срастания необходимо наложить гипс на срок до месяца. Информацию, как снять отек после перелома лучевой кости, лучше получить у врача, самолечением можно себе навредить.
Симптомы перелома со смещением:
- резкая сильная боль;
- хруст при попытке двигать рукой;
- внешние признаки неправильной формы руки;
- сильный отек, не спадает;
- вполне возможно появление гематомы;
- нарушение подвижности пальцев.
Перелом шиловидного отростка
Этот тип травмы встречается чаще в осенние и зимние месяцы, из-за частых падений на льду. Отличают 2 вида переломов шиловидного отростка лучевой кости – компрессионный (возникает небольшая трещина, смещения не происходит) и отрывной (во время падения в руке происходит вывих суставной поверхности внутрь, происходит отрыв). Последний вид встречается реже, но он более болезненный и требует срочного вправления. Запомните, сколько носят гипс при переломе лучевой кости такого типа. Понадобится не менее 30 дней с момента наложения.
Вколоченный перелом
В ситуации, когда сломанная кость принудительно входит в другую, диагностируют вколоченный перелом лучевой кости. В практике он встречается реже чем другие виды повреждений. В случае травмирования лучевидного сустава вследствие вколоченного перелома рука зачастую теряет функциональность. Срастается рука медленно и требует постоянного контроля. Для применения правильных методик лечения врачу нужно располагать максимумом информации о характере травмы.
Дифференциальная диагностика
Поскольку механизмом травмы при переломе ДОЛК обычно является высокоэнергетический травматический инцидент, необходимо сделать рентгенографию для подтверждения диагноза и убедиться, что окружающие ткани не повреждены. Другие травмы, вызывающие боль в этом месте, могут включать разрыв триангулярного фиброзно-хрящевого комплекса или перфорацию, перелом Галеацци (перелом дистальной 2/3 лучевой кости), перелом ладьевидной кости или повреждение лучезапястной связки.
- Малунион ДОЛК является наиболее распространенным осложнением, поражающим до 17% пациентов. Физиотерапевты могут оценить последствия малуниона, чтобы определить целесообразность хирургического вмешательства, путем проведения подробного физического обследования, включающего в себя сбор предоперационного анамнеза, определения локализации и выраженности болевого синдрома, а также функциональных нарушений.
- Компартмент-синдром — это осложнение встречается только у 1% пациентов. При подозрении на компартмент-синдром следует немедленно приподнять конечность, ослабить гипс и наблюдать за симптомами.
- Комплексный региональный болевой синдром (КРБС) — это осложнение наблюдается у 8-35% пациентов. КРБС следует подозревать, если боль, ограничение амплитуды движений и отек непропорциональны травме. Также могут наблюдаться изменения температуры кожи и потливость. Для достижения хорошего функционального результата у этой категории пациентов необходимо раннее распознавание и многопрофильный подход к лечению. Он должен включать участие физического терапевта / кистевого терапевта, а также психотерапевта. Цель — устранение боли и функциональных ограничений.
- Болезнь Дюпюитрена — в течение шести месяцев после перелома ДОЛК у пациентов может развиваться легкая контрактура 4-го и 5-го пальцев кисти. Тяжесть контрактуры определяет характер лечебных мероприятий.
- Патология нервов. Нейропатия может проявляться остро или в процессе лечения. Чаще всего поражается срединный нерв (4%), однако у 1% пациентов могут поражаться локтевой или лучевой нервы. Физическим терапевтам может понадобиться направить пациента к хирургу-ортопеду.
- Острый синдром запястного канала. Физические терапевты должны уметь идентифицировать острый синдром запястного канала, поскольку несвоевременное лечение связано с плохими исходами, неполным восстановлением или длительным временем функционального восстановления.
- Поражения сухожилий. Физические терапевты должны быть готовы направить пациентов на операцию в случае развития осложнений со стороны сухожилий, вторичных по отношению к воспалению или разрыву в результате импинджмента.
- Контрактура капсулы. Даже после физиотерапевтического лечения у некоторых пациентов не восстанавливается полная ротация предплечья из-за контрактуры капсулы дистального лучелоктевого сустава. Дорсальная контрактура ограничивает пронацию, волярная контрактура ограничивает супинацию. Часто они возникают одновременно. Если функциональная амплитуды движений не восстанавливается, может быть рассмотрена возможность капсулэктомии триангулярного фиброзно-хрящевого комплекса.
Проведение реабилитации после перелома со смещением и без него
Чем пациент более добросовестно будет выполнять гимнастику, тем лучше будет результат. Перед гимнастикой рука уже должна сгибаться и разгибаться. В результате упражнений кровоток улучшается, питание сустава нормализуется. Мышцы укрепляются, становятся готовыми к нагрузкам и сложным движениям.
Первым делом совершаются сгибательные и разгибательные движения. Больную руку помещают на столе, здоровой поднимают и опускают кисть. Также двигают ее в разные стороны. После десяти повторений переходят к пальцам.

Пальцы поднимаются над столом поочередно. Если больно, здоровая рука помогает. Также повторяют по десять раз для каждого пальца.
Ладонь на столе, пальцы разводятся в стороны и сводятся обратно. Повторяют по десять раз. Пальцы при этом от стола не отрываются. Можно перебирать пальцами различные предметы небольшого размера – шарики, цилиндры. Совершение ползающих движений пальцами по столу тоже может быть эффективным. Для этого стол необязателен, подойдет стена, кровать. При этом можно сидеть, стоять, лежать – не имеет значения. Главное – повторять каждое упражнение не менее десяти раз.
Интересное упражнение с цилиндром – небольшого диаметра (4-5 см) он зажимается в руке, после чего пальцы поочередно выпрямляются, возвращаются в исходное положение. Примерно 30 минут длится весь комплекс упражнений. Его повторяют несколько раз в день. Чем регулярнее будут занятия, тем короче период реабилитации и ЛФК. Перелом головки лучевой кости локтя – это не шутки.
Диагностика
Поскольку переломимеет признаки, сходные с ушибом или растяжением, поставить диагноз может только специалист.
В соответствии с признаками заболевания можно обращаться к врачам:
- хирургу или травматологу – если у пациента механическая травма;
- ревматологу, терапевту, урологу или дерматологу – при артрозе, артрите или бурсите.
Диагностика включает:
- Осмотр врача;
- Рентген кисти;
- УЗИ.
При внутрисуставном переломе назначают КТ или МРТ.
При необходимости проводят дополнительное обследование.
Первая помощь заключается в следующих действиях:
- Обезболивание;
- Иммобилизация руки при помощи накладывания шины на ладонную поверхность и прибинтовывания руки;
- Госпитализация в стационарное отделение (травматологическое).
Упражнения для восстановления примитивных функций
Восстановление функций конечности, которые нужны для выполнения элементарных действий. Это первое, что нужно обеспечить пациенту с травмой. Что делать больному, подскажут в отделении физиотерапии, где пациент будет лечить руку прогреваниями и другими методами.
Сломанную руку после того как сняли гипс, нельзя оставить без внимания, ведь длительное нахождение без движения в скованном состоянии провоцирует серьезные нарушения в мягких тканях. При устранении застойных явлений можно смело говорить, что первый шаг к восстановлению сделан.
СОВЕТ! Для первого упражнения необходимо принять исходное положение сидя, а локти поставить на стол и соединить ладони вместе по всей из поверхности, прижимая пальцы друг к другу.
Одной ладонью необходимо наклонить вторую в противоположную сторону, словно выгибая руку в сжатом положении. Очень мягко, без нажима и без боли руку необходимо отклонить в максимально возможное положение к предплечью. Так выполняют по пять движений в разные стороны, комплекс – два-три подхода.
После этого упражнения необходимо оставить руки в том же положении, упираясь локтями о стол. Пальцы скрепляют в замок и сжимают кисть в кулак
Важно, чтобы пациент ощутил мышечное напряжение, однако оно не должно быть сопряжено с каким-либо дискомфортом. Если руки сжимались и при этом появилась боль, то выполнение упражнения нужно отложить. Реабилитация после перелома лучевой кости руки
Реабилитация после перелома лучевой кости руки
Следующее упражнение на ловкость. Оно позволяет создать мягкий массирующий эффект для ладоней, активизирует кровообращение, помогает разработать кисть. Для выполнения упражнения нужно взять два мячика для пинг-понга, после чего их кладут в ладони, соединяют вместе и мягко перекатывают мячики в руках. От упражнения должна остаться приятная усталость в ладонях и тепло после того, как массируют руки.
Еще одно эффективное упражнение – движения для разработки мелкой моторики рук. Пациенты часто сталкиваются после снятия гипса с тем, что им сложно застегнуть пуговицу или делать другие подобные движения. Это естественное состояние, и бояться его не стоит, поскольку все неумелые движения пройдут, если разминать рукой пластилин.
Из пластилина можно лепить маленькие фигурки, чтобы разработать пальцы, если был перелом запястья руки, а также просто разминать большие куски пластилина. При данном виде деятельности активно включается мышечный комплекс верхней конечности, активизируется кровообращение, и в области поврежденной кости трофика тканей существенно улучшается. Хорошо, если кулак сжался сразу, в противном случае предстоит поработать еще несколько дней, разминая пластилин.
На завершающем этапе, когда рука уже немного окрепнет, рекомендовано бросать о стенку мячики для тенниса и ловить их. Таким образом также улучшается трофика тканей и моторика рук, меткость и хват. Если не сжимаются пальцы в кулак и мяч выпадает из рук, то не стоит отчаиваться, так как со временем все упражнения в комплексе дадут положительный эффект. Ловить мяч станет легче.
Метод простых упражнений многим пациентам кажется мало эффективными и больше похожим на детские забавы. Тем не менее, медиками доказано, что разработка руки поможет активизировать трофику тканей и вернуть руке былые возможности. Это самое комфортное лечение для больных. К тому же тренировка дает возможность восстанавливаться в максимально естественных условиях, ведь до травмы пациенты ежедневно выполняли подобные движения сотни раз, сами того не замечая.
Рентген анатомия лучезапястного сустава
Наклон суставной поверхности лучевой кости в прямой проекции в норме составляет 15-25º. Измеряется он по отношению перпендикуляра оси лучевой кости и линии вдоль суставной поверхности. Изменение угла наклона суставной поверхности нижней трети лучевой кости является признаком перелома, как свежего так и давно сросшегося.
Ладонный наклон измеряется в боковой проекции по отношению касательной линия проведенной по ладонному и тыльному возвышениям суставной поверхности лучевой кости к осевой линии лучевой кости. Нормальный угол составляет 10-15º. Явное изменение углов является признаком перелома.
Водная гимнастика
Людям, травмировавшим верхнюю конечность, врачи рекомендуют посещать бассейн. Люди могут просто плавать, но и сильные нагрузки им использовать не стоит.
Причем больному лучше сидеть в ванной с температурой в 37 градусов или в водоеме с температурой в 29 градусов.
В воде больной может:
- покрутить запястьями;
- сгибать и разгибать пальчики;
- сгибать и разгибать ладошки;
- сделать волну пальчиками;
- выныривать из воды и совершать хлопки над головой;
- цеплять ладошки друг с другом и поворачивать тело с ними влево и вправо.
Если больной находится в ванне, то он может:
- сжимать специальную губку;
- переставлять предметы, расположенные на дне;
- подбрасывать и катать предметы по ванне.
Почему возникают кальцинаты в груди
Этими плотными образованиями организм заменяет ткань, необратимо измененную или погибшую из-за воспалительного процесса. При этом симптомы самой болезни незаметны или отступают на второй план. Поэтому эти образования – своеобразный маркер неблагополучия железы.
Существует несколько причин этого явления:
- Воспалительный процесс. В патологическом очаге накапливаются молочная и пировиноградная кислоты, вытягивающие жидкость из кровеносных сосудов. При взаимодействии кальция в крови с кислотой и выпадают такие «камешки».
- Различные злокачественные и доброкачественные новообразования. Кальцинаты обнаруживаются у 40% больных, имеющих опухоли, причем в 50% случаев само новообразование не прощупывается и видно только на УЗИ или маммографии.
- Последствия лактостаза (застоя молока). В женском молоке находится большое количество кальция, который при наличии застойных и воспалительных явлений может откладываться в виде нерастворимых солей. Образовавшиеся «камешки» в дальнейшем усиливают лактостаз.
- Атеросклероз сосудов железы. В этом случае мелкие кальцинаты откладываются в измененных сосудах в виде параллельных дорожек. Маммологи такое состояние называют симптомом «железнодорожных путей».
- Нарушения кальциевого обмена, вызванные дисфункцией щитовидной и паращитовидных желез. Патология также провоцируется мутациями в гене RYR3,ответственном за обмен этого вещества. В этом случае кальциевые соли откладываются не только в груди, но и в почках. Такой женщине обязательно нужно проверить состояние костной ткани, поскольку камнеобразование сочетается с вымыванием кальция из костей, их повышенной хрупкостью и склонностью к переломам.
- Климактерический период, сопровождающийся инволюцией (увяданием) молочных желез. Такое состояние проявляется образованием в тканях полостей, наполненных жидкостью, внутри которых откладываются соли кальция.
Общие принципы лечения
При переломе лучевой кости терапия будет состоять из нескольких этапов:
- Первая помощь. Ее задача – это уменьшение боли, обеспечение пораженной конечности покоя, предупреждение повреждения окружающих тканей. При закрытом переломе конечность фиксируется в безопасном положении, при открытом останавливается кровотечение и на участок травмы накладывается повязка. После этого больной должен быть доставлен в медицинское учреждение.
- На месте травмы либо в травмпункте оказывается первая медицинская помощь. Специалист оценивает состояние пострадавшего, определяет дальнейшее лечение и меры для предупреждения осложнений.
- Квалифицированную медицинскую помощь оказывает травматолог. Задача ее – восстановление функциональной и анатомической целостности конечности, которая была травмирована.
Многое зависит от реабилитации. Полное выздоровление – это не только восстановление структуры кости, но и полное восстановление функции конечности, в том числе ее подвижности и чувствительности. Даже если лечение полностью правильное, долговременная неподвижность в суставах и мышцах конечности может привести к тому, что больному будет тяжело выполнять движения, которые ранее были весьма простыми. Восстановление после травмы – долгий и сложный процесс, который требует от пациента терпения. Важная его составляющая – это упражнения при переломе лучезапястного сустава. Рассмотрим их подробнее.
Физиотерапевтические мероприятия

В комплекс процедур входит физиотерапия после перелома лучевой кости. Сюда относятся процедуры, направленные на согревание поврежденного места, способствующие ускоренному образованию новых тканей, заживлению участка. Прогревания помогают убрать спазматические явления в мускулатуре, устраняет гематомные образования, снимает отечность.
Проведение физиотерапевтических процедур возможно в условиях стационара с применением специального медицинского оборудования. Методы, улучшающие состояния руки после повреждения:
- как только становится возможным, по назначению врача делаются компрессы, состоящие из парафина и озокерита. Вещества предварительно нагреваются, до теплого состояния. Благотворное воздействие заключается в устранении болезненности на месте повреждения кости;
- Лазер. Процедура заключается в облучении зоны перелома лучевого соединения. Благодаря воздействию кровеносные сосуды лучше снабжают мягкие ткани кровью, регенерация продвигается быстрее. Методика популярная среди врачей из-за высокой эффективности действия;
- Электромиостимуляция. Специальные медицинские приборы вырабатывают небольшие импульсы и воздействуют ими на мышечную ткань, расположенную возле поврежденной кости, вызывая сократительные движения. Это помогает предотвратить атрофические явления.
Физиотерапевтические процедуры начинают применяться, уже на 14 день после травмирования. Мероприятия помогают снизить образовавшуюся отечность в месте повреждения кости.
Травма, возникающая в области лучевой кости, процесс неприятный и болезненный. Восстановление длится минимум месяц, если кость после поражения сместилась, то реабилитация затянется на срок до 60 дней. Стоит отметить, что длительность восстановления зависит от самого больного и его стремления к выздоровлению. Выполнение гимнастики, массаж и прохождение других процедур способствует скорейшему восстановлению работоспособность руки.
Лечение повреждений у людей престарелого возраста
При лечении подобных дефектов у пенсионеров операционное вмешательство проводится только в особо сложных случаях. Это связано с длительной реабилитацией и повышенным риском развития инфекций. Так, появление тромбоэмболии у пожилого человека может вызвать смерть последнего. Чаще всего при дефекте шейки плеча у пожилого человека достаточно консервативного лечения. При абдукционном переломе перед обездвиживанием конечности проводится ее вытяжение.
Существуют ограничения при уменьшении болей у людей преклонного возраста. Для исключения побочных эффектов доза должна быть минимальной. Лечение осуществляется с применением дополнительных препаратов — например, содержащих кальций, для улучшения обращения крови и ускорения процесса срастания костной ткани. Длительность реабилитации зависит от ощущений человека, его активности, наличия у него иных заболеваний (сахарного диабета и т.п.).
Примеры результатов лечения и реабилитации несросшегося перелома.
За последний несколько последних лет с диагнозом замедленная консолидация перелома и псевдоартроз пролечилось более 180 пациентов. У всех лечение завершилось образованием костной мозоли. Были и такие пациенты, у которых перелом не срастался несколько лет. У таких пациентов также наступило образование костной мозоли после проведения курса ударно-волновой терапии с использованием запатентованной методики Аватаж и современного оборудования Storz Medical.
Пациент Р.
Осколчатый закрытый перелом левой плечевой кости с замедленной консолидацией перелома и контрактурой левого плечевого сустава. Пациент отказался от оперативного лечение и в течение 5 месяцев проходил амбулаторное лечение. Признаков сращения кости не наблюдалось. Пациент был направлен на реабилитацию в МЦ “Аватаж”. Было проведен курс реабилитации с использованием УВТ, биомеханической стимуляции мышц, кинезиотерапии, миостимуляции. Результат – полная консолидация перелома, уменьшение оли и восстановление объема движений в плече спустя 1,5 месяца после начала курса восстановления.
|
Перелом плечевой кости. Замедленная консолидация перелома. Видны отломки кости, которые смещены. Снимок – до лечения |
Сращение костных обломков у пациентов с оскольчатым переломом плечевой кости после прохождения курса лечения. |
Пациентка П.,Сложный перелом обеих костей предплечья, была проведена операция фиксации отломков костей, с помощью пластин. В течение последующего года кости не срастались. Пациентке было рекомендовано пройти курс радиальной ударно-волновой терапии.Было проведено 6 сеансов УВТ с интервалом в 1 неделю.
 Замедленная консолидация перелома. Снимок до проведения радиальной ударно-волновой терапии, стрелками указаны места перелома. Кость несрасталась в течение 10 месяцев. |
 Образование костной мозоли(сращение кости) после проведения 6 сеансов ударно-волновой терапии. На снимке видно уплотнение костной ткани и исчезновение перелома. |
Пример 2.
Замедленная консолидация перелома. Опреативная стабилизация отломков не была проведена. в течение 8 месяцев сращения кости не было. После 5 сеансов ударно-волновой терапии наблюдается сращение кости.
|
Незаживающий перелом, долечения УВТ. |
Образование костной мозоли после 5 сеансов УВТ, |
Пример 3 . Пациент с диагнозом: Открытый огнестрельный перелом нижней трети правой большеберцовой кости со смещением фрагментов. Гранулирующая рана передней поверхности нижней трети правой голени. На рентгенограмме замедленная консолидация фрагментов кости. Было проведено 7 процедур радиальной ударно-волновой терапии с интервалом 7 дней.После проведенного курса на рентгеновском снимке четко видно образование костной мозоли.

Перелом большеберцовой кости. Замедленная консолидация перелома. Состояние до проведения ударно-волновой терапии.

Состояние кости после проведения курса ударно-волновой терапии. Отмечается консолидация кости, исчезновение линий перелома.
Пример4.
Пациентка, 75 лет. Замедленная консолидация после перелома нижней трети плечевой кости.
Состояние после металлоостеосинтеза.

Замедленная консолидация перелома в нижней части плечевой кости. До лечения ударно-волновой терапией.

Срастание костных обломков плечевой кости после курса ударно-волновой терапии. Стрелками указаны места где на месте линии перелома образовалась уплотнение кости и костная мозоль.
Пример 4.
Пациент с длительно (более 3х лет) несрастающимся переломов, который осложнился остеомиелитом. После 3х повторных операций и установки аппарата внешней фиксации сращение кости не наступило. Больной был направлен в МЦ “Аватаж” для прохождения курса ударно-волновой терапии и реабилитации. После прохождения курса УВТ из 10 процедур исчезли проявления остеомиелита и кость и образовалась костная мозоль. Через 2 месяца был снят аппарат внешней фиксации.

Повторная операция по стабилизации отломков, установлена внешняя конструкция. До лечения УВТ.

Замедленная консолидация перелома. Была проведена стабилизация обломков. До лечения УВТ.

После проведения курса радиальной ударно-волновой терапии произошла консолидация кости, были сняты металлические конструкции.
Упражнения на поверхности стола
Удобно проводить домашние занятия, сидя за столом. Можно совмещать упражнения после перелома руки с выполнением обычной домашней работы. Как делать упражнения:
• ладонь положить вниз на столешницу. Сжимать руку в кулак, с каждым днем все сильнее и сильнее, затем расслаблять пальца и сжимать снова;
• ладонь положить на столешницу и поочередно поднимать пальцы до ощущения незначительной боли (такое же упражнение выполняется в воде). Делать до 6 поднятий каждого пальца. Это упражнение помогает снять отечность кистей и пальцев, которая может сохраняться после снятия гипса;
• положить плотно ладонь на поверхность стола. Раздвигать пальцы, затем смыкать их, до появления легкого болевого ощущения;
• потирать большим пальцем остальные пальцы, стараясь делать легкий массаж и одновременно разрабатывать подвижность кисти;
• «играть на рояле», повторяя движение пальцев пианиста на рабочей поверхности стола;
• локоть упереть в стол, руку поднять вертикально вверх. Последовательно соединять большой палец с другими и выполнять щелчки, напрягая пальцы по мере возможности;
• в таком же положении делать движения большим пальцем по поверхности всех остальных пальцев от ладони вверх, к кончикам. Очень похоже на то, как если бы мы снимали колечки с пальцев с помощью большого пальца;
• из этого же положения нажимать большим пальцем на подушечки других пальцев, прижимая на 1-2 секунды;
• остаться в том же положении, прижать ладони друг к другу плотно и медленно поворачивать кисти в одну и другую сторону;
• снова в том же положении, подняв ладонь вертикально вверх, большим пальцем поочередно прикасаться к подушечкам других пальцев. Пройти несколько «рядов» от указательного пальца до мизинца, затем в обратную сторону;
В первый день рука будет болеть сильно, а усталость придет быстрее. Не нужно пытаться форсировать события, перенапрягая руку, но и жалеть себя нельзя. Чтобы восстановиться быстро, достаточно повторять упражнения 2-3 раза в день, сначала по шесть раз (на каждое движение), затем больше, по самочувствию. Ускоряя кровообращение, мы ускоряем регенерацию тканей, поэтому восстановление будет идти активно.




