Витилиго
Содержание:
- Пигментация (гиперпигментация) у взрослых и детей
- Особенности лечения
- Причины возникновения пятен
- Что такое витилиго
- Диагностика
- ПУВА-ТЕРАПИЯ
- Насколько точен этот метод диагностики?
- Лечение
- Как можно избавиться от витилиго?
- Пигментация кожи
- Причины красного плоского лишая
- Клиническая картина
- Хирургическое вмешательство
- Что делать при витилиго
- Предрасполагающие факторы
- Классификация заболевания
- Подробнее о болезни
Пигментация (гиперпигментация) у взрослых и детей
Часто люди задаются вопросом, почему и от чего появляются пигментные пятна на теле. Причин может быть довольно много, на большинство из них как раз и ответит наша статья. Основным фактором может стать наследственность. В таких случаях проявляются визуальные дефекты с самого рождения или в совсем юном возрасте, ведь информация о них заложена в ДНК.
Потому большой разницы, когда человек решит бороться с проблемой, нет. В самых крайних ситуациях, когда это всерьез портит внешность, а, следовательно, и качество жизни, показано лечение современными хирургическими методиками, к примеру, лазерной шлифовкой. Однако это крайние меры, и всегда можно найти альтернативные варианты. Laennec Skincare – LNC предлагает преобразить кожу на клеточном уровне, предотвратить и полностью избавить от гиперпигментации.

Особенности лечения
Главные цели, которые преследует терапия, заключается в том, чтобы свести к минимуму вероятность появления новых проявлений болезни, а также добиться косметического улучшения. Современная медицина пользуется рядом методик, которые способствуют восстановлению процессов пигментации. Распространенные технологии выглядят следующим образом:
- фототерапия: излучение способно действовать только на эпидермис, способствуя синтезу мелатонина;
- терапия PRP: основным действующим веществом является плазма, донором которой выступает непосредственно пациент;
- перенос меланоцитов (некультивированной или культивированной суспензии);
- нидлинг: выполнение микроскопических проколов на дерме, через которые в нее переносятся меланоциты;
- блистерная пластика: перенос на пораженные участки тончайшие полоски дермы, полученные от донора.
Выбор подходящей методики при витилиго на лице основывается на размерах пятен, а также их расположении. Хирургическое вмешательство имеет место только в том случае, если последние 2 года появления новых участков депигментации не выявлено.
Причины возникновения пятен
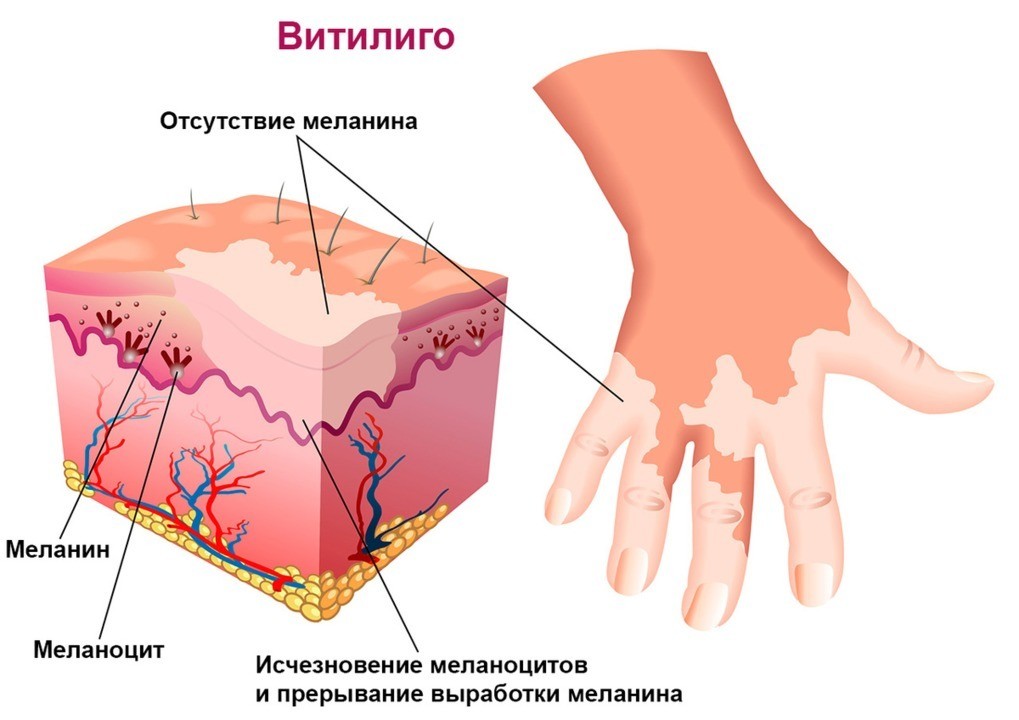 Рисунок 1. Витилиго. Из-за отсутствия меланина участки кожи становятся белыми. Изображение: rob3000 / Depositphotos
Рисунок 1. Витилиго. Из-за отсутствия меланина участки кожи становятся белыми. Изображение: rob3000 / Depositphotos
Витилиго возникает из-за того, что клетки меланоциты умирают или перестают вырабатывать меланин – пигмент, придающий цвет коже, волосам и глазам. В результате пораженные участки кожи становятся светлее или белее.
До конца не известны точные причины заболевания. Это могут быть:
- Аутоиммунные состояния. При аутоиммунных заболеваниях иммунитет не работает должным образом. Вместо того чтобы атаковать чужеродные клетки, такие как вирусы, иммунная система человека нападает на здоровые клетки и ткани своего же тела. При витилиго иммунная система разрушает клетки меланоциты, ответственные за выработку меланина.
- Генетическая предрасположенность. Около 30% людей с витилиго имеют хотя бы одного близкого родственника, у которого также есть это заболевание.
Шанс на развитие витилиго увеличивается, если:
- В семейном анамнезе есть другие аутоиммунные заболевания, например, если у одного из родителей злокачественная анемия.
- У пациента меланома (тип рака кожи) или рак лимфатической системы
- Больной испытывает сильный стресс (например, во время родов) или депрессию.
- У пациента повреждена кожа, это может быть сильный солнечный ожог или порез (реакция Кебнера).
- Кожа подверглась воздействию химикатов.
Заразны ли люди с витилиго?
Витилиго – это неинфекционное заболевание, от человека к человеку не передается. Опасаться людей с белыми пятнами не стоит.
Что такое витилиго
Витилиго — хроническое кожное заболевание. Характеризуется прогрессирующим исчезновением из кожи меланина — пигмента, отвечающего за цвет кожи и волос.
Обесцвеченные (белые) пятна произвольной формы не восстанавливают свой цвет и остаются таким навсегда, волосы на этих участках тоже теряют пигмент. Чем темнее кожа, тем ярче проявление болезни.
Потеря пигмента может происходить очень быстро — за несколько часов или медленно за несколько месяцев. Степень тяжести — от небольших единичных пятен до полного обесцвечивания всего тела.
Локализуется на лице, на руках и ногах (кроме ладоней и подошв), на туловище и волосистой части головы, даже во рту. Предсказать новые места проявления невозможно. Кроме кожи болезнь может поражать сетчатку глаза и мозговые оболочки.
Чаще всего проявляется в молодом возрасте от десяти до тридцати лет. Болезни подвержены одинаково мужчины и женщины, дети разного возраста, темнокожие люди болеют чаще.
Витилиго — заболевание не инфекционное, поэтому не опасно для окружающих и неопасно для здоровья и жизни самого больного. Лечение витилиго чаще всего малоэффективно, а хорошо видимые дефекты внешности значительно нарушают психологическое состояние.
Диагностика
Фото: http://www.sci-news.com
Обратить внимание на пятно бело-молочного цвета может врач абсолютно любой специализации. Однако наиболее подробно этим вопросом занимаются дерматологи, поэтому все выявленные пациенты с витилиго направляются к ним на консультацию
На приеме у дерматолога уточняется время появления первых пятен, их количество и локализация
Во время осмотра важно произвести оценку состояния кожного покрова всего тела, чтобы сделать заключение о степени распространенности процесса
Человеку, у которого в ходе осмотра было выявлено пятно на теле или их множество, рекомендуется сдать общий анализ крови и мочи, а также биохимический анализ крови, в котором особое внимание уделяется уровню глюкозы, печеночным и почечным пробам. При обнаружении изменений в данных лабораторных анализах дерматолог дополнительно назначает консультацию того специалиста, спецификой которого являются выявленные нарушения
В некоторых случаях возникают трудности при дифференциальной диагностике витилиго с отрубевидным лишаем, лейкодермой, истинным альбинизмом, идиопатическим каплевидным гипомеланозом. Поэтому требуется более тщательная диагностика, чтобы не допустить ошибку в выставлении верного диагноза.
Крайне редко, когда не удается определиться с правильным диагнозом, выполняется биопсия кожи. Это медицинская манипуляция, в ходе которой извлекается определенный участок кожного покрова, интересующий специалиста, и отправляется в лабораторию для гистологического исследования.
ПУВА-ТЕРАПИЯ
ОБЩАЯ ПУВА-ТЕРАПИЯ основана на сочетанном использовании фотосенсибилизатора фурокумаринового ряда и ультрафиолетового излучения длинноволнового диапазона (320-400 нм). В результате взаимодействия активированных клеток кожи и ультрафиолетовых лучей в коже запускается каскад фотохимических реакций, что приводит к снижению пролиферативной активности и нормализации кератинизации эпидермальных клеток, подавлению воспалительной реакции в коже. Фотосенсибилизирующие препараты применяют внутрь в виде таблеток или наружно в виде спиртового раствора. При наличии распространенных очагов поражения облучают весь кожный покров. ОБЩАЯ ПУВА-ТЕРАПИЯ является одним из наиболее эффективных методов лечения следующих заболеваний кожи:
- среднетяжелые и тяжелые формы псориаза
- гнездная алопеция
- красный плоский лишай
- локализованная склеродермия
- пигментная крапивница
- парапсориаз
- пруриго
- фотодерматозы
- ранние стадии Т-клеточной лимфомы кожи
Лечение курсовое, продолжительность терапии определяется в зависимости от нозологии.
Насколько точен этот метод диагностики?
Как и все диагностические методики, осмотр под лампой Вуда — не универсален и не всегда помогает установить правильный диагноз. Для того чтобы точно диагностировать болезнь, врач может назначить другие анализы и исследования:
- при пигментных расстройствах и новообразованиях — биопсию;
- при бактериальных инфекциях — посев и бактериологические исследования;
- при грибковых инфекциях — микологические исследования;
- при порфирии — исследование мочи и генетическое тестирование.
Осмотр под лампой Вуда — ценный метод диагностики, но зачастую для того, чтобы установить правильный диагноз и начать эффективное лечение, нужно комплексное обследование. В центре дерматологии Международная клиника Медика24 для этого есть современное оборудование, собственная клиническая лаборатория. У нас работают врачи десятков разных специальностей — если будет необходимо, дерматолог направит на консультацию к другому специалисту, и получить её можно будет очень быстро, не нужно никуда ехать, всё в одном месте. Звоните: +7 (495) 230-00-01
Материал подготовлен врачом-онкологом, дерматовенерологом Международной клиники Медика24 Вертиевой Екатериной Юрьевной.
Лечение
Эффективных методов лечения в настоящее время не существует. Суть лечения витилиго — остановить прогрессирование болезни и уменьшить эстетические проблемы. Для этого можно обратиться к дерматологу нашего медицинского центра.
Средства и методы
- Гормональные препараты;
- препараты, снижающие активность иммунной системы;
- ПУВА-терапия;
- узкополосная УФВ-терапия;
- лазеротерапия;
- хирургическое лечение, отбеливание, микропигментация, татуировки — меры непопулярные, имеющие опасные осложнения или последствия.
Профилактика
- Защищать кожу от интенсивного ультрафиолетового облучения, использовать солнцезащитные средства;
- контролировать сопутствующие заболевания;
- не травмировать кожу;
- следить за психологическим состоянием, избегать стрессов;
- укреплять иммунитет, закаливаться, принимать витамины.
Поделитесь статьёй в соцсетях:
Как можно избавиться от витилиго?
Новые методы в лечении это заболевания:
- Отбеливание кожи. Это попытка уровнять тон пораженных участков и здоровой кожи. На сегодня наиболее популярные средства для этой процедуры – инъекции элоквина, гидрохинон (2-4%) и его монобензиловый эфир (Монобензон) наружно. Все препараты достаточно агрессивны и имеют массу побочных эффектов, поэтому не могут считаться панацеей в решении проблемы депигментации. К тому же ценники на них весьма кусаются (инъекция элоквина стоит порядка 50 тысяч рублей), а осветление происходит участками, поэтому требуется практически постоянное применение препараты.
- Лазеротерапия. Это устранение участков депигментации узконаправленным излучением с длиной волны 308 нм. При этом механизм действия почти аналогичен фототерапии. При этом наибольшая эффективность достигается у лиц с локальными формами заболевания и длительностью патологического процесса не более пяти лет. Продолжительность действия излучения за одни сеанс составляет секунды. Другие названия этого метода – эксимерный лазер или Ratokderm. Подробнее о противопоказаниях и показаниях лазеротерапии.
- Мелагенин плюс. Это спиртовой экстракт из плаценты человека, производимый Кубой. Под названием Мелагенин препарат фигурирует на рынке с 1998 года, отличается средней эффективностью в отношении локализованных форм болезни.
- Трансплантация меланоцитов. Это внесение пигментных клеток, забранных из здоровых участков кожи самого пациента в его проблемную кожу.
- Создание вакцины. В 2013 году ученые из медицинской школы при Чикагкском Университете в ряде экспериментов на мышах опробировали белковую вакцину, подавляющую аутоиммунную реакцию, приводящую к витилиго. Однако, до сего дня о завершении работы над вакциной информации не поступало.
Австралийский препарат Sceness, зарегистрированный в Европе, для лечения эритропоэтической протопорфирии, также представляет собой перспективу для устранения депигментации при витилиго.
Пигментация кожи
Кожный покров представляет собой самостоятельный орган, имеющий сложное строение. В коже присутствуют эпителиальные и соединительнотканные компоненты, выполняющие специфические функции. За цвет покровных тканей отвечают пигментные клетки, называемые меланоцитами. Чем больше меланина в таких клетках, тем темнее кожа. В норме пигмент равномерно распределен в тканях, однако некоторые заболевания могут повлиять на содержание вещества. Также меланоциты могут формировать доброкачественные опухоли, называемые родинками.
Главной функцией пигмента является защита кожи и нижележащих тканей от ультрафиолетового излучения солнца. Меланин поглощает лучи и предотвращает возникновение солнечных ожогов. При этом длительное воздействие ультрафиолета приводит к увеличению выработки пигмента (загару). Недостаток вещества в покровных тканях приводит к тому, что даже кратковременное солнечное облучение сопровождается появлением ожогов.
Меланоциты расположены в эпидермисе и дерме. Это поверхностный и срединный отделы кожи, необходимые для защиты организма, синтеза витамина D, депонирования крови и поддержания обмена веществ. Состояние внутренних органов может повлиять на количество пигмента в меланоцитах. Так, например, эндокринные нарушения нередко приводят к образованию светлых пятен.
Причины красного плоского лишая
Наиболее распространенные теории возникновения
- Неврогенная Основана на том, что дерматоз внезапно развивается или происходит его рецидив (период ухудшения) после психической травмы. К тому же большинство больных этим дерматозом страдают от того или иного расстройства нервной системы (неврастения, вегетоневроз и другие). Кроме того, нередко высыпания располагаются по ходу нервных ветвей при наличии невритов. У некоторых больных имеются нарушения иннервации кожи и её питания, которые обусловлены поражением узла спинного мозга по совершенно иной причиной. Например, травма, наличие грыжи межпозвоночного диска или радикулит.
- Вирусная или инфекционная Согласно ей, вирус или болезнетворный микроорганизм находится в неактивном состоянии в нижних рядах клеток эпидермиса (наружный слой кожи). Однако под воздействием определенных факторов активируется и стимулирует деление клеток верхнего слоя кожи. В ответ иммунная система начинает вырабатывать антитела, которые попросту «съедают» собственные клетки. В данном случае — это клетки эпидермиса.
- Наследственная Считается, что существует ген — носитель болезни, который передается по наследству. Однако до определенного момента он «спит» (находится в неактивном состоянии), но под воздействием некоторых провоцирующих факторов «просыпается». В пользу этой теории свидетельствует тот факт, что в семье у 0,8 -1,2% больных с красным плоским лишаем страдали от этого недуга несколько поколений. В этих случаях отмечается ранее начало заболевания (иногда даже в детском возрасте), большая продолжительность обострений, а также частые рецидивы (ухудшение общего состояния и возврат симптомов недуга).
- Интоксикационная В её основе лежит токсическое воздействие целого ряда веществ на организм:
- Лекарственных препаратов (по типу аллергической реакции) Известно около 27 лекарственных средств, способных вызвать развитие дерматоза:
- препараты золота (лечение ревматоидного артрита), сурьмы, йода, алюминия, мышьяка.
- антибиотики: тетрациклины, Стрептомицин.
- противотуберкулезные препараты: Фтивазид, пара-аминосалициловая кислота.
- хинин и его производные.
- и другие.
Однако парадокс заключается в том, что некоторые из этих препаратов применяются для лечения красного плоского лишая. Например, препараты мышьяка наружно (мышьяковистая кислота), антибиотики. По-видимому, в отдельных случаях эти лекарственные средства действительно могут вызвать дерматоз. Либо они приводят к токсическому поражению кожи по типу красного плоского лишая.
- Аутоинтоксикации Возникают за счет накопления в организме токсинов при нарушении функции печени (цирроз, гепатит), заболеваниях желудка и кишечника (гастрит, язвенная болезнь), сахарный диабет, артериальная гипертензия. Предположительно на клетки печени, желудочно-кишечного тракта, поджелудочной железы, сердца и сосудов повреждающее воздействуют те же факторы, что и на клетки кожи. Согласно проведенным исследованиям у части больных с красным плоским лишаем имеются изменения в функциональных пробах печени (биохимический анализ крови). У остальных нарушен углеводный обмен, поэтому нередко дерматоз сочетается с сахарным диабетом. Причем в этом случае заболевание протекает особенно тяжело.
- Лекарственных препаратов (по типу аллергической реакции) Известно около 27 лекарственных средств, способных вызвать развитие дерматоза:
- Иммуноаллергическая Считается ведущей. По сути, она объединяет все теории, поскольку в основе каждой их них лежат нарушения в работе иммунной системы. Согласно исследованиям у больных в крови и на месте высыпаний нарушается соотношение Т-супрессоров (клетки, понижающие иммунный ответ) и Т-хелперов (клетки, отвечающие за активный иммунный ответ), за счет увеличения последних. В тоже время в крови обнаруживаются циркулирующие иммунные комплексы, состоящие из антител (белки, вырабатываемые иммунной системой) и части стенки «чужака» (в данном случае клетки кожи). То есть, иммунная система «не узнает» собственные ткани. Поэтому вырабатывает и направляет против них своих «солдат» (антитела, лимфоциты, лейкоциты, иммуноглобулины и так далее), которые повреждают клетки кожи и слизистых оболочек. Поэтому в пораженном участке кожи начинают вырабатываться вещества вызывающие воспаление: простагландины, интерлейкины. В результате развивается иммунное воспаление (аллергическая реакция замедленного типа). Оно ведет к гибели клеток верхнего слоя кожи и слизистых оболочек или их неспособности выполнять свои функции в области поражения.
Классификация
- острым — до одного месяца
- подострым — до шести месяцев
- хроническим — от шести месяцев до нескольких лет
https://youtube.com/watch?v=TJgpzb1XKKo
Клиническая картина
Симптоматика витилиго на лице весьма специфична:
- формирование белесых пятен, которые имеют различные размеры и конфигурацию;
- постепенно увеличение светлых участков, их распространение по коже, взаимное слияние;
- если заболевание прогрессирует в течение нескольких лет, то пятна становятся очень крупными;
- волоски, локализованные на пораженных областях, также теряют свой оттенок;
- отклонения в функционировании сальных и потовых желез;
- чувствительность температурных рецепторов падает, кожа хуже ощущает холод;
- при длительном воздействии солнца на бесцветных участках проявляются волдыри.
Никаких неприятных ощущений на данном фоне не возникает. О зуде или жжении говорить не приходится.
Хирургическое вмешательство
Хирургическое
вмешательство (трансплантация), как правило,
в сочетании с облучением ультрафиолетовым
светом, используется в некоторых случаях
локального или сегментарного витилиго,
если другое лечение не принесло эффекта.
Больным несегментарным витилиго показано
оперативное вмешательство, если удалось
достичь стабилизации заболевания (на
протяжении предшествующих 1–2 лет) и поражение
кожи ограничено (не более 2–3% площади
тела). Жизнеспособность трансплантированных
меланоцитов лучше при сегментарном, чем
при несегментарном витилиго, поскольку
пересаженные клетки можно получить из
здоровых участков кожи. На эффективность
трансплантации отрицательно влияет феномен
Кебнера (особенно на кистях).
Что делать при витилиго
Нивелировать стресс — это очень важно! Стресс окисляет организм и ведет к болезням.
Наладить режим — циркадные ритмы очень важны для человека. У меня всю жизнь проблема с ними — я ночью спать вообще не хочу, зато днем — не разбудить
Это неправильно! Нужно ложиться спать до 22.00.
Наладить питание — как минимум убрать глютен, молочку и сахар — всё, что провоцирует иммунный ответ.
Принимать добавки — селен, цинк, медь, железо, тирозин, PABA.
Подставлять пятна солнцу (можно смазывать маслом зверобоя или настойкой стручкового перца), но прятаться от чрезмерно активного солнца с 11:00 и до 16:00.
Избегать ушибов и порезов (и тесной одежды), так как они могут спровоцировать рост пятен на этих местах.
Предрасполагающие факторы
Появление белых участков на коже лица происходит по следующим причинам:
- продолжительный контакт с химическим или радиоактивным веществом, прием некоторых лекарственных средств;
- индивидуальные особенности меланогенеза, связанные с аутоиммунными или нейроэндокринными факторами;
- гормональные отклонения;
- длительные депрессии, регулярные стрессы, усталость в хронической форме;
- контакт кожи с некачественной синтетикой, оказывающей раздражающее действие;
- кожный ответ на механическое воздействие. Медики в данном случае говорят о реакции Кебнера;
- постоянное воздействие фенольных паров. Это вещество нарушает выработку меланина на клеточном уровне.
Классификация заболевания
В зависимости от локализации пятен, витилиго может классифицироваться на 3 основные категории – генерализованная (по всему телу), локализованная (в отдельных зонах) и универсальная (практические полная потеря пигментации). Такие типы могут делиться на своеобразные подгруппы.
Существует и классификация витилиго по характеристике возникающего пятна. По данному признаку известно разделение на трехцветное, четырехцветное, голубое и воспаленное пятно. Протекает заболевание также по нескольким направлениям. Оно может иметь прогрессирующий вид с постоянным увеличением зон депигментации, стабильный вид и нестабильный вид, при котором пятна могут возникать, исчезать и заменяться другими пятнами.
Несегментарное витилиго
Несегментарное витилиго или классификация по типу А включает любые формы болезни, при которых не нарушается деятельность симпатической нервной системы. Данный тип витилиго обычно связывается специалистами с различными аутоиммунными заболеваниями.
Несегментарное витилиго, чаще всего, двустороннее и симметричное по зоне распространения. При возникновении новых участков с депигментированной кожей болезнь приобретает характер нестабильного типа. Такое витилиго склонно к регрессии или улучшению клинической картины. Стабильным считается заболевание, при котором на протяжении года не происходит никаких изменений с образовавшимися ранее пятнами.
Несегментарное витилиго, в свою очередь, может подразделяться на слизистый, очаговый, генерализованный, акрофациальный и универсальный подвиды.
Сегментарное витилиго
Сегментарный тип витилиго или подтип В подразумевает под собой такой процесс депигментации кожных покровов, который визуально распространяется вдоль направления нервов или нервных сплетений на поверхности кожи, по аналогии с заболеваемостью опоясывающим лишаем. Сегментарное витилиго обычно связывается дерматологами с заболеваниями симпатической нервной системы.
Подразделяется сегментарный тип заболевания на односегментарный, бисегментарный, многосегментарный, слизистый или очаговый подтипы. Чаще всего сегментарное витилиго проявляется одним большим белым пятном на поверхности кожи (в 90% случаев), однако может проявляться и 2-3 пораженными сегментами. При этом каждый из сегментов в данном случае располагается на одной стороне тела.
Чаще всего сегментарное витилиго свойственно молодым людям. Спустя 1 год заболевание становится стабильным, представляя собой пример мозаицизма на поверхности кожи человека. Сегмент поражения обычно распространяется по линиям Блашко, реже он может принимать дерматомическую форму вслед за расположением нервных волокон, филлоидную или листообразную конфигурацию либо размещаться в шахматном порядке. По кромке белое пятно бывает гладким или неровным. Иногда наблюдаются случаи генетического заболевания – лейкотрихии (альбинизма).
Локализованная форма
При локализованном витилиго пятнистость располагается в определенных местах по телу. Данный вид заболевания может быть представлен фокальным подтипом, когда пятна расположены всего на 1-2 участках тела, сегментарным подтипом, при котором все пятна находятся строго на одной стороне тела, и слизистым подтипом, когда отсутствие меланина сказывается исключительно на слизистых оболочках тела человека.
Генерализованная форма
Самой распространенной формой заболевания является генерализованный тип заболевания. При данном типе витилиго пятна с депигментацией локализуются на поверхности всего тела. При этом существуют и определенные подтипы генерализованной формы. В частности, при размещении белых пятен в области лица и конечностей, специалисты говорят об акрофациальном витилиго, при симметричной локализации пятен по всему телу – о вульгарном витилиго, а при сочетании всех разновидностей пятнистости – о смешанной форме.
Универсальный тип
Все вышеперечисленные виды болезни представляют практически 100% всех встречающихся в клинической практике случаев проявления рассматриваемого заболевания. Однако в очень редких случаях, витилиго может выглядеть у пациентов, как практически 100% потеря пигментации на коже. Данную форму витилиго принято квалифицировать как универсальную и считать наиболее редкой.
Подробнее о болезни
В медицинской литературе депигментацией называют патологию, характеризующуюся утратой кожного пигмента. При этом на кожном покрове появляются светлые пятна. Это может быть временное состояние, обусловленное избыточным воздействием ультрафиолетовых лучей на клетки, или постоянное нарушение. Некоторые виды депигментации обусловлены генетическими мутациями. Также болезнь может влиять на производные кожного покрова: у пациентов появляются седые волосы, не связанные с возрастными изменениями. Эффективность лечения такого недуга зависит от первопричины проблемы.
Основные виды:
- Альбинизм — наследственная патология, обусловленная генетической мутацией. Болезнь характеризуется полным отсутствием пигментов в коже и ее производных. Также пигменты отсутствуют в радужке глаз.
- Витилиго — заболевание, характеризующееся произвольным расположением белых пятен на коже. Чаще всего участки депигментации возникают в области лица и верхних конечностей.
- Гипомеланоз — патология, часто возникающая у молодых людей. На кожном покрове появляются светлые пятна разнообразной формы.
- Каплевидный гипомеланоз — изменение цвета кожи при избыточном воздействии солнечных (ультрафиолетовых) лучей. Болезнь характеризуется формированием круглых или овальных пятен на покровных тканях. Чаще всего каплевидный гипомеланоз диагностируется у женщин в возрасте 25-50 лет.


