Лечение желчекаменной болезни
Содержание:
- Введение
- Диагностика
- Механизм образования камней при желчнокаменной болезни
- Диагностика холецистита
- Какая она — жизнь после панкреатэктомии?
- Лечение заболевания
- Функции желчного пузыря
- Варианты ЖКБ
- Обзор
- Причины заболевания и её разновидности
- Своевременное обращение к врачу поможет избежать возможных осложнений.
- Причины дискинезии
- Чем опасен холецистит: осложнения
- Врожденный и приобретенный токсоплазмоз
Введение
Далеко не каждому суждено узнать, какую боль испытывает человек при нарушении работы желчного пузыря. И это к лучшему, поскольку такие отклонения вызывают совсем неприятные ощущения, которые приходится глушить разного вида спазмолитиками.
Прежде чем описывать симптомы этих болей, необходимо получить представление о строении и функции рассматриваемого органа.
Желчный пузырь является частью пищеварительной системы. Его местонахождение в теле человека – правый бок, прямо под печенью. С последней он соединён желчными протоками. Его размеры сопоставимы с большим пальцем человека, а по форме он похож на плод груши. Основная функция желчного пузыря заключается в сборе и последующем выведении в кишечник специального фермента, вырабатываемого печенью. Его называют желчью и она играет важную роль в усвоении кишечником жиров и движении пищи по его полости. В течении суток печень взрослого здорового человека может вырабатывать примерно литр этого фермента.
Диагностика
При поступлении пациента в отделение реанимации и интенсивной терапии международной клиники Медика24 с острым холециститом в тяжелом состоянии принимаются срочные меры для спасения жизни, предотвращения или устранения осложнений.
После этого проводится комплексная диагностика, чтобы определить программу стационарного лечения.
При удовлетворительном состоянии пациента диагностика проводится до начала лечения.
Заболевание нужно дифференцировать от острого аппендицита, панкреатита, обострения язвы желудка и 12-перстной кишки, гепатита, кишечной непроходимости и ряда других заболеваний со схожей симптоматикой.
Опрос и осмотр
На первичном приеме врач международной клиники Медика24 подробно расспрашивает пациента о симптомах, изучает историю болезни (анамнез), обращая внимание на сопутствующие заболевания, медикаментозную (гормональную) терапию. При внешнем осмотре врач обращает внимание на индекс массы тела, а также на такие симптомы как желтушность кожи, склер глаз
При внешнем осмотре врач обращает внимание на индекс массы тела, а также на такие симптомы как желтушность кожи, склер глаз. Далее он проводит пальпацию
На калькулезный острый холецистит указывают болезненность при нажатии и мышечное напряжение в области правого подреберья, боль при простукивании брюшной стенки, при надавливании на мышцу горла справа, при пальпации мечевидного отростка грудины
Далее он проводит пальпацию. На калькулезный острый холецистит указывают болезненность при нажатии и мышечное напряжение в области правого подреберья, боль при простукивании брюшной стенки, при надавливании на мышцу горла справа, при пальпации мечевидного отростка грудины.
Это начальная диагностика. Установив предварительный диагноз, врач назначает комплекс дальнейших обследований.
Лабораторная диагностика
Предварительный диагноз подтверждают лабораторные обследования, которые включают общий анализ мочи, общий и биохимический анализы крови, СОЭ, анализы на билирубин, креатинин, щелочную фосфатазу, ферменты АЛТ, АСТ, трансаминазы, уровень глюкозы, амилазы крови.
УЗИ
Диагноз подтверждает УЗИ. Ультразвуковое исследование желчного пузыря и других органов гепатобилиарной системы позволяет обнаружить наличие конкрементов и воспаления. На воспалительный процесс указывает также утолщение пузырной стенки (не менее чем на 3- 4 мм).
Калькулезный острый холецистит вызывает увеличение размеров желчного пузыря, продольное и поперечное. Это хорошо заметно при УЗИ.
Рентгенография
Обычная рентгенография мало информативна в случае калькулезного холецистита. Вв международной клинике Медика24 для диагностики заболевания используется более современный метод — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Этот метод сочетает эндоскопическое исследование с контрастной рентгенографией. Через пищевод и желудок в 12-перстную кишку вводится эндоскоп — миниатюрный аппарат, оснащенный видеокамерой с подсветкой.
Изображение с камеры поступает на монитор. Врач подводит эндоскоп к фатерову сосочку в 12-перстной кишке и через него вводит контрастное вещество в холедох. После этого делается рентгеновский снимок, который показывает место и причину закупорки желчного протока.
Во время ЭРХПГ обследуются также протоки поджелудочной железы, поскольку калькулезный острый холецистит нередко провоцирует развитие реактивного панкреатита.
КТ, МРТ
Магнитно-резонансная томография, компьютерная томография дают дополнительную информацию, помогают детально исследовать стенки желчного пузыря, отек, выпот, отторжение слизистой оболочки, состояние окружающих тканей.
Механизм образования камней при желчнокаменной болезни
Камни образуются в результате нарушения химического состава желчи. Желчный пузырь выполняет функцию накопительного резервуара для желчи, где желчь «созревает», приобретая необходимые для пищеварительного процесса функции, и откуда она поступает в двенадцатиперстную кишку. Если химическое равновесие компонентов нарушено, желчь выделяет осадок – мелкие твердые частицы, которые оседают на дно желчного пузыря. В случае если желчный пузырь не работает как следует и желчь застаивается, эти частицы становятся ядрами последующей кристаллизации; то есть «пылинка» (микролит), оставаясь в желчном пузыре, начинает расти и постепенно превращается в камень.

Камни желчного пузыря отличаются по количеству, размеру и химическому составу. Может сформироваться один большой камень, но чаще образуется множество (десятки и даже сотни) более мелких камней. Размер камней варьируется от просяного зерна (и меньше) до куриного яйца. В 80% случаев в качестве основного компонента камней выступает холестерин (так называемые холестериновые камни), также встречаются пигментные (билирубиновые) камни, известковые камни и камни смешанной природы.
Диагностика холецистита
Для точной постановки диагноза требуется проведение всестороннего обследования, включающего лабораторные и инструментальные методы.
К какому врачу обратиться
Первый этап диагностики — осмотр врачом-гастроэнтерологом. В его задачу входит сбор подробного анамнеза и первичного осмотра. Опрос проводится с целью определения симптомов, давности первого приступа болезни, образа жизни пациента, его пищевого поведения, наличия сопутствующих заболеваний.
Врач-гастроэнтеролог осматривает ротовую полость и определяет наличие налета на языке — признака воспалительного процесса в организме. Болевые ощущения при пальпации правой части живота позволяют диагностировать холецистит с высокой долей достоверности, но для уточнения формы заболевания необходим ряд исследований.
Какие анализы сдать
Задача дальнейшего обследования — определить причины воспаления желчного пузыря, застоя желчи и нарушения моторики. Для этого назначаются:
- Общий и биохимический анализ крови. Повышение концентрации лейкоцитов в крови и высокий показатель СОЭ свидетельствуют о воспалительном процессе в организме. Высокая активность печеночных ферментов (АСТ, АЛТ) в результатах биохимии — признак проблем с печенью или желчным пузырем.
- Ультразвуковое исследование желчного пузыря позволяет оценить его размер и толщину стенки. УЗИ помогает увидеть камни в пузыре и желчных протоках и определить их размер, форму и точное расположение. Кроме того, на УЗИ врач оценивает степень воспаления протоков и наличие проблем с выводом желчи.
- Дуоденальное зондирование проводится для взятия желчи для лабораторного исследования и оценки моторики желчного пузыря. Желчь отправляется на бакпосев для выявления инфекционного агента. После выделения возбудителя проводится тестирование на чувствительность штамма к различным антибиотикам. Анализ желчи помогает дополнительно подтвердить наличие камней и мелких твердых частиц в пузыре по концентрации желчных кислот.
- Холецистография — рентген с введением контрастного вещества — назначается для выявления анатомических особенностей желчного пузыря, его формы и контуров, рельефа внутренней стенки.
 Пациент с болью в желчном пузыре на приеме у гастроэнтеролога. Genrix20061.mail.ru / Depositphotos
Пациент с болью в желчном пузыре на приеме у гастроэнтеролога. Genrix20061.mail.ru / Depositphotos
Если после всех обследований остается сомнение в наличии холецистита, врач может назначить лапороскопию для визуальной оценки характера морфологических изменений органов.
Важно! У лиц пожилого возраста диагностика холецистита может вызвать определенные затруднения из-за большого количества сопутствующих патологий и снижения общей реактивности организма. Такие пациенты требуют особого внимания при выборе диагностических методов
Какая она — жизнь после панкреатэктомии?
После операции больной находится на жидкой диете. Твердая пища вводится в рацион постепенно, в течение длительного времени. Назначается пожизненная диета с низким содержанием углеводов. Для того чтобы избежать сильных скачков уровня сахара в крови, врач может порекомендовать более частые приемы пищи в течение дня небольшими порциями.
Лечение инсулином и ферментными препаратами придется проводить всю оставшуюся жизнь.
Ферменты принимают во время каждого приема пищи. Инсулин вводят при помощи специальной шприц-ручки. В качестве альтернативы врач может порекомендовать инсулиновую помпу. Она представляет собой небольшое устройство размером примерно с мобильный телефон, соединенное катетером с иглой, которая находится под кожей. Пациент носит инсулиновую помпу 24 часа в сутки, она регулярно вводит в организм инсулин.
Лечение заболевания
Доверить лечение вышеописанных недугов можно только опытному врачу-гастроэнтерологу. Постановка диагноза и назначение лечения производятся только после осмотра им пациента. Как правило, врач рекомендует пройти ультразвуковое обследование брюшной полости. Это делает поставленный диагноз более точным, а назначаемые лечебные мероприятия более эффективными.
Терапия холецистита, независимо от его формы, должна проводиться под постоянным контролем лечащего врача
Первое, на что обращает внимание специалист — это ограничение пациента в определённых продуктах питания. Категорически запрещается употребление жареного, жирного, кондитерских и хлебобулочных изделий, шоколада и продуктов с его содержанием
Из жидкостей следует исключить из рациона спиртосодержащие и газированные напитки. Необходимо воздержаться от добавления в пищу пряностей, острых приправ, в том числе свежих перца, лука, чеснока.
Помимо диеты, пациентам с заболеваниями желчного пузыря прописывают антибактериальные, противопаразитные и желчегонные средства. Также в практике врачей распространено применение спазмолитических препаратов для снятия боли на начальном этапе лечения.
В некоторых случаях, только при особой необходимости, врач назначает специальные ферменты и другие средства, нормализующие перистальтику и моторику кишечника.
После прохождения острой фазы болезни, лечение продолжается уже с использованием физиотерапевтических процедур и употреблением минеральной воды.
Функции желчного пузыря
Работа желчевыводящих органов напоминает сложную систему шлюзов, однако имеет гораздо большее значение для нашего организма, чем просто продвижение потока желчи.
Как это работает?
- Как уже говорилось, клетки печени постоянно вырабатывают желчь — вещество, необходимое для активации пищеварительных ферментов и выполняющее другие функции. По разветвлениям печеночных протоков желчь продвигается к месту своего назначения — к 12-перстной кишке, где принимает активнейшее участие в расщеплении пищи (особенно тяжелой и жирной).
- Если в 12-перстной кишке пищи нет, желчь не должна туда поступать, и стоящие на пути клапаны (сфинктеры) преграждают путь желчи, когда 12-перстная кишка пуста.
- Постепенно желчь начинает накапливаться в протоках и, напрягая их стенки, создавать давление на другой сфинктер, ведущий к месту, где находится желчный пузырь у человека.
- Сфинктер открывается, и часть желчной массы стекает в «мешочек», где и будет находиться до тех пор, пока человек не приступит к еде.
- Когда пища еще только попадает в ротовую полость человека, при выделении слюны вырабатываются рефлекторные сигналы в пищеварительную систему о необходимости выделения желудочного сока, ферментов и желчи.
- Как только пища, пройдя через желудок, попадает в 12-перстную кишку, сфинктеры открываются и пропускают в кишечник потоки желчи из холецистиса и печеночных протоков.
Если бы в организме не было запасного резервуара для хранения желчи, человек никогда не смог бы есть тяжелую жирную пищу. Для раздробления такой пищи просто не хватало бы того количества желчи, которое постепенно вырабатывается печенью.
Варианты ЖКБ
|
Билиарная (печеночная, желчная) колика. Камень, попавший в шейку желчного пузыря, закрывает выход и вызывает желчную колику. Камень размером до 0,5 см скорее всего выйдет в просвет 12-перстной кишки, камень большего размера может остановиться в общем желчном протоке, что приведет к развитию полной или перемежающейся обтурации («вентильный камень») с типичной клиникой желчной колики. Наличие камней в желчи всегда сопровождается воспалением (холангит). Колика сопровождается интенсивными короткими, «минутными» болями с интервалом до часа, длительные рецидивирующие боли в правом подреберье характерны для хронического холецистита. Если боль продолжается более 72 ч и к ней присоединяется лихорадка — это чаще всего является признаком острого холецистита. Постоянная боль, продолжающаяся непрерывно в течение суток, для желчной колики не характерна. Боли сопровождаются метеоризмом, тошнотой. Острый холецистит. Основной причиной развития заболевания является ущемление камня в пузырном протоке. Характеризуется лихорадкой и постоянными болями в правом подреберье. Типичные боли при остром холецистите имеют место менее чем у 50% больных. Чаще всего боль возникает вскоре после приема пищи и нарастает по интенсивности в течение часа и более. Лихорадка обычно присоединяется через 12 ч от начала приступа и связана с развитием воспаления. Боль становится постоянной. Бескаменный острый холецистит встречается крайне редко, может возникать вторично при сальмонеллезе, сепсисе и травме. Осложнения острого холецистита.
Хронический калькулезный холецистит. Обычно характеризуется рецидивирующими приступами желчной колики, реже — постоянными болями. Развитие приступа провоцирует жирная пища, пряности, копчености, острые приправы, резкое физическое напряжение, работа в наклонном положении, а также инфекция. Реже колика возникает «беспричинно». Обычно сопровождается температурой, тошнотой, иногда рвотой. Боли усиливаются при движении, глубоком дыхании. Иногда боль отдает в область сердца, симулируя приступ стенокардии. Боль многообразна – от интенсивной режущей, до относительно слабой ноющей. Рвота при холецистите не приносит облегчения. У женщин колика иногда совпадает с менструацией или возникает после родов. Холедохолитиаз (камни общего желчного протока) возникает при попадании камня из желчного пузыря в общий желчный проток. Симптоматика характеризуется болью в правом подреберье по типу желчной колики, лихорадкой, ознобом, желтухой и характерными изменениями в биохимии крови. Холангит. Вариант течения желчнокаменной болезни сопровождающийся болями в верхней половине живота, желтухой, лихорадкой, нередко ознобами. Бактериальный холангит является одним из самых опасных осложнений ЖКБ, он обычно связан с холестазом, возникающим при закупорке камнем общего желчного протока. Тяжесть холангита зависит, прежде всего, от длительности холестаза и уровня холемии. Гангрена и эмпиема желчного пузыря проявляются сепсисом, тяжелым состоянием больного с симптомами перитонита. Требует незамедлительной медицинской помощи. Эмпиема — острое гнойное воспаление желчного пузыря, характеризуется интоксикацией и высоким риском перфорации. Открытая перфорация в брюшную полость сопровождается перитонитом, обусловливая высокую летальность (до 25%). Стаз желчи в желчном пузыре — гипомоторная дискинезия желчного пузыря. Как правило, сопровождает холелитиаз. Стаз желчи в желчном пузыре обычно проявляется постоянными тупыми ноющими болями в правом подреберье, усиливающимися при тряской езде, быстрой ходьбе, ношении тяжести в правой руке, наклоне вперед. Также отмечается при беременности, длительном употреблении спазмолитиков, после ваготомии, сахарном диабете, ожирении, т.е. при состояниях и заболеваниях, являющихся факторами риска в развитии ЖКБ. |
Лечение: хирургическое. Абсолютные показания к операции:
- острый холецистит,
- хронический холецистит с рецидивирующими желчными коликами,
- нефункционирующий желчный пузырь,
- камни общего желчного протока,
- гангрена желчного пузыря.
Обзор
 Камни в желчном пузыре (желчнокаменная болезнь, желчекаменная болезнь, ЖКБ, холелитиаз) — заболевание, характеризующееся образованием в желчном пузыре камней, обычно состоящих из холестерина. В большинстве случаев они не вызывают каких-либо симптомов и не требуют лечения.
Камни в желчном пузыре (желчнокаменная болезнь, желчекаменная болезнь, ЖКБ, холелитиаз) — заболевание, характеризующееся образованием в желчном пузыре камней, обычно состоящих из холестерина. В большинстве случаев они не вызывают каких-либо симптомов и не требуют лечения.
Однако если камень застрянет в протоке (отверстии) желчного пузыря, он может спровоцировать внезапную сильную боль в животе, которая обычно длится от одного до пяти часов. Такая боль в животе называется желчной коликой.
Камни в желчном пузыре также могут вызвать его воспаление (холецистит). Холецистит может сопровождаться продолжительной болью, желтушностью кожи и повышением температуры тела выше 38°C.
В некоторых случаях камень, опустившись из пузыря, может закупорить проток, по которому в кишечник стекает пищеварительный сок из поджелудочной железы (см. рисунок справа). Это вызывает её раздражение и воспаление — острый панкреатит. Такое состояние вызывает боль в животе, которая постоянно усиливается.
-
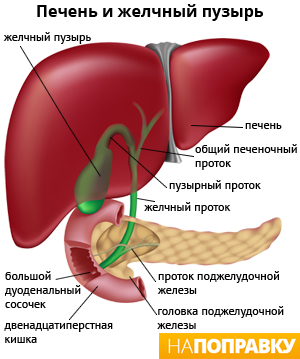
Желчный пузырь
Желчный пузырь — это небольшой мешковидный орган, расположенный под печенью. Строение желчного пузыря и его протоков вы можете рассмотреть на изображении справа.
Основная функция желчного пузыря — хранить желчь.
Желчь — это жидкость, вырабатываемая печенью, помогающая расщеплять жиры. Она проходит из печени по каналам — печеночным протокам и поступает в желчный пузырь.
Желчь накапливается в желчном пузыре, там она становится более концентрированной, что способствует лучшему расщеплению жиров. По мере необходимости желчь выделяется из желчного пузыря в общий желчный проток (см. картинку), а затем в просвет кишечника, где участвует в пищеварении.
Считается, что камни формируются из-за нарушения химического состава желчи в желчном пузыре. В большинстве случаев сильно повышается уровень холестерина, а лишний холестерин превращается в камни. Камни в желчном пузыре встречаются очень часто. В России распространенность желчнокаменной болезни колеблется в пределах 3–12%.
Обычно лечение требуется лишь в случаях, когда камни причиняют беспокойство, например, боль в животе. Тогда может быть рекомендована малоинвазивная операция по удалению желчного пузыря. Эта процедура, называемая лапароскопическая холецистэктомия, довольно проста и редко имеет осложнения.
Человек может обходиться и без желчного пузыря. Этот орган полезен,но не является жизненно необходимым. После холецистэктомии в печени по-прежнему вырабатывается желчь, которая вместо того, чтобы накапливаться в пузыре, по каплям стекает в тонкую кишку. Однако у части прооперированных развивается постхолецистэктомический синдром.
Причины заболевания и её разновидности
Специалисты называют следующие основные предпосылки возникновения сладж-синдрома. В первую очередь – это:
- Нарушение моторики желчного пузыря.
- Изменение литогенности желчи, неоднородности в желчном пузыре.
- Воспаление стенок желчного пузыря.
Выделяют 3 типа БС:
- Микролитиаз — взвесь гиперэхогенных микрочастиц, от единичных до множественных.
- Сгустки замазкообразной желчи — неоднородность желчи со сгустками различной плотности.
- Смешанный тип, т. е. сочетание замазкообразной желчи с микролитами.
Если говорить о видах патологии, то здесь речь идёт о:
- первичный сладж – это синдром, который возникает как самостоятельное заболевание, нет связи с другой патологией;
- вторичный БС возникает на фоне сопутствующей патологии, а она очень разнообразна, начиная от заболевания крови до нарушения обмена веществ.
Факторами риска возникновения болезни опытные терапевты считают:
- пол, чаще женский;
- наследственность;
- ожирение;
- малоподвижный образ жизни;
- характер питания;
- возраст;
- злоупотребление спиртными напитками.
Своевременное обращение к врачу поможет избежать возможных осложнений.
Желчный пузырь — это орган, в котором вырабатывается и скапливается желчь, которая необходима для переваривания пищи.
Желчь состоит из билирубина и холестерина. В результате застоя в желчном пузыре, желчь начинает кристаллизоваться и образуются камни, которые с годами могут увеличиваться в количестве и размере.
Какие причины приводят к застою желчи и образованию камней:
- Частые воспаление в желчном пузыре;
- Изменение состава желчи, содержится большое количество холестерина, пигмента, кальция;
- Нарушение сократительной функции желчного пузыря;
- Наследственность;
- Ограниченное потребление жидкости;
- Режим питания (голодание, длительные интервалы между приемом пищи);
- Заболевания такие как сахарный диабет, ожирение, болезнь Крона, цирроз печени и т.д.;
- Вредные привычки (алкоголь, курение), и т.д.
Различают 4 вида камней в желчном пузыре: холестериновые (часто встречающиеся камни), известковые, пигментные и смешанные. Также камни различаются по консистенции, строению, форме, размерам.
Как понять, что в желчном пузыре образовались камни?
Камни в желчном пузыре чаще всего протекают без симптомов, пока камни не становятся больших размеров. При появлении симптомов клиническая картина разнообразна:
- чувство тяжести в правом подреберье и эпигастрии;
- ноющая или тупая боль в правом подреберье;
- горечь во рту;
- изжога;
- отрыжка;
- тошнота, рвота;
- неустойчивый стул, изменение цвета каловых масс;
- метеоризм;
- желчная колика;
Желчная колика приступообразная боль в правом подреберье, возникает при попадании камня в проток и перекрывает его, приступ может длиться от нескольких минут до 5 часов. Приступ может спровоцировать физическая нагрузка, жирная, жареная, острая пища, алкоголь. Камни в желчном пузыре могут начать движение в любой момент.
Если у вас есть какие-либо симптомы из перечисленных выше, нужно обратиться к врачу гастроэнтерологу, пройти обследование- УЗИ органов брюшной полости.Без правильного лечения могут проявиться, такие осложнения, как:
- перфорация желчного пузыря;
- острый холецистит;
- желчные свищи;
- сдавливание общего протока;
- обострение панкреатита;
- кишечная непроходимость;
- гнойное воспаление желчного пузыря;
- рак желчного пузыря и т.д.
Выявление камней в желчном пузыре — не всегда удаление желчного пузыря. Если камень небольших размеров врач назначает консервативное, медикаментозное лечение.
Очень важно соблюдать диету (питаться часто, малыми порциями 5-6 раз в день, не употреблять в пищу острое, жирное, жареное и т.д.) Не рекомендуется употребление таких продуктов:
- острые приправы;
- жирное мясо;
- консервы;
- маринованные продукты;
- копчености;
- крепкий кофе;
- газированные напитки;
- маргарин и т.д.
- свежий хлеб;
- алкоголь .
Стоит понимать, что хирургическое лечение необходимо при:
- «отключенном» желчном пузыре;
- частых желчных коликах;
- крупных камнях;
- осложнениях;
- частых обострениях холецистита
Причины дискинезии
При дискинезии желчевыводящих путей врач обязательно выяснит причины заболевания, это важно для составления эффективной схемы лечения. Выделяют первичные и вторичные ДЖВП
Первичные встречаются реже, обычно они связаны с анатомическими и структурными особенностями протоков или желчного пузыря. К ним относят следующие:
-
перегородки в полости пузыря;
-
слабость стенок желчного;
-
увеличенное количество протоков;
-
загиб желчного пузыря;
-
аномальное расположение, подвижность пузыря;
-
двойной, внутрипеченочный пузырь и пр.
Вторичные дискинезии появляются в результате других заболеваний. К последним относят вирусные гепатиты, нейроциркуляторную дисфункцию, заболевания органов пищеварительной системы (гастрит, холецистит, желчнокаменная болезнь и др.). Также причиной могут выступать аллергические реакции, заболевания органов малого таза у женщин, эндокринные нарушения, хронические воспалительные процессы, инфекции, паразитоз.
В ряде случаев вторичная дискинезия развивается в результате неправильного и/или нерегулярного питания. Длительное голодание, монодиеты, частое употребление жирных, острых, жареных блюд могут привести к нарушению движения желчи.
Сегодня рассматривается теория неврогенного и психогенного происхождения ДЖВП. Считается, что неврозы, стрессы и некоторые психоэмоциональные реакции стимулируют нарушения функции желчевыводящих путей. Это объясняется тем, что движение желчи отчасти регулируется вегетативной нервной системой. Она, в свою очередь, функционирует на основании вырабатываемых центральной нервной системой гормонов и нейромедиаторов. Поэтому психологический дискомфорт отражается на тонусе мышц и моторике ЖВП.
Благодатной почвой для развития нарушений могут выступать гиподинамия, лишний вес, вредные привычки.
Чем опасен холецистит: осложнения
Несвоевременное обращение к врачу при первых признаках холецистита и надежда на то, что все «пройдет само», грозит многими серьезными осложнениями. Длительный воспалительный процесс может постепенно перейти на соседние органы и ткани, спровоцировав развитие панкреатита, плеврита, пневмонии и других опасных заболеваний.
Флегмозная форма патологии может вызвать перфорацию воспаленных и изъязвленных стенок острыми краями желчных камней и излитие желчи с гнойными примесями в брюшную полость. В этом случае диагностируется разлитой перитонит, требующий незамедлительного хирургического вмешательства.
Самое опасное осложнение холецистита — сепсис. Заражение крови может начаться при попадании бактерий в общий кровоток.
Отсутствие лечения может обернуться водянкой желчного пузыря — непроходимостью желчных протоков с накоплением в полости органа слизи и экссудата. У людей старшего возраста холецистит может вызвать серьезные проблемы со стороны сердечно-сосудистой системы, вплоть до инфаркта и стенокардии.
Врожденный и приобретенный токсоплазмоз
Различают врожденный токсоплазмоз и приобретенный токсоплазмоз. Врожденный токсоплазмоз, как понятно из его названия, поражает плод еще во время внутриутробного развития. Врожденный токсоплазмоз передается только от матери к плоду. Это крайне опасное заболевание, которое может привести к внутриутробной гибели плода, смерти новорожденного или тяжелым поражениям различных органов: нервной системы, глаз и т.д. Приобретенный токсоплазмоз менее опасен. Болезнь может протекать в острой или хронической форме. Острый приобретённый токсоплазмоз может протекать либо как заболевание, напоминающее тиф, с высокой температурой, увеличением печени, селезёнки, либо с преимущественным поражением нервной системы. В этом случае основными симптомами токсоплазмоза становятся головная боль, судороги, рвота, параличи и др.
Однако чаще приобретенный токсоплазмоз приобретает хроническое течение. При хроническом приобретенном токсоплазмозе, как правило, поднимается невысокая (субфебрильная) температура, возникает головная боль, увеличиваются печень и лимфоузлы, снижается работоспособность. Иногда хронический токсоплазмоз сопровождается поражением сердца, глаз, нервной системы и других систем и органов. У абсолютного большинства больных хронический токсоплазмоз протекает совершенно бессимптомно. Врожденный токсоплазмоз, как и приобретенный токсоплазмоз могут иметь рецидивирующее течение.
Несмотря на широкую распространенность заболевания, обязательные анализы на токсоплазмоз распространены отнюдь не повсеместно. В какой-то мере это связано с тем, что заражение здорового человека от больного токсоплазмозом невозможно. От человека к человеку заболевание токсоплазмоз передается исключительно «по вертикали», то есть от больной матери к будущему ребенку. Во всех остальных случаях заражение происходит при употреблении мясных продуктов, не прошедших достаточную термическую обработку, а также при контактах с кошками, которые и являются главными переносчиками и, как говорят биологи, «основным хозяином» токсоплазмы – возбудителя токсоплазмоза.
Нужно сказать также о том, что организм человека со здоровым иммунитетом довольно легко справляется с токсоплазмозом. И более того, выработанные организмом антитела к токсоплазмозу остаются у человека на всю жизнь, формируют стойкий иммунитет и не допускают рецидива заболевания. Действительной и серьезной проблемой токсоплазмоз становится при существенном снижении у человека иммунной защиты. Тяжелым заболеванием токсоплазмоз становится при ВИЧ-инфекции и других заболеваний, приводящих к снижению иммунитета (среди них герпес, цитомегаловирусная инфекция, инфекционный мононуклеоз и т.п.), при использовании угнетающих иммунитет препаратов, при облучении. Отдельно нужно сказать об опасности токсоплазмоза при беременности, когда возможна вертикальная передача токсоплазмоза (врожденный токсоплазмоз) от матери к плоду.


