18 неделя беременности: все, что нужно знать будущей мамочке на этом сроке
Содержание:
- Ультразвуковое исследование на сроке 18 недель
- Подготовка к процедуре
- Фетоплацентарная система — как новая эндокринная железа
- Развитие будущего ребенка на 18 неделе беременности
- УЗИ скрининг во втором триместре беременности.
- Пищеварение
- Рекомендации будущим мамам
- Развитие ребенка в 18 недель
- Нормальные УЗ-показатели
- В чем опасность токсикоза
- Анализы
- Лечение низкой плаценты при беременности
Ультразвуковое исследование на сроке 18 недель
Плановый 2 скрининг проводится в середине второго триместра, на 18 – 20 неделе беременности. С помощью повторного планового УЗИ можно определить пол ребенка. Однако целью этого обследования является выявление аномалий и патологий развития плода, а не установление пола. В первую очередь, на УЗИ определяют наличие симптомов синдрома Дауна, риски существования порока сердца или развитие внутриутробных отклонений в формировании сосудистой системы.

Не менее значимой является информация о месте плацентарного прикрепления. Эти данные позволяют оценить возможные риски и отклонения от нормативных показателей, для своевременного медицинского вмешательства в случае необходимости. На УЗИ определяют окружность живота и головки, длину плеча, предплечья, бедра и голени.
Подготовка к процедуре
Если дополнительные показания от врача отсутствуют, тщательная подготовка к исследованию будущей маме не требуется. За 2-3 дня до УЗИ следует перейти на легкий рацион, исключающий жирную и острую пищу, а также продукты, провоцирующие повышенное газообразование. Соблюдение такого меню предотвратит появление метеоризма в кишечнике и позволит специалисту получить более четкие изображения плода, что способствует максимальной информативности результатов исследования.
За 20-30 минут до УЗИ рекомендовано опорожнение мочевого пузыря и легкий перекус. Для стимуляции активности плода можно съесть продукт, содержащий углеводы, например конфету или кусок шоколадки. Взбодренный сладостью ребенок будет активно вертеться, позволяя специалисту сделать необходимые замеры и даже определить пол.
Фетоплацентарная система — как новая эндокринная железа
После имплантации зиготы в полости матки в организме женщины начинает формироваться новая эндокринная железа — плацента (детское место).
Плацента имеет две части: плодную и материнскую, кровообращение которых никогда не смешивается. Эти части плаценты максимально сближены, что позволяет совершать обмен веществ между организмом матери и плода, т.е., по сути, позволяет ребенку «кушать, писать и дышать», а, значит, расти и развиваться.
Обмен веществ между организмом матери и плода является основным фактором для его развития. Осуществляется обмен за счет проницаемости плаценты, которая нарушается при большинстве острых и хронических осложнений в течение беременности. Нарушение целостности частей плаценты и ухудшение ее проницаемости ведет к гибели плода и прекращению беременности.
Гибель плода и прекращение беременности возможно и еще по одной причине, когда организм матери вдруг решит, что плод — это чужеродный белок для него. Но это на самом деле так. Однако природа предусмотрела защитный механизм, который не позволяет иммунной системе матери распознать антигены отцовского происхождения, заложенные в ребенке.
Этот защитный механизм представляет из себя некие факторы, блокирующие иммунную систему матери и обеспечивающие локальный иммунологический комфорт. При самопроизвольных абортах блокирующие факторы в крови матери снижаются или отсутствуют.
Плацента вырабатывает широкий набор гормонов и специфических белков, которые поступают в кровь матери и в амниотическую жидкость. Они регулируют нормальное течение беременности и развитие плода путем изменения функции других эндокринных желез, органов жизнеобеспечения в целом.
По уровню гормонов и специфических белков плаценты, определяемых в крови матери, в крови плода или в амниотический жидкости можно оценивать состояние плода и функцию плаценты, чем и занимается акушерская эндокринология. Т.о., изучение эндокринной функции фетоплацентарного комплекса позволяет существенно улучшить диагностику состояния плода в различные сроки беременности.
Изменяется внешний облик женщины. Появляется:
- пигментация кожных покровов (лба, щек, подбородка, верхней губы, белой линии живота, сосков и околососковых зон), которая связана со значительной стимуляцией образования пигмента клетками кожи. Образование пигмента зависит от меланоформного гормона надпочечника, повышенная продукция которого имеет место во время беременности;
- отмечается субфебрильная температура тела, которая может продолжаться до 16—20 недель беременности и связывается с гормональными колебаниями.
С момента начала продуцирования прогестерона плацентой температура снижается и приходит к норме.
- отмечается нагрубание и болезненность молочной железы за счет увеличение ее объема в результате разрастания железистой ткани, увеличение сосков и выпячивание ареолярных желез. Во второй половине беременности может отмечаться выделение молозива;
- нарушение пропорций лица (увеличение носа, губ, подбородка, щитовидной железы, особенно во второй половине беременности), некоторое увеличение конечностей;
- растяжение тканей передней брюшной стенки, молочной железы, бедер и возникновение стрий («полос беременных») на этих участках (striagravidarum). Их возникновение связано с чрезмерным растяжением брюшной стенки; это чаще наблюдается у лиц с большим объемом живота (крупный плод, многоводие, многоплодие) или при некотором недостатке эластических волокон в коже;
- усугубляется или впервые проявляется варикозное расширение вен, особенно нижних конечностей;
- «Гордая осанка и походка» беременной женщины обусловлены смещением центра тяжести туловища, увеличением подвижности суставов таза и ограничением подвижности тазобедренных суставов.
- Прогрессивное увеличение массы тела, что обусловлено как ростом плода и матки, так и особенностями метаболических процессов, задержкой жидкости в тканях. Средняя прибавка массы тела за период беременности составляет 10-12 кг, из них 5-6 кг приходится на плодное яйцо (плод, послед, околоплодная жидкость), 1,5-2 кг на увеличение матки и молочных желез, 3-3,5 кг — на прибавку непосредственно массы тела женщины.
Перед родами (за 3—4 дня) масса тела беременной женщины падает на 1,0-1,5 кг, в связи с особенностями обменных процессов.
Развитие будущего ребенка на 18 неделе беременности
На 18 неделе общая длина малыша — уже 20 — 22 см! Его (или ее) вес — почти 200 граммов. Продолжается укрепление костей плода. Сформированы фаланги пальцев рук и ног, и на них уже появился узор, который и обеспечивает неповторимость отпечатков пальцев!
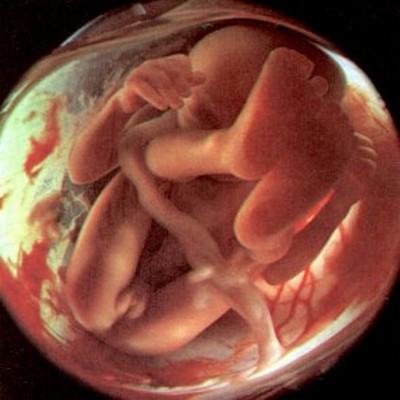 Кадр из фильма «Life Before Birth» https://www.youtube.com/watch?v=0gAsdEUNUJY
Кадр из фильма «Life Before Birth» https://www.youtube.com/watch?v=0gAsdEUNUJY
В процессе двигательной активности плода у него усиливается деятельность сердца, повышается артериальное давление, ускоряется кровоток по всему организму и через плаценту, что ведет к увеличению в крови кислорода и питательных веществ. Двигательная активность плода способствует развитию его мышц и мозга.

УЗИ скрининг во втором триместре беременности.
Второй триместр охватывает 18,19,20, 21 или 22 неделю беременности, оптимальный срок — 19-20 недель. Так же, как и в первом триместре, пройти УЗИ в этот период должны все будущие мамы.
Как выглядит плод на УЗИ второго триместра?
На 19-22 неделе беременности ребенок весит уже 400—500 грамм, а его рост увеличивается до 22-27 см. Теперь врач может рассмотреть малыша на УЗИ во всех подробностях и показать будущим родителям, лицо, пол ребенка, сколько у него пальцев.
Какие заболевания плода выявляют на УЗИ второго триместра?
Важно, что во втором триместре врач с помощью УЗИ может определить, нет ли в развитии плода каких-либо отклонений. Значимость этой информации переоценить невозможно, поскольку современные технологии позволяют исправить многие пороки развития ребенка, если они обнаружены вовремя.
Значимость этой информации переоценить невозможно, поскольку современные технологии позволяют исправить многие пороки развития ребенка, если они обнаружены вовремя.
Это огромная победа медицины — еще недавно подобное было недостижимо.
Также во втором триместре врач уже может определить наличие или отсутствие у ребенка признаков хромосомных болезней.
Какие еще сведения дает плановое УЗИ во втором триместре?
Итак, УЗИ позволяет определить:
- сколько плодов находится в матке;
- пороки и аномалии развития плода;
- уз-маркёры хромосомных аномалий второго триместра;
- структуру плаценты и её положение относительно внутреннего зева;
- количество и качество околоплодных вод;
- кровоток в маточных артериях.
- длину шейки матки.
- нет ли в органах малого таза кист или опухолей;
В каких случаях УЗИ выполняют с помощью трансвагинального датчика?
Чтобы выявить степень риска преждевременных родов, доктор проводит измерение длины шейки матки. Также врач определяет, каково ее состояние. Это исследование выполняют только при помощи трансвагинального датчика.
УЗ-диагностика показана всем женщинам без исключения. Противопоказаний к проведению процедуры не существует. Исследование проходит в комфортных условиях: пока доктор выполняет диагностику, пациентка спокойно лежит в кресле. Вся процедура длится около получаса.
УЗИ скрининг II триместра необходимо проходить всем будущим мамам и не имеет противопоказаний.
Подготовка к УЗ-диагностике
Для подготовки к плановому УЗИ необходимо:
- За сутки до процедуры исключить из рациона все продукты, стимулирующие газообразование: бобовые, дрожжевую выпечку, газированные напитки, капусту и т.д. Подробный список будущей маме выдает наблюдающий акушер-гинеколог.
- За несколько дней до процедуры врач может назначить прием препаратов от метеоризма (при повышенном газообразовании картинка на УЗИ может получиться нечеткой).
В тех же целях перед процедурой следует опорожнить кишечник, а вот много пить, чтобы наполнился мочевой пузырь, перед УЗИ с трансвагинальным датчиком не нужно (за исключением оценки рубца на матке после операции кесарева сечения в предыдущие роды).
Где пройти УЗИ во втором триместре?
Приглашаем вас пройти обследование в Центре Медицины Плода, где диагностические исследования выполняются по международным стандартам FMF и ISUOG на аппаратах экспертного класса GE Voluson E8 Expert. Это оборудование позволяет получать цветные трехмерные изображения идеального качества.
Сотрудники Центра Медицины Плода — врачи высших категорий, кандидаты медицинских наук, доктора и профессора — имеют международные сертификаты FMF. В сложных случаях врачи центра консультируются со специалистами Госпиталя Королевского Колледжа (King’s College Hospital) в Лондоне.
Пищеварение
Печень плода начинает образовывать желчь, которая поступает в кишечник. В дальнейшем желчь необходима для образования первородного кала. Полноценный процесс пищеварения начнется у ребенка гораздо позже — при первом кормлении, сейчас же этот процесс больше носит развивающий характер и необходим для полноценного развития пищеварительной системы.
На 18 неделе беременности у плода уже осуществляется перистальтика кишечника. Перистальтические движения возникают при последовательном сокращении кишечной стенки. Этот процесс является крайне важным, так как необходим для полноценного пищеварения.

Рекомендации будущим мамам
Чтобы беременность прошла гладко, необходимо придерживаться определенных рекомендаций
В первую очередь, важно вести здоровый образ жизни, чтобы малыш нормально развивался. Если не придерживаться конкретных правил, придется столкнуться с осложнениями
Питание
Важно правильно составить рацион, отказавшись от вредных продуктов. Не стоит употреблять жареное, жирное, острое и соленое
Лучше есть овощи и фрукты, диетическое мясо, молочную продукцию.
Рекомендуется пить не меньше 1,5 литра воды в день. Жидкость необходима для полноценной работы организма.
Медикаменты
Любые препараты можно принимать только после консультации с врачом. Нельзя заниматься самолечением, так как это опасно для здоровья.
Не трогайте мой живот
Многие беременные не любят, когда трогают их живот, особенно если это делают незнакомые люди. Можно сразу объяснить окружающим свою позицию на этот счет. Удастся лишний раз не нервничать, потому как во время беременности нельзя попадать в стрессовые ситуации.
Подготовка к родам
Еще готовиться к родоразрешению рано, потому как впереди еще много времени. Разве что можно приобрести вещи для роддома, если не терпится. Также будет полезно почитать книги о родах, беременности и воспитании малышей. Можно научиться правильно дышать во время родов, чтобы потом не возникло сложностей.
Секс
Интимная близость не противопоказана, если беременность проходит без проблем
В любом случае, придется соблюдать осторожность, чтобы случайно не навредить самочувствию мамы. Если есть сомнения, можно проконсультироваться с врачом по поводу половой близости
Бандаж и обувь
Бандаж позволяет снизить нагрузку на организм, поддержать тонус мышц, а также избавиться от болезненных ощущений. Правильно подобранная обувь также поможет избавиться от тяжести в нижних конечностях и предупредить появление варикоза.
Женщина должна следить за своими здоровьем и следить за тем, что происходит с малышом. При появлении любых тревожных симптомов следует обращаться к врачу, а не ждать, что проблема самостоятельно исчезнет.
Развитие ребенка в 18 недель

Интересно, как выглядит ребенок в 18 недель беременности? Возьмите в руку средний плод болгарского перца, по весу и размеру ваш малыш такой же: рост до 14 см и вес до 200 грамм.
При этом его личико четко очерчено, ушки заняли свое привычное место, и пусть он все еще с закрытыми глазками, но зато отлично вас слышит и с удовольствием послушает любимую колыбельную. Привлекайте к общению и папу, и если он не готов раскрыть свои вокальные данные, то пусть хоть поговорит с наследником.
Шевеления
Малыш, в свою очередь, готов к активному диалогу, вы на сроке 18 недель беременности шевеления будете чувствовать не меньше 4 раз за час, а в вечернее время и до 10 раз.
- Слишком активные и сильные шевеления укажут вам на недовольство ребенка, он или проголодался, или ему не нравится обстановка или ваше настроение;
- Вечером малыш отличается повышенной активностью. Этому есть объяснение: днем за хлопотами вы просто могли не замечать толчков, а вот вечером, расслабившись, просто более чувствительны к переворотам и шевелениям малютки;
- Не паникуйте, если малыш не спешит с вами общаться. Бывает и так, что женщина жалуется: “в 18 недель беременности не чувствую шевеления” Знайте, вы не одиноки. Позже эти ощущения появляются у будущих мам с лишним весом. И все это время ребенок двигается и развивается, просто вы не замечаете этих движений.
Основные физиологические изменения
Конечно же, вас интересует на сроке 18 неделя беременности, что происходит с малышом.
Он увеличивается в размерах, пропорции его тела все более приближаются к младенческим;
Интересно! Изучив пропорции размера стопы и длины самой ножки, можно предположить, каким будет размер ножки у ребенка, когда он родится и вырастет. Эта пропорция не меняется на протяжении всей жизни человека.
- Если рассмотреть пальчики малютки, можно заметить особенный рисунок на подушечках, а также маленькие тоненькие ноготки;
- Кожица малыша ярко-красного цвета и сквозь нее хорошо заметны сосуды. Сверху она покрыта белым налетом – смазкой, которая выполняет защитную функцию от внешнего раздражителя, под кожицей начинают накапливаться жировые отложения;
- А вот внутри на страже от вирусов и других вредных веществ стоит иммунная система. У ребенка уже выделяются интерфероны и иммуноглобулины, а на 18 неделе к ним добавляются и лимфоциты;
- Активно развивается головной мозг, так, например, на 18 неделе развивается миелиновая оболочка вокруг нервов мозга, отвечающая за процесс передачи импульсов.
Пол малыша
Узнать пол ребенка на 18 неделе не составит особого труда. Если у вас в животике растет мальчик, то любой узист заметит его половые органы
Обратите внимание, мошонка хотя и видна, она еще пуста, яички опустятся в нее значительно позже, а иногда этот процесс происходит уже после появления ребенка на свет
Читайте статью по теме: Определение пола ребенка по УЗИ>>>.
Нормальные УЗ-показатели
Нормативные значения размеров плода на УЗИ в 18 недель соответствуют таким данным:
- величина бипариетального размера: 36 – 46 мм.;
- величина лобно-затылочного размера: 48 – 58 мм.;
- величина окружности головы: 130 – 160 мм.;
- величина окружности живота: 103 – 143 мм.;
- длина бедренной кости: 22 – 32 мм.;
- длина плечевой кости: 14 – 20 мм.;
- длина предплечья: 18 – 24 мм.;
- длина голени: 22 – 30 мм.
Начинается формирование мекония – первородного кала в кишечнике будущего ребенка. Меконий образуется из околоплодных вод, которые малыш постоянно глотает, и других продуктов пищеварения. Осуществление первого акта опорожнения кишечника в нормальных условиях происходит после рождения, как правило, на второй день. Внутриутробный акт дефекации, т.е. освобождение кишечника от мекония способствует возникновению мекониальных околоплодных вод, которые в свою очередь вызывают развитие патологического состояния плода, называемого асфиксией. В случае определения такой патологии течения беременности состояние плода постоянно контролируется с помощью внеплановых процедур УЗИ.
УЗИ не позволяет определять цвет и качественные характеристики амниотической жидкости. Для оценки этих параметров проводят специальную процедуру – амниоскопию. Амниоскопия – визуальная оценка амниотической жидкости через поверхность плодного пузыря. Методика позволяет собрать необходимую информацию без сторонних вмешательств.
В чем опасность токсикоза
Если при физиологическом токсикозе повода для беспокойства обычно нет, и это состояние самостоятельно проходит, после того как организм женщины освоился с беременностью, то о тяжелом или длительном токсикозе этого не скажешь. Он может привести к ряду осложнений, а именно:
- нарушениям развития плода из-за нехватки жидкости и питательных веществ;
- сердечно-сосудистым заболеваниям у матери, вызванным дефицитом электролитов;
- угрозой для почек, которым приходится справляться с высоким уровнем токсинов на фоне дефицита жидкости;
- развитием опасной формы позднего токсикоза у беременных, который нарушает работу организма в целом, приводит к кислородному голоданию плода и способен вызвать ряд тяжелых последствий;
- повреждениям пищевода вследствие неукротимой рвоты и пр.
Анализы
Во втором триместре посещения гинеколога становятся чаще. Женщина уже привыкла к регулярным процедурам: • прослушивание сердцебиения ребенка; • контроль артериального давления – слишком низкое давление может вызывать обморочные состояния, слишком высокое говорит о гипертонии; • контроль веса – очень большая прибавка в весе осложнит протекание беременности и процесс родов; • измерение окружности и высота живота – для каждого срока есть усредненные размеры окружности и высоты дна матки, отставание показателей будет поводом для дополнительных обследований. Обязательным является и анализ мочи. Перед каждым визитом в женскую консультацию врач будет выписывать направление на анализ. Это позволит предупредить развитие инфекционных заболеваний. Проконтролировать уровень гемоглобина, не допустить развития анемии или иных заболеваний поможет клинический анализ крови. Врач сможет принять меры и не допустить осложнений. На пятом месяце беременности женщинам назначают исследование, называемое «тройной тест». Этот анализ оценивает уровень трех гормонов: • ХГЧ – хорионический гонадотропин человека; • АПФ – альфа-фетопротеин; • НЭ – неконъюгированный эстриол. Результаты теста покажут, как развивается беременность, нет ли генетических заболеваний или пороков развития плода.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.


