Аденоиды: чем опасны и как лечить?
Содержание:
- Симптомы
- Основные симптомы гипертрофии аденоидов:
- Когда нужна операция
- Основные симптомы воспаления аденоидов у детей
- Виды растения
- Фармакологическое действие
- Профилактика
- Операция на аденоидах в Санкт-Петербурге и методы удаления аденоидов
- Методы диагностики
- Причины разрастания аденоидов
- Как проводится операция
- Подробнее об операции
- Аденоиды у ребенка, диагностика
- Как появляются аденоиды в носу?
- Причины возникновения аденоидов у взрослых
- Лечение заболевания
- Причины и факторы риска
- Осложнения заболевания
- Как лечить у взрослого
- Причины аденовирусной инфекции
- Диагностика заболевания
Симптомы
Началу острого аденоидита сопутствует повышение температуры (до 39 С и более). Возникает ощущение умеренной боли, возникающей при глотании в глубине носа. Как правило, нос заложен, у больного имеется насморк, по ночам проявляется приступообразный кашель. При осмотре определяется умеренное покраснение, в области задней ее стенке глотки. Из носоглотки стекает отделяемое.
Задняя риноскопия и эндоскопия позволяют заметить увеличенную и покрасневшую миндалину с заполненными отделяемым бороздками. Больные также испытывают головные боли и боли, возникающие за мягким небом при их иррадации к области задних отделов носовой полости и к ушам. Увеличение и болезненность приобретают подчелюстные и шейные задние лимфоузлы Как правило,острый аденоидит протекает от 5 до 7 дней. Возможны осложнения в виде среднего острого отита и синусита, поражения слезных путей, а также нижних дыхательных путей. Может развиться ларинготрахеобронхит, бронхопневмония.
Хроническая форма аденоидита развивается как следствие ранее перенесенной острой формы заболевания, на фоне гипертрофированной аденоидной ткани. Основным симптомом является затруднение носового дыхания, насморк. При этом хронической форме сопутствует отставание ребенка в психическом и физическом развитии, что отражается и на успеваемости в школе. Также отмечается повышенная утомляемость и головные боли, снижение аппетита и ночной кашель, нарушение внимания. Частой ситуацией является развитие с хроническим аденоидитом хронической формы евстахиита. Последний при этом сопровождается нарушением слуха в прогрессирующей форме течения.
Основные симптомы гипертрофии аденоидов:
- затруднения дыхания носом, сопение, дыхание ртом. Длительное ротовое дыхание может приводить к неправильному формированию лицевого скелета — так называемому аденоидному типу лица;
- гнусавость;
- СОАС — храп, временные задержки дыхания (апноэ). Наличие апноэ во сне приводит к недостаточному получению кислорода, что сказывается на общем состоянии ребенка — может возникать дневная сонливость, повышенная утомляемость или, наоборот, гиперактивность, раздражительность. У таких детей могут возникать нарушения роста и развития, проблемы с обучением, поведением, ночной энурез, артериальная гипертензия;
- частые рецидивы воспалительного процесса в среднем ухе или скопление в ухе экссудата (жидкости);
- выделения из носа, стекание отделяемого по задней стенке глотки (постназальный затек).
Когда нужна операция
Многие ошибочно считают, что только лечение аденоидов 3 степени является основанием для операции. На самом деле большинству детей ее целесообразно проводить на более ранних этапах болезни, не дожидаясь развития серьезных осложнений.
Показания к операции по удалению аденоидов:
- Неэффективность проводимой комплексной консервативной терапии хронического аденоидита.
- Стойкое и не поддающееся медикаментозной коррекции ухудшение носового дыхания, значительно снижающее качество жизни ребенка и предрасполагающее к частым простудным заболеваниям.
- Развитие эпизодов обструктивного апноэ сна.
- Признаки стойкой дисфункции Евстахиевой трубы, с рецидивирующими и склонными к хронизации отитами, кондуктивной тугоухостью.
- Изменение прикуса и характерные деформации лицевого отдела черепа.
- Присоединение бронхиальной астмы.

К противопоказаниям относят также любые острые инфекции, восстановительный период после них, обострение хронических заболеваний, болезни крови, подозрение на онкопатологию, носительство дифтерии и пороки развития неба и носоглотки. При невозможности проведения операции подбираются альтернативные способы облегчения состояния ребенка.
Основные симптомы воспаления аденоидов у детей
Как проявляется воспаление аденоидов у детей? Симптомы аденоидита у детей могут быть различными и зависят от степени увеличения аденоидов, ширины носовых ходов, индивидуальных особенностей ребенка.
Различают 3 степени воспаления увеличенных гланд.
- Воспаление 1 степени имеет место, когда увеличенная миндалина перекрывает 1/4 просвета носового хода. Характеризуется такими симптомами, как незначительное ухудшение носового дыхания, которое отмечается преимущественно в ночное время.
- При 2 степени аденоидов, миндалина перекрывает 2/3 носового хода, что ведет к значительному затруднению носового дыхания не только ночью, но и днем. Ребенок храпит, рот у него постоянно приоткрытый.
- При 3 степени увеличенная миндалина полностью перекрывает носовой ход и делает дыхание носом невозможным.
 К симптомам аденоидита относят следующее:
К симптомам аденоидита относят следующее:
- затрудненное носовое дыхание, храп во сне;
- бледность и вялость, общая слабость и недомогание;
- ощущение инородного предмета в носу;
- тихий, глухой, носовой голос;
- приоткрытый рот и преобладание ротового дыхания;
- повышение температуры тела;
- длительный насморк;
- слабость, головная боль, сонливость, снижение аппетита, тошнота и другие проявления интоксикации;
- хронический кашель;
- боль в ушах, иногда — значительное ухудшение слуха.
Виды растения
К роду Мята относится около 42 вида растений и различных гибридов: японская, водная, кудрявая, перечная, кошачья, корейская. Каждый вид имеет характеристики, отличающие его от других. Некоторые виды используются в медицине, другие могут не обладать лечебными свойствами. Растения разных сортов отличаются формой листьев, оттенками цветов и периодами цветения. Каждый сорт имеет специфические потребности в выращивании и уходе.
Представители некоторых из сортов относятся к другим родам, но к одному семейству Яснотоковых. В Европе и Азии наиболее часто встречаются:
Различать сорта поможет их более подробное описание и способы применения.
Полевой вид
Культура, называемая луговой или дикорастущей мятой. С наземной части добывают до 3% эфирного масла (содержит ментол), которое применяют для усиления и улучшения аромата коктейлей, соусов, сладостей и кулинарных блюд.
В медицинских сферах эфирное масло дикой культуры используют, как обезболивающее средство. При лечении обморожения масло полевой мяты оказывает обеззараживающее и болеутоляющее действие. Дикую мяту используют для лечения заболеваний желудочно-кишечного тракта. Ментол, содержащийся в масле, используется в производстве Валокордина, зубной пасты и многих косметологических препаратов.

Полевая разновидность широко популярна в Европе и регионах Азии. Луговая мята разрастается на берегах рек и других водоемов, в болотистых местах, сырых лугах и в полях. Ухода растение не требует, кусты морозостойкие, устойчивые к вредителям и болезням.
Дикая мята может достигать до 100 см в высоту, но чаще это низкорослое растение. Стебли ветвистые, распростертые, реже — прямостоячие. Листья бывают овальной или кругловатой формы, зауженные на верхушке. Розовые или лилово-розовые цветы на цветоножках объединяются в ароматных шаровидных соцветиях. Цветет мята полевая с начала лета до середины осени. Плод созревает с августа до октября. Дикорастущая — доступна для выращивания в саду.
Душистая разновидность
Круглолистная мята — травянистое растение с сильным свежим ароматом. Другое название — душистая, из-за сильного запаха листьев и цветов.
Распространяется в Европе, Азии и средиземноморье. Выращивается как декоративное или лекарственное растение.
Растение чаще выглядит как куст 30-40 см высотой, реже стебли достигают 80-90 см. Листья насыщенного зеленого цвета, обладают сильным ароматом, небольшие, имеют кругловатую форму с зауженной верхушкой. Листовая пластинка покрыта мягким пушком.

Цветет с июля до сентября, мелкими ароматными цветками белого или светло-розового цвета, объединенными в кистевидные соцветия.
Применяется для ароматических процедур и в производстве лекарственных препаратов. Помогает в лечении острых заболеваний верхних дыхательных путей. Используется для расширения сосудов и снижения давления. Полезно для стимуляции пищеварения и устранения тошноты. Входит в состав успокоительных препаратов. Обладает болеутоляющими и охлаждающими свойствами.
Лесная мята
Душица обыкновенная — травянистое растение, растущее в Европе и Азии. Растет лесная мята на опушках в прореженных лесах, на суходоле, в лугах, в степных местностях. В сухих местах или участках с умеренной влагой. Душица обыкновенная хорошо переносит зиму, устойчива к резким сменам климата, вредителям и болезням.
Растение чаще встречается в виде кустов, высотой 40-60 см. Имеет стебли, покрытые красноватыми волосками. Листья продолговато-овальной формы, темно-зеленые у основания, светло-зеленые на верхушке. Период цветения — с июня по сентябрь. Цветки от розового до фиолетового оттенков, собраны в небольшие, приятно пахнущие соцветия.
Широко распространена в домашней медицине, используется для изготовления настоев и других лечебных препаратов. Применяется для облегчения отхаркивающего кашля. Используется как обезболивающее средство. Обладает кровоостанавливающим эффектом, мочегонным и желчегонным свойствами.

Фармакологическое действие
Секстафаг является универсальным лекарственным средством, которое производят в России. В его структуру входит несколько бактериофагов, которые представлены вирусами, питающимися за счет бактериальных клеток. Они закрепляются по поверхности оболочки и на протяжении короткого промежутка времени проникают внутрь.
Для размножения бактериофаг использует материал клетки бактерии, образуя на ее месте новый, более зрелый вирион. Разрушение бактериальной клетки происходит в течение 15-60 минут.
Бактериофаги – молекулярный наномеханизм, который предназначен для борьбы с болезнетворными микроорганизмами. Он состоит из белковой оболочки и дезоксирибонуклеиновой кислоты (ДНК). Впервые мир узнал об этом вирусе в начале 20 века. На сегодняшний день бактериофаг является превосходной альтернативой лекарственным препаратам фармакологической группы антибиотиков. Вещества оказывают щадящее воздействие на организм и способствуют уничтожению лишь патогенной микрофлоры.
Профилактика
Конечно, как говорится, самой лучшей остается та операция, которая не сделана. Что же можно сделать для профилактики развития аденоидов у ребенка?
К прогрессирующей гипертрофии миндалин, как мы уже говорили, чаще всего, приводят рецидивирующие воспалительные процессы. Кроме понятия «аденоиды», есть понятие «аденоидит», описывающее воспаление глоточной миндалины, и вот здесь есть целый ряд схем системного и местного лечения, позволяющих эффективно пресечь воспалительный процесс. Безусловно, системное лечение должно подбираться индивидуально и только лечащим врачом. Большое значение при этом принадлежит схемам местного лечения, составляющие которых должны подбираться с учетом механизмов развития болезни.
Первым этапом необходимо снять отек слизистой оболочки полости носа, который возникает как реакция на воспалительный процесс в носоглотке. С этой целью используются возрастные концентрации сосудосуживающих препаратов, которые подбирает врач в зависимости от возраста ребенка и степени выраженности отека. Через несколько минут, по достижении сосудосуживающего эффекта, применяются средства элиминационной терапии, причем интенсивность струи применяемого средства должна быть достаточной, чтобы смыть слизисто-гнойное отделяемое, покрывающее миндалину, но в то же время щадящей, чтобы раствор не попадал в слуховую трубу ребенка. После этого на чистую лимфоидную ткань носоглотки воздействуют антибактериальными, противовоспалительными препаратами местного действия или вяжущими растворами. Длительность подобного курса составляет 7–10 дней. При необходимости продолжения лечения составляющие схемы меняются.
Операция на аденоидах в Санкт-Петербурге и методы удаления аденоидов
Существует несколько способов удаления гипертрофированных миндалин:
- Традиционным методом, путем механического отрыва или отсечения гипертрофированной миндалины от ложа. Такой способ – самый травматичный, сопряжен с достаточно сильной кровопотерей и психологически тяжел для ребенка. В настоящее время удаление аденоидов у детей в Петербурге проводится более современными и щадящими методами.
- Эндоскопическим путем, в некоторых клиниках при этом применяется специальный аппарат — шейвер (или микродебридер).
- С помощью лазера. Такая хирургическая операция на аденоидах называется «Лазерная редукция аденоидов». Относится к наиболее щадящим, доступным и при этом высокорезультативным методам
Хирургическое вмешательство по удалению аденоидов у ребенка называется аденоидэктомией или аденэктомией. Ранее широко практиковали аденотомию – частичную резекцию (иссечение) вегетаций. Но такая операция была сопряжена с высоким риском быстрого рецидива, поэтому в настоящее время предпочтение отдается более радикальному подходу.
Методы диагностики
Если присутствуют вышеуказанные симптомы, необходимо показать ребенка ЛОР-врачу для обследования. Для подтверждения диагноза недостаточно стандартного осмотра носа и горла — так аденоиды не увидеть в большинстве случаев. Самым достоверным и информативным методом в настоящее время считается эндоскопическое исследование носоглотки.
Эндоскопический осмотр – это осмотр с помощью видеокамеры, с дополнительным мощным освещением и увеличением и выводом на телевизионный экран, на котором доктору и родителям ребенка будут хорошо видны не только все структуры носа, но и носоглотка с устьями слуховых труб и аденоидными вегетациями. При этом врач оценит степень их увеличения, воспаление слизистой, характер отделяемого, наличие и размер дыхательного просвета. Осмотр производится специальной детской насадкой – трубочкой менее 3-х миллиметров в диаметре, осмотр бесконтактный, абсолютно безболезненный, не требует специальной подготовки (ЛОР-врач только закапает перед осмотром сосудосуживающие капли в возрастной дозировке), не имеет противопоказаний и применяется у детей с рождения.
Очень важно, что при эндоскопическом осмотре ушей не будет пропущено такое значимое осложнение, как экссудативный отит (скопление жидкости за здоровой, не воспаленной барабанной перепонкой). Благодаря хорошему освещению и увеличению барабанная перепонка при эндоскопическом осмотре прозрачна, поэтому хорошо видна жидкость и пузырьки воздуха за ней
Тогда как при осмотре обычным способом барабанная перепонка, если она не воспалена, отражает свет фонарика и выглядит серой и непрозрачной, жидкость за ней увидеть невозможно.
Лабораторные методы диагностики
Для установления причины увеличения аденоидов, как правило, назначают развернутый анализ крови, мазок из носа на цитологию (клеточный состав отделяемого из носа), кровь на общий иммуноглобулин Е (для исключения аллергической природы или аллергического фона), кал на яйца глистов и соскоб на энтеробиоз (нередко аденоиды увеличиваются на фоне глистных поражений), возможно анализ ПЦР на вирус Эпштейна бара (при подозрении на мононуклеоз).
Причины разрастания аденоидов
Без внимания аденоидные вегетации оставлять нельзя: увеличенная и воспалённая глоточная миндалина — это постоянный источник инфекции в организме.
Привести к разрастанию аденоидов могут следующие факторы:
- частые заболевания верхних дыхательных путей (фарингит, тонзиллит и др.);
- инфекционные заболевания (ОРВИ, грипп, коклюш, корь и др.);
- склонность к аллергическим реакциям;
- наследственность;
- тяжёлое течение беременности мамы;
- неблагоприятная экологическая обстановка;
- плохие бытовые условия;
- сниженный иммунитет.
Аденоиды в здоровом состоянии не причиняют детям никакого дискомфорта. Появление симптомов свидетельствует о том, что глоточная миндалина увеличилась в размерах для борьбы с инфекцией.
Как проводится операция
Все вмешательства осуществляются внутриглоточным доступом, при помощи эндоскопического оборудования. Преимущественно используется местная анестезия. Отоларинголог аккуратно вводит в гортаноглотку эндоскоп и тщательно осматривает все отделы, оценивая размер и расположение новообразования. Затем, врач выделяет опухоль и удаляет ее с помощью микроинструментов, одновременно коагулируя сосуды.
- кисты, фибромы, нейрогенные образования удаляются путем их вылущивания вместе с капсулой;
- при тератомах, врач сначала лигирует основание опухоли, прекращая ее кровоснабжение, а далее иссекает ее, прижигая ложе;
- локальную гемангиому, увеличивающуюся в просвет органа, иссекают, с последующей диатермокоагуляцией, лазерным или криовоздействием. При больших гемангиомах, растущих вглубь тканей, используют склерозирование или окклюзию питающих ее сосудов.
Одновременно с удалением измененных тканей, выполняется коагулирование сосудов, для предупреждения кровотечений. Современные эндоскопические стойки, использующиеся в центре хирургии GMS Hospital, позволяют детально рассмотреть рельеф слизистой гортаноглотки и выполнить прицельное удаление опухоли вместе с ростковой зоной. Удаленные ткани отправляют на гистологический анализ.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Подробнее об операции
Опухоли гортаноглотки могут образовываться из самых разных тканевых структур — сосудистой, соединительной и хрящевой тканей, железистой и т. д. Бывают приобретенными и врожденными. В зависимости от структурного строения, выделяют следующе виды образований:
- фиброма, полип — соединительнотканные опухоли;
- папиллома — образуется из эпидермальных клеток;
- хондрома — имеет хрящевую структуру;
- лимфангиома, гемангиома — возникают из тканей сосудов;
- липома — образуется из жировой ткани;
- невринома — формируется из нервных стволов и окончаний;
- цилиндрома — развивается из эпителия слюнных желез;
- киста, аденома, тератома — образуются из железистого слоя слизистой;
- экстрамедуллярная плазмоцитома — полиморфно-клеточное образование с преобладанием плазмоцитов.
Также нередко встречаются смешанные виды опухолей, образующиеся из нескольких тканевых структур — фиброангиомы, нейрофибромы и т. д. Терапевтическая тактика состоит в хирургическом удалении образования. Метод вмешательства подбирается в зависимости от типа опухолей, их размеров, структурного строения, места расположения.
Аденоиды у ребенка, диагностика
Диагноз гипертрофия (увеличение) аденоидов у ребенка можно установить двумя способами:
- Первый – сделать рентгеновский снимок носоглотки в боковой проекции;
- Второй – прийти на прием к ЛОР-врачу, чтобы он сделал эндоскопическое исследование носоглотки при помощи специального гибкого эндоскопа, что понятное дело, не всегда доступно в обычной районной поликлинике, поэтому, как правило, дело заканчивается направлением ребенка на рентген.
Но и рентгеновское исследование должно назначаться не в периоде обострения, чтобы оно было по настоящему информативным.
Диагностику возможной аллергии в названных мною выше случаях проводят путем постановки кожных аллергопроб, а у детей до 5 лет путем анализа крови на специфические иммуноглобулины Е к основным ингаляционным аллергенам.
В том случае, если ребенку одновременно устанавливают диагноз гипертрофия аденоидов и аллергический ринит, то лечение должны параллельно проводить два врача: детский ЛОР и аллерголог-иммунолог, поскольку наличие у ребенка активного аллергического процесса в организме является безусловно неблагоприятным моментом в плане дальнейшего развития увеличенных аденоидов.
Как появляются аденоиды в носу?
Современные врачи склонны считать, что аденоиды у детей разрастаются по следующим причинам:
- Перенесенные ОРЗ или вирусные респираторные заболевания. Слабый иммунитет или отсутствие своевременного лечения создают предпосылки для распространения инфекции в носовые пазухи и нижние дыхательные пути. Слизистая отекает и дренаж жидкости практически прекращается. Застой лимфы в миндалине способствует ее увеличению в размерах, что еще более затрудняет циркуляцию воздуха и слизистого отделяемого. Образуется порочный круг, вызывающий аденоидит.
- Заболевания аллергической природы. В этом случае все происходит по аналогичной схеме, только отек слизистой вызывают аллергены, а не бактерии и вирусы.
Важным фактором, значительно усугубляющим течение заболевания, является наследственность. Генетически обусловленное строение и расположение носоглоточной миндалины может благоприятствовать развитию в ней воспалительных процессов.
Причины возникновения аденоидов у взрослых
В группе риска по развитию аденоидов среди взрослых людей находятся те, кто переболел гайморитом, синуситом или аллергическим ринитом (при этих заболеваниях иммунная система часто «отвечает» разрастанием аденоидной ткани), другими инфекционными и вирусными заболеваниями верхних дыхательных путей.
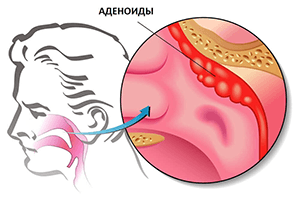
В числе других симптомы гипертрофии аденоидов медики называют наследственную предрасположенность к разрастанию носоглоточной миндалины, гормональные изменения (в частности, в период полового созревания), снижение функции щитовидной железы, ожирение, а также другие патологии эндокринной системы.
Лечение заболевания
 Способ терапии заболевания выбирается исходя из нескольких критериев: в зависимости от степени выраженности патологии, длительности течения заболевания, возраста и общего состояния здоровья ребенка, имеющихся осложнений и т.д. В большей степени лечение будет зависеть не от размеров аденоидов, а от степени выраженности осложнений заболевания.
Способ терапии заболевания выбирается исходя из нескольких критериев: в зависимости от степени выраженности патологии, длительности течения заболевания, возраста и общего состояния здоровья ребенка, имеющихся осложнений и т.д. В большей степени лечение будет зависеть не от размеров аденоидов, а от степени выраженности осложнений заболевания.
При начальной степени заболевания и незначительных нарушениях дыхания, при отсутствии других патологических симптомов может применяться консервативная терапия. Она включает противовоспалительное лечение, местное использование капель и мазей, физиопроцедуры, дыхательную гимнастику, промывания носа, прием антигистаминных, иммуномодулирующих препаратов и т.д.
Аденоиды 2-3 степени, которые привели к значительным нарушениям дыхания, а также при прогрессировании патологии и неэффективности консервативной терапии проводится удаление аденоидов — аденотомия. Она выполняется под общим обезболиванием у маленьких детей и под местной анестезией у детей старшего возраста. Операция может выполняться классическим или эндоскопическим способом, а также с помощью лазера или радиочастотного метода.
Более 5% детей до 10 лет имеют аденоиды и страдают от осложнений болезни. При наличии симптомов заболевания обращайтесь в многопрофильные центры «Гайде», которые предоставляют широкий спектр лечебных и диагностических услуг в области оториноларингологии. Если у ребенка постоянно открыт рот, либо он дышит преимущественно ртом, у него хронический насморк, то обязательно обратитесь за консультацией к оториноларингологу.
При своевременно начатом лечении можно избежать осложнений болезни и будет достаточно провести консервативное лечение. В медицинских центрах «Гайде» диагностику и лечение проводят только высококвалифицированные специалисты, с огромным опытом работы, которые смогут поставить правильный диагноз и назначить эффективное лечение аденоидов для каждого случая индивидуально. Записаться на консультацию можно по телефонам центра или оставив заявку на сайте.
Причины и факторы риска
Среди причин появления аденоидита и факторов риска можно выделить:
-
предрасположенность к частым простудным заболеваниям;
-
частое переохлаждение организма;
-
сниженный иммунный статус;
-
частые обострения хронических заболеваний;
-
частый контакт с другими больными (пребывание в инфекционном стационаре);
-
недостаток витаминов и других полезных микронутриентов в рационе питания;
-
индивидуальные особенности анатомического строения.
В особой группе риска находятся дети, склонные к аллергическим реакциям. Аденоидные вегетации прогрессируют при постоянном отеке тканей и слизистых оболочек. А при вторичном присоединении патогенной флоры ребенок вероятнее всего заболевает аденоидитом.
У детей в период полового созревания причины заболевания связаны с анатомическими особенностями верхних дыхательных путей и не полностью сформированной иммунной системой.
Осложнения заболевания
Прежде всего, аденоиды негативно влияют на механизм дыхания. Для человека привычно дышать через нос, так происходит полный и качественный воздухообмен в организме. Дыхание через рот создает, хотя и небольшую, но хроническую нехватку кислорода в организме, а также приводит к ряду других нарушений в состоянии здоровья. Дети с аденоидами чаще болеют вирусными и респираторными заболеваниями, воспалениями носа, уха и горла. Для ребенка характерна повышенная утомляемость, нарушения аппетита и частые головные боли.
Постоянное ротовое дыхание приводит ко многим нарушениям в организме:
- Гипоксия мозга, вызванная кислородной недостаточностью. Из-за этого может возникнуть отставание в умственном и физическом развитии, деформация грудной клетки.
- Изменения формы черепа и лица. Постоянно открытый рот приводит к деформации лицевого черепа и нижней челюсти, твердого неба. Лицо приобретает характерные для аденоидов черты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Беспункционное лечение – это промывание носа при гайморите по Проэтцу или более знакомое название метода – «кукушка». При процедуре происходит перемещение жидкости, процедура не требует обезболивания, она почти безболезненная. Нередко «кукушку» сочетают с лазерной терапией, чтобы одновременно удалить гной из полости и подавлять воспаление. Используется при легкой тяжести состояния, если нет нарушений в области соустий. В ходе процедуры пациент лежит на спине, в носовых ходах располагаются катетеры: в один заливают раствор, второй откачивает содержимое носоглотки. Для лечения необходимо провести серию процедур – до 5-7 сеансов.
Другой вариант терапии – использование синус-катетера ЯМИК для устранения скоплений гноя за счет изменения давления с отрицательного на положительное. Процедуру проводят под местным обезболиванием, она длится до 20 минут. Курс лечения включает 8-10 процедур, на фоне терапии усиливается отток гноя, зачастую его сочетают с приемом антибиотиков – местно или системно.
Дополнительно применяют физиотерапию (УВЧ, лазер, УФО), лекарственные препараты (капли, таблетки или спреи), фитотерапию. Все они имеют свои противопоказания, которые нужно исключить перед началом терапии.
Причины аденовирусной инфекции
Аденовирусы распространяются воздушно-капельным путем, то есть заразиться можно, если кто-то по соседству чихает или кашляет. При этом картина заболевания у носителя инфекции не обязательно должна быть выраженной, заболевание может протекать и в смазанной форме. При этом аденовирус может выделяться в течение двух недель с момента начала болезни.
Другой путь распространения аденовирусной инфекции – фекально-оральный. Этот механизм заражения типичен для детей, которые не могут самостоятельно следить за личной гигиеной и чистотой рук. С фекалиями аденовирусы выделяются в течение полутора месяцев.
Возможен также и бытовой путь, когда аденовирусы переносятся посредством предметов быта.
Воротами, через которые инфекция попадает в организм, является слизистая
верхних дыхательных путей, также возможно проникновение через конъюнктиву —
прозрачную слизистую оболочку глаза. Аденовирус поражает клетки слизистой,
размножается в них, откуда попадает в кровь и разносится по всему
организму.
Диагностика заболевания
При появлении симптомов постоянного нарушения носового дыхания необходима консультация оториноларинголога. Выявить заболевания и определить степень его развития можно в процессе физикального осмотра и инструментальных исследований.
- Пальпация. Врач ощупывает носовые ходы и определяет степень выраженности патологии.
- Фарингоскопия – осмотр органов носоглотки с помощью специального ЛОР-оборудования шпателя, лобного рефлектора, гортанного и носоглоточного зеркала и др.
- Передняя и задняя риноскопия – осмотр носовых ходов визуально и с помощью зеркал.
- Эндоскопия – исследование носовых ходов с помощью эндоскопа.
- Рентгенография – это эффективный способ определить степень развития патологии и размеры аденоидов.
- Аудиометрия – исследование слуха у ребенка и др.


