Боль в тазобедренном суставе: что делать и к кому обращаться?
Содержание:
- Ишиофеморальный импинджмент синдром
- 2.Причины боли в ногах
- Причины боли в ягодице
- Острый и хронический миозит
- Симптомы и диагностика
- Вопросы по теме
- Эпидемиология/Этиология
- Лечение неврита локтевого нерва
- Лечение
- Корригирующие действия
- Как диагностируют синдром грушевидной мышцы
- Как лечить боль в ягодице?
- Клинически значимая анатомия
- Техника выполнения лечебной блокады
- Когда в период реабилитации нужно обратиться к врачу
Ишиофеморальный импинджмент синдром
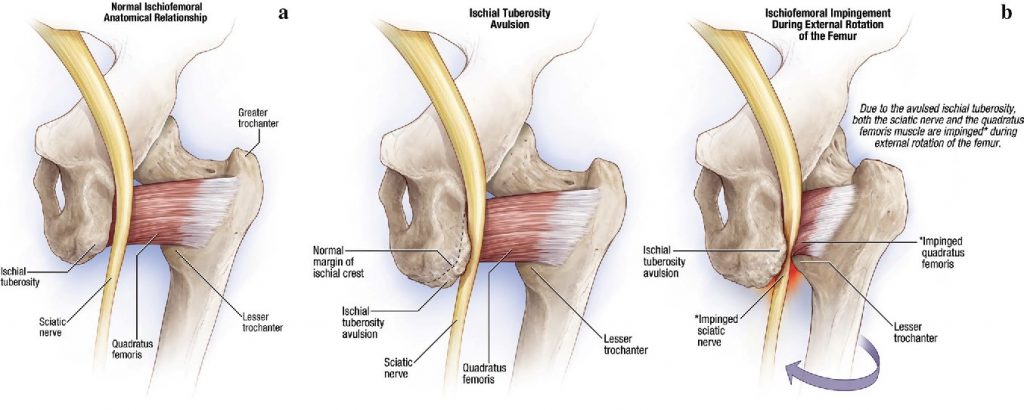
После операций на тазобедренном суставе, особенно после тотального эндопротезирования тазобедренного сустава, некоторые пациенты жалуются на боль в задней части ноги и глубокую боль в ягодице, особенно при разгибании и приведении бедра. Ишиофеморальная боль является редкой причиной боли в тазобедренном суставе, впервые описанной у трех пациентов после тотального эндопротезирования тазобедренного сустава и проксимальной остеотомии бедренной кости.
Ишиофеморальное пространство — это очень небольшое пространство, граничащее с седалищным бугром и малым вертелом. Напряженность и воспаление квадратной мышцы бедра (например, при бурсите) могут вызвать сужение этого пространства и воздействие на ноцицептивные структуры этой области. В одном исследовании (Gollwitzer, 2017) было установлено, что симптомы связаны с уменьшением расстояния между костными краями седалищной и бедренной костей, измеренного с помощью последовательностей аксиальной магнитно-резонансной томографии (МРТ).
Симптомы:
- Глубоко локализующаяся боль в ягодице иногда иррадиирующая в колено.
- При беге короткие шаги менее болезненные, чем длинные. Это связано с сужением ишиофеморального пространства при разгибании и приведении бедра вследствие увеличения длины шага.
- Боль фасеточного типа на уровне L3-4 или L4-5, которую можно спутать проблемой поясницы. Боль в пояснице может быть связана уменьшением разгибания бедра.
- Боль из-за от ишиофеморального импинджмент-синдрома усиливается при терминальном (в конце амплитуды) разгибании и приведении бедра.
- Болезненность при пальпации седалищной кости во время выполнения пассивного провокационного движения.
- Ощущение щелчка, хруста или блокирования тазобедренного сустава при ходьбе с большим шагом, вызванное тем, что малый вертел с силой огибает седалищную кость.
Результаты физического обследования не являются окончательными в отношении диагноза ишиофеморального импинджмент-синдрома. Комбинация пассивного разгибания, приведения и наружной ротации бедра используется для провоцирования симптомов.
Тест на ходьбу длинным шагом (ходьба большими шагами) имеет чувствительность 92% и специфичность 82%.
2.Причины боли в ногах
Есть несколько категории проблем, которые могут вызвать боль в ногах, дискомфорт и другие вышеперечисленные симптомы. Попробуем разобраться подробнее.
Во-первых, дело может быть в проблемах с кожей ног. Симптомы и вызывающие их заболевания могут быть такими:
- Если во время ходьбы возникает ощущение, что вы ходите по камням, гальке – дело может быть в подошвенных бородавках в нижней части ноги;
- Участки плотной и жесткой кожи на пятках могут появляться из-за мозолей, волдырей на коже или нагрубания кожи из-за неудобной обуви, ходьбы босиком;
- Покраснение, шелушение кожи, жжение и зуд между пальцами ног или на нижней части ноги – признаки грибка стопы (микоза). Еще одна возможная причина — дерматит из-за обуви, которую вы носите;
- Краснота, опухлость и болезненность кожи вокруг ногтя могут быть симптомами вросшего ногтя или инфекции в области ногтей (паронихия);
- Краснота, опухоль ступней, боль в ступнях при ходьбе или при ощупывании – признаки возможной бактериальной инфекции. Заразиться можно в общественных душевых, бассейнах и других похожих учреждениях.
Суставы пальцев ног – очень уязвимый участок. И именно с суставами пальцев ног бывает больше проблем, чем с любыми другими суставами в теле.
- Боль в суставе большого пальца ноги, покраснение, отек и повышенная чувствительность, которая внезапно появляется в суставе большого пальца ноги, может быть вызвана подагрой. Такие же симптомы могут появляться из-за инфекции;
- Если у вас есть опухоль или шишка у основания большого пальца, это может быть бурсит большого пальца стопы;
- Шишка на внешней стороне мизинца может быть из-за бурсита;
- Боль в суставах пальцев ног, скованность и отек – общие симптомы бурсита, артрита, волчанки или подагры.
Боль в ноге может появляться в передней части ступни или в пятке.
- Острая боль в нижней части пятки может быть вызвана подошвенным фасцитом;
- Боль в задней части пятки или в лодыжке – симптомы тендопатии ахиллесова сухожилия, или как его еще называют – ахиллесова тендинита;
- Боль, которая усиливается до или после тренировок, но уменьшается во время физических упражнений, может быть вызвана переломом кости в ноге (как правило, плюсневой кости);
- Небольшие костные наросты под пяточной костью, вызывающие боль в пятке, могут быть пяточной шпорой;
- Боль в средней части стопы появляется из-за плоскостопия;
- Боль в пятке в задней части или шишка в этой области – симптом одного из видов бурсита.
Многие заболевания могут влиять на нервы стопы, вызывая боль в ступне, онемение, покалывание и жжение.
- Боль в ступне, жжение, покалывание или онемение между пальцами ног, особенно между третьим и четвертым пальцем, и те же ощущения в передней части стопы могут появляться из-за опухоли или утолщения нерва в передней части стопы;
- Боль, онемение или покалывание, которое начинается в спине или ягодицах и двигается вниз по ноге, может быть вызвана пояснично-крестцовым радикулитом из-за защемления нерва;
- Слабость и боль в голеностопном суставе, которая часто сопровождается онемением, могут начаться из-за защемления нерва в лодыжке (тарзальный туннельный синдром) или ишиаза;
- Жжение в ногах, онемение и потеря чувствительности появляются из-за плохой циркуляции крови. С этой проблемой чаще сталкиваются люди с диабетом или заболеваниями периферических артерий.
Как вы видите, причины боли в ногах, боли в ступнях, лодыжках, пальцах ног, а также причины других дискомфортных ощущений в ногах могут быть самыми разными. Поэтому при появлении таких симптомов, как боль в ногах, отеки ног, судороги в ногах, чувство жжения, онемения, покалывания в ногах и пальцах ног, бледность или посинение ног, нужно обратиться к хорошему врачу. Специалист поможет установить причину неприятных ощущений в ногах и подскажет, как с ними справиться.
Причины боли в ягодице
Боль может возникать в самой ягодичной мышце или отдавать в эту область по нервным окончаниям от других органов. Рассмотрим основные причины, по которым могут появляться болевые ощущения:
Остеохондроз
Остеохондроз нижних отделов позвоночника может проявляться ноющими болями в ягодице, которые усиливаются при физических упражнениях. Неприятные ощущения могут появляться при вставании.
Сопровождается такое состояние дискомфортом в копчике, ограничением движений тазобедренного сустава, чувством покалывания в области бедра.
Артрит
Характерным симптомом при этом воспалительном заболевании считается боль внутри ягодицы при ходьбе. Больные отмечают также скованность движений в суставе по утрам.
Артроз
Дегенеративное разрушение тканей сустава значительно ухудшает его функцию и проявляется болью, которая отдает в ягодицу, пах и бедро. Болезненные ощущения беспокоят сначала при физической нагрузке, затем становятся интенсивнее и приобретают постоянный характер.
Позвоночная грыжа
При грыже межпозвонковых дисков боли достаточно сильные и острые. Первоначальная их локализация – поясница, а затем дискомфорт может появиться в ягодице. Как правило, боль односторонняя и может перемещаться на заднюю поверхность бедра.
Подкожные воспаления
Флегмоны и абсцессы вызывают сильные боли в воспаленной ягодице. Кроме того, проблема сопровождается другими неприятными симптомами – локальной припухлостью, повышением температуры. Пациент не может сидеть на пораженной стороне и отмечает нарушение общего самочувствия.
Остеомиелит
Воспалительные, и особенно гнойные, процессы костной ткани вызывают болевые ощущения в ягодице. Как правило, это поражение бедра или подвздошной кости. Боль при этом очень резкая и сильная, возможно ограничение движений пациента.
Подобные состояния сопровождаются нарушением общего самочувствия – сильно повышенной температурой, слабостью, головной болью, тошнотой.
Фурункул
Гнойно-воспалительный процесс заметен невооруженным взглядом в виде возвышенности, напоминающей прыщик. Прилегающая область воспалена, болезненна и покрасневшая. Степень боли в ягодице зависит от размеров фурункула.
Механические повреждения
Часто возникает боль после укола. Она считается нормальной, если проходит самостоятельно и достаточно быстро. Допускается боль при введении некоторых групп препаратов (антибиотики, витамины).
Длительные болевые ощущения могут быть вызваны патологическим процессом (появление абсцесса, гематомы, шишки, поражением нервов).
Заболевания копчика или прямой кишки
Боль проявляется не в области мышцы, а между ягодицами. Вызвать ее может травма, гинекологические проблемы, воспалительные или обменные процессы в суставе, перенесенные операции, нарушения работы кишечника, патологии костей, нервов или в области проктологии.
Боль непосредственно в мышцах
Сами ягодичные мышцы могут болеть из-за повышенной физической активности, психоэмоциональных переживаний, искривлений позвоночника. Поражения мышц и боли могут быть спровоцированы инфекцией, переохлаждением или травмами. Частой причиной также выступает фибромиалгия, происхождение которой точно неизвестно.
Ортопедические проблемы
Все кости и мышцы скелета функционально тесно связаны. Нарушения в одном месте могут вызывать симптомы в другом. Дискомфорт в ягодицах может появиться как результат плоскостопия, плохой осанки, асимметрии таза или строения стопы.
Травмы
Падения и удары в области ягодиц приводят к ушибу мягких тканей. Боль возникает при сидении, ручном нажатии. Видна подкожная гематома. Более серьезные травмы (вывихи, переломы) сопровождаются сильными болями и полными ограничениями в движении суставов. В таких случаях боль сохраняется и не стихает до хирургического вмешательства, а степень их выраженности очень высокая.
Синдром длительного сдавливания
При длительном сидении сосуды в ягодице сдавливаются, при этом нарушается питание нервов. Такое состояние легко корректируется изменением положения и тела и легкими физическими упражнениями.
Опухоли
Дискомфорт, который беспокоит постоянно и плохо купируется лекарственными препаратами, требует более тщательного обследования. Иногда причиной становятся злокачественные образования, которые могут образоваться в кости, крови, предстательной железе.
При злокачественном течении заболевания наблюдается сильное увеличение лимфоузлов. Беременность. На поздних сроках беременности мышцы ягодицы испытывают сильное перенапряжение и могут болеть. Кроме того, большая матка сдавливает сосуды и нервные окончания, что также приводит к ощущению покалывания или онемения.
Острый и хронический миозит
Интенсивность воспаления в мышцах и симптомы могут нарастать с разной скоростью, в зависимости от этого выделяют две формы заболевания:
- Острый миозит. Проявления нарастают в течение короткого времени. Такая картина наиболее характерна для травм, острых инфекционных заболеваний.
- Хронический миозит. Проявления нарастают медленно, в течение недель, месяцев. Так часто происходит, если патологические изменения в мышцах связаны с системными воспалительными заболеваниями.
Только четкое понимание причины миозита позволяет назначить наиболее эффективное лечение. Посетите врача и пройдите обследование. Записаться на прием к доктору в отделении неврологии Международной клиники Медика24 можно по телефону: +7 (495) 230-00-01
Некоторые разновидности миозита довольно быстро проходят самостоятельно и даже не требуют специального лечения. Другие бывают вызваны серьезными причинами, прогрессируют со временем, с их симптомами не всегда удается справиться, даже применяя сильные медикаментозные препараты.
Кроме того, под клиникой миозита могут скрываться другие заболевания, иногда более серьезные
Поэтому для врача важно разобраться, чем обусловлены жалобы пациента, который пришел к нему на прием. Это помогает назначить наиболее эффективное лечение миозита
Симптомы и диагностика
Болевые проявления бывают острыми и тупыми, периодическими, кратковременными и постоянными, давящими и распирающими, ноющими и дергающими. Возможна зависимость ощущений от положения тела, физической нагрузки и даже погоды.
В зависимости от причинного фактора могут развиваться и иные симптомы. Так, при ишиасе изменяется окраска кожных покровов, появляется отечность, ограниченность движений. Синдром грушевидной мышцы характеризуется распространением ноющих, мозжащих, тянущих болей по задней поверхности бедра, усилением проявлений после длительного сидения, в начале движения и уменьшением в положениях сидя с разведенными коленями, лежа и др. Также у больных отмечаются небольшие сфинктерные нарушения – пауза перед мочеиспусканием, перемежающаяся хромота из-за сдавления ягодичной артерии.
Эффективное лечение болей в ягодице возможно только при условии правильной постановки диагноза. К основным диагностическим методам относятся:
- опрос и осмотр пациента, прощупывание пораженного участка;
- рефлексологические и функциональные тесты;
- лабораторные анализы;
- инструментальные исследования (такая диагностика при синдроме грушевидной мышцы затруднена из-за глубокого залегания последней).
Вопросы по теме
Можно ли принимать стимбифид постоянно?
Да, можно принимать длительно.
Можно ли применять стимбифид во время кормления грудью?
Формально стимбифид противопоказан и при беременности, и при кормлении грудью. Смотрите инструкцию по применению.
Какой состав препарата? В том числе с вспомогательными веществами?
Стимбифид Плюс состоит из двух компонентов – пребиотического и метабиотического
Узконаправленный пребиотический компонент – природные фруктоолигосахариды (ФОС) и фруктополисахариды (ФПС) с оптимизированным соотношением коротких (GFn, n = 2-8) и длинных (GFn, n = 2-60) цепочек, что обеспечивает снабжение бифидобактерий эксклюзивным питанием по всей длине толстой кишки
Метабиотический компонент – лактат кальция. Является мощным стимулятором роста и размножения нормобиоты
Здравствуйте. Можно ли принимать ваш препарат вместе с MgB6, а также при ГЭРБ?
Здравствуйте! Можно. Здоровья Вам!
Здравствуйте. Можно ли ваш продукт при остром гастрите?
Здравствуйте!
Не только можно, но и нужно!
Здоровья Вам!
Эпидемиология/Этиология
Согласно Boyajian-O’ Neill L.A. и соавт. существует два вида синдрома грушевидной мышцы – первичный и вторичный.
Первичный СГМ
Первичный СГМ имеет анатомическую причину, вариации которой могут быть представлены разделенной грушевидной мышцей, разделенным седалищным нервом или аномальным путем седалищного нерва. Среди пациентов с СГМ меньше 15% случаев обусловлены первичными причинами. В настоящее время не существует принятых значений распространенности аномалии и мало доказательств в поддержку того, приводит ли аномалия седалищного нерва к появлению СГМ или других типов ишиаса. Эти наблюдения предполагают, что грушевидная мышца и аномалии седалищного нерва могут быть не настолько значимыми для формирования патофизиологии СГМ, как это считалось раньше.
Вторичный СГМ
Вторичный СГМ возникает в результате отягчающего фактора, включая макро- или микротравму, эффект длительного накопления ишемии и существования локальной ишемии.
- СГМ наиболее часто (50% всех случаев) возникает из-за макротравмы ягодиц, что ведет к воспалению мягких тканей, мышечному спазму или комбинации этих факторов, что в итоге приводит к сдавлению нерва.
- Мышечные спазмы грушевидной мышцы чаще всего вызваны прямой травмой, послеоперационным повреждением, патологиями или чрезмерной нагрузкой на поясничный отдел и/или крестцово-подвздошный сустав.
- СГМ также может быть вызван укорочением мышц из-за измененной биомеханики нижней конечности и пояснично-крестцового отдела. Это может привести к сдавливанию или раздражению седалищного нерва. Когда существует дисфункция грушевидной мышцы, это может вызвать различные симптомы в зоне иннервации седалищного нерва, включая боль в ягодичной области и/или по задней поверхности бедра, голени и латеральной поверхности стопы. Микротравма может появиться из-за чрезмерного использования грушевидной мышцы, например, ходьба или бег на дальние расстояния или прямая компрессия.
Этиология СГМ
| Травма крестцово-подвздошной и/или ягодичной области | Предрасполагающие анатомические варианты |
| Миофасциальные триггерные точки (про МФТТ читайте здесь) | Гипертрофия и спазм грушевидной мышцы |
| Последствия ламинэктомии | Абсцесс, гематома, миозит |
| Бурсит грушевидной мышцы | Новообразования в области подгрушевидного отверстия |
| Колоректальная карцинома | Невринома седалищного нерва |
| Липома толстой кишки | Осложнения внутримышечных инъекций |
| Бедренные гвозди | Оссифицирующий миозит грушевидной мышцы |
| Синдром Клиппеля-Треноне |
Другие причинные факторы – это анатомические вариации строения седалищного
нерва, анатомические изменения или гипертрофия грушевидной мышцы, повторяющиеся
травмы, крестцово-подвздошный артрит и эндопротезирование тазобедренного
сустава. Палец Мортона также может предрасположить к развитию СГМ.
В наибольшей степени возникновению СГМ подвержены лыжники, водители,
теннисисты и байкеры, передвигающиеся на дальние расстояния.
Tonley JC придерживался другого мнения относительно причин СГМ. Он пишет: «Грушевидная мышца может функционировать в удлиненном положении или при высоких эксцентрических нагрузках во время функциональных занятий, вторичных по отношению к слабым мышцам-агонистам. Например, если бедро чрезмерно отведено и ротировано вовнутрь во время выполнения упражнений с весом, большая часть эксцентрической нагрузки может быть перенесена на грушевидную мышцу из-за слабости большой ягодичной мышцы и/или средней ягодичной мышцы. Постоянная нагрузка на грушевидную мышцу из-за чрезмерного удлинения и эксцентрической работы может привести к сдавливанию или раздражению седалищного нерва».
Лечение неврита локтевого нерва
Лечение локтевого неврита проводят по нескольким направлениям:
- Если заболевание вызвано бактериальной инфекцией, назначают антибиотики, если вирусами – противовирусные препараты.
- Если в основе лежат сосудистые нарушения (нерв не получает достаточного количества кислорода и питательных веществ из-за нарушения кровотока), применяют сосудорасширяющие средства.
- Если неврит связан с травмой, нужно разгрузить пораженную руку. Для этого применяют специальные шины.
- Для борьбы с болью и воспалением невролог назначает препараты из группы нестероидных противовоспалительных средств (диклофенак, ибупрофен).
- Для уменьшения отека нерва назначают мочегонные: диакарб, фуросемид.
- Физиотерапевтические процедуры обычно назначают к концу второй недели заболевания. Применяют импульсные токи, УВЧ, ультрафонофорез с гидрокортизоном, электрофорез с новокаином.
Наилучший результат получают, если лечение начато на ранних стадиях, как только появились первые симптомы. Если, несмотря на проводимую терапию, спустя 1-2 месяца не наступает улучшений, невролог может поставить вопрос о хирургической операции.
При возникновении первых симптомов не тяните с визитом к врачу. Чем раньше начато лечение, тем лучшего результата удается добиться. Запишитесь на консультацию к неврологу сейчас. В медицинском центре Международная клиника Медика24 это можно сделать в любое время суток по телефону +7 (495) 230-00-01.
Локтевой нерв имеет смешанное строение: в его состав входят двигательные, чувствительные, вегетативные (отвечающие за регуляцию кровообращения, работы потовых и сальных желез, других функций) волокна. Он выполняет следующие функции:
- Сгибание кисти.
- Сгибание мизинца и безымянного, отчасти среднего пальца.
- Разведение и сведение пальцев.
- Приведение большого пальца.
- Чувствительность внутренней (локтевой) части кисти, мизинца, отчасти безымянного пальца, иногда – среднего пальца.
Соответственно, при неврите локтевого нерва симптомы связаны с нарушением этих функций. Их может выявить и правильно оценить врач во время неврологического осмотра.
Лечение
Лечение зависит прежде всего от характера заболевания, провоцирующего боль в крестце. Если это перелом, основной упор делается на соединение костей и способствование их сращиванию. При воспалительных заболеваниях вен применяется противовоспалительная терапия. В качестве дополнительных препаратов врачи могут назначать обезболивающие, новокаиновые блокады (поскольку иногда боль в крестце доставляет большой дискомфорт, вызывает судороги и мешает нормальной жизнедеятельности и работе). Дополнить основное лечение может массаж, физиотерапевтические процедуры или иглоукалывание. Они помогают восстановить правильное расположение органов малого таза, снизить мышечное напряжение, восстановить кровоток и отток лимфы.
Корригирующие действия
Корригирующие действия включают в себя ограничение длительности нахождения в положении сидя — не более двадцати минут, использование округлого мягкого валика, с отверстием, располагающимся на пораженной стороне строго под бугристостью седалищной кости, а также необходимо подкладывание подушечки между коленями во время сна.
Пациенты с областью повышенной раздражительности в виде боли в большой ягодичной мышце должны выполнять упражнения, которые направлены на растяжение мышцы. Польза и эффект от этих упражнений увеличится, если дополнить их постизометрической релаксацией. Больной сможет убедиться в постепенном увеличении объема движения с каждым этапом лечения до тех пор, пока он не сможет прижимать без ощущения боли бедро к грудной клетке, а колено — к подмышечной области. При растягивании большой ягодичной мышцы усиливается сокращение её антагонистов — подвздошно-поясничной мышцы и прямой мышцы живота.
Рекомендованы лечебные упражнения с теннисным мячом, который кладут на твердую поверхность и больной ложится на него, для того, чтобы вызвать ишемическую компрессию триггерных точек.
При наклонах больные должны всегда сгибаться не в талии, а в коленных суставах, что позволяет защитить спину. При таком наклоне снижается давление на межпозвоночные диски, а также уменьшается нагрузка на околопозвоночные мышцы, на квадратную мышцу поясницы и мышцы — сгибатели голени. Но при подъеме, который обусловлен сгибанием в коленных суставах, происходит усиление нагрузки на большую ягодичную мышцу. Соответственно, если поражения в большой ягодичной мышце затрудняют движение и вызывают боль, то при подъеме по ступенькам и вставании с кресла необходимо положить одну руку на бедро, чтобы уменьшить нагрузку на мышцу.
Такие стили плавания, как брасс и кроль, способствуют усилению симптомов болевых точек в большой ягодичной мышце, несмотря на то, что плавание и считается очень полезным занятием. Плавать следует на спине или на боку.
Как диагностируют синдром грушевидной мышцы
Диагноз выставляет травматолог, реже – хирург или невропатолог, на основании характерных жалоб пациента и данных анамнеза заболевания, учитывая результаты объективного обследования (осмотра, пальпации пораженной области).
О наличии этой патологии свидетельствует большое количество симптомов:
- боль при прощупывании места прикрепления мышцы – верхнемедиальной (верхневнутренней) поверхности большого вертела;
- боль при пассивном приведении бедра с внутренним его вращением;
- боль в области ягодицы и задней части нижней конечности при легком поколачивании пораженной ягодицы;
- сокращение мышц ягодицы при пальпации остистых отростков нижних поясничных или верхних крестцовых позвонков, постукивании по ним;
- болезненность при прощупывании икроножной и камбаловидной мышц.

Казиева Аминат Зиявовна
Врач-невролог
Ростовский государственный медицинский университет
Стаж с 2012 года
В сомнительных случаях для проведения дифференциальной диагностики врач может рекомендовать больному сделать электронейромиографию, КТ или МРТ.
Как лечить боль в ягодице?
Для того, что бы определиться с лечением, нужно сперва выяснить причину боли в ягодице. Для этого собирается анамнез, проводится осмотр и дополнительное исследование. Проводится ультразвуковая диагностика поясничного отдела позвоночника и тазобедренного сустава, оценивается состояние сосудов и мягких тканей ягодицы. При необходимости проводится компьютерная томография или магнитно-резонансная томография.
В случае, когда боль в ягодице вызвана заболеваниями поясничного отдела позвоночника, проводится соответствующее лечение. Для этого в медицинском центре «Меднеан» используется мануальная терапия, позволяющая устранять смещение позвонков и функциональные блоки в межпозвонковых суставах, проводить декомпрессию межпозвонковых дисков для уменьшения грыжы. Также используется физиотерапия в виде различных процедур, которые способны уменьшать воспалительный процесс нервных корешков и седалищного нерва, обезболивать и возобновлять их функции.
При наличии спазма грушевидной мышцы проводится расслабляющая терапия с помощью специальных токов электротерапии и высокотоновой терапии. Также проводится ультразвуковая терапия для уменьшения отека и воспалительного процесса, расслабления и улучшения микроциркуляции в тканях.
Для лечения коксартроза, при котором также болит ягодица, в центре «Меднеан» проводится процедура ударно-волновой терапии для возобновления подвижности в суставе, обезболивания и разрушения патологических отложений солей кальция. Также используется магнитотерапия, электротерапия, ультразвуковая терапия, активная и пассивная кинезотерапия и много других процедур. Особенно следует отметить лазеротерапию, которая отлично устраняет боль и имеет сильное стимулирующее влияние. Стимуляция лазером приводит к усилению регенерации хрящевой ткани, что приводит к приостановлению прогрессирования коксартроза и улучшает самочувствие больного.
При наличии инфекционного поражения костей или мягких тканей, а также сосудистых нарушений или опухолей, проводится соответствующее лечение в специализированных отделениях.
Обращайтесь в медицинский центр «Меднеан» для выяснения причин, вызывающих боль в ягодице, а также для эффективного и безопасного лечения!
Клинически значимая анатомия
Грушевидная мышца начинается от тазовой поверхности крестцовых сегментов
S2-S4, латеральнее
передних крестцовых отверстий, крестцово-подвздошного сустава (верхний край
большой седалищной вырезки), передней крестцово-подвздошной связки и иногда
передней поверхности крестцово-бугорной связки. Она проходит через большую
седалищную вырезку и прикрепляется к большому вертелу бедренной кости. Грушевидная
мышца участвует в наружной ротации, отведении и частично экстензии бедра.
Седалищный нерв обычно выходит из таза ниже брюшка мышцы, однако может существовать множество врожденных вариаций. Взаимосвязь между грушевидной мышцей и седалищным нервом была классифицирована Beaton и Anson с помощью системы классификации, состоящей из шести категорий (Beaton и Anson, 1938 г.). Аномальные отношения обозначаются буквами B, C, D, E, F. К типу «А» относятся нормальные отношения между грушевидной мышцей и седалищным нервом.
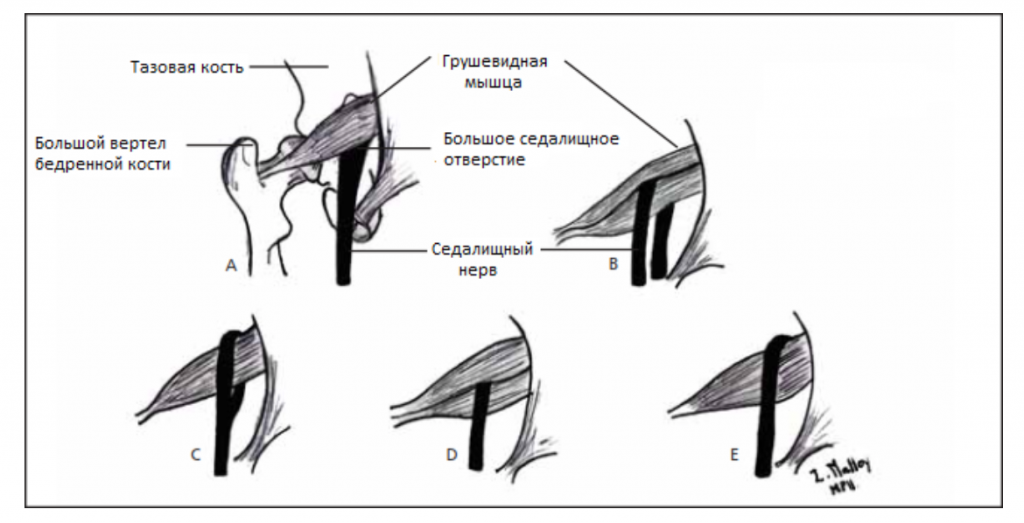
Вариации взаимосвязи седалищного нерва и грушевидной мышцы, показанные
на рисунке выше:
(А) Седалищный нерв выходит из большого седалищного отверстия вдоль внутренней поверхности грушевидной мышцы.
Седалищный нерв расщепляется при прохождении через грушевидную мышцу
(B) ниже или
(С) выше;
(D) весь седалищный нерв проходит через брюшко мышцы;
(Е) Седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы. Нерв может также делиться проксимально, где нерв или деление нерва могут проходить через брюшко мышцы, через ее сухожилия или между частью врожденно раздвоенной мышцы.
Техника выполнения лечебной блокады
Чтобы избежать развития побочных эффектов или осложнений процедуры, хирурги или травматологи, которые ее проводят, придерживаются следующего алгоритма действий:
1. Больной находится на кушетке в положении лежа на животе или здоровом боку с немного согнутыми в коленных суставах нижними конечностями.
2. Врач обрабатывает кожу ягодицы раствором антисептика и обозначает точку, в которой будет осуществлен прокол кожи. Она находится в середине треугольника, вершинами его являются седалищный бугор, задневерхняя ость подвздошной кости и вершина большого вертела бедренной кости.
3. В заданную точку врач вводит длинную тонкую иглу на глубину 6-8 см, по мере ее продвижения постепенно пропитывает кожу, подкожную жировую клетчатку и мышцы раствором анестетика. Когда игла упирается в крестцово-остистую связку, локализованную под грушевидной мышцей, специалист чувствует сопротивление тканей. Он частично, на 1-2-3 см, вынимает иглу и, немного меняя угол ее наклона, медленно вводит раствор анестетика, глюкокортикоида или коктейль из этих препаратов.
4. Когда вся доза препарата введена, иглу вынимают, повторно обрабатывают место прокола антисептиком и заклеивают его пластырем.
Нет необходимости проводить инъекции курсом, нет и официальных рекомендаций о том, сколько раз их проводить. Процедуру делают однократно, затем оценивают эффект, сохраняющийся после введения гормона до 4-6 недель. В связи с длинным перечнем побочных эффектов и осложнений терапии глюкокортикоидами, слишком часто их применять не рекомендуется. Слабый эффект от инъекции или необходимость использовать этот вид лечения много раз подряд – признаки того, что патология имеет вторичную природу, что в первую очередь лечить следует основное заболевания.
Когда в период реабилитации нужно обратиться к врачу
Немедленно обращайтесь к врачу, если появились такие симптомы:
- боль в спине, которая не утихает, усиливается;
- жжение в районе поврежденного диска;
- нарушение мочеиспускания;
- боль в животе, руках, ногах;
- онемение рук, ног;
- жар;
- спазм, напряженность мышц спины;
- слишком сильный отек в районе больного диска;
- сукровица, которая сочится из швов.
Эти симптомы говорят об осложнениях, которые могут быть следствием попадания в рану инфекции, гнойного воспаления, начала патологического сужение (стеноз) позвоночного канала, когда костные/хрящевые структуры задевают нервные корешки, и других осложнений, включая рецидив межпозвонковой грыжи.


