Что вызывает онемение пальцев рук
Содержание:
- Диагностика
- Опасные ситуации
- Гул в голове
- Причины онемения ног (голеней, бёдер, ягодиц)
- Причины возникновения патологии
- К каким последствиям может привести несвоевременное обращение за помощью к врачу
- Как поступить при постоянно немеющих пальцах
- Что советуют врачи
- Как протекает артрит пальцев рук при разных клинических формах заболевания
- Диагностика
- Как лечить онемение рук
- Ревматологическая патология
- Симптомы артрита пальцев рук
- Лечение онемения пальцев рук
- Причины онемения головы, лица, губ
- К какому врачу обращаться при онемении
- Поражение нервной системы
- В каких случаях при онемении надо обращаться к врачу
- Упражнения по разработке суставов и растяжению мышц
- Сводит мышцы: надо ли обращаться к врачу?
- Симптомы: когда нужно обратиться к врачу
- Диагностические процедуры
Диагностика
Диагноз устанавливается на основании характерных симптомов заболевания и подтверждается данными обследования:
- лабораторными анализами – выявляют наличие воспалительного процесса, наличие или отсутствие инфекции, антител к возбудителям инфекции, ревматоидного фактора;
- рентгенография – выявляет костные изменения в суставах;
- УЗИ – наличие повышенного объема экссудата в суставной полости – признак активного воспалительного процесса;
- МРТ – изменения в мягких суставных и околосуставных тканях.
Без дополнительных методов обследования установить правильный диагноз (а значит, и назначить адекватное лечение) невозможно. Поэтому при появлении болей в мелких суставчиках пальцев рук нужно как можно раньше обращаться к врачу.
Опасные ситуации
Иногда онемение большого пальца на руке является симптомом опасного заболевания. В таких случаях организм будет сигнализировать и другой симптоматикой
Важно вовремя отреагировать и обратиться в больницу для выяснения причин
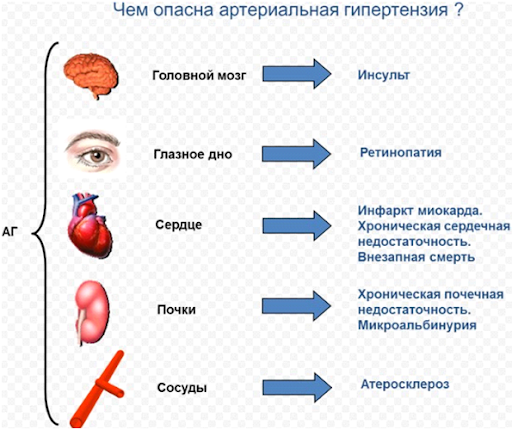
Артериальная гипертензия
Онемение конечностей характерно для 2 стадии гипертонической болезни, когда артериальное давление постоянно находится выше нормы. Спазм сосудов без соответствующего лечения постоянно прогрессирует. Гипертония имеет крайне неблагоприятный прогноз. Без препаратов заболевание сокращает продолжительность жизни, негативно влияя на почки и сердце, а также головной мозг. При нарушении мозгового кровообращения может возникнуть инсульт и внезапный летальный исход.
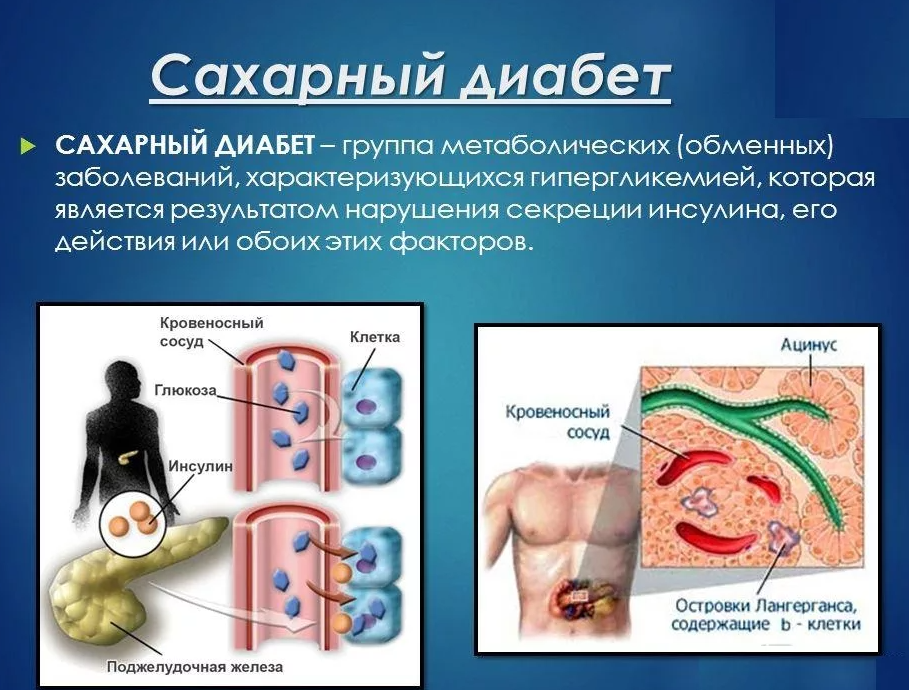
Сахарный диабет
Диабетическая нейропатия – один из самых распространенных симптомов, но проявляются они вначале в ногах, затем покалывание переходит на руки.
Онемение – признак плохого кровообращения. При ранении кожи и попадании инфекции возможно развитие гангрены. Для диабетиков это крайне нежелательный исход, так как организм ослаблен нарушенным обменом веществ и долго восстанавливается после операции.
Нельзя допускать переохлаждения рук, необходимо поддерживать уровень сахара в крови, делать массаж, а также больше двигаться, чтобы стимулировать кровообращение.
Болезнь Лайма
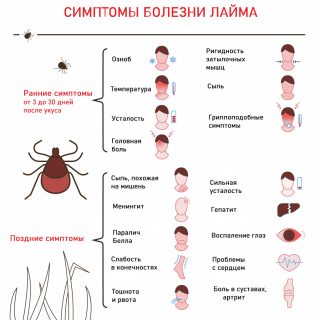 Клещевой боррелиоз или болезнь Лайма – одна из самых распространенных инфекций в северном полушарии. Спирохеты переносятся иксодовыми клещами. Наивысшая активность весной и осенью.
Клещевой боррелиоз или болезнь Лайма – одна из самых распространенных инфекций в северном полушарии. Спирохеты переносятся иксодовыми клещами. Наивысшая активность весной и осенью.
Человек может не заметить укуса, так как после насасывания крови клещ отваливается. Единственный симптом – кольцевидная мигрирующая эритема на коже. На первой стадии бывают головные и мышечные боли, слабость, симптомы интоксикации.
Периферическая нейропатия с онемением конечностей и пальцев характерна для 2 хронической стадии заболевания, если организм самостоятельно не справляется с патогенными микробами.
Могут возникнуть проблемы с сердцем или артрит. При попадании спирохет в головной мозг возможен менингит.
При подозрении на укус (эритема) необходимо сделать анализ крови и пройти курс лечения.
Рассеянный склероз
При рассеянном склерозе разрушаются целые участки нейронов в головном мозге, поэтому нарушается или замедляется прохождение нервных импульсов к частям тела. Первый признак – ухудшение чувствительности в руках и пальцах. Страдает также эмоциональная сфера и психика в целом.
Гул в голове
Он бывает и нормой, если появляется при нахождении человека в условиях шума (на улице с активным движением, в месте массового скопления людей, на шумном производстве) и после возвращения в тихое место постепенно, в течение двух часов, проходит. Иногда он проявляется как побочный эффект ряда лекарственных средств – антидепрессантов, противоопухолевых препаратов, некоторых антибиотиков и НПВС. Также может иметь место в послеоперационном периоде при операциях на органе слуха – в этой ситуации он является следствием вмешательства в аппарат, проводящий звуки, и через время проходит самостоятельно.
Причины онемения ног (голеней, бёдер, ягодиц)
Онемение ног – это тоже симптом, при появлении которого нужно обращаться к врачу. Свидетельствовать он может о такого рода патологиях, как:
- грыжи межпозвонковых дисков в области поясничного отдела позвоночника
- опухоли
- воспаления в области позвоночного канала
- сужение позвоночного канала
- радикулит
- остеохондроз
Ощущения при этом, примерно такие же, как и в руках: холод, потеря чувствительности, боли, покалывание. Затрагиваются такие области, как верхняя часть ноги (бёдра, ягодицы). Если ощущается онемение пальцев на ногах, а также в верхней части стопы и/или в области голени, это может свидетельствовать о синдроме компрессии общего малоберцового нерва. Этот нерв является частью седалищного нерва и отвечает за работу голени, ступни, пальцев.
Причины возникновения патологии
Онемение способно возникать по различным причинам. Оно может ощущаться во время работы, сна, в течение дня или ночи. Учитывая продолжительность и частоту онемения, можно определить, чем оно вызвано.
- долгое нахождение на холоде;
- длительное лежание в слишком неудобной позе (нередко это бывает вызвано особенностями работы);
- ношение сумок с жесткими, давящими на кожу ремнями;
- продолжительное нахождение руки в неудобном положении;
- синдром лестничной мышцы, вызванный пережатием отростков плечевого сплетения и артерии под ключицей;
- нарушения кровоснабжения мозга при гиперхолестеринемии и гипертензии, затрудняющих ток крови по сосудам;
- синдром Рейно, выражающийся в нарушениях кровообращения в расположенных на руке мелких артериях (на его появление влияет наследственный фактор);
- расстройство запястного канала, вызываемое пережатием в районе запястью срединного нерва, которое вызывается однотипными движениями руками;
- нарушения обмена веществ (в этом случае немеет только кисть руки);
- полинейропатия, возникающая в результате дефицита витаминов группы B;
- рассеянный склероз (в этом случае наблюдаются также парезы и онемения других частей тела);
- продолжительная депрессия, сильный стресс;
- перенесенная миома матки, пневмония и другие заболевания, провоцирующие возникновение застойных явлений и спаек, которые вызывают нарушения кровотока.
К каким последствиям может привести несвоевременное обращение за помощью к врачу
При отсутствии адекватного лечения патология прогрессирует и может перейти в хроническую форму течения. В такой ситуации лечение будет длительным и менее эффективным. Если проблема спровоцирована сжатием нервных волокон, они отмирают, поэтому лечение нужно начинать немедленно. В запущенных случаях уменьшается вероятность полного восстановления.
Синдром запястного канала сопровождается сжатием нервных окончаний в результате однообразной деятельности. При продолжении выполнения упражнений ситуация ухудшается, и даже при проведении лечения скорость выздоровления снижается.
При инфаркте миокарда страдает сердечная мышца, вызывая онемение пальцев левой руки. Состояние представляет опасность не только для здоровья, но и для жизни, ведь может стать, без помощи, причиной летального исхода.
Снижением уровня чувствительности пальцев рук сопровождается также и нарушение мозгового кровообращения. Патология быстро прогрессирует, поэтому требует неотложной помощи. При несвоевременном обращении больной может получить инвалидность или даже погибнуть.
Как поступить при постоянно немеющих пальцах
Туннельные синдромы часто развиваются при перенапряжении мышц и связок кисти у представителей профессий, видов спорта. На длительное онемение правой руки жалуются разработчики компьютерных игр, специалисты, набирающие текст на клавиатуре.
Другие причины, почему мизинец или вся кисть немеет:
- Узкий анатомический канал, костные отростки и другие препятствия в месте прохождения нервов.
- Наследственная предрасположенность к туннельным синдромам.
- Голодание, атрофия подкожного жирового слоя.
- Травмы костей (трещины, переломы).
- Недостаток витамина В12.
- Гормональные изменения.
- Артрит, артроз.
- Опухоли.
Защемление нерва в локте или запястье приводит к слабости и снижению функций мышц пальцев. Развивается мышечная атрофия. При сжатии кисти в кулак мизинец и безымянный палец сгибаются неполностью. Без лечения не обойтись, иначе симптомы усугубятся, вся рука будет неметь.
Консервативная терапия помогает 95% пациентов, обратившихся по поводу онемения к ортопедам. Неприятные ощущения проходят в течение нескольких месяцев после начала применения лекарств и процедур.
Хирургическая операция показана только при постоянном онемении, полном нарушении подвижности пальцев. Нужно лечить сопутствующие заболевания, повышающие риск развития туннельного синдрома.
Что советуют врачи
Чтобы избежать дискомфортных ощущений, связанных с формированием заболеваний суставов, рекомендуется:
- придерживаться правильного рациона, обогатив его продуктами, содержащими много витаминов и минералов, и отказавшись от жирных, соленых и острых блюд;
- избегать употребления алкогольных напитков;
- избегать переохлаждений;
- не «хрустеть» суставами;
- выполнять гимнастические упражнения хотя бы два раза в сутки; если человек ведет малоподвижный образ жизни, их повторяют каждый час в течение 10 минут.
Медикаментозное лечение помогает устранить процессы воспалительного характера в тканях и нормализует кровообращение. Для снятия отека назначаются диуретики, которые параллельно еще и уменьшают интенсивность болезненности.
Кроме традиционного лечения могут еще использоваться рецепты из народных источников. Например, для борьбы с синдромом Рейно рекомендуется увеличить потребление витамина С. С этой целью принимают аскорбиновую кислоту, цитрусовые, настой из плодов шиповника. Нужно отказаться от перегрузок физического характера.
Как протекает артрит пальцев рук при разных клинических формах заболевания
Симптомы артрита рук и характер его течения зависят от того, какое заболевание привело к его развитию. Поражение мелких суставов рук чаще всего встречаются при ревматоидном, псориатическом и подагрическом артритах. Но может встречаться и при других клинических формах артритов.
Ревматоидный артрит
В большинстве случаев артрит начинается медленно, незаметно. Появляются ноющие боли в пальцах. Характер болей постоянный, ноющий, изматывающий. По утрам после сна появляется скованность движений, которая может длиться до 30 и более минут.
Через некоторое время больной замечает, что пальцы стали опухать в суставах. Чаще всего поражаются пястно-фаланговые и вышележащие межфаланговые суставчики 2-го и 3-го пальцев. Поражение симметричное на обеих руках. Боли разной степени интенсивности носят постоянный характер. Со временем появляются характерные деформации пальцев веретенообразной формы
На коже пальцев и в области локтей появляются небольшие безболезненные подкожные ревматоидные узелки. Течение заболевание медленное, неуклонно прогрессирующее, сопровождающееся постоянными изматывающими болями, деформациями и утратой суставной функции.
Псориатический артрит
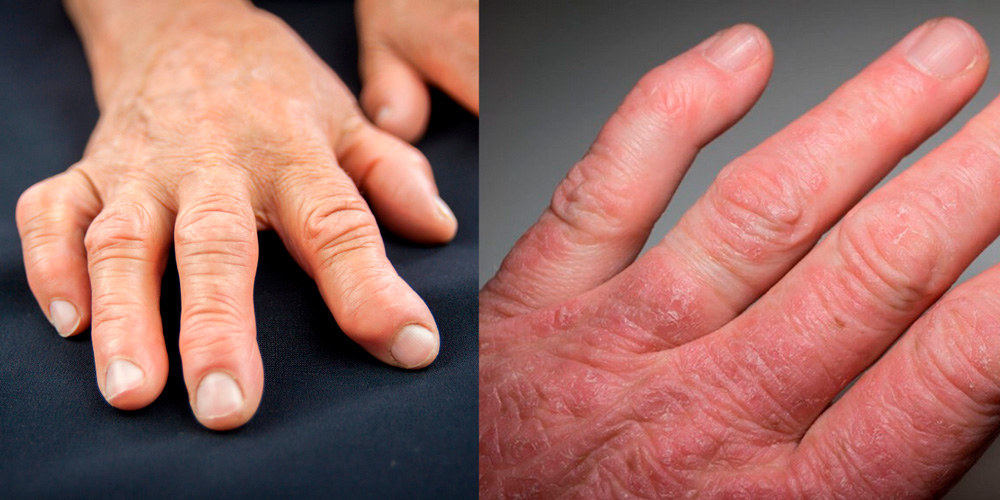 На фото ревматоидный и псориатический артрит рук
На фото ревматоидный и псориатический артрит рук
При этом заболевании артрит развивается в дистальных (конечных) межфаланговых пальцевых суставах на фоне уже имеющихся кожных проявлений псориаза. Но иногда суставные симптомы появляются раньше кожных или одновременно с ними. Заболевание в большинстве случаев начинается остро или подостро с появления покраснения, припухлости и болей в мелких пальцевых суставах. Поражение, как правило, асимметричное, пальцы при этом напоминают сосиски.
Заболевание протекает с выраженными обострениями и ремиссиями. Почти всегда в патологический процесс вовлекаются ногтевые пластинки. Со временем происходит деформация кончиков пальцев, они утолщаются, ногти истончаются и также деформируются, появляется симптом наперстка – точечные углубления на ногтевых пластинках.
При длительном течении заболевания развиваются вывихи и подвывихи мелких дистальных суставчиков, а также лизис (расплавление) костей кончиков пальцев (рентгенологический признак) и укорочение пальцев.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический артрит
Приступ подагры начинается остро, с появлением сильных болей, отека и покраснения в области пораженных суставов. Мелкие суставчики вовлекаются часто. Обычно воспаление начинается с пястно-фалангового сустава 1-го пальца руки, а затем может распространяться на пястно-фаланговые и межфаланговые суставы других пальцев.
Боли очень сильные, приступ может продолжаться от нескольких часов до нескольких недель, а затем все проходит. Но при частых приступах с поражением одних и тех же суставов нарушается их функция.
Посттравматический артрит
Этот вид артрита пальцев рук может развиваться на фоне острой бытовой, производственной или спортивной травмы, протекать остро с последующим полным излечением или (при отсутствии необходимой помощи) осложняться присоединением гнойной инфекции. Иногда такой воспалительный процесс может переходить в хронический с последующей деформацией пораженных суставов.
Изначально хроническое течение посттравматический артрит пальцев рук принимает при постоянном мелком незаметном травмировании пальцев. Чаще всего это происходит у лиц определенных профессий, выполняющих мелкую работу. Артрит развивается медленно, поражаются наиболее травмируемые в процессе работы суставчики. Если не сменить работу, развивается стойкая деформация с нарушением функции пальцев.
Другие виды артритов
При таких видах артритов, как реактивный, инфекционный, идиопатический поражение мелких суставчиков пальцев рук практически не встречается.
Диагностика
При регулярном возникновении онемения пальцев рук не стоит
надеяться, что это пройдет самостоятельно. Промедление в подобных случаях
чревато прогрессированием имеющихся заболеваний и развитием осложнений. Поэтому
необходимо как можно скорее обратиться к врачу для определения причины
нарушения чувствительности и проведения лечения.
В большинстве случаев требуется консультация невролога. Если
же присутствуют признаки нарушения кровообращения, стоит обратиться к
кардиологу или флебологу, а при повышенном уровне сахара в крови – к эндокринологу.
Но в большинстве случаев больным сложно самостоятельно определить причину
возникновения дискомфорта. В таких ситуациях лучшим решением станет запить на
прием к терапевту. Врач общего профиля проведет осмотр больного, измерит
артериальное давление и соберет анамнез
При этом важно заранее обратить
внимание на то, в какое время суток чаще терпнут пальцы, при каких обстоятельствах,
какие другие симптомы присутствуют. Это поможет определить причину онемения и
направить пациента к специалисту узкого профиля. Также для этого потребуется сдать
ОАК, ревмопробы, анализ крови на уровень сахара, биохимический анализ крови.
Они помогут исключить сахарный диабет, анемию, ревматоидные заболевания и
некоторые другие заболевания
Также для этого потребуется сдать
ОАК, ревмопробы, анализ крови на уровень сахара, биохимический анализ крови.
Они помогут исключить сахарный диабет, анемию, ревматоидные заболевания и
некоторые другие заболевания.
Также для диагностики причин онемения пальцев рук
используются инструментальные методы. В зависимости от характера имеющихся
симптомов и особенностей возникновения онемения пациенту могут рекомендовать
пройти:
- Электронейрографию и электромиографию – методы,
в основе которых лежит стимуляция нервов и мышц слабыми разрядами электрического
тока. Это позволяет определить наличие, уровень и степень повреждения нервных
стволов, а также распространенность и тяжесть патологического процесса. - Рентген – используется для диагностики патологий
верхней конечности, способных привести к поражению нервов (травмы, опухоли,
костные деформации, дегенеративные процессы), и нарушений шейного отдела
позвоночника (остеохондроз, межпозвоночные грыжи, спондилез и пр.). - УЗДС артерий и вен верхних конечностей –
позволяет оценить состояние сосудистых стенок, характер кровотока, величину
просвета сосудов и другие важные параметры. - Ангиография – является разновидностью
рентгенологического обследования и заключается во введении контрастного веществ
в сосуды для их лучшей визуализации на снимках. Метод позволяет диагностировать
синдром Рейно, атеросклероз, провоцирующий гипертонию. - МРТ – наиболее высокоинформативный, но
дорогостоящий метод диагностики патологий мягких тканей и суставов, позволяющий
диагностировать малейшие отклонения от нормы еще до появления их признаков на
рентгене.

На основании полученных данных врач практически всегда может
поставить точный диагноз и определить точную причину онемения пальцев рук. В
результате он уже может подобрать оптимальное в данной ситуации лечение,
которое будет не только способствовать устранению онемения пальцев, но и заболевания,
спровоцировавшего его.
Как лечить онемение рук
Способы лечения онемения рук зависят от первоначальной причины состояния. В качестве медикаментозной терапии используются НПВС, кортикостероиды, хондропротекторы, кроверазжижающие средства и многое другое. Также часто назначаются специальные упражнения и физиотерапевтические процедуры – магнитотерапия, электрофорез, прогревающие методики.
Одна из самых универсальных рекомендаций при онемении рук – массажные процедуры. Они способствуют активизации кровообращения в конечностях, насыщают ткани питательными веществами, улучшают лимфоотток и ускоряют восстановление после болезней и травм. Массаж помогает вернуть конечностям чувствительность, а также избавляет от неприятных ощущений – покалывания, жжения, спазмов и болей.
Массаж при онемении рук проводится как вручную, так и при помощи специальных аппаратов. Последний вариант намного удобнее, ведь для проведения процедуры не придётся тратить время и деньги на посещение специалиста.
Ревматологическая патология
Подагра – заболевание, при котором происходит отложение солей мочевой кислоты в органах и тканях. При этом чаще всего поражаются мелкие суставы. Еще одной причиной, почему немеет палец на руке мизинец, может быть проявление подагрического артрита. Чтобы провести дифференциальную диагностику следует ощупать сустав на наличие «тофусов» (патологическое уплотнение подкожной клетчатки). Онемение пальцев появляется вследствие нарушения кровоснабжения и потери чувствительности.

Псориаз может поражать не только кожу и волосистую кожу головы. При возникновении вопроса «Почему немеет мизинец на правой руке?», при этом пациент страдает от псориатических высыпаний, следует задуматься о развитии артрита. Возникает воспаление несимметрично, пальцы похожи на «сосиски», кожа на них имеет синюшный оттенок. Помимо онемения, нарушается сгибание в пораженном суставе.
Симптомы артрита пальцев рук
Симптомы могут быть разными, они зависят от характера течения воспалительного процесса (острый, подострый, хронический), а также от клинической формы основного заболевания.
Первые признаки
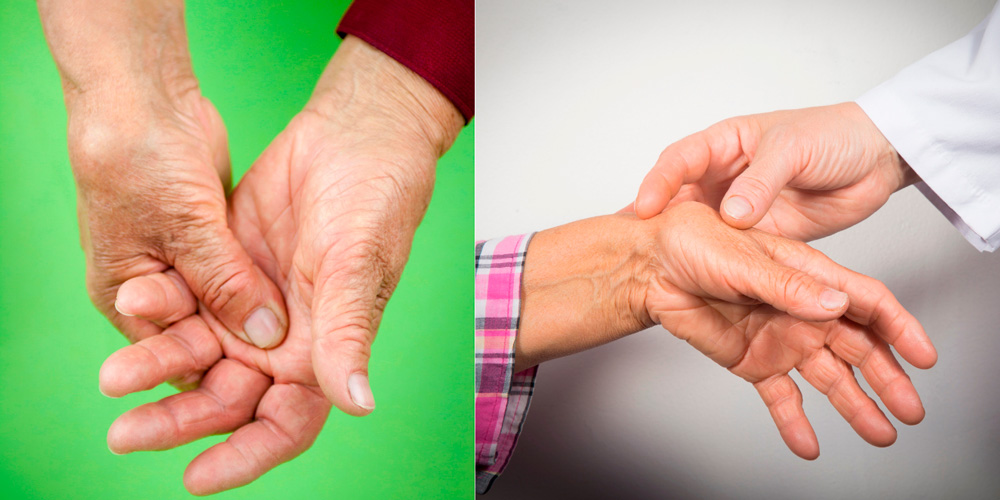 Отек и ноющие боли — первые признаки артрита рук
Отек и ноющие боли — первые признаки артрита рук
Начало заболевания в большинстве случаев медленное. Появляются ноющие боли в руках и скованность движений по утрам. В первое время такой симптом держится в среднем не более получаса, а затем проходит. Боли ноющие, постоянные, интенсивность их нарастает медленно.
Реже начало острое. Появляется боль в одном или нескольких мелких пальцевых суставчиков, сопровождающаяся покраснением и припухлостью окружающих тканей. Нарушается функция сустава: он с трудом сгибается и разгибается, иногда это сделать невозможно из-за боли.
При остром начале заболевания часто страдает общее состояние больного: появляется лихорадка, недомогание, головная боль. Если процесс развивается подостро или хронически, общих проявлений может не быть, изменения в пораженных суставах также могут носить не слишком выраженный характер.
Самое главное, что нужно сделать при появлении симптомов артрита, это обратиться за медицинской помощью. Чем раньше это произойдет, тем больше шансов остановить воспалительный процесс в самом начале.
Явные симптомы
К явным признакам артрита рук при хроническом течении относится появление отека и покраснения тканей вокруг пораженных участков рук, а также вовлечение в патологический процесс других суставов на этой же или на другой руке. Появление новых очагов воспаления может сопровождаться небольшим подъемом температуры тела, усилением болевого синдрома и нарушением функции пораженных суставов. Но чаще обострения ревматоидном протекают без общих проявлений.
Через некоторое время воспалительный процесс может несколько снизить интенсивность, уменьшаются местные воспаление и общие симптомы. После этого процесс принимает хронический характер. Появляется утренняя скованность движений, больные отмечают ощущение плотных перчаток на руке, не позволяющих пошевелиться. Через некоторое время после утреннего подъема и начала двигательной активности это ощущение уменьшается или даже исчезает. Характерно также появление крепитации (трения и щелчков) в пораженных суставных сочленениях.
Когда больной не получает лечение артрита, происходит чередование обострений и ремиссий с постоянными болями и быстрым формированием деформации суставов (при ревматоидном артрите) или расплавлением кончиков пальцев с их укорочением (при псориатическом артрите). Артрит большого пальца руки чаще всего развивается при подагре, протекает с сильными болями, отечностью, покраснением, затем проходит бесследно, но при частых рецидивах также развивается деформация и утрата функции сустава.
Опасные симптомы
Экстренная медицинская помощь требуется при появлении следующих симптомов артрита пальцев рук:
- высокая температура тела (38 — 39°) в течение 5 и более суток;
- резкий подъем температуры, усиление воспаления и боли в суставе при уже существующем воспалительном процессе – может говорить о начавшемся нагноении;
- вовлечение в патологический процесс новых мелких или крупных суставов;
- появление почерневших тканей на кончиках пальцев (некроз) при псориатическом артрите.
При появлении таких симптомов нужно немедленно обращаться к врачу.
Лечение онемения пальцев рук
Характер терапии напрямую зависит от вида обнаруженной
патологии. В одних случаях достаточно с помощью эластичного бинта зафиксировать
руку в физиологичном положении, в других гипестезия проходит благодаря курсу
лечебных массажей. Но поскольку пациенты редко обращаются за медицинской
помощью при появлении первых признаков заболевания, чаще всего для эффективного
устранения основной болезни требуется комплексное лечение, которое может
включать:
- медикаментозную терапию;
- физиотерапию;
- мануальную терапию;
- лечебную физкультуру.
Также всем пациентам будет рекомендовано внести определенные
коррективы в свой образ жизни
В частности крайне важно отказаться от вредных
привычек, в особенности курения, так как никотин отрицательно влияет на
состояние сосудистых стенок и способствует развития онемения пальцев. Также стоит
пересмотреть свой рацион, отказавшись от полуфабрикатов, копченостей и других
вредных продуктов, а взамен увеличить количество употребляемых овощей, фруктов.
Это особенно актуально при анемии, гиповитаминозе и сахарном диабете
Пациентам, чья повседневная деятельность связана с
выполнением однообразных движений руками, рекомендуется регулярно делать
перерыв в работе и поднимать, опускать руки, сжимать кулаки и выполнять другие
простые упражнения. Это будет способствовать расслаблению мышц и улучшению
кровообращения в кистях, что благотворно скажется на чувствительности пальцев.
Медикаментозная терапия
Подбор необходимых препаратов осуществляется строго
индивидуально. При этом врач учитывает не только причину гипестезии, но и
характер сопутствующих заболеваний. Как правило, назначается симптоматическая и
этиотропная терапия, которые могут заключаться в приеме:
- НПВС;
- витаминно-минеральных комплексов;
- антиагрегантов;
- антагонистов кальция;
- хондропротекторов;
- кортикостероидов;
- сахароснижающих препаратов и пр.
Мануальная терапия
Мануальная терапия является основой лечения неврологических
нарушений, так как позволяет высвободить ущемленные нервы и тем самым
нормализовать передачу нервных импульсов по всей их протяженности. Она
эффективна как при туннельных синдромах, так и при патологиях позвоночника и
обусловленных ими неврологических нарушениях. Кроме того, мануальная терапия
способствует активизации кровообращения, устранению давления на кровеносных
сосуды и восстановлению нормальной подвижности верхних конечностей, шеи и
спины.

Физиотерапия
Для лечение состояний, сопровождающихся онемением пальцев,
нередко назначаются физиотерапевтические процедуры, которые способствуют устранению
воспалительного процесса, улучшению трофики тканей за счет активизации
кровообращения, а также нормализации нервной проводимости. Поэтому обычно
назначают курс процедур:
- магнитотерапии;
- ультразвуковой терапии;
- лазерной терапии;
- фонофореза;
- лекарственного электрофореза.
Лечебная физкультура
ЛФК или лечебная физкультура – незаменимый метод лечения
сердечно-сосудистых и неврологических нарушений. Она позволяет улучшить периферическое
кровообращение, активизировать обменные процессы и укрепить мышечный корсет. Но
чтобы ЛФК принесла только пользу, программу занятий, конкретные упражнения
должен подбирать специалист, который учтет не только физические возможности
больного и его возраст, но и характер обнаруженных патологических изменений,
сопутствующие заболевания и их тяжесть.

Причины онемения головы, лица, губ
Онемение кожи на голове называется гипестезия. Может затрагиваться как вся голова, так и отдельно лицо или губы. Симптомы те же, что и у конечностей: покалывание, потеря чувствительности, холод. Это состояние может быть как временным, так и хроническим (это может привести к параличу лицевого нерва).
Самые частые причины онемения лица – это защемление лицевого нерва (тройничный, челюстной, глазной). Чаще всего это происходит вследствие травм, появления спаек, развития опухоли. Также может быть связано с расширением артерий мозжечка, с воспалительными процессами в околоносовых пазухах и полости рта. Также такие симптомы дают такие заболевания, как: рассеянный склероз (повреждаются нервы в результате аутоиммунных процессов), транзиторная ишемия (острое нарушение кровообращения в мозге)
Онемение головы может случаться вследствие черепно-мозговых травм, сострясения головного мозга, травмирования шейного отдела позвоночника. Также причиной онемения может быть опухоль головного мозга, а также инсульт.
Онемение губ – это возможный признак заболевания «Паралич Белла». Это заболевание вызывается вирусной инфекцией. В результате происходит защемление нерва. Происходит онемение губ, лица, языка.
К какому врачу обращаться при онемении
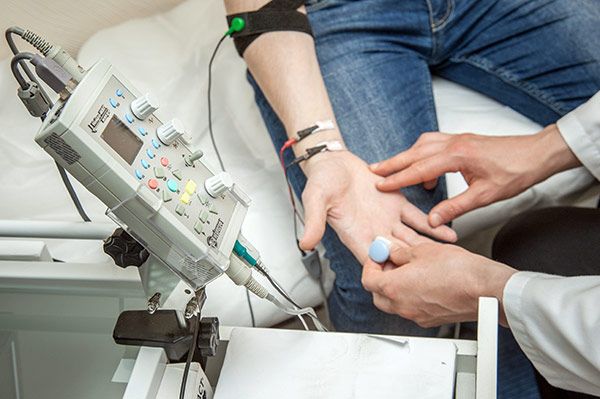 Онемение является неврологическим симптом, поэтому с жалобами на онемение следует обращаться к врачу-неврологу. Надо быть готовым к тому, что врачебный осмотр – это только первый этап решения проблемы. Далее потребуются инструментальные исследования: МРТ (при корешковом синдроме), электронейрография, УЗДС (показывает картину кровотока в исследуемой области), ЭЭГ(проводится при подозрении на заболевания центральной нервной системы). Также может возникнуть необходимость в лабораторных анализах (общий анализ крови, анализ крови на гормоны, анализ на витамины и т.д.).
Онемение является неврологическим симптом, поэтому с жалобами на онемение следует обращаться к врачу-неврологу. Надо быть готовым к тому, что врачебный осмотр – это только первый этап решения проблемы. Далее потребуются инструментальные исследования: МРТ (при корешковом синдроме), электронейрография, УЗДС (показывает картину кровотока в исследуемой области), ЭЭГ(проводится при подозрении на заболевания центральной нервной системы). Также может возникнуть необходимость в лабораторных анализах (общий анализ крови, анализ крови на гормоны, анализ на витамины и т.д.).
Лечение при онемении направлено, прежде всего, на устранение вызвавшей его причины, то есть лечению подлежит заболевание, симптом которого является онемение. В некоторых случаях это может потребовать значительного времени.
Если вас беспокоит онемение пальцев, руки или ноги в целом или какой-либо другой области тела, обратитесь в ближайшую поликлинику АО «Семейный доктор». Наши врачи-неврологи установят причину, вызвавшую онемение, и назначат адекватное лечение. Лечебные мероприятия могут включать физиотерапию, лечебную физкультуру, массаж, рефлексотерапию, мануальную терапию – весь этот комплекс услуг оказывается в сети АО «Семейный доктор». Хирургическое лечение проводится в высокотехнологичном Госпитальном центре компании.
Поражение нервной системы
Почему немеет мизинец на левой руке, причины такого симптома при отсутствии других проявлений, чаще всего вызваны поражением нервно-сосудистого пучка плечевого пояса. Одним из таких поражений, является синдром передней лестничной мышцы, возникает в результате спазма или гипертрофии. Онемение, боли в одном или нескольких пальцев могут появляться или усиливаться во время работы.
Также вызывают онемение следующие синдромы:
* кубитального канала; * лучевого нерва; * «локоть теннисиста»; * карпального канала.
Анатомические особенности строения передаются генетическим путем, поэтому если у родителей наблюдался симптом онемения пальца, то есть высокая вероятность возникновения одного из синдромов.
Эндокринная патология может поспособствовать развитию нервно-сосудистого пучка. Еще один триггер – беременность.
Неврологические нарушения вызывают опухоли нерва (невромы), жировой ткани (липомы), сосудов (гемангиомы).
В каких случаях при онемении надо обращаться к врачу
Если онемение имеет физиологическую причину, то есть вызвано временным нарушением местного кровоснабжения, то достаточно изменить позу и растереть онемевшее место, — и чувствительность восстановится. Если же онемение не проходит, то, следовательно, причина серьёзнее и надо обращаться к врачу.
-
головная боль, головокружение, приступы слабости, двоение в глазах, утрата координации движений;
-
неожиданный стул или внезапное мочеиспускание;
-
проблемы с речью.
Такие симптомы могут наблюдаться после травмы головы, шеи или спины.
Также к врачу обязательно надо обратиться, если:
-
онемение возникает периодически и без очевидной причины;
-
нарушается тепловое восприятие (например, нарушается способность отличать тёплую и холодную воду);
-
онемению предшествует боль и потеря объема движение в одном из суставов.
Упражнения по разработке суставов и растяжению мышц
Упражнение 2
- Соединить пальцы в замок, держа руки на уровне груди параллельно полу
- Медленно сгибать кисти в запястьях вверх-вниз таким образом, чтобы получились волнообразные движения
Упражнение 3 (с шестом)
- Шест (подойдет палка длиной 1-1,5 м) держать в опущенных руках параллельно полу
- Медленно поднимать шест в вытянутых руках до уровня груди
- Остановиться на несколько секунд, затем поднять шест над головой на максимальную высоту
- Немного согнуть руки в локтевых суставах и, заведя их за голову, медленно положить шест на плечи
- Снова понять шест над головой как можно выше и медленно опустить его перед собой
Упражнение 4
- Взять шест двумя руками и расположить его вертикально
- На вытянутых руках медленно поворачивать шест по часовой стрелке и против
Сводит мышцы: надо ли обращаться к врачу?
Разовое сведение мышц в большинстве случаев не является поводом для беспокойства. Однако если мышечные спазмы повторяются достаточно часто, это может быть симптомом развивающегося заболевания. Спектр возможных заболеваний достаточно широкий; он включает в себя сосудистые заболевания (варикоз), заболевания печени, почечная недостаточность, заболевания щитовидной железы, нарушения нервной системы.
Обращаться к врачу при сведении мышц необходимо, если:
- мышцы сводит раз в месяц или чаще;
- судороги мышц очень сильные (причиняют сильную боль);
- мышечный спазм не имеет очевидной связи с физической нагрузкой;
- боль в мышцах не проходит после простых процедур (расслабление и массирование).
Симптомы: когда нужно обратиться к врачу
Когда вы больны диабетом, важно каждый день осматривать свои ступни и регулярно посещать врача, чтобы вовремя заподозрить симптомы СДС. Немедленно записаться на прием к врачу следует, если вы заметили :
Немедленно записаться на прием к врачу следует, если вы заметили :
- Покалывание, жжение и боль в ногах,
- Боль или спазмы в ягодицах, бедрах или икрах во время физической активности,
- Потерю осязания или способности чувствовать тепло или холод,
- Постепенное изменение формы ног,
- Выпадение волос на пальцах ног, ступнях и голенях,
- Сухую потрескавшуюся кожу на ногах,
- Изменение цвета и температуры ваших ног,
- Утолщенные желтые ногти на ногах,
- Признаки грибковой инфекции, например, между пальцами ног,
- Волдырь, рану, язву, инфицированную мозоль или вросший ноготь на ноге.
Большинство людей с диабетом могут предотвратить серьезные осложнения, вовремя начав лечение.
Существует также ряд признаков, с помощью которых можно определить не только наличие СДС, но и его форму.
Нейропатическая форма обычно развивается при длительном течении диабета, ей сопутствует деформация стоп и пальцев. Больная стопа отечная, кожа на ощупь теплая и сухая, есть участки гиперкератоза и сухие мозоли. Язвенные дефекты часто формируются в местах избыточного давления – зонах проекции плюсневых костей, дистальных (концевых) фаланг пальцев. Температурная и тактильная чувствительность снижены, пульсация на артериях стоп сохранена. Язвы безболезненны, вокруг дефекта часто присутствует утолщение кожи. Боли в ногах при нейропатической форме возникают ночью, сопровождаются онемением, нарушением чувствительности, судорогами в икроножных мышцах.
Ишемическая форма диабетической стопы появляется на фоне сердечно-сосудистых заболеваний – ишемической болезни сердца, гипертонической болезни, атеросклероза и ожирения. Кожа пораженной стопы холодная, бледная, с синюшным оттенком. Пульсация в артериях стоп снижена или отсутствует, чувствительность сохранена. Дефекты кожи локализуются чаще в концевых фалангах пальцев, в области пятки, лодыжки, I и V плюснефаланговых суставов. Язвы чаще сухие, покрыты коричневым или черным струпом, резко болезненны. Боли в ногах при ишемической форме СДС возникают во время физической нагрузки, а в запущенных случаях – и в покое.
Нейроишемическая форма – смешанная, сочетает симптомы нейропатической и ишемической форм диабетической стопы.
Очень часто пациенты с диабетом, особенно с суб- или декомпенсированным диабетом, испытывают серьезные проблемы с кожей. Часто возникает вопрос: а как нарушение углеводного обмена – сахарный диабет – связан с сухостью кожи и кожными инфекциями, которым они подвержены? Ведь всё это свидетельствует о нарушении барьерной, защитной функции кожи, вернее, состояния эпидермиса и даже – его верхнего, рогового, слоя. И почему при высоком уровне сахара в крови страдает кожа?
Читать статью
Диагностические процедуры
При обращении к врачам необходимо исключить предпосылки инсульта и принимать меры профилактики. С этой целью врач назначает МРТ, рентген, КТ и ЭЭГ. Когда диагноз не подтверждается, и исключаются патологические процессы в других системах, врачи выявляют аномалии в работе конечностей и области позвоночника.
Для определения диагноза, способствующего правильной терапии, специалисту придется восстановить полноценную картину расстройства, определить причины его возникновения. С этой целью могут использоваться разные процедуры и анализы.
Общий анализ крови позволяет выявить количество холестерина в крови.

Из чего состоит процедура электрокардиографии:
Рентген позвоночника в проблемной области.

- Проверка работы мышц и нервных тканей с применением электронейромиографии
- КТ для определения расстройств системы кровоснабжения.

Для детальной диагностики придется обратиться к узкоспециализированным врачам наподобие кардиолога или невролога.


