Заболевания пищевода. виды, диагностика и лечение
Содержание:
- Использование уникальных методик/ Новые методы лечения рака пищевода :
- Виды рака пищевода
- Статистика (эпидемиология)
- Диагностика
- Причины
- Классификация и стадии
- Диагностика заболевания
- Диагностика рака пищевода
- КАКОВЫ НАИБОЛЕЕ ЧАСТЫЕ СИМПТОМЫ РАКА ПИЩЕВОДА?
- ПРИ НАЛИЧИИ СИМПТОМОВ, ПОЗВОЛЯЮЩИХ ЗАПОДОЗРИТЬ РАК ПИЩЕВОДА, ПРОВОДИТСЯ ОБСЛЕДОВАНИЕ:
- Диагностика гинекологического рака
- Симптомы рака пищевода
- Методы лечения онкологических заболеваний
- Факторы риска
- Клинические исследования рака пищевода
- Вопросы и ответы
- Профилактика
- Прогноз
- Виды раковых заболеваний
- Рак матки симптомы
- Питание и рак пищевода
- Рак пищевода: прогноз
Использование уникальных методик/ Новые методы лечения рака пищевода :
В настоящее время в хирургической практике при раке пищевода применяются малоинвазивные методы лечения: эндоскопическое удаление рака пищевода при расположении опухоли в пределах слизистой оболочки пищевода; в полостной хирургии – торакоскопические и лапароскопические доступы при выполнении стандартного объема хирургического лечения.
В лучевой терапии разрабатываются методики гиперфракционирования дозы (HART режим), подводимой к опухоли и на регионарные зоны, для укорочения лечебного периода.
Возможно применение HIFU (Фокусированный ультразвук высокой интенсивности) при единичных метахронных (развившихся через некоторое время после ремиссии) метастазах рака пищевода в паренхиматозные органы.
Виды рака пищевода
По форме роста опухоли
- Экзофитные опухоли, растущие в просвет пищевода и возвышающиеся над слизистой оболочкой.
- Эндофитные опухоли, растущие в подслизистом слое, в толще стенки пищевода.
- Смешанные опухоли склонны к быстрому распаду и появлению на их месте язвы.
По морфологии (строению) опухоли
- Плоскоклеточный рак – опухоль развивается из клеток плоского эпителия. Разновидности:
- поверхностный, в виде эрозии или бляшки на стенках пищевода. Отличается более легким течением, не достигает больших размеров.
- глубоко-инвазивный, поражающий глубокие слои пищевода. Может иметь форму гриба или язвы. Склонен к образованию метастазов в трахею, бронхи и сердце.
- Аденокарционома – опухоль, которая развивается из желез, вырабатывающих слизь. Относительно редкая форма, которая протекает несколько тяжелее, чем плоскоклеточный рак. Обычно располагается в нижних отделах пищевода рядом с желудком. Его возникновению способствует состояние, при котором плоские клетки слизистой заменяются клетками схожими на те, что выстилают тонкий кишечник – пищевод Барретта.
Статистика (эпидемиология)
По результатам Global Cancer Statistics от 2012г, среди опухолей ЖКТ рак пищевода по заболеваемости занимает 1-е место и насчитывает до 16000 заболевших ежегодно, и восьмое место в мире среди причин смертности от онкологических заболеваний. Наибольшая заболеваемость отмечается в так называемом «центрально-азиатском поясе рака пищевода», включающем Каспийское побережье, центрально-азиатские республики, Монголию и северо-западный Китай. Низкая заболеваемость наблюдается в странах западной Европы, США и Австралии.
В пределах одного региона заболеваемость существенно варьирует в зависимости от национальности, расовой принадлежности, пола и социально-экономического статуса.
В Российской Федерации заболеваемость раком пищевода неуклонно растет. В 2017 году абсолютное число заболевших составило 8220 случаев, по сравнению с 2010 г. данный показатель возрос в два раза.
Мужчины заболевают в 3,5 раза чаще женщин. Пик заболеваемости приходится на возраст 50-59 лет.
Диагностика
Как определяют рак легких? До 60% онкологических поражений легких выявляются во время профилактической флюорографии, на разных стадиях развития.
- На 1 стадии регистрируется только 5-15% пациентов с раком легких
- На 2 — 20-35%
- На 3 стадии -50-75%
- На 4 — более 10%
Диагностика при подозрении на рак легкого включает в себя:
- КТ органов грудной клетки;
- бронхоскопию (фибробронхоскопию);
- УЗИ надключичных областей, органов брюшной полости, забрюшинного пространства
- общеклинические анализы крови и мочи;
- биохимическое исследование крови;
- цитологические исследования мокроты, смыва с бронхов, плеврального экссудата;
- оценку функциональных данных;
- плевральную пункцию (при наличии выпота);
- Трансторакальная пункционная биопсия.
Этот метод используется лишь тогда, когда рак легких не удается диагностировать иными способами. Трансторакальная пункция опухоли выполняется под рентгенологическим или КТ-контролем. Это обследование часто назначается в случае развития периферической карциномы. Полученный в ходе биопсии материал исследуется цитологически.
Оценка мутационного статуса рецептора эпидермального фактора роста (EGFR)
Молекулярно-генетическая диагностика проводится с целью выявления мутации рецептора. При немелкоклеточном раке легких без образования метастазов при выявленных мутациях растет результативность химиотерапии на основе ингибиторов EGFR. Именно поэтому данное исследование проводится до назначения препаратов.
Исследование ПЭТ и КТ
Позитронно-эмиссионная томография, совмещенная с компьютерной томографией, — самый современный метод диагностики рака. Он применяется для определения степени распространения рака легких, на основании чего врачи подбирают дальнейшую схему лечения, а также для последующего наблюдения за «реакцией» заболевания на проводимую терапию.
Причины
несколько факторов:
- Ослабление мышечно-связочного аппарата пищевода и диафрагмы: связка Морозова-Саввина и мышечно-сухожильная мембрана Бертелли-Лаймера. Они нередко с возрастом теряют свою упругость и уже не справляются с возложенной на них задачей. Это ведет к нарушению работы нижнего пищеводного клапана (сфинктера). Кроме того, имеют место возрастные изменения в мышцах, которые образуют пищеводное отверстие диафрагмы. В результате они расслабляются, приводя к расширению самого отверстия и формированию грыжевых ворот. Нередко с возрастом происходит резорбция (рассасывание) жировой ткани под диафрагмой. Именно эти причины и объясняют частое формирование грыжи пищеводного отверстия диафрагмы у лиц старше 60 лет. Однако в некоторых случаях эти же моменты могут привести к образованию грыжи и у молодых людей. Например, у малотренированных.
- Генетическая предрасположенность к формированию грыжи пищевода: врожденная слабость соединительной ткани (синдром Марфана, плоскостопие и другие.). Поэтому нередко грыжа пищевода сочетается с бедренной или паховой грыжей. Сюда же можно отнести и астеническое телосложение (длинные конечности, тонкая кость, слабо развитая мускулатура), которое также наследуется.
- Систематическое или внезапное повышение давления в брюшной полости приводит к расширению пищеводного отверстия диафрагмы. В результате некоторые внутренние органы или их части выходят в грудную клетку. Наиболее частые причины повышения внутрибрюшинного давления
- выраженное вздутие живота (метеоризм)
- беременность (особенно повторная) или тяжелые роды
- скопление свободной жидкости в брюшной полости (асцит), которое имеет место при циррозе, сердечной недостаточности или злокачественных новообразованиях
- длительный и упорный кашель при заболеваниях дыхательных путей (например, при хронической обструктивной болезни легких грыжа формируется в 50% случаев)
- чрезмерная физическая нагрузка (поднятие тяжестей) или тяжелый физический труд, особенно при слабости мышечно-связочного аппарата пищевода и диафрагмы
- неукротимая рвота
- тяжелая степень ожирения
- хронические запоры
- частое переедание
- Чрезмерное подтягивание пищевода кверху, которое возникает по двум причинам:
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Кастена, для которой характерно сочетание язвы двенадцатиперстной кишки, хронического холецистита, а также грыжи пищевода.
- Сайнта, включающая в себя хронический холецистит, грыжу пищевода и дивертикулез кишечника (образование в стенке кишечника выпячиваний размером один-два сантиметра).
- Укорочение пищевода за счет рубцовых изменений, которые чрезмерно подтягивают его кверху в грудную полость. Нередко рубцы образуются после химических или термических ожогов, на фоне пептической язвы пищевода (язва, возникшая в результате агрессивного воздействия желудочного сока) и некоторых других заболеваний. Как видите, болезни желудочно-кишечного тракта довольно часто приводят к формированию грыжи пищевода. Причем существует закономерность: чем более длительно протекает недуг, тем вероятнее всего образуется грыжа.
- Нарушение двигательной функции пищевода: усиленные продольные сокращения (сокращения в длину). В результате нарушается продвижение пищевого комка по пищеводу при отсутствии каких-либо органических изменений в нем. К этому приводят некоторые заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит или холецистит и другие. При этих недугах усиливается двигательная активность желудка, а также повышается давление в нем. Что ведет к возникновению гастроэзофагеального рефлюкса (заброс агрессивного желудочного содержимого в пищевод). К примеру, описаны триады:
- Травмы иногда становятся причиной образования грыжи пищевода:
- открытые повреждения диафрагмы — когда ранящий снаряд (нож, пуля, заточка) повреждает её, проникая через грудную клетку или брюшную полость
- закрытые повреждения диафрагмы возникают при тупых травмах живота (ушиб брюшной стенки с повреждением или без повреждения внутренних органов), а также при внезапном повышении внутрибрюшинного давления.
- Врожденная аномалия развития: короткий пищевод или «грудной желудок». При этой патологии желудок или только его верхняя часть находится в грудной полости, а пищевод в него входит высоко над диафрагмой. Этой патологией занимаются детские хирурги. Кроме всех перечисленных причин необходимо учитывать еще и тот факт, что тонус нижнего пищеводного сфинктера понижает кофеин, никотин, некоторые гормоны и лекарственные препараты.
Классификация и стадии
Самый частый морфологический вариант опухоли пищевода — плоскоклеточный рак, железистый или аденокарцинома встречается только в 3-5% случаев, другие клеточные варианты крайне редки.
Анатомически пищевод подразделяется на два отдела: шейный и грудной, последний дополнительно делят на верхний, средний и нижний. По частоте развития рака лидирует зона перехода пищевода в желудок — там формируется почти половина всех новообразований, в средней части — чуть больше трети карцином, остальное — в шейном отделе.
Разделение по стадиям рака следующее:
- 0 стадия — дисплазия высокой степени или уже карцинома in situ высокой степени дифференцировки;
- 1 стадия рака всегда без метастазов в лимфоузлы, подгруппа «1А» — малая агрессивность (высокая дифференцировка) клеток, при минимальном поражении слизистой оболочки, стадия усугубляется до «1В» при той же степени злокачественности с большей глубиной проникновения в толщу стенки или при такой же поверхностной опухоли, но большей злокачественности;
- 2 стадия «А» — это глубокое поражение стенки и низкая агрессивность в верхнем и среднем отделах грудной части пищевода или в нижней части рак умеренной и низкой дифференцировки. Высокая агрессивности при том же распространении карциномы в верхнем и среднем отделе пищеводной трубки — уже «2В» стадия, а также меньшая глубина вовлечения стенки с поражением 1-2 лимфоузлов;
- 3 стадия карциномы с тремя подкатегориями от «А» до «С» всегда предполагает метастазы в лимфоузлах или вовлечение в конгломерат рядом располагающихся органов;
- 4 стадия устанавливается при любом местном процессе разной агрессивности с прорастанием метастазов в другие органы.

Диагностика заболевания
Оптимальный план обследования для постановки диагноза, определения клинической стадии и выработки лечебного плана должен включать в себя следующие процедуры:
- Основным методом диагностики является эзофагогастродуоденоскопия. Она позволяет получить материал для морфологического подтверждения диагноза, а также оценить распространенность первичной опухоли по пищеводу. С целью повышения информативности метода в настоящее время могут применяться такие методики, как хромоэндоскопия, эндоскопия в узко-спектральном пучке света, аутофлюоресценция.
- Эндосонография (Эндо-УЗИ) является наиболее информативным методом в оценке глубины инвазии опухоли в стенку пищевода (символ Т). Также она позволяет с высокой точностью (чувствительность 0,8 и специфичность 0,7) оценить состояние регионарных лимфоколлекторов. Для более точного предоперационного стадирования и определения тактики лечения возможно выполнение пункционной биопсии медиастинальных лимфатических узлов.
- Рентгеноконтрастное исследование пищевода.
Рентгенография пищевода с барием у больного раком пищевода
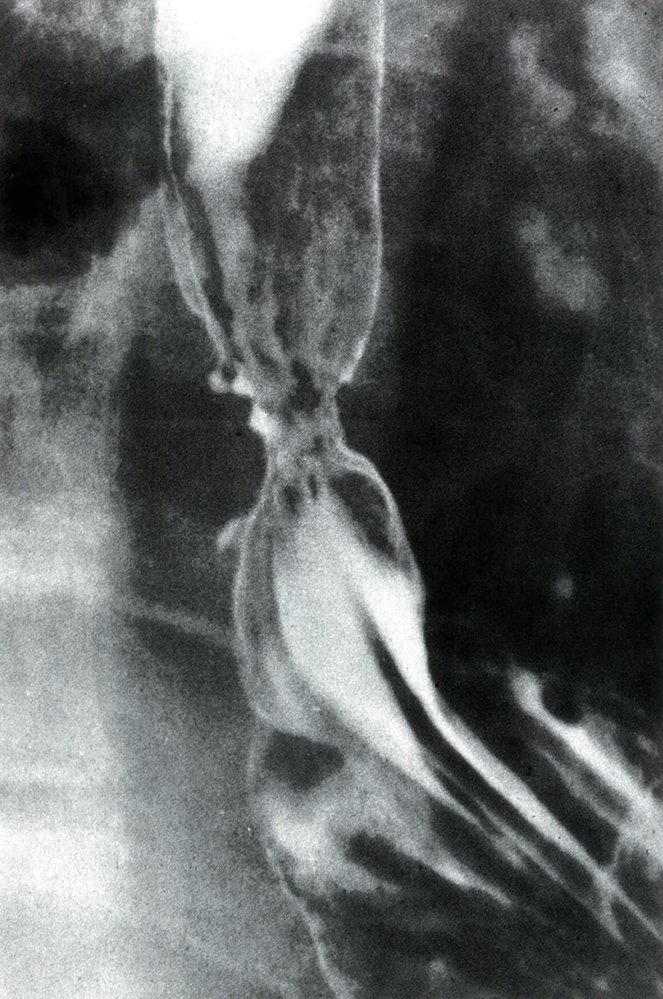
- КТ органов грудной клетки и брюшной полости с внутривенным контрастированием. Выполняется для оценки состояния регионарных лимфоузлов и исключения отдаленных метастазов. По сравнению с эндо-УЗИ она обладает меньшей чувствительностью (0,5), но большей специфичностью (0,83) в диагностике регионарных метастазов. Для отдаленных метастазов этот показатель составляет 0,52 и 0,91 соответственно.
- Совмещенная позитронно-эмиссионная компьютерная томография с 18F дезоксиглюкозой (ПЭТ/КТ) малоинформативна для определения T и N-статуса. Но она демонстрирует более высокую чувствительность и специфичность в обнаружении отдаленных метастазов по сравнению с КТ. ПЭТ/КТ рекомендуется выполнять в случае, если у пациента по данным КТ нет отдаленных метастазов (М1).
- Фибробронхоскопия выполняется для исключения инвазии в трахею и главные бронхи при опухолях пищевода, расположенных на уровне или выше ее бифуркации.
При подготовке к хирургическому лечению с целью оценки функционального статуса по показаниям проводят дополнительные функциональные тесты: эхокардиографию, холтеровское мониторирование, исследование функции внешнего дыхания, УЗДГ сосудов, исследование свёртывающей системы крови, анализы мочи, консультации врачей-специалистов (кардиолога, эндокринолога, невропатолога и т.п.).
Диагностика рака пищевода
У большинства больных рак пищевода выявляется после появления симптомов болезни. Однако нередко симптомы возникают уже в поздних стадиях, что отрицательно сказывается на результатах лечения.
КАКОВЫ НАИБОЛЕЕ ЧАСТЫЕ СИМПТОМЫ РАКА ПИЩЕВОДА?
Проблемы с глотанием (дисфагия).
Это — наиболее частый симптом заболевания. У больного возникает ощущение застрявшей в груди пищи. При такой ситуации опухоль, как правило, уже занимает половину просвета пищевода. Твердая пища в виде хлеба и мяса застревает в пищеводе и не проходит в желудок. Люди с дисфагией обычно переключаются на более мягкую и даже жидкую пищу для облегчения глотания.
Боль
В редких случаях боль в середине грудной клетки или ощущение сдавления или жжения могут быть признаками рака пищевода. Однако эти симптомы могут быть вызваны чем-то еще, например, изжогой. Боль во время глотания обычно говорит о распространенном опухолевом процессе.
Похудение.
Почти у половины больных раком пищевода отмечается потеря веса за счет недостаточного количества потребляемой пищи из-за проблем с глотанием. Кроме того, у некоторых больных снижен аппетит.
Другие симптомы.
Охриплость, икота, воспаление легких и высокий уровень кальция в крови являются обычно поздними признаками рака пищевода. Однако эти симптомы могут быть вызваны и другими заболеваниями.
ПРИ НАЛИЧИИ СИМПТОМОВ, ПОЗВОЛЯЮЩИХ ЗАПОДОЗРИТЬ РАК ПИЩЕВОДА, ПРОВОДИТСЯ ОБСЛЕДОВАНИЕ:
Контрастное рентгенологическое исследование с барием выполняется, как правило, на начальном этапе обследования. Метод позволяет выявить изменения слизистой оболочки пищевода, в том числе и опухоль.
Эндоскопия. При этом методе в пищевод вводится гибкая трубка с подсветом и маленькой видеокамерой на конце. В случае обнаружения опухоли берется часть ткани для микроскопического исследования. Если опухоль суживает просвет пищевода и препятствует прохождению пищи, то отверстие пищевода можно расширить. Кроме того, во время исследования решается вопрос о тактике лечения больного.
Компьютерная томография (КТ) дает возможность определить распространенность процесса, что помогает разработать план операции.
Эндоскопическое ультразвуковое исследование помогает выяснить степень поражения пищевода и разработать хирургический подход к лечению больного.
Бронхоскопия позволяет осмотреть трахею и бронхи для выяснения степени распространения опухоли пищевода.
Позитронно-эмиссионная томография (ПЭТ). При данном методе в вену вводится радиоактивная глюкоза. Опухолевая ткань быстро накапливает глюкозу, что видно на специальном аппарате.
Данное исследование позволяет выявить опухолевые очаги за пределами первично пораженного органа и помогает определить стадию заболевания.
Торакоскопия и лапароскопия дают возможность обнаружить опухолевые лимфатические узлов в грудной и брюшной полостях, а также взять кусочки ткани для микроскопического исследования. Полученная информация важна для разработки тактики лечения больного.
Диагностика гинекологического рака
Скрининговое обследование для выявления рака шейки – это РАР-тест (цитологический мазок с определением типа клеток). При обнаружении атипичных клеток возможно минимальное вмешательство и устранение зоны поражения. Обследование проводится каждый год в период от 5 дня цикла до 25 дня. Также показаны расширенная кольпоскопия с прицельной биопсией очага. Проводят лабораторное исследование тканей из подозрительного очага.
Диагностика рака яичников возможна на основании выявления онкомаркера, сигнализирующего о раке СА-125. Если его уровень высокий, проводят УЗИ, лапароскопию с забором биопсии, исследуют региональные лимфоузлы с их биопсией.
Симптомы рака пищевода
На начальных стадиях развития опухоли выявить ее сложно. Это связано с тем, что новообразование не доставляет больному дискомфорта, а симптомы неспецифичны. Первым указанием на рак пищевода чаще всего становится затруднение при глотании – дисфагия. Пациента преследует ощущение, что часть пищевого комка не прошла в желудок. Однако употребление большого количества жидкости не приводит к ослаблению этого симптома.
Также признаками рака пищевода являются4:
- Боли за грудиной, которые проявляются постоянным давление за грудиной или интенсивной резкой болью во время еды;
- Из-за дискомфорта, которые больные испытывают во время приема пищи, они отдают предпочтение мягкой и полужидкой пище;
- Апатия, которую вызывают неутолимый голод и сильная слабость, связанные с ограничением рациона;
- Резкая потеря веса, а при прогрессировании опухолевого процесса и истощение;
- Пищеводная рвота вследствие того, что опухоль является механическим препятствием для прохождения пищи по пищеводу в желудок;
- Неприятный запах изо рта, который усиливается по утрам, возникает из-за застоя и последующего гниения остатков пищевого комка в пищеводе;
- Осиплость голоса у некоторых пациентов связана с распространением опухоли на голосовые связки или возвратный нерв;
- Субфебрильная температура, утомляемость и апатия являются генерализованной реакцией на опухолевый процесс.
Методы лечения онкологических заболеваний
В зависимости от вида онкологического заболевания подбираются методы лечения. Наиболее эффективным является комбинированный или комплексный подход к избавлению от недуга.
К основному и радикальному методу лечения относится — хирургическое вмешательство. Некоторые виды рака позволяют удалить опухоль внутри органа или вместе с ним. Но не всегда операция это выход и тогда подбираются другие методы лечения.
От вида онкологического заболевания назначается дополнительное лечение, такое как, лучевая терапия и прием химиопрепаратов.
Успешный исход лечения, может быть достигнут, если пациент настроен на лечение и соблюдение врачебных рекомендаций, профилактическим мерам и наблюдению у врача-онколога. Ранняя диагностика онкологического заболевания позволяет избежать усугубления состояния, восстановлению нормального течения жизни, а также избежанию возможности рецидива.
Факторы риска
Аденокарцинома пищевода встречается обычно при хронических болезнях нижнего отдела пищевода. Такое приобретенное состояние характеризуют предраковые клетки, заменяющие нормальный покров клеток. Заболевание встречается как осложнение при хроническом забросе содержимого желудка в нижний отдел пищевода. Плоскоклеточная карцинома чаще бывает у людей, злоупотребляющих алкоголем или табаком, а также у тех, кто перенес ранее ожог пищевода, в частности щелочью. Эта болезнь распространена среди лиц, у которых был диагностирован плоскоклеточный рак шеи или головы. Важные факторы риска:
- недостаток полезных веществ из-за дефицита в пище свежих овощей и фруктов;
- злоупотребление жеванием табака и курением;
- употребление слишком горячих напитков.
Клинические исследования рака пищевода
Ежегодно фармацевтические компании разрабатывают новые лекарственные препараты, которые еще не входят в существующие стандарты лечения, в связи с чем проводятся клинические исследования для оценки эффективности и безопасности этих препаратов. Целью такого исследования является улучшение методов лечения рака, внедрение новых более эффективных препаратов и, как следствие, улучшение выживаемости пациентов. Если тот или иной препарат или методика в исследовании продемонстрировали свою эффективность и безопасность, а также улучшили показатели выживаемости по сравнению с предшествующим стандартом лечения, то при ежегодном обновлении рекомендаций их также включают в алгоритмы лечения.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая. Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией. Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день!
Подскажите, пожалуйста. Моей маме 69 лет, на прошлой неделе ей был поставлен диагноз — высокодифференцированныйплоскоклеточный рак средней трети пищевода. Как можно ей помочь и лечится ли эта стадия рака? Спасибо
При локальной болезни (то есть отсутствии отдаленных метастазов) стандартом лечения является сочетанная химио-лучевая терапия. В большом проценте случаев достигается полное излечение (это зависит, конечно, от стадии процесса) и оперативное лечение не проводится. Если после химио-лучевой терапии болезнь не исчезла – проводится оперативное вмешательство.
Здравствуйте! У отца диагностировали рак пищевода 4 степени с множественными метастазами в печень. Назначены препараты: гепаклин,платифилин, тивортин, папаверин,с пазмалгон. Можно ли ему еще чем-то помочь? Спасибо.
В данном случае единственный вариант лечениея- только химиотерапия (если позволяет состояние пациента).
Добрый день! У моего отца обнаружен плоскоклеточный рак с наклонностью к ороговеванию верхней трети пищевода, протяженность 5 см, T3NxM0. На данный момент проходит курс лучевой и химиотерапии. Проводят ли специалисты Вашей клиники радикальное хирургическое лечение такой патологии? Спасибо
Опухоль верхней части пищевода не оперируется, лечение правильное.
У мого брата (51 рік) випадково виявлено аденокарциному нижньої третини стравоходу.(підтверджено гістологічно). Протягом 25 років окрім печії ніяких інших скарг у нього не було і має.Рекомендована операція Люїса.
Прошу Вас сказати свою думку з даного питання(сучасного лікування) а також порадити медичну установу де найкращі результати після такого втручання.
Дякую.
Цви Бернштейн
Василий, подход к лечению аденокарцином нижней трети пищевода такой же как и к аденокарцономам желудка. Для решения вопроса о тактике лечения этой группы больных важна точная стадия заболевания. Ее Вы к сожалению не приводите. Доказано, что при место-распространенных опухолях (для пищевода кроме Т in situ — Т1) и/или вовлеченных лимфатических узлах результаты лечения лучше, если применяется т.н. периоперативная химиотерапия (т.е. три цикла химиотерапии перед операцией с последующей оценкой состояния, оперативное вмешательство, после чего вновь 3 цикла профилактической химиотерапии).
Профилактика
С целью профилактики заболевания рекомендуется:
- Отказ от употребления алкоголя и курения. Известно, что 90% рака пищевода связано именно с этими факторами. Также отмечен синергизм (усиление действия) канцерогенного эффекта от курения и потребления алкоголя.
- Диета с исключением повреждающего термического и механического воздействия на слизистую.
Рациональное питание с присутствием достаточного количества антиоксидантов — витамины А, С, Е, селен, бета-каротин, кверцитин. В недавних работах было доказано, что цинк замедляет рост и деление раковых клеток, поэтому нужно включать рацион продукты с его содержанием. Ежедневное употребление цинка мужчинами должно составлять 11 мг, а женщинам и 8 мг. - Выявление и лечение предопухолевых и фоновых патологий. Среди таких можно назвать пищевод Барретта, хронический эзофагит, гастроэзофагеальная болезнь, ахалазия кардии (отсутствие расслабления нижнего пищеводного сфинктера), стриктура пищевода, грыжа пищеводного отверстия диафрагмы. Известно, что аденокарцинома пищевода — осложнение пищевода Барретта, обнаруживаемое у лиц с рефлюксом, поэтому страдающим изжогой или отрыжкой нужно регулярно проходить эндоскопическое обследование пищевода и желудка. Эндоскопическое обследование и биопсия помогут на ранних стадиях выявить метаплазию эпителия и предпринять соответствующие меры (проводится эндоскопическая радиочастотная абляция измененного участка слизистой). Пациенты с пищеводным рефлюксом помимо лечения должны постоянно соблюдать диету.
Прогноз
Прогноз при аденокарциноме пищевода определяется стадией заболевания. К сожалению, особенности строения пищевода, высокий риск метастазирования, отсутствие специфической клинической картина на ранних стадиях заболевания, приводят к тому, что 2/3 пациентов к моменту установки диагноза имеют 3 или 4 стадию. Это либо местно-распространенный неоперабельный процесс либо отдаленные метастазы в легких, печени, костях. В данном случае 12-месячная выживаемость составляет лишь 38%.
При локализованных стадиях 5-летняя выживаемость может достигать 47%, при поражении регионарных лимфоузлов – 25%, при наличии отдаленных местастазов не превышает 5%.
Виды раковых заболеваний
Виды рака определяются в зависимости от множества факторов. Онкологическое заболевание классифицируется по нескольким критериям:
- по месту локализации опухоли;
- по типу ткани, в которой развиваются раковые клетки,
- по строению раковых клеток,
- по принципу деления,
- по сложности развития.
Виды рака разделяются по месту нахождения опухоли. То есть органе или системе, где он развивается.
Также виды онкологических заболеваний разделяются по типу ткани. Раковые клетки активно размножаются в мышечной, эпителиальной, костной, сосудистой, нервной и соединительной ткани. Развитие злокачественного образования в нескольких видах тканей называется сложным.
По строению клеток опухоли различают:
- карциному — рак в эпителии,
- лейкоз — развитие ракового процесса в кроветворной системе,
- меланому — рак кожи,
- саркому — рак в соединительной ткани,
- лимфому — рак в лимфатической системе,
- глиому — рак головного мозга и др.
По принципу деления раковых клеток разделяют виды клинического, морфологического и гистологического рака.
Аденокарцинома и плоскоклеточный рак — виды рака, которые встречаются чаще всего. Они возникают в щитовидной, поджелудочной и молочной железе, на шейке матки и легких.
Рак матки симптомы
Симптомы ранней карциномы эндометрия скудны, злокачественное изменение слизистой матки преимущественно манифестирует изменением менструальной кровоточивости — не в то время и не так, как раньше.
Эндометриальная карцинома редко развивается у молодых, это болезнь зрелых и пожилых. У менопаузальных пациенток заболевание проявляется разной выраженности кровотечениями — от мажущих выделений до фатальной кровопотери.
Боли при половом акте и контактные выделения появляются при распространении ракового процесса на шейку матки и влагалище, а это уже далеко не первая стадия. Отёк ноги, не проходящий за ночь и усиливающийся при долгой ходьбе и стоянии — признак вовлечения паховых лимфатических узлов в метастатический процесс. Рецидивирующий цистит без признаков воспаления слизистой мочевого пузыря может говорить о сдавлении извне или прорастании опухоли в органы мочевыводящей системы.
При УЗИ заметить патологию слизистой матки на ранней стадии развития несложно, если регулярно наблюдаться у гинеколога, специализирующегося на онкологической патологии. Консультацию высококлассного специалиста оперативно организует международная клиника Медика24.
Питание и рак пищевода
Многочисленные исследования показали, что рак пищевода часто диагностируется у людей, употребляющих в пищу «красное мясо» (говядина, свинина, баранина и др.) и пренебрегающих источниками витаминов А и С – свежими овощами и фруктами.
В связи с этим людям с синдромом Баррета, желудочно-пищеводным рефлюксом, а также курильщикам с многолетним стажем (даже в том случае, если они оказались от вредной привычки) рекомендуется изменение рациона, в котором должны преобладать салаты из свежих овощей и фрукты, морепродукты, мясо птицы и кролика.
Учитывая, что плоскоклеточный рак пищевода – одно из наиболее частых онкологических заболеваний в Китае, Индии, Японии и ряде африканских стран, кухня которых изобилует копченостями, жареными блюдами, пряностями, соленьями и маринадами, в целях профилактики следует отказаться от консервированных продуктов и острых закусок.
Рак пищевода: прогноз
При раке пищевода прогноз и выживаемость очень сильно зависят от стадии, на которой было обнаружено заболевание, и состояния организма. Даже если рак не очень запущен, но организм ослаблен (например, истощением) врачи могут не позволить проводить пациенту необходимое хирургическое лечение, без которого опухоль будет продолжать рост.
Для оценки прогнозов выживаемости врачи используют термин «пятилетняя выживаемость» — это шанс человека прожить пять и более лет.
На первой стадии, при которой раком поражен только первый, внутренний слой стенки пищевода, шанс прожить 5 лет после хирургического лечения составляет почти 100%.
Индивидуальный подход улучшает выживаемость при раке пищевода
24 января 2021411
В случаях, когда опухоль проросла во второй, подслизистый слой, шансы снижаются до 83%.
Когда опухоль поразила регионарные лимфатические узлы и создала метастазы в других органах, пятилетняя выживаемость после лечения рака пищевода — около 48%.
После хирургического лечения 5 и больше лет проживут от 25 до 35% всех пациентов. Причем если при операции удалялось большое количество ткани, этот процент выше — около 49%, а при минимальном вмешательстве, которое необходимо для улучшения качества жизни (паллиативном) — не больше 5%.
У пациентов без метастазов, которым удалили опухоль и применяли химиотерапию и лучевую терапию шансы на 5+ лет жизни составляют примерно 35–57% — при условии если опухоль была в середине и внизу пищевода. Если она располагалась вверху, то 15–20%.
Больные с метастазами, удаленной опухолью и прошедшие операцию+химиотерапию после рака пищевода проживут 5 и больше лет с вероятностью 20–25%.
При проведении только хирургического лечения опухоли верхней части пищевода шансы прожить пять лет равны нулю.
Если рак пищевода не лечить, то шансов нет — у вас осталось примерно 5–8 месяцев.
Прогнозы выживаемости при раке пищевода по данным ФГБУ «НМИЦ онкологии им. Н.Н.Блохина» Минздрава России (Тюляндин С.А.)
|
Стадия |
TNM |
5-летняя выживаемость (%) |
|
TisN0M0 (измененные клетки присутствуют в пищеводе, лимфоузлы не поражены, метастазы отсутствуют) |
>95 |
|
|
I |
T1N0M0 (опухоль проросла в первый или второй слои трубки пищевода, лимфоузлы не поражены, метастазы отсутствуют) |
50-80 |
|
IIA |
T2-3N0M0 (опухоль проросла в 3 или 4 слои пищевода, лимфоузлы не поражены, метастазы отсутствуют) |
30-40 |
|
IIB |
T1-2N1M0 (опухоль проросла во 2-3 слои пищевода, 1 или 2 ближайших лимфоузла поражены раковыми клетками, метастазов нет) |
10-30 |
|
III |
T3N1M0, T4NлюбаяМ0 (опухоль проросла все слои пищевода, поражены 1-2 ближайших лимфоузла, метастазов нет. Либо опухоль проросла все слои пищевода, поражено любое количество лимфоузлов, метастазов нет) |
10-15 |
|
IV |
TлюбаяNлюбаяM1 (опухоль проросла через все слои пищевода и возможно поразила ближайшие органы, поражено любое количество лимфоузлов, раковые клетки распространились в другие части организма) |
<1-2 |


