Бактериальные инфекции кожи: какие бывают, как лечить
Содержание:
- Немедикаментозные методы лечения псориаза нашей клиники
- Белые пятна на коже – авитаминоз
- Причины питириаза
- Лечение
- Рекомендации
- Причины возникновения незаживающих ран
- Как предупредить проблему
- Лечение диспепсии
- Лечение микоза ногтей
- Гиперкератоз, сухость и шелушение
- Диагностика и лечение
- Лечение гидраденита
- Лечение цветного лишая
- Физиологические причины
Немедикаментозные методы лечения псориаза нашей клиники
Полезно знать
- Лечение псориаза на голове
- Лечение псориаза на локтях
- Лечение псориаза на ногах
- Лечение псориаза на ногтях
- Лечение псориаза на руках
- Лечение ладонно-подошвенного псориаза
Огромное значение в лечении псориаза на лице имеют немедикаментозные методы. В зависимости от состояния больного, стадии обострения, его индивидуальных особенностей различные немедикаментозные методики применяют или в составе комплексной терапии, или самостоятельно. Эти же методики активно используют для профилактики обострений.
- PRP–терапия — эффективная методика, заключается во введении в очаг воспаления на лице собственной крови больного, обогащенной тромбоцитами. Проведенный курс лечения способствует активизации обмена веществ и подавлению аутоиммунных процессов. Проводится в составе комплексной терапии обострений, а также в качестве противорецидивной терапии.
- Аутогемотерапия — метод достаточно давно применяется для устранения псориатических высыпаний с хорошими результатами. Взятая из вены кровь больного вводится ему внутримышечно. Происходит как бы встряхивание организма, он с новыми силами справляется с болезнью.
- Рефлексотерапия — это древний китайским метод лечения всех заболеваний, который признан современной медициной. Метод основан на рефлекторном воздействии на определенные точки на теле, связанные с различными органами. Воздействовать на точки можно по-разному: иглами, массажем, прижиганием. Опытный специалист, прошедший подготовку в Китае, может вылечить обострение псориаза без применения лекарств.
- Вакуум-терапия — это один из видов рефлексотерапии. На рефлекторные точки на теле воздействуют разреженным воздухом. Эффективная методика в руках опытного специалиста.
- Фитотерапия — применение для лечения псориаза на лице лекарственные растения. Это позволяет снизить лекарственную нагрузку. Хорошо снимает воспаление и зуд, предупреждает развитие инфекционных осложнений.
Как лечат псориаз лица в клинике Парамита
Особенностью назначения лечебных мероприятий является индивидуальный подход к каждому пациенту. Это позволяет справляться с любыми, даже со сложными случаями псориатических высыпаний на лице. Врачи клиники прекрасно понимают, что псориаз на лице доставляет не только физические, но и моральные страдания, поэтому стараются устранить высыпания как можно быстрее.
Псориаз – это хроническое заболевание, вылечить которое невозможно. Но современная медицина располагает методиками, позволяющими поддерживать это заболевание в состоянии ремиссии
Для тех, у кого псориатические бляшки располагаются на лице, очень важно выбрать профессиональный центр лечения псориаза и постоянно проводить поддерживающее лечение под контролем врача.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья ГрачевГлавный врач клиники
Мы всегда рады помочь, ждем ваших звонков+7 (495) 198-06-06
Белые пятна на коже – авитаминоз
Белые точки на коже подобно акне может быть признаком недостатка незаменимых жирных кислот и витаминов А и D. Они появляются в основном на лице, руках, бедрах и ягодицах.
В этих случаях важно исключить насыщенные жиры и обогатить рацион полезными жирами, употребляя в пищу:
- лосось;
- сардины;
- орехи;
- семена.
Кроме того, необходимо потреблять как можно больше зеленых овощей, богатых бета-каротином (морковь, спаржа, абрикосы, брокколи, перец и т. д.). Они основной источник витамина А. Для обеспечения организма витамином D следует принимать солнечные ванны в течение десяти минут в день.
Медицине также известен тип анемии, возникающей из-за дефицита витамина B12, – злокачественная анемия. Всасывание витамина B12 происходит в подвздошной кишке (задней части тонкой кишки), но сначала его необходимо объединить с белком (фактор Касла), вырабатываемым в желудке.
В том случае, если желудок не вырабатывает необходимый белок, то это может привести к образованию на теле белых пятен. Диагноз устанавливается на основе:
- анализа крови;
- исследования желудка – гастроскопия и биопсия;
- теста Шиллинга – измерение абсорбции после приема радиоактивного витамина B12 и необходимого белка.
В курс лечения входят инъекции витамина B12.
Белые пятна на коже – витилиго
Витилиго – кожное заболевание. Симптом его – белые пятна на теле, особенно на голенях, возникающие из-за потери пигмента кожи и исчезновение меланоцитов (пигментных клеток эпителия). Сопровождается зудом на ранней стадии.
Выделяют три различных типа витилиго:
- Локализованное витилиго – поражает небольшой участок кожи и встречается в 2% случаев.
- Генерализованное витилиго – поражает несколько областей, таких как лицо и шея, туловище и конечности, и встречается в 90% случаев.
- Универсальное витилиго – поражает более 80% кожи и встречается в 8% случаев.
Обычно это безвредно, но может сопутствовать другим заболеваниям, таким как:
- заболевание щитовидной железы;
- диабет;
- злокачественная анемия – из-за дефицита витамина B12;
- очаговая алопеция – внезапное появление одной или нескольких округлых, четко разграниченных областей без волос;
- болезнь Аддисона;
- псориаз;
- злокачественная меланома – в данном случае это хороший знак, поскольку свидетельствует об успехе терапии.
Белые пятна на коже могут иметь размер от нескольких миллиметров до нескольких сантиметров. Позже пятна сливаются и могут занимать большие площади, при этом зуд исчезает.
Это происходит примерно в возрасте 20 лет, и у 30% пациентов витилиго присутствует в семейном анамнезе
Когда дело доходит до лечения, важно избегать пребывания на солнце
В настоящее время наиболее успешной терапией является метод физиотерапии – применение ультрафиолетовых лучей. Могут быть полезны кремы с кортикостероидами и синтетические препараты витамина D.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Лечение
При выборе метода лечения необходимо учитывать стадию заболевания. При прогрессирующем Псориазе применяют гл. обр. седативные средства (препараты брома), нейролептики — френолон, левомепромазин (тизерцин), тиоридазин (сонапакс), транквилизаторы (элениум, седуксен и др.), при выраженной вегетативно-сосудистой дистонии — циннаризин (стугерон) и др., противовоспалительные средства, витамины, новокаин и др. В стационарной и регрессирующей стадиях П. назначают витамины А, B1, B6, B12, B15, фолиевую к-ту, витамины C, PP, D2, липотропные средства, пирогенал. При артропатическом П., псориатической эритродермии, экссудативном и пустулезном П., кроме перечисленных средств, при отсутствии противопоказаний используют кортикостероиды (преднизолон, триамцинолон, дексаметазон); при пустулезном П. иногда эффективны антибиотики. Из иммунодепрессивных средств чаще всего назначают метотрексат. По показаниям проводят санирование имеющихся очагов инфекции, применяют эндокринные препараты, микроэлементы, при периферических ангиоспазмах и инфильтративных застарелых псориатических бляшках показаны вазодилататоры (компламин, нигексин и др.). Рекомендуется диета с ограничением животных жиров.
Лекарственную терапию необходимо проводить в комплексе с физиотерапией. Показаны систематические теплые ванны, в теплое время года — морские или речные купания и солнечные облучения (противопоказаны при летней форме П.). Общие облучения УФ-лучами (см. Ультрафиолетовое излучение) оказывают гипосенсибилизирующее действие на кожу больных П., их полезно проводить в периоды ремиссии П.
Широкое распространение при лечении П. получила фотохимиотерапия — облучение длинноволновыми УФ-лучами в комбинации с фурокумаринами, так наз. PUVA-терапия (см. Ультрафиолетовое излучение). Изучают использование метода гемосорбции. С целью нормализации функции в. н. с. целесообразно применение диадинамических токов на область симпатических узлов (см. Импульсные токи). При отсутствии противопоказаний рекомендуется сан.-кур. лечение (Сочи — Мацеста, Пятигорск, Серноводск, Талги и другие курорты с сероводородными водами, а также курорт Нафталан). Пребывание на южных курортах противопоказано больным летним типом П., прогрессирующим, экссудативным и пустулезным П.
Местно при прогрессирующем П. применяют индифферентные мази, напр. 1—2% салициловую мазь. При хроническом, не склонном к обострениям течении П. назначают салицилово-ртутные мази, цигнолин, хризаробин в пастах и мазях (нельзя применять на кожу лица и волосистой части головы из-за возможности развития конъюнктивита), сернодегтярные мази, мазь Рыбакова (из жировых солидолов) и др. Используют также мази с цитостатиками, папаверином, кортикостероидами.
При артропатическом П., а также при наличии застарелых псориатических бляшек иногда наблюдается улучшение от грязевых процедур (см. Грязелечение), фонофореза с применением кортикостероидов.
Ни одно из применяющихся для местного лечения П. средств, даже в случае успешного действия, не предотвращает возможных рецидивов болезни. Однако устранение высыпаний часто ведет к длительной ремиссии, а в ряде случаев к излечению.
Рекомендации
Косметологи утверждают, что если у вас есть склонность к сухой коже, то лучше воздержаться от частых и длительных приемов ванн. Если же в конце трудного дня вы любите понежиться в горячей воде, то не забывайте после водных процедур увлажнять локоточки кремом.
При обострении проблемы также рекомендуется использовать крема для локтей и коленей EVO. Не стоит переживать о появлении следов от жирного крема на одежде, если вы выбрали правильный крем – он замечательно впитается и великолепно смягчит проблемные участки кожи.
Обязательно следите за состоянием своей кожи. В запущенном состоянии от проблемы всегда тяжелее избавиться.
Следите за своим питанием, так как в первую очередь внутренние сбои в организме сказываются на состоянии кожных покровов.
Причина, по которой шелушится кожа на локтях может быть банальна, но если постоянно баловать свое тело правильными кремами, маслами и масочками, то вам обеспечен здоровый вид и состояние кожи на долгие годы!
Причины возникновения незаживающих ран
Непосредственная причина возникновения незаживающих ран – недостаточная активность восстановительных процессов в организме, замедленная регенерация тканей. При этом условия, при которых регенерация замедляется, могут быть разнообразными.
Среди общих факторов (т.е. затрагивающих состояние организма в целом) можно выделить следующие:
• ослабленный иммунитет по причине сопутствующего заболевания или хронического иммунодефицитного состояния;
• хроническая интоксикация организма;
• нарушение обмена веществ;
• сахарный диабет; это состояние можно рассматривать как тяжелую форму нарушения обмена веществ, а именно глюкозного обмена. Нарушения нормального усвоения глюкозы приводят к повышению хрупкости тканей и замедлению процесса регенерации;
• нарушение кровообращения – как общего, так и местного. Причиной могут стать атеросклероз, деформация сосудистых стенок, заболевания сердечно-сосудистой системы. Локальное нарушение кровообращения может быть вызвано продолжительным сдавливанием тканей и пережатием мелких кровеносных сосудов (пример хронической раны на фоне постоянного сдавливания тканей – пролежни);
• гипо- или авитаминоз по витаминам А, С, К и группы В, играющих важную роль в процессе регенерации тканей;
• недостаток в организме кальция или цинка;
• истощение – алиментарное (по причине недостаточного или неполноценного питания) или старческое;
• наличие онкологических заболеваний.
Специфический фактор появления хронических ран – нарушение кровообращения в ногах, чаще всего по причине варикозного расширения вен. На фоне нарушенного кровообращения на ногах (обычно в области голеней) развиваются трофические язвы – труднозаживающие дефекты тканей.
К местным факторам, затрагивающим непосредственно рану и область вокруг нее, относятся:
• инфекция;
• наличие в ране некротизированных тканей (они увеличивают риск нагноения и, соответственно, длительность заживления);
• наличие в ране инородных тел;
• наличие в ране излившейся крови (также повышает риск инфицирования);
• повторное повреждение незажившей раны.
Риск перехода раны в хроническую форму увеличивается, если, помимо кожи, повреждены и другие ткани – подкожная клетчатка, нервы, мышцы, сухожилия, кости.
Как предупредить проблему
Чтобы распознать стоматит на ранней стадии, детям до трех лет стоматологи советуют осматривать полость рта каждый день, избегать травм (следить, чтобы малыш не тянул в рот твердые предметы, грязные руки). С появлением первого зуба показаны регулярные профилактические стоматологические осмотры.
Важная профилактическая мера болезней слизистой полости рта – это соблюдение гигиены (чистка зубов, стрижка ногтей и мытье рук). Для укрепления иммунной защиты ротовой полости ребенка стоит пользоваться специальными детскими пастами, наладить сбалансированное питание, режим дня.
Если ребенок заболел, его следует изолировать от других детей и дезинфицировать предметы, с которыми больной контактирует. Чтобы исключить рецидив, ранее применяемый соски, зубную щетку, бутылочку необходимо заменить на новые.
Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой — капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины — аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
Лечение микоза ногтей

Врач-дерматолог в Минске может установить правильный диагноз микоза ногтей и кожи стоп на основании объективных данных, характерной клинической картины, а также результатов лабораторных анализов. Из лабораторных диагностических тестов самую большую значимость имеет выполнение соскоба чешуек кожи и ногтевой пластины с пораженных болезнью и гладких участков. После получения биоматериала проводится микроскопический анализ материала.
Другими методами для точного определения рода патогенного гриба и диагностики микозов ногтей и стоп выступают исследование в культуре ткани и молекулярно — биологический анализ.
Существуют дерматологические заболевания со схожей клинической картиной, с которыми надо проводить дифференциальную диагностику микозов ногтей и стоп. К ним относят псориаз, экзему, себорейный дерматит, плоский лишай и лимфому кожи. Поражение ногтей и кожи стоп грибами рода Кандида надо отличать от местных бактериальных инфекций и псориаза.
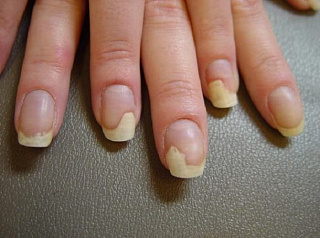
Современная фармакологическая индустрия выпускает множество средств для наружной терапии микозов ногтей и стоп. Различны также формы выпуска лекарственных средств:
- кремы;
- мази;
- растворы для наружного применения;
- лаки для ногтей;
- спреи;
- дермгели.
Выбор вида препарата и его терапевтической формы должен производить исключительно врач дерматолог. Часто перед нанесением лекарства требуется предварительное отслоение поверхностного рогового слоя кожи для лучшего проникновения активного вещества в очаг поражения.
При неэффективности от использования наружных лекарственных средств в терапии микоза ногтей и стоп, дерматолог назначает системные противогрибковые препараты в таблетированной форме.
Терапия микоза ногтей и стоп любой этиологии преследует своей целью полное клиническое выздоровление, а также отсутствие патогенных грибов по результатам лабораторного микроскопического анализа.
Лабораторный контроль по результатам лечения микоза ногтей и кожи стоп целесообразно проводить через 12 недель после завершения медикаментозной терапии.

Если дерматолог назначает для терапии системные противогрибковые препараты, то для контроля лечения рекомендовано выполнение биохимического анализа крови с определением уровней ферментов печени (АЛТ, АСТ, щелочной фосфатазы), билирубина, глюкозы крови.
При длительном отсутствии эффекта от противогрибковой терапии микозов ногтей и кожи стоп рекомендуется смена противогрибкового препарата на лекарство из другой фармакологической группы, желательно выполнение ультразвукового исследования сосудов нижних конечностей (как поверхностных, так и глубоких). Если форма заболевания вышла за пределы локальной зоны и приобрела распространенное течение, или при устойчивости заболевания при амбулаторной терапии, показана госпитализация в специализированное дерматологическое отделение.
При появлении изменений цвета и окраски кожи и ногтя запишитесь к врачу дерматологу, не допускайте самолечения. Терапия грибковых заболеваний специфическая и достаточно длительная. Только специалист сможет подобрать оптимальное лечение, расскажет о мерах индивидуальной защиты от повторного заражения и вовремя проведет профилактику осложнений микоза ногтей и стоп.
Гиперкератоз, сухость и шелушение
Гиперкератоз – утолщение рогового слоя. На стопах формируется слой от 1 до 10 мм. Утолщение усугубляется появлением трещин, хроническим формированием мозолей и натоптышей.

Избыточный вес, неправильная гигиена и использование обуви из синтетических материалов являются основными провоцирующими факторами гиперкератоза, среди других причин:
- генетический фактор;
- возрастные изменения в организме;
- грибковая инфекция;
- неправильный уход за кожей стоп;
- нарушения в работе эндокринной системы.
Удалить последствия гиперкератоза можно в косметологическом кабинете. Мастер педикюра использует комбинированную методику, которая включает в себя применение размягчителей и аппаратную обработку.
Максимальный эффект при снятии огрубевшей кожи достигается при использовании фрез с абразивностью 100-280 грит. Мастер постепенно снижает абразивность, используя разные насадки.
Рекомендации:
- использование удобной обуви;
- регулярный уход за стопами с помощью увлажняющих кремов;
- использование носков и обуви из натуральных материалов;
- регулярное посещение подолога.
Для борьбы с сухостью и шелушением кожи используют средства на основе мочевины. В косметологических кабинетах предлагается процедура – холодная парафинотерапия. Хороший эффект достигается при использовании восковых аппликаций и питательных масок.
Важно не только устранить косметический дефект, но и выявить причины его появления, обеспечить должную профилактику. При необходимости подолог даст рекомендации, направит на консультации к узкопрофильным специалистам для выявления причины дефекта.
Диагностика и лечение
Для назначения действительно эффективных противомикозных препаратов необходимо определить тип грибковой инфекции и стадию ее развития. Это сможет сделать только специалист. После визуального осмотра доктор обязательно делает соскоб с кожи или берет небольшой кусочек пораженного ногтя.
По соскобу можно определить только наличие или отсутствие грибковой инфекции, а вот тип спор идентифицируют исключительно после ее культивирования в лабораторных условиях. Только если специалист будет осведомлен обо всех особенностях и деталях заболевания, он сможет назначить эффективную терапевтическую схему.
Лечение заключается в применении специальных мазей и медикаментов. Также обязательным условием является регулярная дезинфекция окружающей среды (при возможности — полная замена обуви). В процессе лечения необходимо обеспечить пораженной стопе нормальную циркуляцию воздуха — это предотвратить рост спор.
Правильная и своевременная диагностика — это путь к эффективному лечению и полному выздоровлению. Квалифицированные специалисты нашей клиники помогут решить Вашу деликатную проблему. Позвоните по телефону, указанному на сайте и запишитесь на прием к врачу.
Лечение гидраденита
Категорически запрещается самостоятельное вскрытие гидраденита! Это не только затруднит дальнейшее лечение, но и приведет к серьезным последствиям.
Весь курс терапии должен проводиться строго под наблюдением специалиста! В первую очередь, необходимо дифференцировать гидраденит от других заболеваний со схожей клинической картиной, выяснить этиологию воспалительного процесса, что возможно сделать только по результатам осмотра врача, лабораторных исследований и сбора анамнеза.
Объем терапии определяется специалистом в зависимости от стадии воспалительного процесса и индивидуальных особенностей организма.
Лечение гидраденита на стадии инфильтрата сводится к консервативным методам: сухое сбривание волос на пораженной области вокруг нее, физиопроцедуры (ультрафиолетовое облучение, ультразвук, электрофорез), обработка кожи спиртовыми антисептиками, сухое тепло на воспаленные участки. Возможно обкалывание кожи вокруг инфильтрата анестетиком с антибиотиками.
Кроме того, не рекомендуется купание в ваннах – лучше отдать предпочтение недолгим ополаскиваниям под душем, предварительно закрыв место инфильтрата повязкой. Излишняя влага в данном случае является благоприятной средой для распространения инфекции, поэтому при лечении гидраденита противопоказаны повязки с мазями и различные компрессы.
Гидраденит в стадии нагноения предполагает хирургическое вскрытие с удалением всей пораженной клетчатки и дренирование, антибактериальную терапию, а также определенный уход за раной, при котором предполагается регулярная обработка спиртовыми антисептиками и открытый способ заживления, то есть без использования повязок, накладок и прочего.
Также назначаются поливитамины и препараты, повышающие защитные силы организма.
Не стоит забывать, что гидраденит чаще всего является следствием других заболеваний или нарушений в организме, а, следовательно, терапия должна носить комплексный характер, включая в себя и устранение всех предрасполагающих факторов.
Кроме того, в течение нескольких месяцев необходимо придерживаться диеты, предполагающей исключение из рациона алкоголя, острых, пряных блюд и употребление продуктов, богатых железом и фосфором.
Лечение цветного лишая
Лечение назначается и проводится под контролем врача-дерматолога.
При лечении цветного лишая обязательно назначаются противогрибковые препараты, направленные на уничтожение дрожжеподобного грибка. Противогрибковые препараты могут быть в виде кремов, мазей, растворов или таблеток.
Противогрибковые средства содержат в своем составе действующие вещества:
- кетоконазол;
- сертаконазол;
- тербинафин (для цветного лишая таблетированные формы не эффективны!);
- клотримазол.
Кратность обработок и лекарственную форму определяет дерматолог.
Больному требуется длительное применение противогрибковых средств. Минимальный срок применения наружных препаратов — 7-14 дней, однако в большинстве случаев требуется более длительная терапия.
Таблетированные формы назначаются только при неэффективности местной терапии, либо при выраженных проявлениях цветного лишая.
Также применяются для достижения терапевтического воздействия препараты, содержащие цинк — он способствует скорейшему заживлению и восстановлению кожных покровов.
Длительность терапии определяется врачом-дерматологом.
Из осложнений возможно только присоединение вторичной бактериальной инфекции, при которой назначаются антибактериальные препараты.
Физиологические причины
У здорового человека отеки могут проявляться по вечерам после тяжелых физических нагрузок либо длительного стояния в результате повышения гидростатического давления в кровеносных сосудах. Увеличивается вероятность отечности в жару, при нахождении в душном помещении либо на большой высоте, при употреблении большого объема жидкости, чрезмерном увлечении солеными блюдами, злоупотреблении спиртными напитками (соль и алкоголь задерживают воду).
Особенно часто встречается отечность ног у женщин при ношении обуви на высоком каблуке или на высокой платформе. Из-за неестественного расположения ступни значительно ухудшается циркуляция крови в нижних конечностях, что приводит к застою и скоплению жидкости. Аналогичные процессы наблюдаются, если носить слишком узкие туфли и обувь с плоской подошвой.
При физиологических причинах отеки мягкие, симметрично охватывают лодыжки и ступни (изредка голени). При надавливании пальцем оставляют мгновенно исчезающий след. После отдыха они полностью проходят.
Если отекают ноги по физиологическим причинам у женщин и мужчин, то нет необходимости в специальном лечении. Достаточно откорректировать свой образ жизни.
Колебания гормонального фона у женщин
У женщин перед началом менструации понижается концентрация прогестерона в крови, из-за чего может задерживаться жидкость, провоцируя пастозность (припухание) лодыжек. Наиболее ярко отечность проявляется при предменструальном синдроме.
В климактерический период гормональный фон постоянно изменяется, поэтому у женщин могут периодически отекать нижние конечности. Подобная проблема может быть также результатом заместительной гормонотерапии.
В репродуктивном возрасте опухание ног может наблюдаться при приеме оральных контрацептивов.



