Что такое ишемическая кардиомиопатия?
Содержание:
- Смерть как реальная угроза при ИКМП
- Другие заболевания из группы Болезни системы кровообращения:
- Клиническая картина
- 1.Что такое кардиомиопатия?
- Причины СССУ
- Диагностика патологии
- Характерные симптомы
- Что такое болезнь клапанов сердца?
- Медицинские статьи
- Диагностика патологии
- Определение понятия «острая сердечная недостаточность»
- Классификация по типу изменений, происходящих с сердцем
- Профилактика миокардита
- Диагностика
Смерть как реальная угроза при ИКМП
Нередко процесс прогрессирования сердечной недостаточности не удается остановить, несмотря на комплексную терапию. При этом возрастает риск летального исхода от таких осложнений:
- отек легких,
- кардиогенный шок,
- внезапная остановка сердца;
- повторный инфаркт миокарда,
- фибрилляция желудочков,
- тромбоэмболия легочной артерии.
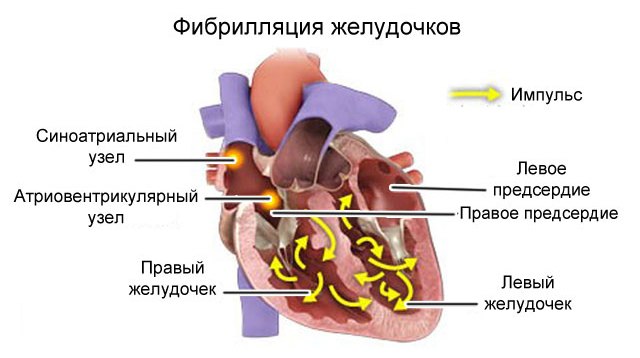 Фибрилляция желудочков как осложнение ишемической кардиомиопатии
Фибрилляция желудочков как осложнение ишемической кардиомиопатии
После поставленного диагноза есть шансы на 5-летнюю продолжительность жизни только у трети пациентов. Это возможно при полном отказе от вредных привычек, контролем за артериальным давлением, содержанием холестерина и глюкозы в крови, поддержанием нормального веса тела и адекватной терапии. При раннем начале лечения или после трансплантации прогноз более благоприятный. Есть случаи 10-летней выживаемости после пересадки сердца.
А здесь подробнее о формах фибрилляции предсердий.
Ишемическая кардиомиопатия развивается как следствие недостаточного коронарного кровотока. Часть клеток миокарда переходит в спящее состояние, снижается сила сердечных сокращений, полости расширяются (особенно левый желудочек). Прогрессирующая сердечная недостаточность может привести к летальному исходу при недостаточном лечении.
Рекомендуется симптоматическая терапия, во многих случаях пересадка сердца является единственным шансом на спасение жизни.
Если выявлен тиреотоксикоз, и сердце начинает шалить, стоит пройти обследование. Учащенное сердцебиение, аритмия, кардиомиопатия при щитовидке — частое явление. Почему возникает поражение сердца?
Патология дилатационная кардиомиопатия — опасное заболевание, которое может спровоцировать внезапную смерть. Как проводится диагностика и лечение, какие могут возникнуть осложнения при застойной дилатационной кардиомиопатии?
При нарушениях кровообращения может возникнуть транзиторная ишемическая атака. Причины ее кроются в основном в атеросклеротических отложениях. Больному нужна срочная помощь и лечение, иначе последствия транзиторной церебральной атаки могут быть необратимы.

Следствием зависимости от спиртных напитков становится алкогольная кардиомиопатия. Признаки и симптомы проявляются зачастую в ночное время. Показания на ЭКГ помогут выявить и начать лечение своевременно. Причина смерти от алкогольной кардиомиопатии — остановка сердца.
Встречается безболевая ишемия миокарда, к счастью, не так часто. Симптомы слабовыражены, может даже отсутствовать стенокардия. Критерии поражения сердца определит врач по результатам диагностики. Лечение включает медикаменты и иногда операцию.
Основные причины ишемии заключаются в образовании бляшек, тромбов или эмболов. Механизм развития ишемии мозга, церебральный миокарда связан с закупоркой артерии, питающей орган. В некоторых случаях последствие — летальный исход.

Довольно неприятным явлением считается выявление кардиомиопатии беременных. Она бывает дилатационная, дисгормональная и т.д. Сложность состояния вынуждает врачей в некоторых случаях пойти на раннее родоразрешение.
Заболевание рестриктивная кардиомиопатия встречается довольно редко. Патогенез протекает малосимптомно, проявления у детей более выражены, но можно спутать с другими патологиями. Чем особенный эндомиокардиальный фиброз?

Поражение сердца с нарушением кровообращения называется кардиомиопатия у детей. Она бывает дилатационной, гипертрофической, рестриктивной, первичной и вторичной. Симптомы проявляются стандартным набором признаков сердечной недостаточности. Выявляют по Холтеру, на УЗИ. Лечение может включать операцию.
http://serdechka.ru/bolezni/ishemiya/ishemicheskaya-kardiomiopatiya.html
Другие заболевания из группы Болезни системы кровообращения:
| Алкогольная дилатационная кардиомиопатия |
| Аневризма брюшной аорты |
| аортальная недостаточность |
| Аортальный стеноз |
| Аритмогенная дисплазия правого желудочка |
| Аритмогенная правожелудочковая кардиомиопатия |
| Артериальная гипертензия |
| Вирусный кардит |
| Гипертрофическая кирдиомиопатия |
| Дилатационная кардиомиопатия |
| Идиопатическая дилатационная кардиомиопатия |
| Изолированный губчатый миокард |
| Кандидозный эндокардит |
| Миокардиты |
| митральная болезнь |
| митральный стеноз |
| Митральный стеноз (стеноз митрального клапана) |
| Нейроциркуляторная дистония |
| Острая ревматическая лихорадка (ревматизм) |
| Первичный гиперальдостеронизм |
| Перикардиты |
| Пороки сердца приобретённые |
| Ревматическая хорея |
| Рестриктивные кардиомиопатии |
| Симптоматические артериальные гипертензии |
| Сочетанный аортальный порок сердца |
| трикуспидальная недостаточность |
| трикуспидальный стеноз |
| Эндокардит инфекционный |
| Эссенциальная артериальная гипертензия |
Клиническая картина
 Опасность заболевания обусловлена тем, что характерные симптомы наличия патологии долго себя не проявляют. Поэтому особая роль отводится выявлению ранних признаков нарушения в работе сердечной мышцы. Они представлены:
Опасность заболевания обусловлена тем, что характерные симптомы наличия патологии долго себя не проявляют. Поэтому особая роль отводится выявлению ранних признаков нарушения в работе сердечной мышцы. Они представлены:
- кашлем, не имеющим отношения к простуде;
- постоянной слабостью без видимых для этого причин;
- нарушением сердечного ритма в покое;
- появлением одышки при незначительной физической нагрузке в лежачем положении;
- проявлениями стенокардии (чувство тяжести в области сердца);
- появлением частого головокружения;
- обморочными состояниями;
- нарушением сна;
- изменением массы тела в сторону повышения;
- уменьшением количества выделяемой урины;
- появлением отеков ног.
При появлении даже одного симптома лучше обратиться к специалисту. При наличии ИКМП обследование выявит:
- атеросклеротические бляшки или кальциевые отложения, сформированные на стенках коронарных сосудов;
- расширение сердечных полостей и утолщение стенок;
- увеличение веса сердца;
- разрастание соединительной ткани на месте мышечной.
1.Что такое кардиомиопатия?
Среди многочисленных болезней сердечно-сосудистой системы кардиомиопатии имеют ряд отличительных особенностей. Строго говоря, термин «кардиомиопатия» не является полным диагнозом и требует уточнения; в переводе это слово лишь указывает на поражение или патологию сердечной мышцы. Действительно, речь идет об особой группе заболеваний, при которых развиваются патологические изменения в сердечной мышечной ткани, – искажаются ее механические, геометрические, биоэлектрические характеристики.
Основанием для нозологического обособления кардиомиопатий служит, прежде всего, отсутствие видимых причин и ясных, достаточно изученных патогенетических механизмов. Это касается даже подгруппы т.н. вторичных кардиомиопатий, развивающихся на фоне и, как считается, в определенной связи с различными тяжелыми хроническими болезнями (тиреотоксикоз, алкоголизм, диабет и пр). Первичные же кардиомиопатии, выступающие как основное заболевание, на сегодняшний день считаются идиопатическими, т.е. рассматриваются в каждом конкретном случае как патология неясного генеза. Общим для всех кардиомиопатий является и то, что они не связаны с врожденными аномалиями развития, гипертонией и гипертензией, воспалительными процессами, болезнями сосудов.
Первичные кардиомиопатии делятся на три основных класса:
- дилатационная – расширение сердечных камер с очагами уплотнения и, нередко, тромбообразованием в левом желудочке;
- гипертрофическая – утолщение стенок миокарда без расширения полостей;
- рестриктивная (наиболее редкая) – снижение эластичности мышечной ткани и, как следствие, ее сократительной способности.
Причины СССУ
Первичная дисфункция:
- Замещение клеток соединительной тканью — кардиосклероз (постинфарктный, постмиокардитический, кардиомиопатический).
- Врожденное недоразвитие синусового узла.
- Старческий амилоидоз.
- Идиопатическое повреждение, в том числе болезнь Ленегра.
Вторичная дисфункция:
- Повышение тонуса вагуса (блуждающего нерва): синдром каротидного синуса, апноэ сна, вазовагальный обморок, увеличение внутричерепного давления, инфаркт миокарда нижней топики, субарахноидальное кровоизлияние, рефлекс Бецольда–Яриша, болезни гортани и пищевода, кардиоверсия.
- Воздействие лекарств: бетаадреноблокаторы, недигидропиридиновые блокаторы кальциевых каналов, сердечные гликозиды, антиаритмики, холиномиметики, морфин, тиопентал натрия, препараты лития.
- Воспаление сердечной мышцы (миокардит).
- Ишемизация синусового узла.
- Острое повреждение СУ при инфаркте правого предсердия
- Травматическое повреждение клеток синусового узла, проводящей системы (операция, ранение).
- Электролитные нарушения.
- Нарушения газового состава крови (гипоксемия, гиперкапния).
- Дисфункция гормональных систем (чаще всего гипотиреоз).
Диагностика патологии
Проведение диагностических мероприятий включает в себя несколько направлений: осмотр специалистом, лабораторное обследование, использование инструментальных методов. Все данные заносятся в историю болезни. Каждая из диагностик важна, они позволяют подтвердить или опровергнуть предполагаемый диагноз.
Благодаря проведению осмотра врачом, будет выявлено наличие:
- отечности стоп и голеней;
- изменения размеров печени в большую сторону;
- разнородных хрипов в легочной ткани во время прослушивания;
- изменений ритма сердца;
- расширений левого края миокарда в подмышечную область;
- систолического шума на верхушке из-за нарушения работы митрального клапана в результате увеличения левого желудочка.
 Лабораторная диагностика необходима для проведения исследования крови с целью выявления концентрации триглицеридов, липопротеидов, холестерина.
Лабораторная диагностика необходима для проведения исследования крови с целью выявления концентрации триглицеридов, липопротеидов, холестерина.
Инструментальные методы представлены:
- Электрокардиографией, которая позволяет выявить перегрузку левого желудочка и изменение ритма сердца (аритмия делится на экстрасистолическую, мерцательную, с нарушением атриовентрикулярной проводимости, блокадой ножек пучка Гиса, электролитнымипроцессами в мышце).
- Рентгенографией, которая необходима для подтверждения увеличения полости левого желудочка.
- Эхокардиографией, позволяющей выявить признаки гипертрофии, увеличение сердечных полостей и другие нарушения.
- Магниторезонансной томографией, необходимой для получения более подробной информации о работе сердца.
- УЗИ.
- Доплеровским исследованием сердца.
- Коронарографией, необходимой для обнаружения тромботических изменений в артериях.
- Позитронно-эмиссинной томографией, которая проводится для выявления степени метаболических изменений мышцы.
Характерные симптомы
Проявление болезни преимущественно зависят от причин, повлекших ее развитие.
| Тип | Симптомы |
|---|---|
| Дилатационная | Нарушение ритма, ощущение «замирания» сердца, иррадирущие болевые ощущения в грудине, одышка, кашель, нехватка воздуха, рецидивирующая пневмония, асцит, слабость, темные пятна в глазах,головокружение, быстрая утомляемость. |
| Гипертрофическая | В некоторых случаях протекает незаметно. Боль в грудине/загрудинная, нехватка воздуха, нарушение ритма, головокружение, потеря сознания, острый инфаркт миокарда. |
| Рестриктивная | Одышка, слабость, быстрая утомляемость, набухание вен, периферические отеки, асцит, увеличение печени, нарушение ритма, гипотония, слабовыраженная пульсация. |
| Стеноз субаортальный гипертрофический | Болевые ощущения в груди даже в спокойном состоянии, одышка, эпизоды потери сознания, периферические отеки, асцит, нарушение ритма. Артериальное давление в норме. |
| Такоцубо/стрессовая | Болевые ощущения в груди, изменения на ЭКГ по типу переднего инфаркта миокарда, тахикардия, потеря сознания, пережитый недавно стресс. |
| Токсическая | Боль в грудине, одышка, нарушение ритма, головокружение, артериальная гипертензия, периферические отеки, повышение температуры. |
| Алкогольная | Боль и тяжесть за грудиной, сдавливание, недостаток воздуха, боль в верхушке сердца, одышка, аритмия, признаки алкоголизма. |
| Метаболическая | Боль за грудиной, приливы крови к голове, периферическое похолодание, повышенное потоотделение, слабость, быстрая утомляемость, аритмия, кашель, асцит, периферические отеки, увеличение печени. |
| Дисметаболическая | Зачастую протекает незаметно. Одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания. |
| Дисгормональная | Повышенное потоотделение, аритмия, периферические отеки, слабость, головокружение, частое мочеиспускание, приливы. |
| Ишемическая | Аритмия, одышка, слабость, нехватка воздуха, нарушение сна, периферические отеки, потеря сознания, головные боли, кашель. |
| Гипертоническая | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Аритмогенная | Боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
| Перипартальная | Тромбоэмболия, боль в грудине, аритмия, одышка, потеря сознания, головокружение, дезориентация, снижение работоспособности. |
Вторичная кардиомиопатия (симптомы, лечение которой зависят от основного заболевания) проявляется вместе с признаками основного диагноза.
Ранние стадии ишемической кардиомиопатии могут протекать бессимптомно. По мере прогрессирования атеросклероза проявляются симптомы, сходные с таковыми стенокардии и сердечной недостаточности:
- Повышенная утомляемость;
- Аритмия;
- Одышка;
- Головокружения;
- Нарушения сна;
- Отечность ног;
- Обмороки;
- Увеличение веса.
Ишемическая кардиомиопатия часто развивается на фоне стенокардии или вследствие перенесенного инфаркта миокарда, однако существует и обратная закономерность. ИКМП сама является фоновым состоянием для развития сердечной недостаточности и инфаркта миокарда.
В типичных случаях у пациентов с ишемической кардиомиопатией выявляются:
- Увеличение размеров сердца;
- Хроническая недостаточность миокарда;
- Стенокардия напряжения.
На практике чаще встречается вариант течения, не сопровождающийся какими-либо проявлениями стенокардии. Кардиомиопатия ишемического происхождения сопровождается расширением камер сердца с непропорциональным истончением пораженных стенок. Нередко наблюдается заместительный, диффузный или очаговый фиброз миокарда. В восходящей части дуги аорты обнаруживаются отложения кальция.
В клиническую картину ишемической кардиомиопатии обязательно включаются 3 типичные симптомокомплекса:
- у 100% пациентов имеются признаки застойной сердечной недостаточности;
- в 50–70% случаев характерные симптомы стенокардии;
- от 20% до половины пациентов страдают от различных тромбоэмболических осложнений.
Обязательным добавлением являются более или менее выраженные признаки недостаточности левого желудочка:
- одышка при физической и нервной нагрузке;
- приступы удушья по ночам;
- повышенная утомляемость, слабость;
- задержка мочи, отеки на стопах и голенях;
- увеличение веса.
Среди других проявлений можно обратить внимание на следующее:
- приступы стабильной стенокардии;
- влажный кашель;
- тупые боли в правом подреберье;
- тахикардию и разные формы аритмии;
- потерю аппетита.
Что такое болезнь клапанов сердца?
 Каждый сердечный клапан представляет собой сложный механизм, который подобно створкам ворот открывает и закрывает ток крови по камерам сердца и из сердца в аорту и легочную артерию. Клапаны позволяют крови течь только в одном направлении.
Каждый сердечный клапан представляет собой сложный механизм, который подобно створкам ворот открывает и закрывает ток крови по камерам сердца и из сердца в аорту и легочную артерию. Клапаны позволяют крови течь только в одном направлении.
Сердце человека состоит из четырех полостей – двух предсердий и двух желудочков. Кровь поступает в предсердия сердца по венам, из предсердий в желудочки, из желудочков в крупные артерии (аорту и легочную артерию). На пути ее движения в местах перехода предсердий в желудочки и желудочков в артерии расположены сердечные клапаны — подвижные заслонки, состоящие из отдельных элементов (створок). Если сердечный клапан не работает должным образом, возникают нарушения тока крови (в виде обратного тока, либо затрудненного тока крови).
Характер изменений клапанов сердца можно разделить на две группы :
— клапаны, которые не закрываются в полной мере (недостаточность клапана), что приводит к регургитации (обратному току) крови через клапан в обратном направлении (например, из аорты в левый желудочек) и
— клапаны, которые не открываются должным образом (стеноз клапана), что вызывает затруднение току крови и его ограничению.
Клапанные пороки сердца встречаются относительно часто, составляя от 20 до 25% всех органических заболеваний сердца у взрослых. Наиболее часто выявляются пороки митрального клапана, второе место по частоте занимают поражения клапана аорты. Почти во всех случаях у детей и в 90% случаев у взрослых возникновение порока связано с ревматизмом. Вторым по частоте заболеванием является бактериальный эндокардит. Редкими причинами формирования порока могут быть системная красная волчанка, склеродермия, ревматоидный артрит, у взрослых — атеросклероз, ишемическая болезнь сердца.
Особо следует отметить состояние, часто встречающееся у здоровых людей, называемое пролапсом митрального клапана, или «синдром щелчка»,»синдром хлопающего клапана»,»синдром щелчка и шума»,»синдром аневризматического прогибания митрального клапана»,»синдром Barlow», синдром Энгла и др. Cuffer и Borbillon в 1887 году первыми описали аускультативный феномен систолических щелчков (кликов) сердца. Термин «пролапс митрального клапана», получивший в настоящее время наибольшее распространение, впервые был предложен J Criley.
Митральный клапан перекрывает обратный ток крови из левого желудочка в левое предсердие. Пролапсом называется состояние, когда створки клапана в момент сокращения желудочка не закрывают отверстие «наглухо», а прогибаются в полость предсердия, пропуская кровь в обратном направлении. Это сопровождается характерным щелкающим звуком или сердечным шумом. Количество крови, возвращающееся в предсердие, может служить мерой выраженности порока.
В зависимости от того, когда появился порок клапана сердца, различают первичный и вторичный пролапс:
1. Первичный (идиопатический) пролапс клапана является врожденным, обусловлен генетическим дефектом строения соединительной ткани, из которой состоят створки клапана.
2. Вторичный (приобретенный) пролапс клапана сердца появляется в результате травм грудной клетки, ревматизма, инфаркта миокарда и других причин.
Сегодня некоторые эксперты считают первичный пролапс митрального клапана всего лишь разновидностью нормы, а вовсе не болезнью.
Медицинские статьи
Одной из главных проблем мирового здравоохранения остаются онкологические заболевания и, в частности, рак легкого. И сегодня рак легкого чаще диагностируется уже на поздних стадиях, когда опухольувеличилась и/или распространилась на другие органы. Причиной позднего выявления чаще всего оказывается отсутствие у пациента характерных симптомов на ранней стадии.
Инфекция, вызываемая вирусом папилломы человека (ВПЧ) – это самое распространенное заболевание, передаваемое половым путем. Известно более 100 типов вируса папилломы человека, из них 14 являются наиболее онкогенными, то есть, приводящими к развитию рака.
Офтальмология является одной из наиболее динамично развивающихся областей медицины. Ежегодно появляются технологии и процедуры, позволяющие получать результат, который еще 5–10 лет назад казался недостижимым. К примеру, в начале XXI века лечение возрастной дальнозоркости было невозможно. Максимум, на что мог рассчитывать пожилой пациент, — это на…
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя…
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать…
Диагностика патологии
Проведение диагностических мероприятий включает в себя несколько направлений: осмотр специалистом, лабораторное обследование, использование инструментальных методов. Все данные заносятся в историю болезни. Каждая из диагностик важна, они позволяют подтвердить или опровергнуть предполагаемый диагноз.
Благодаря проведению осмотра врачом, будет выявлено наличие:
- отечности стоп и голеней;
- изменения размеров печени в большую сторону;
- разнородных хрипов в легочной ткани во время прослушивания;
- изменений ритма сердца;
- расширений левого края миокарда в подмышечную область;
- систолического шума на верхушке из-за нарушения работы митрального клапана в результате увеличения левого желудочка.
Лабораторная диагностика необходима для проведения исследования крови с целью выявления концентрации триглицеридов, липопротеидов, холестерина.
Инструментальные методы представлены:
- Электрокардиографией, которая позволяет выявить перегрузку левого желудочка и изменение ритма сердца (аритмия делится на экстрасистолическую, мерцательную, с нарушением атриовентрикулярной проводимости, блокадой ножек пучка Гиса, электролитнымипроцессами в мышце).
- Рентгенографией, которая необходима для подтверждения увеличения полости левого желудочка.
- Эхокардиографией, позволяющей выявить признаки гипертрофии, увеличение сердечных полостей и другие нарушения.
- Магниторезонансной томографией, необходимой для получения более подробной информации о работе сердца.
- УЗИ.
- Доплеровским исследованием сердца.
- Коронарографией, необходимой для обнаружения тромботических изменений в артериях.
- Позитронно-эмиссинной томографией, которая проводится для выявления степени метаболических изменений мышцы.
Определение понятия «острая сердечная недостаточность»
В последние 2 десятилетия понятие ОСН претерпевало значительные изменения. В уточнении этого аспекта, как и в
изучении проблемы СН в целом, важную роль играет деятельность экспертов Европейского общества кардиологов
(European Society of Cardiology, ESC) и смежных научных обществ. Она выражается, в частности, в создании и
апробации согласованных официальных экспертных заключений – руководств для врачей. Всего четверть века назад в
первом из серии этих документов – в «Руководстве по диагностике сердечной недостаточности» экспертам
понадобилось уточнить, что «…термин ОСН часто используется исключительно для
обозначения острого кардиогенного отека легких, однако он может быть применен и к кардиогенному
шоку…», а далее рекомендовалось не использовать термин ОСН, а конкретизировать: либо отек легких,
либо кардиогенный шок.
Однако спустя всего одно десятилетие именно этот «нерекомендованный» термин и стал заглавным для нового издания
документа. «Руководство по диаг но стике и лечению ОСН» было подготовлено экспертами Европейского общества
кардиологов и Европейского общества интенсивной медицины . В нем и было сформулировано новое развернутое
определение ОСН:
ОСН – это быстрое возникновение жалоб и объективных расстройств, связанных с
нарушением функции сердца как на фоне предшествующего заболевания сердца, так и при его отсутствии.
Нарушения могут затрагивать систолическую и/или диастолическую функции миокарда, ритм сердца, пред- или
посленагрузку на него. Они часто означают угрозу для жизни, необходимость срочного лечения. ОСН может быть
самостоятельным, вновь возникшим (de novo) состоянием или острой декомпенсацией ХСН.
Это определение было принято за основу и фактически широко применяется на протяжении уже 15 лет, хотя в
последних двух версиях Руководства ESC по диагностике и лечению острой и хронической сердечной недостаточности
(2012 и 2016 гг.) оно выглядит более лаконичным и полностью клиническим определением (патофизиологические
аспекты оставлены в стороне), но по существу изменилось мало:
ОСН – термин, описывающий быстрое возникновение или нарастание жалоб и
объективных расстройств, свойственных сердечной недостаточности. Это опасное для жизни состояние, требующее
неотложного внимания и обычно приводящее к госпитализации.
Однако и новая версия определения не вполне безупречна. Во-первых, что касается быстрого появляющихся или
нарастающих симптомов, то весьма свойственные ОСН одышка и отеки не являются для нее строго специфичными.
Например, причиной внезапно возникшей одышки может быть не ОСН, а пневмония, пневмоторакс, иная патология
легких, почек, головного мозга. Увеличение отеков на ногах также не всегда вызвано ОСН, причинами могут быть
нефротический синдром, флеботромбоз и т.д. Поэтому определения СН должно основываться не на симптомах, свойственных ей, а на симптомах, вызванных ею. Установление этой взаимосвязи является важнейшей задачей
диагностики и дифференциальной диагностики.
Наряду с выяснением принадлежности симптомов к ОСН имеет значение оценка динамики, субъективной тяжести и
прогностической значимости симптомов. Для больных ХСН характерно волнообразное или неуклонное и довольно быстрое
(за часы или дни, но может быть и недели) нарастание одышки и отеков, которое означает декомпенсацию ХСН,
являющуюся наиболее частой разновидностью ОСН. ОСН соответствует такая выраженность субъективных симптомов,
которую можно охарактеризовать как нестерпимость для больного (например,
субъективное удушье). В остальном симптомы – субъективные (жалобы больного) или объективные (физические,
лабораторные, инструментальные параметры) – для установления их принадлежности к ОСН должны оцениваться с точки
зрения того, какую опасность они представляют, т.е. их прогностической значимости.
Классификация по типу изменений, происходящих с сердцем
Ранее кардиомиопатия сердца именовалась миокардиодистрофией. Однако в 1957 году был утвержден современный термин. В течение последующих лет медики изучали особенности болезни. Благодаря их работе были выявлены и собраны в классификацию различные виды кардиомиопатий, однако изучены все они были лишь к 2006 году.
Кардиомиопатия, классификация которой включает множество типов заболевания, проявляется в виде различных изменений в сердечной мышце. Исходя из этого выделяются:
- дилатационная;
- гипертрофическая;
- рестриктивная;
- обструктивная кардиомиопатия;
- кардиомиопатия такоцубо.
КЛАССИФИКАЦИЯ КАРДИОМИОПАТИЙ АМЕРИКАНСКОЙ КАРДИОЛОГИЧЕСКОЙ АССОЦИАЦИИ. 2006 г. (в модификации).
Первичная рестриктивная негипертрофическая КМП
Приобретенные
КМП, обусловленная внезапным эмоциональнцм стрессом (КМП «Tako-Tsubo»)
Болезнь накопления коллагена (2-го типа, синдром Помпе)
Профилактика миокардита
К профилактическим мероприятиям при миокардитах можно отнести неспецифические меры, такие как: отказ от вредных привычек (особенно употребления алкоголя, наркотиков), закаливание, своевременное лечение острых инфекционных заболеваний и санация хронических очагов инфекции, вакцинация против самых распространенных инфекций (дифтерии, краснухи, гриппа).
Миокардит достаточно часто встречающаяся патология, осложняющее течение многих вирусных и бактериальных инфекции, системных и аутоиммунных заболеваний. Возможны варианты идиопатического миокардита, причина которого остается неизвестной. Болезнь заканчивается как полным выздоровлением, так и развитием тяжелой сердечной недостаточности. Исходы перенесенных миокардов — основная причина трансплантации сердца в экономически развитых странах. Постановка правильного диагноза существенно затруднена из-за отсутствия специфических симптомов, «маскировки» под другие заболевания сердца и должна проводиться только специалистами с применением всех необходимых методов диагностики.
Диагностика
- Эхокардиограмма (УЗИ сердца) -это наиболее распространенный тест для диагностики гипертрофической кардиомиопатии. С помощью эхокардиограммы врач может увидеть толщину вашей сердечной мышцы, является ли поток крови нарушенным, и состояние клапанов вашего сердца.
Эхокардиограмма использует звуковые волны для получения изображения сердца. Эхокардиография позволяет врачу увидеть сердце в движении – когда сокращаются желудочки, открываются и закрываются клапаны.Типы эхокардиограммы включают в себя:
- Трансторакальная эхокардиография. Это стандартный эхокардиограмма. Врач УЗД работает с помощью датчика УЗ волн, перемещая его по поверхности грудной клетки. Датчик обнаруживает звуковые волны, отраженные от сердца. Компьютер преобразует их в движущиеся изображения на мониторе.
- Чреспищеводная эхокардиография. При этом типе эхокардиографии, гибкая трубка, содержащая датчик, проводится в пищевод. Оттуда можно получить более детальные изображения вашего сердца. Ваш лечащий врач может назначить чреспищеводную эхокардиографию если трудно получить ясную картину вашего сердца во время стандартного УЗИ.
-
Электрокардиограмма (ЭКГ). Этот тест фиксирует электрическую активность вашего сердца. Это делается с целью выявления аномальных электрических сигналов, которые могут возникнуть в результате утолщения сердечной мышцы.
-
Холтеровское мониторирование. Это простое исследование при котором ЭКГ непрерывно записывается в течение одного или двух дней. Он используется для обнаружения ненормального сердечного ритма.
-
Коронарография. Иногда, для исключения другой патологии сердца врач может использовать этот тест. Катетер через прокол вставляется в артерию на бедре. Потом аккуратно проводится к камерам сердца под руководством рентген-аппарата, который показывает в реальном времени изображения вашего сердца.
- МРТ сердца. Сердечная магнитно-резонансная томография (МРТ) — это метод получения изображения, используя магнитные поля и радиоволны. МРТ сердца часто используется в дополнение к эхокардиографии, особенно если эхокардиографические данные не являются окончательными.
- Вопрос о генетическом исследовании определяет врач в каждом конкретном случае.
Если у вас родители, родные братья и сестры, или дети — страдают гипертрофической кардиомиопатией, эксперты рекомендуют, чтобы вы регулярно обследовались на наличие признаков этого состояния у вас.
Рекомендация заключается в том, чтобы выполнять эхокардиографию (УЗИ сердца) и электрокардиограмму один раз в год. С течением времени эту диагностику можно проходить 1 раз в 5 лет.