Такой разный сколиоз: причины, симптомы, лечение
Содержание:
- Причины сколиоза у детей
- «Женские» причины отечности ног
- Что такое сколиоз?
- Лечение пролежней с учётом стадий их развития
- Обзор
- Методы лечения плоскостопия
- Заключительная часть упражнений
- Симптомы
- Связь патологии прикуса со стабильным положением позвоночника
- Как определить плоскостопие, какой врач проводит диагностику
- Прогноз
- Отеки ног как симптом патологических состояний и заболеваний
- Лечение сколиоза у взрослых
- Связь патологии прикуса с деформациями лица
- Диагностика
- Классификация
Причины сколиоза у детей
Существует огромное количество разнообразных версий, объясняющих развитие сколиоза позвоночника у детей. Согласно одной из них, боковое искривление позвоночника – болезнь социальная. Её возникновению всегда предшествует какое-либо общественное потрясение. Большое количество детей с деформациями позвоночника в нашей стране выявлялось после революции 1917 года, Великой Отечественной войны, демократических реформ 1991 года. Заболевания позвоночника часто диагностируются у детей из неблагополучных семей.
Сколиоз может стать следствием:
- переломов;
- рубцовых контрактур (ограничений движений в суставе);
- операций на грудной клетке;
- ампутации ноги или значительной разницы в длине ног;
- врождённой патологии позвоночника (комплектные и добавочные врождённые клиновидные позвонки, асимметричное сращение тел позвонков и поперечных отростков, врождённое сращение рёбер и прочих) или его заболевания;
- нарушений обменных процессов;
- заболеваний соединительной ткани (синдром Марфана, Эллерса-Данло).
Спровоцировать развитие заболевания могут недостаточность и слабость мышечно-связочного аппарата позвоночника, врождённый сниженный тонус мышц на фоне хронических нервно-мышечных заболеваний, детского церебрального паралича, рассеянного склероза и некоторых других патологий.
Согласно научным работам хирурга, профессора И. А. Мовшовича, в основе зарождения и дальнейшего развития сколиотической болезни всегда лежат три фактора:
- нарушения в формировании спинного мозга, позвонков, межпозвоночных дисков, которые не позволяют позвоночнику развиваться правильно (спинномозговые грыжи, несрастание задних дужек позвонков с межсуставной щелью, аномалии остистых отростков позвонков, клин тел первого крестцового позвонка и пятого поясничного, дисплазия межпозвонковых дисков);
- обменно-гормональные нарушения, которые создают общий патологический фон организма и способствуют проявлению первого фактора;
- увеличение объёма неравномерных нагрузок на позвоночник в период роста скелета, провоцирующее клиновидный рост позвонков.
В 80% случаев диагностируется идиопатический сколиоз – заболевание, причину которого установить не удалось.
Сколиоз у ребёнка 5–11 лет часто развивается по причине неустойчивости костной системы, характерной особенностью которой в данном возрасте является наличие большого количества мягкой хрящевой ткани. Дети младшего школьного возраста более возбудимы и подвижны. В сочетании с незаконченностью формирования костной системы этот фактор, равно как и малоподвижный образ жизни, способствует развитию боковой деформации позвоночника. 
«Женские» причины отечности ног
У женщин отеки ног могут вызваться особыми причинами:
-
предменструальный синдром. Перед менструацией нарушается гормональный баланс – увеличивается относительное содержание эстрогенов, а эстрогены задерживают жидкость в организме;
-
беременность. При беременности организм женщины вырабатывает большое количество прогестерона, который снижает тонус сосудов. Это способствует застою крови в ногах. Растущий плод может пережимать крупные сосуды, что также вызывает отёки, — данная причина становится значимой на поздних сроках. Отёки могут быть и проявлением гестоза (позднего токсикоза беременных).
Что такое сколиоз?
Сколиоз является разновидностью стойкой деформации позвоночного столба. Он не сопровождается выпиранием живота или образованием горба, как у пациентов с кифозом, лордозом и болезнью Бехтерева. Тем не менее, данное заболевание требует серьезного лечения.
При сколиозе позвоночник приобретает форму С-образной, S-образной или Z-образной дуги. В результате возникает перекос тела, увеличивается нагрузка на позвоночник и внутренние органы.
Причины и симптомы сколиоза у взрослых
Сколиоз у взрослых – это приобретенное заболевание позвоночника. По словам врачей, оно развивается из-за бездействия людей и отсутствия должной терапии на первых этапах развития патологии.
К другим причинам, вызывающим дегенеративные изменения в позвоночнике, относят:
- оперативные вмешательства на позвоночнике;
- полученные травмы;
- остеопороз, который влечет за собой потерю костной ткани тел позвонков;
- патологии позвоночного столба, такие как остеохондроз, межпозвоночные грыжи, протрузии, лордоз и т.д.
- онкологические заболевания, при которых появляются опухоли в позвоночнике или метастазы, поражающие тела позвонков;
- инфекционные патологии, такие как остеомиелит и туберкулез;
- остеомаляцию, которая сопровождается размягчением костной ткани позвоночника.
Также существуют идиопатические причины – невыясненные раздражающие факторы, вызывающие развитие сколиоза.
 Ниже приведен список основных симптомов сколиоза у взрослых
Ниже приведен список основных симптомов сколиоза у взрослых
К симптомам сколиоза у взрослых относят:
- болевые ощущения в районе спины;
- асимметрию плеч;
- нарушения в работе опорно-двигательного аппарата;
- видимое искривление позвоночного столба
- дискомфорт и скованность, возникающие во время движения;
- нарушения в работе внутренних органов;
- асимметрию в области ребер (с одной стороны появляется горб, с другой – впадина);
- ощущение того, что руки имеют разную длину;
- боли в верхних конечностях.
Иногда сколиоз дает знать о себе сильными болями в районе спины. Данный симптом свидетельствует о патологическом изменении положения позвонков, сдавливании нервных корешков спинного мозга и требует немедленного обращения к врачу. В противном случае, возможно развитие серьезнейших осложнений.
Видео: «Прогрессирование сколиоза»
Лечение пролежней с учётом стадий их развития
Стадия I Лечение пролежней на первой (начальной) стадии включает, проведение мероприятий, препятствующих развитию дальнейшего поражения кожи: • Защита от давления на ткани, с применением специальных матрацев, поролоновых вкладышей, подушек; • Контроль состояния поражённых областей кожи, смена позы больного 1 раз в 2 часа; • Использование препаратов, которые стимулируют кровообращение, а также иммуностимуляторов; • Местная обработка тканей 3 раза в день. На воспалённые зоны наносятся мази, гидрогелевые покрытия.Стадия II Считается переходной. На этой стадии: • Производят обработку образовавшейся раны, изъязвления; • Ежедневно выполняются перевязки; • Используются средства, содержащие антибиотики, антибактериальные повязки; • После санации раны применяют повязки с мазью, способствующие регенерации дермы
Важно – не допустить возникновение гноя. Поражённый участок кожи должен оставаться чистым
В этом случае произойдёт купирование процесса, наступит выздоровление.Стадия III Требует уже хирургического лечения, что позволит иссечь омертвевшие ткани. Используют средства комбинированной терапии – обезболивающие, противовоспалительные препараты, стимулирующие местный иммунитет, регенерацию тканей. Также применяют ферментные мази, способствующие очищению поверхности кожи. Требуется постоянный контроль врачей.Стадия IV На этой стадии необходимо хирургическое вмешательство. Выполняется глубокая санация пролежня, очищение от гноя. После делают перевязки. Для глубокого очищения применяются анестезирующие средства, так как оно может вызвать кровотечение. После удаления некротической ткани, гноя, главная задача – уход, с учётом особенностей течения заболевания. Больного укладывают на специальное сооружение, а не на постель. Это необходимо, чтобы исключить давление, трение поражённого участка. Если рана длительное время не затягивается, то отсутствующие участки можно реконструировать путём пластической операции, с применением кожи и тканей пациента. Для того, чтобы ускорить регенерацию тканей применяют инновационные методики. Например, лазерное лечение, вакуум-терапия. Применение гидроактивных, гидрогелиевых повязок даёт качественный лечебный эффект.
Обзор
Сколиоз — это противоестественное боковое искривление позвоночника.
В детском возрасте сколиоз редко вызывает ощутимые симптомы. Единственной причиной для беспокойства становится видимое искривление формы спины. Как правило, только взрослые люди со сколиозом испытывают боль в спине.
Если у вас или у вашего ребенка наблюдаются симптомы сколиоза, стоит записаться на прием к врачу. Участковый терапевт или педиатр осмотрят вашу спину и, в случае необходимости, назначат рентгенографию позвоночника, чтобы подтвердить диагноз.
В 8 из 10 случаев причина сколиоза остается не ясна, тогда говорят об идиопатическом сколиозе. Некоторые случаи сколиоза вызваны другими заболеваниями, включая:
- церебральный паралич — состояние, вызванное повреждением головного мозга ребенка, которое происходит во время родов или сразу после этого;
- мышечная дистрофия — генетическое заболевание, которое вызывает слабость мышц тела;
- синдром Марфана — заболевание соединительной ткани.
В редких случаях сколиоз может наблюдаться с рождения из-за неправильного развития позвоночника плода в утробе матери. Впервые возникший сколиоз у взрослых может быть результатом повреждения позвоночника или из-за ранее не диагностированного сколиоза, который прогрессировал в течение долгого времени.
Раньше считалось, что сколиоз является детским заболеванием. Однако в настоящее время признано, что эта болезнь все чаще и чаще случается у пожилых людей. Вероятно, это происходит из-за увеличившейся продолжительности жизни населения.
По данным российских исследований в дошкольных учреждениях в среднем 2–3% детей имеют начальные проявления сколиоза, в школах 6,3–8%. Анализ данных показывает, что за последние годы количество больных со сколиотической болезнью увеличилось с 8 до 12%. Считается, что у 7 из 10 пожилых людей в возрасте 65 и более лет присутствует та или иная степень сколиоза. Сколиоз более распространен среди женщин, чем среди мужчин.
Большинство детей со сколиозом не нуждаются в лечении, поскольку умеренно выраженный сколиоз проходит сам по себе в процессе роста ребенка. Если лечение все же необходимо, ребенку предлагают носить жесткий корсет вплоть до окончания роста. Обычно этот способ успешно препятствует прогрессирующему искривлению позвоночника. Лишь очень немногие дети нуждаются в корректирующей операции для исправления осанки.
У взрослых лечение, прежде всего, направлено на облегчение болевых симптомов. Первичным решением является назначение болеутоляющих, тогда как хирургические методы остаются крайней мерой.
Следствием сколиоза могут быть как эмоциональные, так и физические проблемы. Выраженное искривление позвоночника или ношение корсета могут вызвать проблемы, связанные с внешним видом, самооценкой и снижением качества жизни, в целом. Это особенно значимо для детей и подростков со сколиозом.
Методы лечения плоскостопия
Лечение плоскостопия зависит от симптомов и первопричины заболевания у взрослых либо детей. В некоторых случаях вмешательств не требуется, если состояние не вызывает боли или каких-либо других трудностей, не прогрессирует. Врач порекомендует конкретные варианты лечения, которые зависят от возраста и причин патологии.
Большинство случаев плоскостопия у детей являются генетическими. Однако их ступни гибкие от природы.
Исправление плоскостопия подразумевает:
- ортопедические стельки на заказ;
- соответствующую обувь, сшитую строго по размеру и особенностям ноги при плоскостопии;
- упражнения, курсы ЛФК;
- курсы физиотерапии;
- хирургический метод – зачастую это единственное лучшее решение для предотвращения серьезных осложнений развития в будущем, ели плоскостопие тяжелое.
Варианты безоперационного лечения для предотвращения развития плоскостопия и его симптомов у взрослых:
- Поддерживающие устройства для свода стопы. Врач порекомендует специально разработанные ортопедические устройства (стельки от плоскостопия), скобы или ортопедическую обувь для свода стопы, чтобы облегчить тяжесть при стоянии и ходьбе. Однако устройства поддержки свода стопы не излечивают болезнь, но помогают уменьшить симптомы.
- Физиотерапия. Физиотерапевт порекомендует определенные упражнения для облегчения боли, вызванной плоскостопием.
- Упражнения на растяжку. Врач порекомендует комплекс упражнений на растяжку, чтобы улучшить гибкость стоп при плоскостопии.

Кроме того, важна потеря веса, занятия физической культурой и полноценный отдых. Если безоперационные методы лечения не избавляют от болей, напряжения и проблем, связанных с плоскостопием, тогда следующим вариантом может быть операция.
Заключительная часть упражнений
В этой части нужно восстановить дыхание, измерить пульс. Закончить комплекс можно медленной ходьбой. Очень хорошим упражнением напоследок будет перекатывание. Для начала необходимо сесть на коврик, согнуть ноги, сделать обхват руками. Лёжа на спине, перекатываться из стороны в сторону. Необходимо выполнить 8 подходов. Это некий массаж для связок и мышц позвоночника. После растяжек и разогрева будет уместным такое упражнение: стоя на коврике, сомкнуть руки за спиной в замке. Очень полезной будет ходьба на пятках или на специальном тренажёре. Затем хождение на пятках меняется ходьбой на носочках. Каждое такое упражнение длится до 30 секунд.
После занятий лечебной физической культурой желательно отдохнуть. Это можно сделать на свежем воздухе. Несколько минут пребывания на улице ничем не заменить. Свежий воздух поможет восстановить силы, возобновить дыхание.
Эффективность занятий зависит от интенсивности выполнения упражнений. Желательно выполнять их каждый день тем, у кого степень искривления достигла критической точки. Помните, ваше здоровье в ваших руках!
Позвоночник — это наш основной жизненный каркас. От заболеваний позвоночника страдают многие органы, сердце, нервы.
Упражнения при сколиозе позвоночника в домашних условиях несложные и легко запоминающиеся. Не ленитесь и выполняйте их чаще! Будьте здоровы!
Симптомы
Самый главный признак поясничного сколиоза в том, что тазобедренный пояс несимметричен. При этом нижние конечности визуально имеют разную длину. Но вместе с этим симптоматика будет зависеть от того, какой тип сколиоза у человека возник. Типы поясничного сколиоза таковы:
- правосторонний;
- левосторонний;
- S-образный.
Самым главным симптомом является наличие болезненности в пояснице, человек сутулится, возникают боли в грудине, сильная слабость, а также могут наблюдаться перемены в походке. Человек с поясничным сколиозом из-за болей становится менее подвижным, а его конечности обладают не такой чувствительностью, как раньше. Могут появляться шейные боли, боли в ступнях, отеки в пояснице, а также онемение рук и ног. Часто картину дополняют нарушения в работе внутренних органов.
Связь патологии прикуса со стабильным положением позвоночника
В последние годы только в немецких медицинских изданиях было напечатано без малого две сотни работ, посвященных влиянию осанки на прикус. Установлено, что в 90% случаев аномалии окклюзии сочетаются с патологическими изменениями в опорно-двигательной системе ребенка.
Отклонения выявляются во всех отделах позвоночного столба. В основе формирования отклонений лежит изменение положения головы вследствие структурных изменений в костях лицевого отдела черепа.
На начальных этапах это проявляется частыми головными болями, болями в различных отделах позвоночника, изменением походки. Часто голова чрезмерно наклоняется вперед, при этом грудная клетка западает, изменяется положение лопаток, уплощаются своды стоп. Фактически, патологические изменения охватывают все отделы опорно-двигательной системы.
Возможно формирование патологической цепочки и в обратном порядке, когда изменение центра тяжести головы и аномалии прикуса становятся следствием нарушений в опорно-двигательной системе. Например, при смещении центра тяжести кпереди создаются предпосылки для формирования дистального прикуса. Пропорциональный рост челюстей нарушается. Верхняя начинает значительно выступать вперед. У детей это происходит за счет более быстрого роста костей верхней челюсти, у взрослых за счет смещения нижней челюсти кзади.
Как определить плоскостопие, какой врач проводит диагностику
Прежде всего, важны симптомы плоскостопия (у детей или взрослых), которые включают:
- боль в ногах;
- быстрое утомление ног, особенно в узкой обуви или на каблуках;
- боль в области сводов и пяток;
- отеки в нижней части стопы;
- затруднение и дискомфорт при стоянии;
- боль в коленях, бедрах и пояснице;
- деформация первых пальцев с формированием «косточек» по внутренней поверхности стоп;
- невозможность оторвать пятки от земли.
Кроме того, обувь снашивается с внутренней стороны, сильно деформируется. Все эти жалобы – повод для посещения ортопеда и диагностики плоскостопия.
Для выявления плоскостопия врач попросит встать на пальцы ног и опуститься на пол, посмотрит, касается ли ступня земли. Если врач заметит, что дуги нет или она слабо выражена, он порекомендует следующие тесты:
- Рентгенологическое исследование: рентген позволяет получить изображения костей и суставов стопы. Это также помогает выявить деформации суставов.
- Ультразвуковое сканирование: если врач подозревает какие-либо аномалии в сухожилиях, он порекомендует ультразвуковое сканирование. Это метод визуализации, при котором звуковые волны используются для создания изображений и визуализации поврежденного сухожилия.
- КТ: обследование с помощью компьютерной томографии помогает обнаружить травмы или переломы стопы и лодыжки. Он обеспечивает гораздо более подробные рентгеновские изображения, чем стандартный рентген при плоскостопии.
- МРТ: магнитно-резонансная томография дает более подробные изображения, чем ультразвуковое сканирование и компьютерная томография. В процедуре используются радиоволны и магнитные поля для получения изображений внутренних структур.
Прогноз
Хирургическое вмешательство
Результат операции должен соотноситься с возрастом пациента, поскольку требования к повседневной жизни, профессиональной деятельности и досугу существенно различаются в разных возрастных группах. Исследования показали, что пациенты, которые на момент операции еще работали, нередко возвращались к ней после хирургического вмешательства. Причина, по которой пациенты не возобновляли работу, заключалась в том, что работа была тяжела физически. Однако почти все пациенты, прекратившие работать до операции, уже больше не возобновляли работу из-за боли в спине. Данные различных опросников свидетельствуют о том, что повседневная активность пациентов после операции улучшается независимо от возраста. Более 70% опрошенных отмечают улучшение качества жизни и снижение регулярного использования обезболивающих препаратов. Впрочем, результаты операции для пожилых людей менее позитивные из-за возрастного фактора. Во-первых, операция может пройти с осложнениями, а имплантат – не прижиться. И даже если этого удалось избежать, то основной проблемой этой категории пациентов будет являться остаточная боль в пояснице, обусловленная мышечным спазмом и болью паравертебральных мышц из-за их хронических или ассиметричных контрактур.
Ношение корсета
Ориентиром для выбора в пользу корсета или операции является скорость прогрессирования сколиотической дуги (более 5° до достижения скелетной зрелости). Некоторые используют показатель 10° для прогрессирования дуги, а также превентивные меры по достижению показателя 45° к скелетной зрелости. Исходные данные должны определяться по проценту пациентов с прогрессированием менее 5° или более 6° в зрелом возрасте, дугами, превышающими 45° в зрелом возрасте, и прогрессированием, при котором операция рекомендована. Исследования, связанные с ношением корсета, должны включать наблюдения в течение как минимум двух лет после достижения пациентом скелетной зрелости. Первое исследование, использовавшее указанный выше критерий, пришло к выводу, что ношение корсета может быть признано эффективным, если оно предотвращает прогрессирование дуги у 70% пациентов. Вне зависимости от рекомендуемых стандартизированных параметров, цель ношения корсета при идиопатическом сколиозе остается неизменной: контролировать сколиотическую дугу, предотвращать прогрессирование деформации и избегать хирургического вмешательства.
Отеки ног как симптом патологических состояний и заболеваний
Отеки, вызванные физиологической причиной, как правило, симметричны, то есть они наблюдаются сразу на обеих ногах. Такие отеки – обычно мягкие; если надавить пальцем, то в месте надавливания остаётся след, который исчезает прямо на глазах. При восстановлении нормальных условий физиологически отёки быстро проходят. Отсутствие указанных признаков, особенно, если отёки не проходят в течение суток, — повод обратиться к врачу: в этом случае отёчность, скорее всего, вызвана патологической причиной.
Список заболеваний, проявлением которых может быть отечность ног, обширен. Вот основные из них:
Лечение сколиоза у взрослых
У взрослых основной целью лечения обычно становится облегчение любой боли. Для уменьшения болевых симптомов, вызванных сколиозом, обычно назначаются болеутоляющие препараты. Применяются различные нестероидные противовоспалительные средства (НПВС), такие как ибупрофен и парацетамол.
Если вы испытываете боль в результате компрессии позвоночника или раздражения нервных окончаний, вам могут порекомендовать новокаиновую блокаду. Это подразумевает введение местно действующего обезболивающего средства непосредственно ткани рядом спозвоночником. Новокаиновая блокада обеспечивает краткосрочное облегчение, поскольку анестетик блокирует болевые сигналы, которые передаются от периферических нервов к головному мозгу.
Если будет установлено, что развитию симптомов способствует остеопороз позвоночника, вам могут назначить дополнительное лечение для укрепления костей. Прочитайте больше
Взрослым обычно не назначают ношение корсета, хотя иногда этот метод лечения может уменьшить боли. Если вы заметили, что из-за искривления позвоночника одна нога стала несколько длиннее другой, и это стало причиной дискомфорта в спине при ходьбе, то попробуйте использовать специальные ортопедические стельки для обуви.
Физические упражнения при сколиозе у взрослых
Обычно людям со сколиозом рекомендуют гимнастику и упражнения на растяжку. Они могут использоваться как самостоятельное лечение или в сочетании с другими назначениями. Однако существуют разные взгляды относительно эффективности физических упражнений в борьбе со сколиозом. Недавнее исследование этой проблемы не выявило никаких аргументов «за» или «против» в отношении физкультуры в терапии сколиоза.
Тем не менее, физические упражнения остаются хорошим способом в целом улучшить состояние вашего здоровья и самочувствия.
Хирургическое лечение сколиоза у взрослых
Из-за относительно высоких рисков, связанных с хирургическими вмешательствами на позвоночнике, оперативное лечение сколиоза рекомендуется, как правило, лишь в серьезных случаях. Возможности хирургического вмешательства при сколиозе включают:
- декомпрессию — если межпозвоночный диск сдавливает нерв, то для уменьшения нагрузки диск может быть удален;
- установку металлической конструкции — когда положение позвоночника исправляют при помощи металлических стержней, пластин или винтов, для фиксации используется трансплантация костных фрагментов.
Распространенные сложности, сопровождающие хирургические вмешательства на позвоночнике:
- оперативное лечение не приводит к значительному сокращению боли, это происходит приблизительно у 30% взрослых людей со сколиозом;
- в случае с операцией по фиксации позвоночника при помощи костных трансплантатов позвонки могут не соединиться вместе должным образом, это происходит приблизительно в 5–10% случаев.
Менее распространенные осложнения хирургических вмешательств на позвоночнике:
- инфекция — наблюдается приблизительно в 1 случае из 50;
- тромбоз — происходит приблизительно в 1 случае из 100;
- ретроградная эякуляция у мужчин — когда при эякуляции сперма попадает в мочевой пузырь, а не наружу, через отверстие мочеиспускательного канала. Это происходит в результате повреждения нервов, наблюдается приблизительно в 1 случае из 100.
Связь патологии прикуса с деформациями лица
Несоответствие размеров челюстей может составлять всего пару миллиметров, но этого достаточно для того, чтобы изменить внешность человека. По характерным признакам еще до начала стоматологического осмотра можно предположить наличие у ребенка аномальной окклюзии и даже определить ее тип.
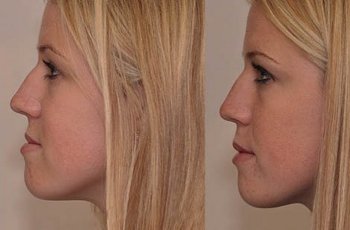
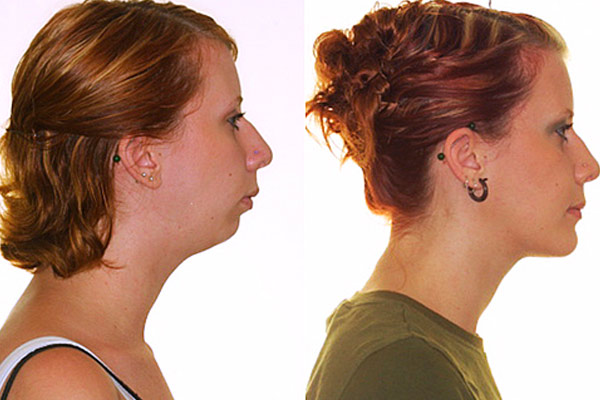
У пациентов с глубоким прикусом размер верхней челюсти больше нижней. Верхние зубы перекрывают нижние более чем на треть высоты коронок. Нижняя треть лица при этом кажется недостаточно объемной, особенно в тех случаях, когда подбородок не выражен. Распределение нагрузки на зубы в процессе жевания происходит неравномерно, что приводит к повышению тонуса жевательной мускулатуры, дисфункции суставов нижней челюсти. Внешне из-за характерных изменений черт лица дети кажутся угрюмыми или недовольными.
При мезиальном прикусе выступающая вперед нижняя челюсть кажется более объемной по сравнению с верхней. Это делает нижнюю треть лица более массивной. Так как зачастую в основе формирования мезиального прикуса лежит привычка дышать через рот, то характерное изменение черт определяется как «аденоидный тип лица». Пациентам трудно откусывать пищу, у их повышен риск развития бруксизма. В раннем возрасте развиваются нарушения осанки.
Перекрестный прикус формируется в тех случаях, когда один из отделов челюсти отстает в развитии. Внешне это проявляется заметной асимметрией лица. Меняется центр тяжести и положение головы, что компенсируется за счет изменения положения позвоночника.
Специалисты утверждают, что распознать нарушение можно не только по характерным изменениям черт лица, но и по походке. А точнее, по тому, какая часть подошвы стирается быстрее. Так, например, если у человека сильнее стирается внутренняя часть подошвы правого ботинка, то скорее всего у него можно ожидать нарушение смыкания зубов слева.
Диагностика
Диагностирование поясничного сколиоза 1 степени осуществляется только опытным врачом-неврологом. Конечно, можно и самому посмотреть на спину и определить, насколько ровный позвоночник, но при обращении к специалисту, кроме осмотра и опроса, вы будете направлены на диагностические процедуры, что позволит точно быть уверенным в наличии или отсутствии сколиоза, а также сопутствующих отклонений. Диагностика может включать в себя:
- Анализы крови и мочи.
- Измерение роста стоя, сидя, определение массы тела.
- Рентген, КТ или МРТ поясницы.
- Флюорографию.
- Исследование мышечного тонуса.
- УЗИ органов.
- Кардиографию и пр.
По итогам таких исследований врач определит, есть ли у вас сколиоз поясничного отдела позвоночника 1 или 2 степени, а при его наличии подберет оптимальный метод лечения.
Классификация
В соответствии с отделом позвоночника, в котором имеется искривление, принято выделять следующие виды сколиоза:
- Шейный – наиболее распространённый вид заболевания, поражающий более 40% населения, очень опасен, поскольку приводит к нарушению кровоснабжения головного мозга;
- Грудной – характеризуется боковым право- или левосторонним отклонением вертикальной оси позвоночника, может привести к изменению объёма грудной клетки и формированию рёберного горба;
- Поясничный – сопровождается лево- или правосторонним отклонением вертикальной оси позвоночника в поясничном отделе, может стать причиной болевой симптоматики в мышцах спины, развития и грыжи межпозвоночных дисков;
- Смешанный – сочетает в себе сколиоз в разных отделах позвоночника с соответствующими клиническими проявлениями и последствиями.
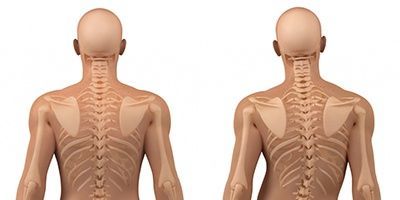
В зависимости от количества дуг искривления, выделяют:
- С-образный сколиоз — влево или вправо искривлению подверглась одна дуга;
- S-образный сколиоз — от искривления пострадали две дуги;
- Z-образный сколиоз — искривлению подвержены сразу три дуги.
Исходя из причины, которая привела к развитию патологии позвоночника, выделяют следующие виды сколиоза:
- Врождённый – этиология заключается в аномальном развитии рёбер и позвонков в утробе матери;
- Приобретённый – причина развития заключается в полученных травмах или перенесённых заболеваниях позвоночника;
- Идиопатический – механизмы, запускающие развитие заболевания, не установлены.
В соответствии с величиной угла дуги искривления, принято выделять четыре степени патологии:
- 1-ая степень — угол не превышает 10°, а патологические изменения позвоночника видны только когда пациент наклоняется, симптомы проявлены в быстрой утомляемости и лёгкой скованности движений;
- 2-ая степень — угол составляет от 11° до 25°, патологические изменения заключаются в лёгком скручивании позвонков, симптоматика – в и походки, болевых ощущениях в спине, асимметрии плеч;
- 3-ья степень — угол искривления варьируется в диапазоне от 26° до 50°, патологические изменения заключаются в скручивании позвонков и видимости рёберного горба, клинические проявления – слабость и онемение ног и рук, болевые ощущения в спине, сбои в работе ЖКТ, сердечнососудистой системы;
- 4-ая степень — угол искривления превышает 50°, клинические проявления заключаются в искривлении таза, асимметрии нижних конечностей, сбоями в функционировании сердечнососудистой, дыхательной систем, ЖКТ.


