Гайморит
Содержание:
- Лечение гайморита у взрослых
- Классификация и стадии развития гайморита
- О гайморите у взрослых
- Почему возникает воспаление
- Причины гайморита
- Как возникает двухсторонний гайморит
- Симптомы гайморита
- Осложнения гайморита
- Что такое синусит
- Диагностика гайморита
- Какие последствия несвоевременного лечения гайморита?
- Симптомы и формы гайморита
- Симптомы и признаки гайморита
- Симптомы гайморита
- Диагностика гайморита
Лечение гайморита у взрослых
Метод лечения гайморита выбирается специалистом только после обследования и выявления причины, из-за который он появился. Если причина гайморита аллергия – устраняют возможные аллергены и назначают антигистаминные препараты. Если причина гайморита кариес – удаляют кариозный зуб. Самым распространенными методами лечения являются: медикаментозный и физиотерапевтический. Но если все вышеперечисленные методы не дают результата, назначается прокол гайморитовой пазухи. Во время пункции устраняется гной, а в полость пазухи вводят лекарственные препараты. Зачастую процедуру пункции могут назначать неоднократно, до полного выздоровления.
Классификация и стадии развития гайморита
Выделяют несколько форм гайморита в зависимости от места локализации, типа возбудителя (этиологии), клинических проявлений и характера протекания воспалительного процесса.
По месту локализации воспаления:
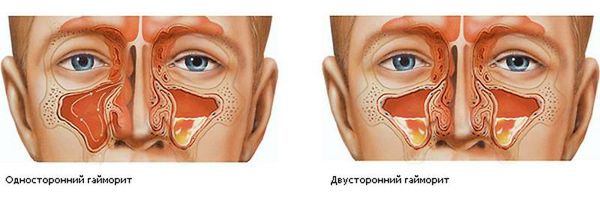
- Односторонний (право- или левосторонний), если воспалена одна пазуха;
- Двусторонний, когда поражены обе пазухи.
По типу возбудителя:
- Вирусный — болезнь вызывает вирусная инфекция. Обычно возникает на фоне простуды или ОРВИ. Главный признак вирусного гайморита — отёчность. При своевременном симптоматическом лечении болезнь проходит через две-три недели. Если присоединяется бактериальная флора, состояние осложняется и пациенту требуется более сложная и агрессивная терапия.
- Бактериальный — основными возбудителями являются стафилококки, стрептококки и пневмококки. Бактериальному заражению предшествует острая форма ринита. Не вовремя вылеченный насморк через 1–2 недели легко перетекает в бактериальный гайморит.
- Грибковый — чаще всего возникает на фоне бесконтрольного приёма антибактериальных препаратов и сниженного иммунитета. Эти факторы провоцируют размножение грибков на слизистых оболочках, что приводит к воспалительному процессу.
- Аллергический — воспаление гайморовых пазух развивается после контакта слизистой оболочки носа с раздражителем (аллергеном).
- Травматический — является следствием серьёзных повреждений черепа, которые сопровождаются переломом носовой перегородки. Если кровяные сгустки при травме попадают в пазуху, может присоединиться патогенная флора. В этом случае начнётся воспалительный процесс.
По характеру течения воспалительного процесса:
- Острый — обычно развивается как осложнение на фоне простудных заболеваний и ОРВИ и протекает с ярко выраженными симптомами: сильные головные и лицевые боли, выделения из носа и заложенность, высокая температура и т. д. Острый гайморит, в свою очередь, подразделяется на вирусный, поствирусный и бактериальный. Поствирусный (затянувшийся) длится более 10 дней, но менее 12 недель, и не переходит в тяжёлую форму. Если острый гайморит не лечить или лечить неправильно, воспаление становится хроническим.
- Хронический — это вялотекущее заболевание. Симптоматика хронического гайморита проявляется не так ярко, как при остром воспалении. Головные боли и заложенность носа беспокоят больного по вечерам. В течение дня пациент чувствует усталость, у него снижается работоспособность, «течёт» из носа. Болезнь обычно длится более двенадцати недель: стадии обострения сменяются ремиссиями. Хронический гайморит — распространённое заболевание. Вместе с остальными формами синусита хронический гайморит является пятой по частоте причиной назначения антибактериальных препаратов. При этом заболеваемость хроническим гайморитом увеличивается из года в год.
По путям проникновения инфекции:
- Риногенный путь — инфекция проникает в гайморовы пазухи через нос.
- Одонтогенный путь — инфекция попадает в пазуху из корней кариозных зубов верхней челюсти.
По характеру клинических проявлений:
- Катаральный — характеризуется сильной отёчностью пазух и набуханием слизистой оболочки. Выделения из носа прозрачные либо отсутствуют. Без лечения катаральная форма может перейти в другие виды воспаления, например гнойное.
- Гнойный — развивается, если присоединяется бактериальная инфекция. Выделения из носа становятся густыми, приобретают зелёный оттенок и неприятный запах. Гной давит на стенки пазух, что проявляется распирающими болями в области щёк под глазами.
- Гиперпластический — характеризуется разрастанием слизистой оболочки пазух. Это форма хронического воспаления.
- Атрофический — протекает с истончением слизистой оболочки, из-за этого она не может полноценно функционировать и вырабатывать слизь.
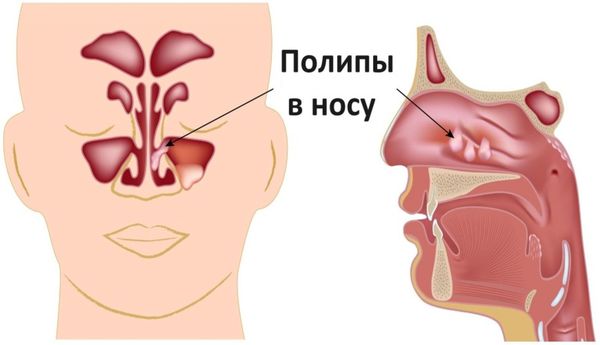
- Полипозный — из слизистой оболочки вырастают образования, напоминающие горошины или гроздья винограда. Увеличиваясь в размерах, полипы спускаются в полость носа и мешают полноценному носовому дыханию. Больной вынужден дышать ртом.
- Смешанная форма — у пациента диагностируют несколько вариантов заболевания (например, гнойно-полипозный гайморит).
О гайморите у взрослых
 Лечение гайморита у взрослых должно быть безотлагательным
Лечение гайморита у взрослых должно быть безотлагательным
Гайморит у взрослых — патология не из редких, особенно дающая о себе знать в холодное время года. Говоря о гайморите мы подразумеваем воспалительный процесс в одной или обеих придаточных пазухах носа (соответственно, гайморит может быть одно- или двусторонним), которые расположены по сторонам носа в области верхней челюсти. Причины развития данного заболевания довольно различны. Так привести к гаймориту может острое воспалительное заболевание горла, носа, глотки и даже зуба. Кроме того, часто гайморит является следствием недолеченного воспалительного процесса или же вялотекущей, хронической его формы.
Гайморит у взрослых опасен тем, что при отсутствии должного лечения он может спровоцировать развитие хронической формы заболевания, а также осложнится другими недугами. Среди осложнений гайморита у взрослых различают переход воспалительного процесса на верхнюю челюсть, глазницу и зубы. Поражение глазниц и глаз считается особо опасным и тогда такой патологический процесс нуждается в еще более тяжелом и длительном лечении.
Однако следует отметить, что при качественном, своевременном и эффективном лечении удается избавиться от гайморита и остановить его еще на начальных фазах развития, предотвратив переход заболевания в хроническую стадию.
Почему возникает воспаление
Причиной развития воспаления является инфекция, попавшая в пазухи. Болезнь чаще всего является следствием простудных заболеваний, лечение которых было начато с опозданием. Предпосылками развития болезни можно назвать присутствие хронического очага инфекции в организме, например, недолеченные зубы, деформировання перегородка носа и наличие в полости носа кист или полипов, что мешает нормальной циркуляции воздуха в в носуиносоглотке и оттоку слизи, а также сниженный иммунитет.
Как диагностировать гайморит самостоятельно? Больного должны насторожить следующие признаки, указывающий на симптомы гайморита:
- сильная боль в области лба, в области щёк под глазами. При наклоне головы или в вечернее время боль становится нестерпимой;
- постоянная заложенность носа;
- ринит, гнойные выделение из носа;
- слезотечение;
- нарушенное обоняние;
- неприятный, зловонный запах из носоглотки;
- высокаятемпературатела;
- слабость, быстрая утомляемость.
Самостоятельная диагностика гайморита в домашних условиях должна завершиться быстрыми сборами ипоходом к врачу-оториноларингологу. Сами вы можете заподозрить это заболевание, а сказать точно сможет только лор-врач.

Причины гайморита
Чаще всего гайморит возникает как осложнение простудных инфекционных заболеваний (таких как грипп, ОРВИ). Способствовать возникновению и развитию гайморита могут пониженный иммунитет, особенности строения носовых ходов (например, искривлённая носовая перегородка), подверженность аллергическому насморку, повышенная чувствительность вегето-сосудистой системы к раздражителям (так называемый вазомоторный ринит).
Изнутри пазухи выстланы оболочкой, которая вырабатывает слизистый секрет. Если человек здоров, выработанное незначительное количество слизи без проблем выводится через соустье пазухи в носовую полость, и с этим постоянным потоком из пазух удаляются попавшие туда вместе с воздухом микроорганизмы и пылевые частицы.
Как только начинается насморк, отекает слизистая носовой полости, иногда – включая слизистую соустий. Вход в пазуху перекрывается. Если отёк значительный, в пазуху перестаёт поступать кислород, создавая благоприятные условия для развития анаэробных патогенных микроорганизмов. В пазухе возрастает давление, возникает распирающее ощущение, а потом боль. Патогенные бактерии вырабатывают токсины, которые, попадая в кровь, способны вызвать признаки общей интоксикации. Развивается воспаление слизистой уже самой пазухи, то есть собственно гайморит. Слизь превращается в гной, который, имея более вязкую консистенцию, даже уже при спавшем отеке, не может выйти из пазухи естественным образом. Иногда гной заполняет всю пазуху, при этом острота болевых ощущений возрастает.
Обычно воспаление не ограничивается только одной пазухой, а затрагивает сразу и гайморовы, и лобные пазухи, а также решетчатый лабиринт в глубине носа. В этом случае говорят о полисинусите (синусит – это воспаление любой околоносовой пазухи; гайморит является частным случаем синусита).
Гайморит, проявившийся в виде изолированного воспаления только одной пазухи, может иметь одонтогенное происхождение, то есть быть следствием воспаления в зубочелюстной области. Если гайморова пазуха имеет значительный объём, её от верхушек корней зубов отделяет лишь тонкая кость, а в отдельных случаях верхушки корней зубов прилегают непосредственно к слизистой оболочке пазухи. В этом случае запущенное воспаление в области четырёх самых дальних верхних зубов или непрофессиональная операция по удалению зуба могут привести к инфицированию слизистой гайморовой пазухи.
Как возникает двухсторонний гайморит
Как ни банально звучит, но всё начинается с бактерий. Бактерии попадают на слизистую оболочку носа и начинают вести свою жизнедеятельность. Так возникает насморк. Если его не лечить, бактерии активизируются и распространяются на верхнечелюстные пазухи. Это приводит к их воспалению, а в последствии становится причиной боли. Различные вирусы, бактерии стрептококка и стафилококка вызывают катаральное воспаление слизистых оболочек носа, которые в свою очередь отекают, и процесс выхода продуцированной пазухами слизи становится сильно затруднительным. Слизистые массы накапливаются, превращаясь в оптимальную среду для дальнейшей активизации патогенных микроорганизмов. И если при одностороннем заболевании затронута одна пазуха, для двустороннего гайморита характерно поражение обеих. А это значит, что больной испытывает в два раза больше болевых ощущений и дискомфорта. Если своевременно не начать лечение гайморита, катаральное воспаление перерастёт в гнойную форму. А значит, неприятные симптомы лишь усилятся, терапия двухстороннего воспаления затянется и, вероятнее всего, станет причиной направления в стационар.
Хотя гайморит может возникать самостоятельно, по большей части он проявляется как осложнение перенесённых инфекционных заболеваний (гриппа, кори, скарлатины) или недолеченного насморка.
Помимо вирусной этиологии существуют другие предпосылки для развития болезни. Вызвать двухсторонний гайморит могут:
- травмы носа;
- хронический насморк;
- искривлённая носовая перегородка и другие аномальные особенности строения полости носа;
- аллергические реакции;
- стоматологические болезни.
Предпосылками гайморита могут служить факторы, ослабляющие иммунную систему человека (переохлаждение, неблагоприятные условия труда), а также различные новообразования в носу (киста, полипы).
Случаи заболевания учащаются в холодный период года, когда иммунитет человека ослаблен и легко поддаётся атакам вирусов и бактерий.
При отсутствии правильного лечения острого двустороннего гайморита, воспаление переходят в хроническую форму. Хронизация воспалительного процесса происходит в каждом десятом случае. При гайморите нужно руководствоваться правилом: лучше сразу обратиться к ЛОР-врачу и не затягивать лечение, чем потом несколько раз в год бороться с обострениями хронического заболевания.
Симптомы гайморита
Отличить заболевание можно по нескольким признакам:
- Заложенность носа и выделения. В результате отека слизистой и застоя жидкости человека мучает чувство давления в области пазух.
- При осложнении болезни начинаются сильные и длительные головные боли. Также появляется боль в переносице и висках.
- Температура повышается до 37-38 градусов.
- Может возникнуть слабость, ухудшиться память и концентрация.
- Снижение работоспособности и быстрая утомляемость.
Обратите внимание, что необязательно все эти симптомы проявляются вместе – болезнь может сопровождаться лишь парой этих признаков.
Осложнения гайморита
Многие пациенты недооценивают гайморит и воспринимают воспаление пазух как обычный насморк. Но это ошибочное суждение. Любая форма острого гайморита может привести к серьёзным последствиям для здоровья.
Острый гайморит, если его не лечить своевременно или лечить неправильно, может стать хроническим. Лечение любого хронического заболевания — трудный и длительный процесс.
Поскольку ЛОР-органы — уши, глотка и полость носа — сообщаются друг с другом, инфекция из гайморовых пазух может перейти на соседние области и вызвать острый тонзиллит, фарингит или отит.
Гайморит в запущенной форме грозит больному и более опасными осложнениями. Из-за заблокированного соустья гнойные массы не выходят из пазухи в полость носа. Им становится тесно внутри, и они могут найти нестандартный выход — подняться выше к глазнице и головному мозгу и вызвать опасные для жизни заболевания:
Менингит — воспаление оболочек головного мозга. Диагноз требует госпитализации. Во многих случаях болезнь заканчивается летальным исходом либо появлением необратимых осложнений. При менингите появляются сильные головные боли, приступы рвоты, температура тела повышается до 38–39 °С. Ещё один характерный признак — ригидность (спазм) затылочных мышц: подбородок поднимается наверх, и пациент не может опустить голову. Это состояние требует консультации и лечения у невролога или нейрохирурга.
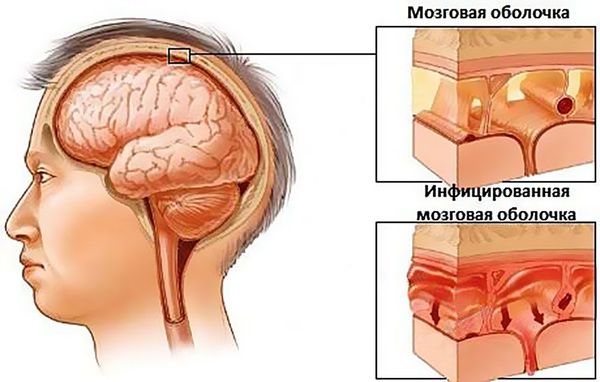
- Энцефалит — воспаление головного мозга. Болезнь сопровождается судорогами, галлюцинациями, нарушением психики, потерей сознания. Выздоровление больного энцефалитом зависит от своевременной терапии и проведённого курса реабилитации.
- Сепсис — заражение крови с высокой вероятностью смертельного исхода. Болезнь развивается стремительно. Часто человек впадает в кому, поскольку не удаётся сразу остановить негативное воздействие инфекции на организм.
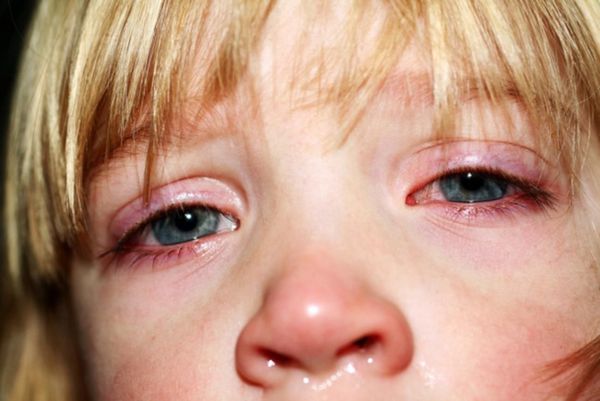
- Воспаление костных стенок орбиты глаза. Поскольку верхняя стенка гайморовой пазухи одновременно является нижней стенкой глазной орбиты, воспаление может подниматься на глазничную стенку. Воспаляется окологлазничная, парабульбарная и ретробульбарная клетчатка. Состояние, когда воспалены все оболочки глаза, называется панофтальмитом. Характерным признаком такого воспаления является боль в глазнице. Кроме этого, у больного текут слёзы, появляется светобоязнь, отекает конъюнктива и ухудшается зрение.
- Остеомиелит — гнойное воспаление кости и костного мозга. Болезнь развивается стремительно: температура тела повышается до 39–40 °С, появляется озноб, приступы рвоты, головокружения, «пелена» перед глазами, проступает липкий пот. Возникает резкая боль в зоне гайморовой пазухи. Больной может бредить и терять сознание, ему тяжело ходить и сидеть.
- Осложнения на глаза — конъюнктивит, экзофтальм, боли при движении глазных яблок, отёчность век, давление в глазах.
Что такое синусит
Каждый год свыше 10 миллионов россиян болеют синуситом. Что же это за болезнь? Синусит переводится с латыни как «воспаление пазух». Он включает в себя воспалительные заболевания придаточных пазух носа. Такие состояния могут наблюдаться как самостоятельные заболевания, так и в виде осложнений инфекций. Люди часто путают синусит и гайморит, а точнее смешивают их в одно и то же понятие. Это не совсем так. В чем же разница между синуситом и гайморитом? Ответ на этот вопрос чрезвычайно прост: гайморит входит в состав синуситов наравне с фронтитом, этмоидитом и сфеноидитом. Чтобы лучше понять, о чем идет речь, разберем особенности придаточных пазух, и что вообще такое синусы. Синусы представляют собой полости в черепе в области носа, наполненные воздухом. Синусы выполняют ряд важных функций: они формируют скелет и черты лица, согревают поступающий в них воздух и оформляют голосовой тембр. У человека различают верхнечелюстную (гайморову), лобную, клиновидную и решетчатую пазухи. Лобная, гайморова и решетчатая — это парные пазухи, другими словами, их у человека по две штуки. Клиновидная пазуха — одиночная. Изнутри придаточные пазухи выстланы слизистой оболочкой и связаны между собой соустьями. При наличии воспалительного процесса слизистая отекает и закладывает соединительные ходы, что провоцирует застои жидкости и скопление бактерий и гноя. Такие процессы в верхнечелюстных пазухах указывают на гайморит, в лобных — на фронтит, в решетчатых — на этмоидит, а в клиновидной — на сфеноидит.
Синусит может протекать в хронической и острой формах. Причиной острого синусита в большинстве случаев становится респираторная инфекция, и симптомы заболевания проявляются ярко. Хроническая форма развивается из недолеченной острой, а проявляется слабыми симптомами. При хроническом синусите выделяют периоды ремиссии и периоды рецидивов.Синусит — одно из самых распространенных заболеваний на сегодня, но не все люди относятся к нему с должной серьезностью и думают, что болезнь пройдет сама. Конечно же, это не так, и синусит, как и любое другое заболевание, требует лечения и профилактики. При отсутствии должного лечения синусит может спровоцировать нарушения зрения, инфицирование слуховых ходов и менингит.Чтобы во время заметить синусит, нужно уметь распознать его. Для этого необходимо знать симптомы и причины заболевания. В большинстве случаев причиной развития синусита становится невылеченный ринит, аденоидные вегетации, аллергия и наличие острых респираторных заболеваний. Также причиной синусита могут быть аномалии строения носовых перегородок. Кроме физиологических причин появления синусита, существуют и психосоматические. Психосоматика синусита уже научно доказана. Специалисты утверждают, что синусит может развиться по причине затяжного раздражения и стрессов. Люди с повышенной раздражительностью подвержены влиянию негативных эмоций и мыслей, а ведь они отрицательно сказываются на здоровье. Самостоятельный синусит не является заразным. Лечением синуситов занимается отоларинголог, а справиться с писхоматическими причинами заболевания поможет психотерапия.
Диагностика гайморита
Сбор анамнеза
На этом этапе ЛОР-врач выясняет, на что жалуется пациент, когда появились первые признаки болезни, какова их интенсивность, проводилось ли ранее лечение. Также доктор задаёт больному ряд вопросов, чтобы поставить диагноз и определить форму гайморита:
- есть ли у человека хронические заболевания;
- есть ли аллергия;
- болел ли он недавно ОРВИ и другими простудными заболеваниями;
- в каких условиях пациент живёт и работает;
- были ли травмы костей носа и т. п.
Общий осмотр
- Врач оценивает внешнее состояние больного: есть ли отёчность на лице, припухлость в области пазух.
- Надавливает на область пазух: при гайморите пациент почувствует боль.
- Прощупывает лимфатические узлы: при воспалении они увеличены и болезненны.
Лабораторная диагностика
- Общий анализ крови.
- Анализ на С-реактивный белок (СРБ).
По результатам можно судить о тяжести заболевания и о необходимости назначать антибактериальную терапию.
Инструментальная диагностика
Риноскопия. Осмотр носа с помощью носовых зеркал (расширителей) и носоглоточного зеркала. Исследование показывает состояние и цвет слизистой, наличие выделений в носу, искривление перегородки.
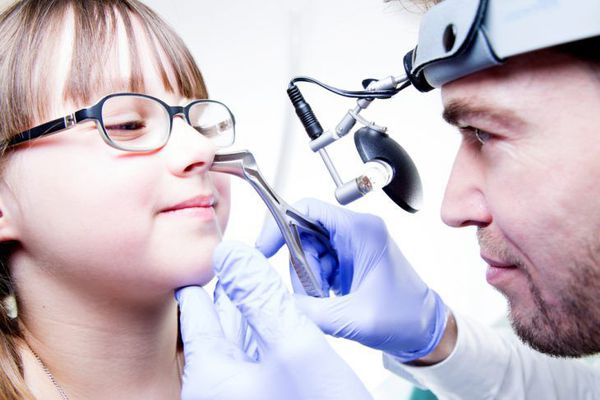
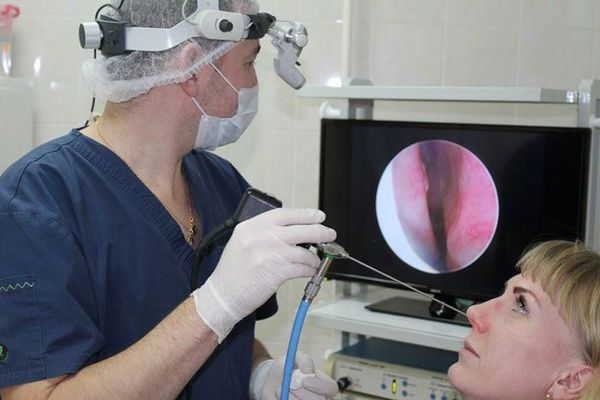
Эндоскопическое исследование. Этот вид диагностики позволяет увидеть труднодоступные участки полости носа, которые не видны при риноскопии.
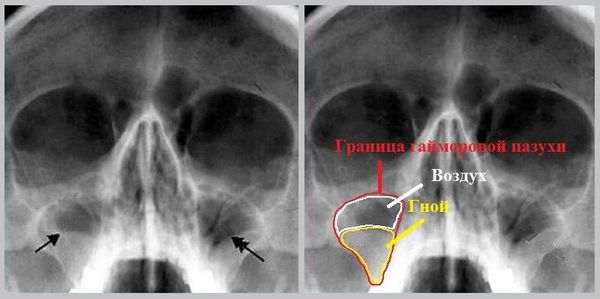
Рентгенологическое исследование пазух. Если пазухи воспалены и в них скопился гной или воспалительная жидкость, на рентгене они будут затемнёнными.
- Синуссканирование. Это ультразвуковое исследование пазух. Оно проводится, когда нельзя сделать рентген, например беременным женщинам и детям. Выполняется быстро: прибор синусскан подносится к области пазухи и посылает ультразвуковую волну. Если пазуха здорова, ультразвук отражается от стенки пазухи, если воспалена — от скопившейся в пазухе жидкости. Результат сразу отображается в виде графика.
- Компьютерная томография (КТ). Проводится, когда сложно поставить диагноз. Результатом исследования является серия снимков в трёхмерном формате.
- Некоторые пациенты самостоятельно проходят магнитно-резонансную томографию (МРТ), считая этот метод более информативным. Но МРТ подходит для исследования мягких структур, например головного мозга, а стенки пазух лучше просматриваются на КТ.
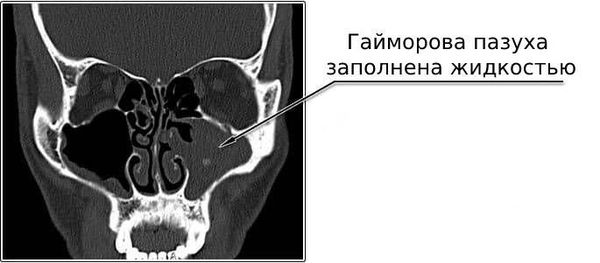
Какие последствия несвоевременного лечения гайморита?
О том, что несвоевременное и неправильное лечение гайморита может привести к хроническому гаймориту, мы уже говорили. Также несвоевременное лечение может вызвать осложнения со стороны других органов и систем, вплоть до летального исхода.
Гнойный нелеченый гайморит может привести к тому, что гной из гайморовой пазухи через тонкую орбитальную стенку переходит в глазную орбиту. Это может стать причиной таких осложнений, как:
- флегмона глазницы
- ретробульбраный абсцесс
- абсцесс вен глазницы и т.д.
Эти процессы могут привести к потере зрения.
Также выделяют такие осложнения гайморита, как:
- риногенный менингит
- риногенный абсцесс мозга
- риногенный тромбоз кавернозного синуса
- риногенный сепсис и т.д.
Все эти состояния — угроза здоровью, а иногда и жизни человека, и требуют длительного лечения в условиях хирургического стационара и реанимации.
Поэтому, еще раз повторюсь, своевременное обращение к лор-врачу и правильно подобранная терапия позволяют избежать нежелательных последствий и осложнений.
Симптомы и формы гайморита
При гайморите характерно вечернее обострение симптомов, утром они ослабевают
Стоит обратить внимание на такие признаки:
- Нос заложен продолжительное время.
- Из носа выделяется слизь или гной.
- Температура выше нормы.
- Затрудненное дыхание.
- Озноб.
- Повышенная слабость и утомляемость.
- Пониженная работоспособность.
- Частые головокружения.
- Боль и давление в области переносицы, лба и глазниц, усиливаются при наклонах вниз.
- Сниженный аппетит.
При долгом отсутствии лечения возникают отеки, снижается или пропадает обоняние, заметны изменения в голосе. Характерной особенностью становится неприятный запах изо рта и привкус.
При подозрениях на гайморит следует обращаться за осмотром к лору
Во время диагностики врач жалобы, симптомы, строение носовой полости с помощью снимка для того чтобы определить, как лечить и каких мер предосторожностей придерживаться.. По типу проявлений гайморит можно разделить на такие формы:
По типу проявлений гайморит можно разделить на такие формы:
- Вирусный – заложенный нос, прозрачные выделения, небольшое повышение температуры. Возможно вылечить за 5 дней.
- Бактериальный – густые выделения желтого цвета, боль в области переносицы, высокая температура, слабое самочувствие.
- Аллергический – отекшая слизистая оболочка вследствие воздействия аллергена. Жидкие выделения из носа, частые чихания.
Симптомы и признаки гайморита
Синусит имеет яркие характерные симптомы. Основным проявлением болезни считают болевые ощущения, которые локализуются в средней трети лица и околоносовой области. Боли при гайморите имеют особенности. Их интенсивность нарастает вечером, а утром они практически отсутствуют. Как проявляется гайморит?
Симптомы острого гайморита
- головная боль при гайморите имеет распирающий, интенсивный характер;
- отмечаются признаки общей интоксикации: общая слабость, тошнота, ощущение разбитости;
- повышается температура тела;
- отмечается слезотечение и светобоязнь;
- носовое дыхание затруднено;
- обоняние при гайморите нарушено;
- отделяемое из носа может быть прозрачным или гнойным.
Если процесс перешел на надкостницу, отмечают отечность области орбиты и щеки на стороне поражения. У детей симптомы гайморита резко выражены. Признаки общей интоксикации преобладают над местными признаками воспаления.
Симптомы хронического гайморита
- температура тела повышается незначительно, часто этот гайморит у взрослых протекает без температуры;
- повышенная слабость и быстрая утомляемость;
- головная боль распирающего характера, усиливающаяся к вечеру;
- сниженное обоняние;
- возможен кашель с небольшим количеством мокроты;
- постоянный насморк.
Гайморит у взрослых без симптомов
Без каких-либо симптомов гайморит часто протекает у пожилых и ослабленных людей. Единственными проявлениями заболевания может быть повышенная слабость и быстрая утомляемость, но это списывается на другие проблемы со здоровьем.
Гайморит без симптомов опасен своими осложнениями. Инфекция распространяется на другие органы. Поэтому при подозрении на заболевание надо немедленно обращаться к врачу.
Гайморит без температуры
Наличие температурной реакции служит проявлением борьбы организма с инфекцией. Если иммунитет снижен, то этого не происходит. Температура остается нормальной. Синусит течет без нее при хронических формах.
Гайморит без насморка и заложенности носа
Инфекция течет без насморка, если кариес растворил перегородку рта ротовой и проник внутрь. Этому способствуют травмы лицевых костей, изогнутая перегородка носа.
Симптомы гайморита
В норме гайморовы пазухи заполнены воздухом, но при воспалении в них появляется патологическая жидкость или гной, отток которого сильно затруднен. Чаще всего процесс затрагивает только слизистые оболочки, но в некоторых случаях воспаление может переходить на более глубокие структуры, вплоть до костной ткани.
Симптомы при воспалении гайморовых пазух во многом похожи на признаки респираторных инфекций, особенно в начале развития воспалительного процесса:
- затрудненное носовое дыхание, заложенность и выделения из носа;
- чувство давления и напряжения в области носовой полости;
- головная боль;
- высокая температура, утомляемость, слабость.
Это связано с тем, что гайморит чаще всего развивается на фоне простудных заболеваний.
Но существуют тревожные признаки, которые помогают заподозрить развитие гайморита и своевременно обратиться к врачу для обследования.
Повышенная температура тела
Лихорадка — это неспецифический симптом, который часто сопровождает простудные болезни. При воспалительном процессе возникает интоксикация, на которую организм реагирует повышением температуры тела
Важно помнить, что при обычных ОРЗ повышение температуры тела редко держится дольше 3–5 дней. Если температурная реакция сопровождает простудное заболевание дольше — это повод заподозрить развитие осложнений, в том числе воспаления околоносовых пазух.
Для острой формы патологии характерно повышение температуры до 38°C и выше. При хроническом или аллергическом гайморите показатель находится в пределах нормы или на уровне 37–37,8 °C. Иногда заболевание протекает без повышения температуры.
Болевые ощущения
Чаще всего боль под глазами вокруг крыльев носа становится первым характерным признаком гайморита. Характер болезненных ощущений может быть разным: давящим, тупым, ноющим. Пациенты описывают свое состояние как чувство тяжести в области лица. Боль часто зависит от физической активности и усиливается к вечеру, а прикосновение к лицу или наклоны головы усиливают дискомфорт. Неприятные ощущения могут распространяться на верхние зубы, переносицу и лоб, а также сопровождаться отечностью и покраснением век.
Через некоторое время у человека с гайморитом болезненность на лице проходит, но появляется практически постоянная головная боль.
Нарушенное дыхание и выделения из носа
 Заложенность носа – главный признак гайморита. Фото: Syda_Productions / Depositphotos
Заложенность носа – главный признак гайморита. Фото: Syda_Productions / Depositphotos
Типичный признак болезни – стойкая заложенность носа. При двустороннем поражении гайморовых пазух человеку приходится постоянно дышать ртом. При этом насморк сопровождается выделениями, которые меняют оттенок в зависимости от стадии, формы и вида гайморита.
Насморк с выделением светлой полупрозрачной жидкости слизистого характера сигнализирует о начальной стадии заболевания. Этот симптом появляется в момент, когда слизистая оболочка начинает активно вырабатывать защитную жидкость в ответ на внедрение патогенных микроорганизмов.
По мере развития болезни выделения из носа приобретают зеленоватый оттенок, становятся густыми и вязкими. Окрашивание в желтый цвет сигнализирует о наличии гноя в полости пазухи — в этот момент пациентам необходимо прекратить самолечение и обратиться за медицинской помощью. Появление следов или сгустков крови указывает на тяжелую форму болезни и требует неотложного лечения.
Другие симптомы
На фоне поражения гайморовых пазух у человека могут также отмечаться следующие симптомы:
- сильная утомляемость;
- нарушение аппетита;
- расстройства сна;
- ощущения жара или озноб;
- повышенное слезотечение;
- потеря обоняния;
- неприятный запах изо рта;
- гнусавость голоса;
- приступы кашля.
Клинические проявления гайморита значительно ухудшают качество жизни, негативно отражаются на физическом и психологическом состоянии пациентов.
Гайморит у детей: на какие жалобы обратить внимание
Первые симптомы гайморита у детей – заложенность, выделения из носа, капризность и быстрая утомляемость
Также стоит обратить внимание на:
- появление гнусавости в голосе;
- открытый рот во время сна;
- отсутствие аппетита;
- необычную раздражительность;
- повышенную температуру;
- покраснение и отек в области щек.
Часто дети, больные гайморитом, жалуются на головную боль и боль в области зубов, чувство даления в области переносицы, а также на потерю способности ощущать запахи.
 Храп и сон с открытым ртом – яркий признак гайморита и некоторых других заболеваний носоглотки. Фото: lev.studio.x / freepik.com
Храп и сон с открытым ртом – яркий признак гайморита и некоторых других заболеваний носоглотки. Фото: lev.studio.x / freepik.com
Важно! Детский гайморит требует срочного лечения, так как отсутствие своевременной терапии может спровоцировать разрастание аденоидов.
Диагностика гайморита
См. такжеЛечение ЛОР-заболеванийЛечение хронического гайморитаОперация гайморотомияГайморит у ребенка
Диагностика гайморита складывается из сбора анамнеза, общего и ЛОР-осмотра пациента, инструментальных методик.
Могут быть выявлены болезненность при пальпации и перкуссии (простукивании) околоносовой области, отек щеки и нижнего века, «аденоидный» тип лица. Обязательным моментом диагностики является передняя и задняя риноскопия – осмотр полости носа. При этом отмечаются отек и покраснение слизистой оболочки, наиболее выраженные в среднем носовом ходе. Достоверный симптом гайморита – полоска гнойных выделений из устья пораженной пазухи.
Инструментальная диагностика гайморита включает:
- диафаноскопию (просвечивание пазух);
- диагностическую пункцию;
- рентгенографию;
- МРТ, КТ лицевого черепа;
- эндоскопию с осмотром носовых ходов и даже полости гайморовой пазухи – высокоинформативный современный метод обследования.
Адекватная диагностика – это не только подтверждение наличия гайморита
Важно определить тип заболевания, выявить предрасполагающие факторы и ранние признаки осложнений. Это позволит врачу составить оптимальный план лечения
В Клинике доктора Коренченко диагностика гайморита проводится опытными специалистами в соответствии с международными стандартами с использованием современного оборудования. Для предварительной записи на прием к врачу Вы можете воспользоваться формой обратной связи или позвонить по указанным на сайте номерам телефона.


