Миопатия у детей
Содержание:
- Симптомы и лечение патологии у ребенка
- Причины болезни
- Причины миозита
- Острый эпидемический паротит
- Формы заболевания
- Результаты лечения миозита
- Когда при боли под лопаткой нужен врач
- Симптомы
- Общие советы, как помочь организму справиться с болезнью
- Преимущества обращения в «СМ-Клиника»
- Симптомы миозита
- Симптомы миозита шеи
- Из-за чего страдает поясница
- Лечение
- Лечение симптомов миозита мышц шеи
- Можно ли вылечить миозит?
- Что способствует развитию трахеита?
- Вопрос врачу клиники «Тибет» о миозите
- Диагностика
- Наши врачи
- Лечение
- Классификация
- Как проводится диагностика миозита грудной клетки?
- Виды заболевания
- Диагностика
- Наши врачи
- Лечение
- Лечение миозита спины
Симптомы и лечение патологии у ребенка
Клинические признаки миопатии у детей:
- изменение походки;
- слабость, которая не проходит после отдыха;
- задержка моторного развития;
- вялые, дряблые мышцы;
- атрофия (истончение) мускулов;
- искривление позвоночника – проявление, свидетельствующее о слабости мышечного корсета.
Негативные процессы проявляются у детей в раннем и юношеском возрасте, но так как миопатия развивается медленно, долгое время она может оставаться незамеченной. Кроме того, дети способны компенсировать мышечную недостаточность, используя более активно другие, здоровые мускулы.
Наиболее часто изменения наблюдаются в зонах плеч, ног, рук, таза, грудной клетки. Они всегда при данном недуге двухсторонни и симметричны.
С развитием болезни проявляются двигательные нарушения:
- ребенку трудно сесть из положения лежа;
- движения ненормальные, «неправильные»;
- при ходьбе и/или беге быстро наступает усталость;
- ребенок с трудом держит равновесие, часто падает;
- ребенку тяжело подниматься по лестнице.
Также могут проявиться нарушения внешнего вида:
- выступающие ребра;
- очень тонкая, будто перетянутая, талия;
- уплощенная грудная клетка;
- сутулость;
- неправильная форма ног – утолщенные икры и худые бедра.
Причины болезни
Спровоцировать недуг способна масса факторов. У вашего ребенка мог развиться миозит:
- инфекционный вследствие проникновения в организм ребенка инфекции в виде вредоносного вируса или бактерии;
- паразитирующий инфекционный – провоцируют миозит в таком случае эхинококки, трихинеллы и пр.;
- травматический – если малыш упал, ударился, в ответ на повреждение способно возникать воспаление;
- статодинамический – когда ребенок долгое время находится в неудобной для себя позе;
- вследствие переохлаждения – слишком холодная одежда, вентиляторы, кондиционеры, длительное купание в водоеме и другие факторы;
- из-за слишком сильных физических напряжений мышц шеи.
По мнению многих врачей, шейный миозит у детей может возникать также по причине того, шейные мышцы малыша находятся в гипертонусе. Также воспаление могут повлечь сильные и частые стрессы, которые способны приводить к спазмированию шейных мышц. Со временем такое явление способно стать причиной постоянных устойчивых спазмов и боли.
Причины миозита
Миозиты могут быть обусловлены разными факторами. Часто точную этиологию установить не удается – в таких случаях говорят об идиопатическом миозите.
Все возможные причины миозитов условно можно разделить на две большие группы: эндогенные и экзогенные. К эндогенным относятся факторы и патологии, которые запускают воспалительный процесс внутри организма. В таких случаях миозит часто носит вторичный характер и выступает в роли симптома или осложнения других патологий. Ведущими эндогенными причинами воспаления скелетных мышц могут являться:
- Аутоиммунные нарушения. Воспаление поперечно-полосатых мышц довольно часто является результатом нарушений работы иммунной системы. Чаще всего миозиты возникают на фоне таких патологий как системная красная волчанка, ревматоидный артрит, склеродермия, болезнь Шегрена.
- Бактериальные и вирусные инфекции. Воспалительная реакция в мышцах, как и в других тканях и органах, может быть обусловлена патогенными бактериями, вирусами. В зависимости от типа инфекции патологический процесс может носить гнойный или негнойный характер. Первый чаще возникает на фоне ОРВИ и гриппа, при тифе, туберкулезе, сифилисе. Второй вариант миозитов встречается при стрептококковых и стафилококковых патологиях, например, абсцессах и флегмонах.
- Паразитарные заболевания. Простейшие могут паразитировать в скелетных мышцах, формируя в них цисты и кальцификаты. Подобные миозиты наблюдаются при трихинеллезе, токсоплазмозе и эхинококкозе.
- Отравления и интоксикации. Воспалительные реакции в скелетных мышцах могут быть одним из проявлений токсического воздействия тех или иных веществ, например, алкоголя, тяжелых наркотиков и некоторых медикаментов (альфа-интерферона, гидроксихлорохина, колхицина, статинов).
- Злокачественные новообразования. При активно развивающихся опухолях в организме, в особенности на поздних стадиях рака возникает паранеопластический синдром. Одним из его проявлений может быть миозит.
К экзогенным причинам миозитов относятся внешние воздействия, которые оказывают прямое негативное влияние на скелетные мышцы. К ним относятся:
- Травмы. При травматических повреждениях часто происходит разрыв мышечного волокна, что сопровождается воспалительной реакцией. При частых или тяжелых травмах воспаление может усугубляться и приводить к миозиту. В некоторых случаях процесс заживления нарушается, из-за чего вместо мышечной и соединительной ткани образуются костная — развивается оссифицирующий миозит.
- Перенапряжение мышц. Длительные, чрезмерные нагрузки также могут быть причиной воспаления скелетной мускулатуры. Это наблюдается у профессиональных спортсменов, музыкантов, строителей и людей, чья работа связана с постоянными физическими нагрузками, продолжительным пребыванием в неестественном положении.
- Переохлаждение. Воспалительный процесс также может спровоцировать переохлаждение, особенно сквозняки. Таким путем чаще всего возникают миозиты спины и шеи.
Важно!
Миозит после интенсивной тренировки
Мышечная боль после активных занятий спортом — это нормально. Она связана с накоплением в мышцах лактата. Неприятные ощущения проходят спустя 1-2 дня отдыха. Миозит при этом не развивается. Но если после активных тренировок появляются признаки миозита — это означает, что занятия проходят неправильно, с чрезмерно высокими нагрузками или травматизацией.
 После тренировки в спортзале мышцы могут болеть, но боль должна проходить чрез пару дней. Фото: ArturVerkhovetskiy / Depositphotos
После тренировки в спортзале мышцы могут болеть, но боль должна проходить чрез пару дней. Фото: ArturVerkhovetskiy / Depositphotos
Острый эпидемический паротит
Эпидемический паротит — инфекционное заболевание, возбудителем является фильтрующий вирус. Чаще всего возникает в детском возрасте.
Симптомы эпидемического паротита
Зачастую в продромальном периоде первым симптомом эпидемического паротита является стоматит. Затем появляется припухлость железы, болезненность, оттопыривание мочки уха, снижение саливации, температура до 39 С. Лихорадка длится 5-7 дней.

Пациент может жаловаться на усиление болезненности при жевании, открывании рта, на появление сухости полости рта. В полости рта можно увидеть отек и гиперемию слизистой оболочки зева и вокруг отверстия выводного протока. Припухлость железы удерживается в течение 2-4 недель.

Острый эпидемический паротит может сопровождаться поражением нервной системы (менингит, менингоэнцефалит, неврит), пищеварительной системы (диспепсия), сердечно-сосудистой (боль в области сердца, одышка), органов зрения, слуха.
Дифференциальная диагностика эпидемического паротита
Дифференциальную диагностику эпидемического паротита проводят с ложным паротитом, паренхиматозным паротитом, болезнью Микулича.
Ложный паротит представляет собой односторонний острый серозный лимфаденит внутрижелезистых лимфоузлов околоушной области. Развивается как осложнение затрудненного прорезывания третьих моляров. При этом заболевании слюноотделение остается в норме.

Паренхиматозный паротит характеризуется длительным хроническим течением с периодами обострения.
При болезни Микулича поражаются все слюнные и слезные железы.
Лечение эпидемического паротита
Лечение эпидемического паротита направлено на устранение симптомов и предупреждение осложнений, так как специфической терапии на данный момент нет. Больным назначается постельный режим на 7-15 дней, пюреобразное питание, согревающие компрессы, полоскания полости рта антисептиками. Назначают антибиотики в профилактических целях.
При нагноении проводят хирургическое лечение. Разрезы производят по направлению ветвей лицевого нерва, рассекают скальпелем кожу и подкожно жировую клетчатку, кровоостанавливающим зажимом расслаивают капсулу и железу. Рану и выводной проток промывают антибиотиками.

Профилактика эпидемического паротита
Профилактика эпидемического паротита заключается в изоляции пациента на время болезни и 14 дней после исчезновения всех симптомов.
Также проводится вакцинация паротитно-коревой и паротитной живой вакциной. Входит в обязательный календарь прививок. Вакцинацию проводят в 12 месяцев и ревакцинируют в 6 лет.
Формы заболевания
Такая болезнь может быть разной по форме проявления. Различают:
инфекционный миозит – причина заключается в проникновении в организм болезнетворных микроорганизмов, поэтому дополнительно нужно будет применять противомикробные препараты;
гнойный миозит – одни из самых опасных видов, для его лечения будут применяться препараты, которые позволят купировать воспаление и образование гноя;
паразитарный миозит – заключается в поражении мышц паразитами, в этом случае назначаются либо антигельминтные средства, либо оперативное вмешательство;
токсический миозит – причины в интоксикации организма, в этом случае важно устранить не симптомы миозита мышц шеи, а причину интоксикации;
травматический миозит – в такой ситуации лечение заключается также в снятии болевого синдрома при помощи сильных обезболивающих.
Определить, какой у вас вид миозита, сможет врач-невролог. Становится понятно, что именно от вида зависит способ лечения.
Результаты лечения миозита
Симптомы исчезают благодаря устранению причины мышечного воспаления, а результаты имеют долговременный характер:
-
мышечная боль исчезает,
-
восстанавливается или существенно улучшается подвижность, гибкость спины, мышечная сила рук, ног,
-
исчезают головные, затылочные, шейные боли и боли в спине при шейной миозите,
-
останавливается развитие остеохондроза, улучшается здоровье позвоночника,
-
устраняется защемление нервных корешков в позвоночнике и связные с этим симптомы (боль, онемение, др.),
-
проходят кожные симптомы (дерматомиозит),
-
повышается иммунитет, улучшается пищеварение, обмен веществ.
Когда при боли под лопаткой нужен врач
Если боль под лопаткой возникла впервые и быстро прошла, то, вероятно, она была связана со случайной причиной – например, длительным нахождением тела в неудобной позе. Если боль сохраняется, усиливается или причиняет дискомфорт (в случае сильной боли), следует обязательно обратиться к врачу.
В некоторых случаях требуется экстренная медицинская помощь. Вызывайте скорую помощь, если:
- боль под лопаткой связана с травмой. Особенно при наличии кровотечения и признаков перелома костной ткани;
- вместе с болью наблюдаются деформация, припухлость, отёк или покраснение в этой области;
- боль сопровождается усиленным сердцебиением, затрудненностью дыхания (одышкой, чувством нехватки воздуха);
- боль сопровождается головокружением, предобморочным состоянием.
Симптомы
Выявить миозит шейного отдела у детей порой оказывается достаточно сложно, поскольку сам ребенок ничего не говорит о своем самочувствии, а родителю остается только догадываться о том, что беспокоит его чадо. Часто в такой ситуации даже более взрослые дети не могут толком объяснить, что именно и где болит. В целом клиническая картина болезни такова:
- болевой синдром в области шеи, который может распространяться ниже;
- рост температуры кожных покровов;
- слабость ребенка, некоторые симптомы интоксикации.
Но, кроме того, лечение миозита у детей может понадобиться после проявления некоторых частных симптомов, которые возникают далеко не в каждой ситуации и могут зависеть от того, какие именно мышцы поражены. К таким симптомам причисляют:
- Ограничение подвижности тела ребенка из-за боли.
- Неконтролируемые мышечные сокращения.
- Покраснение кожных покровов и отечность тканей непосредственно над местом воспаления.
Часто первые признаки миозита мышц шеи у ребенка 3 лет проявляются в момент пробуждения, часто малыш начинает капризничать, а родители отмечают его вялость, а попытки перемены положения тела сопровождаются приступами плача. Когда родитель пытается осмотреть малыша, он может отметить уплотнение мышц и болезненность пальпации.
Общие советы, как помочь организму справиться с болезнью
При любом заболевании дыхательных путей, в том числе при трахеите, стоит следовать некоторым несложным правилам.
- Пейте больше теплой жидкости: морсы и подогретую минеральную воду без газа, отвары шиповника, малины и липового цвета. Это поможет не только снять интоксикацию, но и будет способствовать разжижению мокроты.
- Принимайте высококалорийную, богатую витаминами пищу. В период болезни организму необходимы питательные вещества для восстановления тканей и поддержания работы иммунной системы.
- Откажитесь от курения и попросите членов семьи курить только вне дома.
- Устраните раздражающие факторы: дым, пыль, резкие запахи. В период болезни желательно не пользоваться средствами бытовой химии, временно прекратить использование духов и туалетной воды.
- Проветривайте комнату и поддерживайте в ней достаточный уровень влажности. Пересушенный воздух раздражает слизистую оболочку дыхательных путей и провоцирует приступы кашля.
При своевременно начатом лечении трахеит разрешается в течение 10–14 дней, не оставляя после себя никаких последствий и не ограничивая в последующем трудоспособность.
Преимущества обращения в «СМ-Клиника»
«СМ-Клиника» – это коллектив одних из лучших в Санкт-Петербурге специалистов, передовое диагностическое оборудование и комфортные условия. У нас нет очередей, все исследования выполняются быстро, прием ведут врачи высокой квалификации.
При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно!
Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам.
- А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор. Синдром увеличенных лимфатических узлов как педиатрическая проблема // Практическая медицина, 2007, №5 (24), с.12-15.
- Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль. Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15.
Автор статьи
Врач высшей квалификационной категории
Специальность: иммунолог
Стаж: 23 года
Симптомы миозита
В зависимости от этиологии и локализации миозит может протекать с теми или иными клиническими особенностями и сопутствующими явлениями. Но в большинстве случаев для воспаления мышц характерны следующие симптомы:
- Боль в пораженной мышце. Болевые ощущения могут быть острыми или тупыми, часто обостряются при движениях и нажатии на них. Со временем боль нарастает, а в мышцах могут возникать болезненные уплотнения.
- Мышечная слабость. При миозите часто наблюдается снижение тонуса мышц и утрата их сократительной способности. Это отражается на их функциях, например, нарушается ходьба, осанка или даже дыхание. В тяжелых случаях развивается атрофия — утрата объема мышечной ткани.
- Отек и гиперемия. Часто в месте поражения возникать отечность тканей и видимое покраснение кожи, которая на ощупь становится несколько теплее, чем соседние участки.
- Интоксикационный синдром. Миозит часто сопровождается синдром системной интоксикации, который включает в себя головную боль, повышение температуры тела до 38-39°C, общую слабость и недомогание, утрату аппетита и др.
Симптомы миозита шеи
Характерный симптом шейного миозита, который знаком многим людям — ноющая боль в шее. Нередко она возникает утром, после пробуждения. Человек неожиданно обнаруживает, что не может повернуть голову вправо или влево, наклонить её, потому что от этого становится больно.
- Болевые ощущения вызваны отеком, который приводит к мышечному спазму. Иногда в области пораженной мышцы можно заметить отечность и покраснение на коже. В толще мышц иногда прощупываются болезненные уплотнения.
- Такими симптомами проявляется острый миозит мышц шеи. Обычно они проходят достаточно быстро, даже без специального лечения.
- Но заболевание может переходить в хроническую форму. При этом симптомы миозита шейного отдела периодически рецидивируют, постоянное напряжение мышц приводит к перекосу — спастической кривошее, смещению шейных позвонков, способствует образованию межпозвонковых грыж.
В редких случаях встречается гнойный шейный миозит. При этом в мышцах шеи развивается гнойное воспаление, вызванное бактериями. Симптомы этого состояния: сильная резкая боль, которая усиливается во время движений, ухудшение общего состояния, высокая температура, выраженный отек, который может переходить на лицо, грудную клетку.
Из-за чего страдает поясница
Чаще всего защемление поясницы застаёт врасплох: становится больно шевелиться, и человек панически старается понять, что ему делать. Этого состояния можно избежать, заранее зная, какие причины приводят к неприятному финалу. Приведём ряд самых распространённых факторов:
- Неадекватные физические нагрузки. Например, поднятие больших тяжестей, особенно у людей малотренированных.
- Смещение поясничных позвонков, вывих, другие опасные травмы спины.
- Переохлаждение, длительное пребывание в пониженной температуре (например, в воде).
- Новообразования различного характера.
- Остеохондроз. Обызвествление костной ткани, истончение хрящей межпозвонковых дисков приводят к сокращению расстояния между телами позвонков. Из-за этого зажимаются нервные корешки, выходящие из спинного мозга.
- Выпячивание межпозвонкового диска внутрь позвоночного канала (протрузия) либо наружу, при грыже межпозвонковых дисков. Даже при сохранении целостности хрящевого кольца сильно страдает подвижность.
- Излишний вес. Дополнительные килограммы увеличивают нагрузку на позвоночный столб. Похожим образом развивается процесс при вынашивании ребёнка, когда дополнительные килограммы, смещение веса вперёд, на живот, может привести к сдавливанию нервов.
- Недостаток витаминов, минералов. Возникает из-за неправильного питания, приводит к дегенеративным изменениям в костях, вплоть до развития остеопороза.
- Неправильная осанка, сколиоз, сутулость.
- Сидячая работа, недостаточная подвижность. Неудобное спальное место, приводящее к неестественной позе, при которой позвоночник не может полностью выпрямиться.
Признаки защемления нерва в пояснице возникают при патологических изменениях позвоночника, межпозвонковых дисков. Провоцировать состояние могут инфекционные заболевания, дегенеративные изменения костной, хрящевой ткани. Терпеть ощущения, понадеявшись, что само пройдёт, или заниматься самолечением опасно. Необходимо выяснить, почему возникла болезнь. Поэтому нужно обратиться к врачам, которые специализируются на лечении позвоночника и суставов. Они вовремя распознают проблему, найдут способ сохранить пациенту здоровье.
Лечение
Область лечения может отличаться в зависимости от повреждения мышечных тканей в разных частях тела. Так, воспаление спины нуждается в своевременном лечении. Как лечить миозит мышц спины:
- традиционными методами (мази, массажи);
- медицинскими препаратами;
- физиотерапией или лечебной гимнастикой.
Для каждого вида подходит свой метод лечения. Однако часто их пытаются совмещать, но в таких случаях нужно учитывать технику безопасности. Возраст и состояние больного играют важную роль в выборе лечения.
Медицинские препараты
В зависимости от воспаленной части тела, для каждой подходит определенный медицинский препарат. Таким образом, мазь при миозите спины способствует устранению болевых симптомов, улучшению состояния больного и восстановительному свойству мышечных тканей. Форма заболевания также влияет на метод лечения: кому-то подойдут компрессы, а кому-то – более сильные препараты.
Мази
Мази при миозите мышц спины нельзя использовать чаще 1 раза в сутки. Они снимают напряжение и судороги, избавляют от боли. Можно выделить два типа мазей:
- противовоспалительные;
- согревающие.
Подбирая нужную мазь, определитесь, чем вызвано раздражение мышц. Это может быть травма или воспаление, что могут возникать при несоблюдении техники безопасности на работе или частом переохлаждении.
ЛФК
Чтобы разобраться, как лечить миозит спины, нужно определить его степень. Если она легкой формы, подойдет лечебная физкультура (ЛФК). Упражнения должны способствовать растяжению мышц постепенно, таким образом, улучшить тонус и ускорить процесс выздоровления. Это можно делать лишь после консультации с врачом, дабы не усугубить болезнь
Мануальная терапия
Если вы не желаете прибегать к нетрадиционной медицине, но вам хочется избавиться от болей в спине, стоит попробовать мануальную терапию. Она заключается в лечении воспаленных частей тела с помощью массажа. Для этого можно обратиться к специалистам древней медицины, так как она помогает облегчить боль при воспалении опорно-двигательного аппарата.
Лечение симптомов миозита мышц шеи
Лечение симптомов шейного миозита складывается из следующих мероприятий:
- Для шеи нужно обеспечить покой. Нагрузки и резкие движения лишний раз травмируют шейные мышцы и способствуют усилению воспаления.
- Для борьбы с болью применяют обезболивающие препараты — нестероидные противовоспалительные средства.
- При сильных болях врач может провести новокаиновую блокаду — ввести в область пораженных мышц раствор анестетика.
- Если повышена температура тела — назначают жаропонижающие средства.
Конечно, параллельно нужно проводить лечение основного заболевания, которое привело к воспалению в шее. Прогноз в большинстве случаев благоприятный: примерно через 2 недели (в зависимости от причины) симптомы полностью проходят у 2/3 больных.
Запишитесь на прием к врачу неврологу Международной клиники Медика24
Можно ли вылечить миозит?
Это зависит от причины заболевания. В большинстве случаев прогноз благоприятный. Для отдельных форм заболевания, таких как полимиозит, не существует эффективного лечения. Однако, правильно назначенная медикаментозная терапия и физиотерапия могут улучшить работу мышц.
В редких случаях миозит приводит к рабдомиолизу – разрушению мышечной ткани. Продукты распада поступают в кровь, в результате возникает острая почечная недостаточность. В этом случае необходима госпитализация в стационар и инфузионная терапия.
Врачи клиники неврологии нашего медицинского центра имеют богатый опыт лечения миозитов разного происхождения. Вы можете записаться на консультацию к специалисту по телефону +7 (495) 230-00-01.
Основной признак миозита – мышечная слабость. Она бывает выражена в разной степени, иногда сильно заметна и мешает выполнять повседневные дела, а иногда её можно обнаружить только при помощи специальных тестов. Также пациента могут беспокоить боли в мышцах, но они возникают не всегда.
Что способствует развитию трахеита?
Трахеит развивается далеко не у всех людей, которые заболели ОРВИ, контактировали с раздражающими веществами или замерзли. Риск поражения трахеи увеличивается при наличии предрасполагающих факторов.В первую очередь это любые фоновые заболевания верхних дыхательных путей, сопровождающиеся нарушением носового дыхания. Насморк любой природы, синуситы, выраженное искривление носовой перегородки приводят к тому, что человек начинает дышать ртом. В результате в гортань и трахею попадает недостаточно согретый и увлажненный воздух, что раздражает слизистую оболочку и повышает риск ее воспаления при инфицировании.К предрасполагающим факторам относят и заболевания сердца, сопровождающиеся хронической сердечной недостаточностью с застоем в малом круге кровообращения. Возникающее при этом набухание слизистой оболочки приводит к снижению ее барьерной функции.Недостаток витаминов и питательных веществ, снижение иммунитета, избыток в организме токсинов – все это тоже повышает риск воспаления трахеи в ответ на внедрение возбудителя или переохлаждение.

Вопрос врачу клиники «Тибет» о миозите
— Почему возникает миозит у детей?
Чаще всего миозит у детей возникает из-за сбоя иммунной системы. Причина – неправильное, симптоматическое лечение острых вирусных заболеваний, таких как ОРВИ или грипп. За иммунитет отвечает система Слизь, или Бад-кан. Время ее максимальной активности – период интенсивного роста, то есть детские годы.
В этот период нужно особенно тщательно избегать факторов, которые приводят к дисбалансу этой системы – это охлаждающее, неправильное питание и симптоматическое лечение болезней антибиотиками и другими препаратами, которые угнетают естественный иммунитет.
Аутоиммунный процесс приводит к воспалению мышц. Возможны другие причины миозита. Обычно его симптомы удается устранить уже за 1 — 2 лечебных сеанса, которые включают иглоукалывание, точечный массаж, моксотерапию, баночный массаж.
Назначается также курс тибетских фитопрепаратов, которые оказывают иммуномодулирующее, общеукрепляющее, противовоспалительное и согревающее действие. Такая комплексная терапия дает хорошие результаты без побочных эффектов.
Как воспользоваться услугой

Записаться
или позвонить
+7 495 781-57-57 Москва
Бесплатная консультация Опрос, осмотр, пульсовая диагностика от 30 минут
Диагностика УЗИ, МРТ, Лабораторные исследования (по назначению)
Лечение Индивидуальныйплан
Диагностика
Поскольку миозит можно легко перепутать с другими патологическими состояниями, особое внимание медики клиники ЦЭЛТ уделяют диагностике. Она проводится в комплексе, позволяет поставить точный диагноз и включает в себя следующее:
- осмотр у специалиста;
- сбор анамнеза;
- ;
- УЗИ.
Наши врачи

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Лечение
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
В первую очередь медики клиники ЦЭЛТ направляют свои усилия на устранение причины, вызвавшей развития заболевания
Наряду с этим уделяется внимание устранению болевых ощущений. Для решения этой задачи используются нестероидные противовоспалительные препараты, согревающие мази и гели
Стоит отметить, что сам план лечения составляется индивидуально, в зависимости от этиологии заболевания и стадии его развития. Так, при лечении бактериальных инфекций используются антибиотики, паразитарных — противопаразитарная терпапия. Гнойный миозит нередко требует вмешательства хирурга, который осуществляет вскрытие гнойника и промывание раны.
Хорошо зарекомендовали себя массажи, иглорефлексотерапия и физиотерапия. После того как болевая симптоматика устранена, наши медики назначают пациентам ЛФК.
- Миалгия
- Головокружение
Классификация
В клинической практике используется несколько классификаций миозитов мышц, которые основываются на этиологии, особенностях симптомов и течении заболевания.
В зависимости от происхождения все миозиты разделяют на следующие формы¹:
- Инфекционные гнойные. Варианты миозита, обусловленные патогенными бактериями, при которых воспалительный процесс сопровождается образованием гнойно-некротических масс.
- Инфекционные негнойные. Воспаления поперечно-полосатых мышц инфекционного происхождения, (чаще всего вирусного), при которых гнойные массы не образуются. Протекают легче гнойных форм.
- Паразитарные. Миозиты мышц, являющиеся результатом токсико-аллергических реакций и характерных изменений, обусловленных инфицированием простейшими.
- Оссифицирующий миозит. Характерное отличие — отложение солей кальция в соединительной ткани. Чаще всего поражаются плечи, бедра и ягодицы.
- Полимиозит. Вариант аутоиммунного миозита, при котором воспаляется сразу большое количество мышц. У детей такой миозит может сочетаться с поражением легких, сердца, сосудов и кожи, а у взрослых часто связан со злокачественными опухолями внутренних органов.
- Дерматомиозит или болезнь Вагнера. Самостоятельная аутоиммунная патология, при которой помимо воспаления поперечно-полосатой мускулатуры также поражается кожа, гладкие мышцы и внутренние органы.
В зависимости от распространенности патологического процесса выделяют:
- Локальные миозиты. Чаще имеют травматическое и инфекционное происхождение. Сопровождаются воспалением одной или нескольких рядом расположенных мышц.
- Диффузные или генерализованные. Отличаются воспалениям скелетной мускулатуры в разных частях тела. В большинстве случаев связаны с аутоиммунными патологиями.
На основе активности и характера воспаления миозиты разделяют на такие варианты:
- Острые. Для них характерен дебют с ярко выраженными симптомами.
- Подострые. Часто проявляются постепенно, но сравнительно быстро прогрессируют.
- Хронические. Могут быть результатом острых миозитов или развиваются самостоятельно, сопровождаясь умеренными стойкими симптомами.
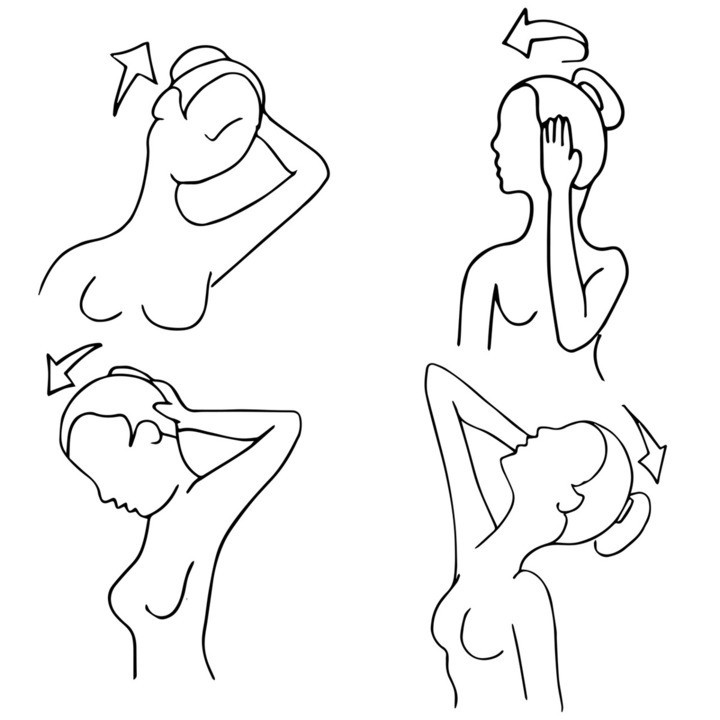 Рисунок 1. Упражнения для шеи: максимальные повороты головы вправо и влево (по 5 раз), медленные наклоны головы к плечам вправо и влево (по 5 раз в каждую сторону). Динамичное противодействие шеи и ладоней наклонам головы в разные стороны. Изображение: cteconsulting / Depositphotos
Рисунок 1. Упражнения для шеи: максимальные повороты головы вправо и влево (по 5 раз), медленные наклоны головы к плечам вправо и влево (по 5 раз в каждую сторону). Динамичное противодействие шеи и ладоней наклонам головы в разные стороны. Изображение: cteconsulting / Depositphotos
Как проводится диагностика миозита грудной клетки?
Обычно в первую очередь пациент попадает на прием к терапевту, так как не знает, почему его стали беспокоить боли в груди и другие симптомы. Заподозрив неврологическую природу заболевания, врач направляет больного на консультацию к неврологу.
Врач-невролог расспросит вас о ваших симптомах, о том, когда и как они возникли, как изменялись со временем, чем вы болели в течение жизни, какими хроническими заболеваниями страдаете на данный момент. Будет проведен неврологический осмотр. Доктор нажмет на определенные точки на вашей груди, чтобы определить болезненность.
Далее для уточнения диагноза и исключения других заболеваний, будет назначено обследование, которое может включать следующие методы диагностики:
- Анализ крови на ферменты, повышение уровня которых свидетельствует о повреждении мышечной ткани.
- Магнитно-резонансная томография, компьютерная томография, рентген — помогают обнаружить очаги патологических изменений в мышцах, костях, органах груди.
- Электромиография — исследование, во время которого оценивают проведение электрических импульсов в мышцах.
- Биопсия мышц — врач забирает фрагмент подозрительной ткани и отправляет на анализ в лабораторию. Это помогает диагностировать отдельные формы миозита, например, дерматомиозит.
С какими болезнями проводят дифференциальную диагностику признаков миозита грудной клетки?Похожие боли в груди и прочие описанные выше симптомы могут возникать и при других заболеваниях, таких как:
- стенокардия и другие болезни сердца;
- болезни легких и плевры — пленки из соединительной ткани, которая их покрывает;
- межреберная невралгия;
- остеохондроз грудного отдела позвоночника.
Виды заболевания
Один из классификационных признаков – причина появления недуга. По нему выделяют миопатию:
- первичную (появляется самостоятельно при рождении, в раннем детстве или юношестве);
- вторичную (развивается на фоне других болезней).
По локализации слабости болезнь бывает:
- проксимальной (мышцы ослаблены ближе к туловищу);
- дистальной (мышцы ослаблены в конечностях дальше от туловища);
- смешанной.
Также существуют следующие формы заболевания:
- Псевдогипертрофическая (Дюшенн-Гризингера). Появляется в 3-6 лет, редко – до одного года. В основном затрагивает мышцы ног и таза. Присоединенные поражения: слабость дыхательных и сердечных мышц. Велика вероятность летального исхода еще до совершеннолетия.
- Ландузи-Дежерина. Начинается в 10-15 лет, поражает лицо. Ослабляется мимическая мускулатура, губы выпячиваются и утолщаются, нередко больной не может сомкнуть веки. Затем вовлекаются мышцы по нисходящей вплоть до плечевого пояса.
- Эрба-Ротта (юношеская). Начало болезни – 10-20 лет, в основном подвержены этой форме мальчики. Процессы проходят сверху вниз или снизу вверх, редко – сразу по всему телу или в зоне лица.
Важно! Врожденная миопатия – одна из самых опасных форм у детей, часто заканчивающаяся летальным исходом. Ее лечение сводится к улучшению жизнеспособности и начинается уже в первые месяцы после рождения
Основное в терапии – предотвращение дыхательной недостаточности, организация зондового питания. По мере роста ребенка применяются методики ортопедической коррекции, большое значение имеет физиотерапия, социальная адаптация.
Диагностика
МРТ мягких тканей
Стоимость: 6 000 руб.
Подробнее
Для того чтобы правильно поставить диагноз, наши специалисты проводят ряд диагностических исследований. В зависимости от того, какую именно боль испытывает пациент, его направят на осмотр к инфекционисту, или ревматологу. Проведение осмотра сопровождается сбором анамнеза; помимо этого, проводятся следующие исследования:
- рентгенография;
- ;
- ;
- УЗИ;
- биопсия мышц.
Наши врачи

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Лечение
Наши специалисты имеют многолетний опыт успешного лечения межрёберной миалгии, а также других её разновидностей. В первую очередь наши медики направляют усилия на то, чтобы устранить болевой синдром и первопричину его появления. Достигается это за счёт приёмов системной терапии, которая включает в себя приём обезболивающих препаратов и нестероидных противовоспалительных средств. Хорошие результаты даёт сочетание системной терапии с:
- процедурами электромиостимуляции;
- физиотерапевтическими методами;
- лечебной физкультурой;
- массажем;
- мануальной терапией.
Записывайтесь к нам на консультацию в любое удобное для вас время, и мы не только вылечим вас, но и расскажем о том, как в будущем предупредить появление подобных состояний.
- Туннельный синдром
- Миозит
Лечение миозита спины
Клечению миозита мышц спины необходимо подходить индивидуально, взависимости отпричин, вызвавших заболевание.
- При вирусных инфекциях назначают обычное лечение отпростуды, дополнительных мер нетребуется. Вбольшинстве случаев мышечные боли проходят после выздоровления.
- Гнойный процесс при бактериальных инфекциях требует более серьезного лечения. Необходимо вскрыть ипромыть гнойник, провести курс антибиотиков. Паразитарные болезни лечат при помощи противопаразитарных препаратов.
- При воспалительных процессах вмышечной ткани, вызванных острыми ихроническими травмами, врач рекомендует соблюдение оптимального режима работы иотдыха.
- Востром периоде заболевания для пораженных мышц нужно обеспечить покой. Спину укутывают шерстяной тканью. Боли снимают при помощи обезболивающих препаратов изгруппы нестероидных противовоспалительных средств, высокую температуру— при помощи жаропонижающих.


