Дисплазия соединительной ткани
Содержание:
- Диагностика
- Наши врачи
- Лечение
- Прогнозы
- Услуги ортопедии и травматологии в ЦЭЛТ
- Современные методы лечения «винных пятен»
- Классификация
- Симптомы дисплазии суставов
- Процесс расшифровки результатов обследования
- Ошибки при узи тазобедренных суставов
- Лечение дисплазии тазобедренного сустава
- МЕТОДИКА ОПРЕДЕЛЕНИЯ ДИСПЛАЗИИ
- Когда можно заподозрить дисплазию?
- Причины формирования патологии
- Причины дисплазии
- На чем основан метод узи тазобедренных суставов у новорожденных
- Ювенильный симфизиодез
- Как предотвратить дисплазию тазобедренного сустава?
- Как распознать дисплазию тазобедренных суставов у новорожденных?
Диагностика
Специалисты клиники ЦЭЛТ проводят всесторонние диагностические исследования, которые позволяют правильно поставить диагноз. Для этого используется следующее:
- осмотр и сбор анамнеза;
- проведение УЗИ;
- рентгенография.
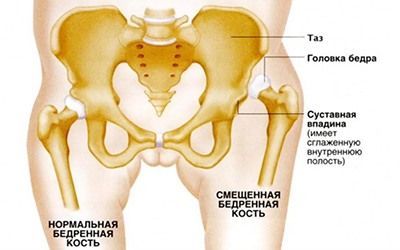
Предварительный диагноз устанавливается на основе диагностики ортопеда в роддоме в течение месяца. Обязательным условием является осмотр детей в возрасте 1, 3, 6, 12 месяцев. Частоту диагностики увеличивают, если ребенок находится в группе риска. В нее попадают дети, матери которых имели токсикоз в ходе беременности или дисплазию. Осмотр ребенка выполняется в спокойной обстановке после кормления. О наличии патологии свидетельствует укорочение бедра или ограничение отведения.
Наблюдается ассиметрия ягодичных, подколенных и паховых складок у детей в возрасте от 3 месяцев. Но данный признак не является решающим при постановке диагноза. Часто складки симметричные при развитии двухсторонней дисплазии
Ассиметрия не играет важной роли, так как встречается у здоровых детей. Лучшим способом является визуальный осмотр
Ребенок ложится на спину и сгибает ноги в коленях, что позволяет заметить то, что одно колено находится ниже другого (основной признак врожденного вывиха бедра).
Важным симптомом является снижение подвижности сустава. При отсутствии патологии у новорожденных ноги отводятся максимум до 90 градусов и легко ложатся на стол. О патологии свидетельствует снижение угла до 50 градусов. Лучшими методами диагностики являются ультрасонография и рентгенография. Данные методы применяются в возрасте от 3 месяцев, потому что в раннем возрасте сустав покрыт хрящевой тканью (она не обнаруживается на рентгене). Поэтому специалисты отдают предпочтение ультрасонографии.
Наши врачи

Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 24 года
Записаться на прием

Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 28 лет
Записаться на прием

Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 36 лет
Записаться на прием

Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 44 года
Записаться на прием
Лечение
Для того, чтобы лечение данной патологии дало максимально хорошие результаты, начинать его нужно как можно раньше. Тактика предусматривает использование как консервативных, так и оперативных методик.
Современное консервативное лечение у младенцев предусматривает следующее:
- придание ножке положения, которое будет идеальным для вправления;
- сохранение активных движений;
- проведение длительной терапии без перерывов;
- использование ЛФК, массажа и физиотерапии.
В процессе применяются: широкое пеленание, которое практикуется до трёх месяцев; стремена Павлика — до шести месяцев; отводящие шины — позволяющие долечить оставшиеся дефекты.
Что касается оперативного вмешательства, то наши специалисты прибегают к нему только в крайних случаях — когда имеются показания:
- существенные нарушения строения сустава;
- заведомая неэффективность консервативного лечения;
- невозможность вправления вывиха без операции.
Прогнозы
Если начать лечение своевременно, то можно полностью устранить патологию. При отсутствии терапии осложнения полностью зависят от формы и степени дисплазии. На начальных стадиях болевые ощущения в молодости не появляются, но в период с 25 до 50 лет начинает прогрессировать диспластический коксартроз. Основные симптомы наблюдаются при гормональных изменениях или при снижении физической активности.
На начальной стадии диспластического коксартроза появляется сильная боль, а подвижность тазобедренного сустава снижается. В тяжелых случаях меняется установка бедра, что приводит к неестественному развороту и сгибанию ноги. Если лечебная гимнастика не приводит к облегчению, то проводится эндопротезирование.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 3 000 |
| Рентгенография тазобедренного сустава | 2 400 |
| МР томография тазобедренных суставов (2 сустава) | 7 000 |
| КТ тазобедренного сустава | 7 500 |
- Болезнь Бехтерева
- Подагра
Современные методы лечения «винных пятен»
Борьбу с «винным пятном» ведут несколькими способами:
- хирургическое иссечение с подсадкой кожи;
- криодеструкция;
- лазерное удаление;
- удаление аппаратом IPL.
Хирургическое иссечение используется в редких случаях и тогда, когда подобрать другой метод невозможно. Это болезненная операция, оставляющая рубцы.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. Сопряжена с некоторой болезненностью, после неё остается корочка, которая сходит, оставляя под собой чистую кожу.
Сегодня самым перспективным методом борьбы с «винными пятнами» является лазерная коагуляция сосудов.
В 1983 году учёные из Гарварда Рокс Андерсон и Джон Пэрриш опубликовали разработанную ими концепцию селективного фототермолиза, который можно было использовать и для лечения патологий такого рода. Этот метод базируется на принципиальной возможности тканей человеческого тела поглощать лазерное излучение определенной длины волны. Ткань в концепции воспринимается как сконцентрированные на определенном участке хромофоры, поглощающие только выделенную длину светового спектра.
Лазер воздействует на хромофоры крови, а именно гемоглобин. Исследования помогли выявить и длину луча — от 511 нм до 578 нм.
В России первопроходцем стали Николай Алексеевич Данилин и Олег Ксенофонтович Скобелкин. Они опробовали аргоновый лазер в лечении сосудистых патологий, после чего его стали использовать и другие врачи: Наталья Евгеньевна Горбатова, Иван Сергеевич Воздвиженский, а лазер на парах меди — Никита Андреевич Поспелов.
Последний в своей работе продемонстрировал, что лазер на парах меди поглощается сосудами избирательно, не повреждая окружающие ткани. Лазер излучает волны двух видов:
- зелёную 511 нм;
- жёлтую 578 нм.
Зелёную волны способен поглощать меланин, жёлтую — оксигемоглобин. Воздействие такого лазера коагулирует сосуд шаг за шагом, не вызывая повреждений прилегающих тканей и органов. Начало выделенной вставки
Для полного удаления участка с капиллярной мальформацией необходимо провести от 2 до 20 сеансов лазерной коагуляции.
Классификация
Патологии тазобедренных суставов классифицируют по степени недоразвития.
Дисплазии тазобедренных суставов делится на такие типы:
- Ацетабулярная — поражается вертлужная впадина, в итоге ухудшается подвижность ноги, наблюдаются боли и хруст в бедре.
- Бедренной кости — нарушается сочленение шейки и головки бедра к кости, больному сложно двигать ногой, поворачивать ею, происходят изменения в походке.
- Ротационная — нарушается анатомия суставной и костной тканей в горизонтальной плоскости. При несовпадении осей конечность поворачивается внутрь.
Заболевание протекает в несколько стадий, среди которых:
- І — незрелость суставных тканей, которой часто подвержены новорожденные весом до 3 кг. Причиной нарушения является недоразвитость плаценты, генетическая предрасположенность, негативные внешние факторы при беременности.
- ІІ — предвывих, при котором бедренная кость сильно подвижна, находится во впадине, но может при интенсивном воздействии выскользнуть из нее.
- ІІІ — подвывих. Происходит смещение головки, но без выпадения из вертлужного углубления. Кость сильно подвижна, при движении наблюдается характерный щелчок.
- ІV — вывих. Головка бедра выходит из впадины, что требует обязательного вправления.
Симптомы дисплазии суставов
Симптомы дисплазии суставов зависят от места локализации заболевания:
- одна нога ребенка короче другой, асимметрия ягодиц и ягодичных складок, асимметрия при разведении ног (дисплазия тазобедренных суставов);
- изменение формы лопатки, боль при движении плечом, подвывихи сустава (дисплазия плечевого сустава);
- боль в колене при движении, деформация коленной чашечки (дисплазия коленного сустава).
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению дисплазии суставов
10
Ортопед
Вертебролог
Травматолог
Врач высшей категории
Крайнов Сергей Анатольевич
Стаж 41
год
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй на Октябрьской
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
Октябрьская
400 м
Добрынинская
1.1 км
8 (495) 185-01-01
10
Ортопед
Травматолог
Врач высшей категории
Савченко Сергей Владимирович
Стаж 37
лет
Кандидат медицинских наук
Чудо Доктор на Школьной 49
г. Москва, ул. Школьная, д. 49
Римская
320 м
Площадь Ильича
330 м
Марксистская
1.6 км
8 (499) 519-36-12
8.9
Мануальный терапевт
Ортопед
Травматолог
Врач высшей категории
Аметов Асан Маметович
Стаж 11
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй на Октябрьской
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
Октябрьская
400 м
Добрынинская
1.1 км
8 (495) 185-01-01
9.9
Ортопед
Травматолог
Врач высшей категории
Казарян Гагик Мушегович
Стаж 12
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй!
г. Москва, ул. 1-я Дубровская, д. 1, корп. 2
Пролетарская
630 м
Крестьянская застава
700 м
8 (495) 185-01-01
10
Ортопед
Травматолог
Врач высшей категории
Доцент
Себякин Юрий Васильевич
Стаж 35
лет
Кандидат медицинских наук
Центр ортопедии и неврологии Premium ZdravClinic на Юго-Западной
г. Москва, пр-т Вернадского, д. 105, корп. 4
Юго-западная
400 м
8 (499) 969-28-26
10
Ортопед
Травматолог
Марина Виталий Семенович
Стаж 36
лет
Многопрофильный центр эндохирургии и литотрипсии (ЦЭЛТ)
г. Москва, ш. Энтузиастов, д. 62
Перово
1.5 км
8 (499) 519-36-02
10
Ортопед
Травматолог
Врач первой категории
Симонов Антон Борисович
Стаж 15
лет
Чудо Доктор на Школьной 49
г. Москва, ул. Школьная, д. 49
Римская
320 м
Площадь Ильича
330 м
Марксистская
1.6 км
8 (499) 519-36-12
10
Ортопед
Хирург
Травматолог
Врач первой категории
Щукина Оксана Владиславовна
Стаж 21
год
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
8 (499) 519-36-54
10
Мануальный терапевт
Ортопед
Травматолог
Врач высшей категории
Севостьянов Дмитрий Викторович
Стаж 17
лет
Кандидат медицинских наук
Центр ортопедии и неврологии Premium ZdravClinic на Юго-Западной
г. Москва, пр-т Вернадского, д. 105, корп. 4
Юго-западная
400 м
8 (499) 969-28-26
8.5
Ортопед
Вертебролог
Травматолог
Врач высшей категории
Дубовик Артем Юрьевич
Стаж 12
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
Процесс расшифровки результатов обследования
После того, как доктор-рентгенолог получает снимки рентгенографии, ему необходимо осуществить их интерпретацию, и составить заключение.
Для расшифровки результатов существует специальная техника, названная схемой Хильгенрейнера. В ней фигурируют такие категории:
- ацетабулярный угол;
- линия Хильгенрейнера;
- расстояние между метафизарными пластинками и линией Хильгенрейнера, обозначаемое буквой h;
- расстояние от h до нижних контуров вестибулярной пластины, обозначаемое как d.
Ацетабулярный угол определяется как область между двумя плоскостями – линией эпсилонобразных хрящей и касательной, проходящей вдоль края суставных впадин.
Линия Хильгенрейнера проводится горизонтально, через У-образные хрящи по нижним точкам подвздошной кости.
Расстояние h отсчитывается от линии Хильгенрейнера до середины метафизарной пластинки проксимального отдела кости бедра. По нему можно отследить, на сколько смещена головка кости бедра по отношению ко впадине сустава.
Промежуток d показывает латеральное смещение головки по сравнению с вертлужной впадиной.
Схема даёт возможность представления сустава в трёхмерной проекции. Даже на самых ранних стадиях она даёт возможность обнаружить большинство патологий и нарушений развития сустава.
Для большей достоверности в схеме предусмотрено проведение дополнительных показателей – линии Кальве и Шентона. Первая из них соединяет верхний край шейки бедра с наружным краем подвздошной кости, и в норме она должна быть непрерывной. Если линия прерывается, это может говорить об отсутствии целостности суставного аппарата.
Линия Шентона представляет собой продолжение окружности вертлужной впадины, в виде проекции на медиальную поверхность шейки бедра. Её разрыв означает латерально-проксимальное смещение бедренной кости.
Как расшифровывается рентгенограмма тазобедренного сустава ребёнка по схеме Рейнберга
В этой технике интерпретации снимков используются срединная крестцовая линия, горизонтальная линия, проходящая через верхушки У-образных хрящей и центры ядер окостенения в головках бедренной кости (линия А), а также вертикальная линия, проведённая через верхне-латеральный выступ вертлужной впадины (линия Б). Кроме того, определение нормы состояния сустава связано с расположением нижнего края шейки бедра – при нормальном развитии сустава он пересекает нижний контур паховой кости.
Между линией Б и срединной крестцовой проводится вспомогательная линия Б1, длина которой помогает оценить состояние сустава.
Дисплазия определяется, если проксимальный конец бедренной кости находится выше линии А и как бы снаружи от плоскости Б.
Что представляет собой схема Омбредана
В процессе исследования результатов рентгенографии, врач на снимке проводит по синостозам горизонтальную линию, соединяющую лонную и подвздошную кости. Вертикально опущенный перпендикуляр проводится к наружному краю вертлужной впадины сустава. Этим перпендикуляром суставная полость делится на равные сегменты, по отношению к которым и оценивается соответствие анатомии сустава нормальным показателям.
Норма и отклонения на снимке тазобедренных суставов
Полученное изображение сустава, если он находится в нормальном состоянии, визуализирует головку бедренной кости, расположенную в суставной впадине, имеющей вид выемки. В центре головка крепится к поверхности впадины круглой связкой и капсулой сустава. Сверху головка удерживается в нормальном положении с помощью лимбуса – хрящевой пластины. Весь суставный аппарат поддерживается снаружи мышечным корсетом бедра.
Дисплазия на снимке характеризуется задержкой развития окостенения. Ядра окостенения имеют маленький размер по сравнению с нормой. Вывих или подвывих можно обнаружить по латеральному и вертикальному смещению этих ядер, благодаря применению схем Омбредана, Рейнберга, Хильгенрейнера.
Ошибки при узи тазобедренных суставов
При выборе неправильной плоскости сканирования могут возникать диагностические ошибки, связанные с тем, что происходит искажение в размерах исследуемых углов. К счастью, все ошибки ведут к гипердиагностике (ложной диагностике дисплазии) и легко исправляются, если првильно выстроить плоскость измерения. Также могут возникать ошибки при правильно выведенной плоскости сканирования, если линии, ограничивающие край подвздошной кости, костную крышу и хрящевую часть тазобедренного сустава, были построены неправильно. Эту ошибку можно исправить даже не прибегая к повторному исследованию – просто на снимке, который прилагается к исследованию, искомые линии строятся заново.
Лечение дисплазии тазобедренного сустава
Лечение при выявлении дисплазии следует начинать незамедлительно. Пока скелетная система не сформировалась окончательно, терапия эффективна и не будет длительной.
Сразу после рождения специалист назначает широкое пеленание ножек, колен. Пеленку складывают таким образом, что свободные ее концы образуют большой треугольник, а из внутренних углов формируется сложенный в несколько раз прямоугольник. Ребенка кладут на пеленальный стол, чтобы верхняя часть треугольника находилась по центру спинки, а концы – под коленями малыша. Плотный прямоугольник находится между ножками.
При этом колени согнуты, бедра отведены в стороны. Прямоугольник подворачивается, и бедра заворачиваются свободными концами пеленки. Как лечить дисплазию тазобедренного сустава у ребенка с помощью свободного пеленания должен показать на консультации специалист и необходимо точно следовать указаниям.
Врач также должен рекомендовать специальные упражнения. Как можно чаще необходимо выкладывать малыша на спинку и разводить ножки, которые согнуты. Полезны водные упражнения после рождения во время купания, плаванье на животе, позволяющие хорошо отводить ножки в стороны.
При тяжелой форме дисплазии, если пеленание не дает ожидаемого результата ортопед может назначить ношение:
- Стремян Павлика – одного из самых эффективных ортопедических устройств. Оно состоит из системы ремней, выполненных из мягких, прочных, гипоаллергенных тканей. С их помощью сустав фиксируется в нужном положении до тех пор, пока суставной аппарат не окрепнет. Стремя обеспечивает подвижность сочленения бедра, что предупреждает некроз эпифиза бедренной кости. Врач назначает ношение стремян ребенку с 3 недель до 9 месяцев.
- Шины Фрейка – пособие выглядит как подушка или перинка с помощью, которой ножки малыша фиксируются в положении разведения, согнутыми. Подушка прокладывается между ножками и крепится с помощью плечевых лямок или широкого пояса. С ростом ребенка конструкция меняется на больший размер. Самый маленький размер шины рассчитан на ребенка в возрасте 1 месяца, а самый большой на девятимесячного.
Когда ребенок начинает ходить, ему устанавливают специальные приспособления-расширители, не мешающие движениям и удерживающие бедра в правильном положении.
Ортопед перед началом лечения обязан предупредить родителей, что процесс выздоровления длительный, требует терпения, упорства и четкого соблюдения рекомендаций. В процессе лечения врач проводит скрининговые исследования. С помощью УЗИ он контролирует процесс созревания тазобедренного сустава, нормальное положение его частей и, при необходимости, вносит коррекции для терапии вывиха.
Для ускорения лечения заболевания методики дополняют физиотерапией:
- массажем;
- бальнеологическими процедурами;
- ЛФК;
- витаминотерапией.
Только ортопед принимает решение, как лечить дисплазию тазобедренного сустава у ребенка. Следует помнить, что заболевание приводит к тяжелым осложнениям, воспалению и деформации сустава (коксартроз, артроз), укорочению конечности, неправильной походке, инвалидности.
В особо сложных случаях и если время упущено назначают оперативное лечение:
- вправление бедра;
- транспозиция ветлужной впадины;
- остеотомия таза с корригирующей остеотомией бедра.
Современные методы лечения предусматривают на ряду с традиционными и медикаментозную терапию. Для улучшения микроциркуляции в тканях сустава назначают детям старше 1 года препараты – Компламин, Теоникол, Курантил, Трентал.
Чем раньше начато лечение, тем лучше результаты будут получены. Дисплазия тазобедренных суставов у детей, лечение которой начинали с трехмесячного возраста, полностью устранялась за срок не более 6 месяцев. Малыши в возрасте 3-6 месяцев лечились от 6 до 9-12 месяцев. В возрасте старше 9 месяцев при том же сроке результат был хуже.
МЕТОДИКА ОПРЕДЕЛЕНИЯ ДИСПЛАЗИИ
Как правило, определить или иногда заранее заподозрить патологию у детей можно по таким основным классическим признакам:
- Синдром укорочения бедра.
- Наличие асимметричных складок на ножках ребёнка (не всегда является признаком).
- Затруднённое отведение бедра ребенка в сторону.
- Симптом соскальзывания «щелчка» (Маркса-Ортолани).
Именно последний симптом является самым важным при диагностике этого заболевания. Методика его определения сводится к следующему. Ребенку медленно отводят бедра равномерно в обе стороны. При нормальных отношениях в суставах оба бедра в положении крайнего отведения почти касаются наружными поверхностями плоскости стола. При вывихе головка бедра в момент отведения соскальзывает в вертлужную впадину, что сопровождается характерным толчком – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину.
Когда можно заподозрить дисплазию?
Существует множество вариантов определения дисплазии, но их точность вызывает сомнения:
Самый популярный способ, о котором слышала, пожалуй, любая мама – по асимметрии кожных складок. Каждый человек — это индивидуальность, поэтому развитие подкожной клетчатки вовсе не показатель.
Разная длина ног. Редко можно заподозрить дисплазию по такому критерию. Мало кому удаётся увидеть невооруженным взглядом разницу, ведь многое зависит от укладки малыша.
Ограничение подвижности ноги
Это замечают у детей старше года, но особо бдительные дедушки и бабушки могут обратить внимание и раньше. Причиной является маленький памперс, неудобный матрац и ряд других нюансов
Этот способ надёжностью не располагает.
«Золотым стандартом» диагностики принято считать рентгенографическое исследование, которое расставляет все точки над «і». Его необходимо проходить в три месяца, всем деткам без исключения, для своевременной диагностики заболевания.
Более современной и методикой считается ультразвуковое исследование. Его часто используют в больницах, но это лишь пустая трата денег и времени, ведь полученные данные не показывают точной и полной картины патологии.
Причины формирования патологии
Рассмотрим три самые важные причины из всех перечисленных.
Наследственная предрасположенность
Если у родителей в детстве была дисплазия, то есть вероятность 25%, что и их ребенок будет иметь такую патологию.
Нарушенный процесс тканеобразования у плода
Уже на шестой неделе беременности у плода есть своеобразный «зачаток» тазобедренного сустава. Движения в нем становятся возможны к десятой неделе
Поэтому крайне важно, чтобы беременная женщина на этих этапах избегала всех вредных факторов, способных нарушить процесс правильного развития будущего ребенка:
- радиоактивного облучения любой интенсивности;
- воздействия на организм химикатами, включая некоторые агрессивные лекарства;
- вирусных заболеваний в первом триместре беременности (это самый важный фактор!);
- плохой экологии.
Влияние на плод гормонального дисбаланса будущей матери
Если у беременной женщины в организме отмечается высокий уровень прогестерона, необходимого для беспроблемных родов (он расслабляет связки, хрящи, суставы), то этот гормон попадает в кровь плода, так как легко проникает через плаценту. Таким образом, размягчение и расслабление связочного аппарата произойдет и у будущего малыша. Особо сильно негативное влияние прогестерона, если роды проходят в ягодичном предлежании либо плод во время беременности находится в неправильном положении.
Причины дисплазии
Недоразвитие и неправильное формирование тазобедренного сустава происходят при нарушении внутриутробного развития ребенка в связи с нарушениями закладки, развития и дифференцировки опорно-двигательного аппарата малыша (от 4-5 недели внутриутробного развития до становления полноценной ходьбы).
Причины, отрицательно воздействующие на плод и нарушающие органогенез:
- генные мутации, в результате чего развиваются ортопедические отклонения с нарушениями первичной закладки и формированием пороков в тазобедренных суставах эмбриона;
- воздействие отрицательных физических и химических агентов непосредственно на плод (ионизирующее излучение, ядохимикаты, употребление лекарственных средств);
- крупный плод или ягодичное предлежание, вызывающие смещение в суставах из-за нарушения анатомических норм расположения ребенка в матке;
- нарушение водно-солевого обмена у плода при патологии почек, внутриутробных инфекциях.
Факторами, отрицательно влияющие на развитие плода и вызывающие формирование дисплазии со стороны матери являются:
- тяжелые соматические заболевания в период беременности – дисфункция сердца и сосудистая патология, тяжелые заболевания почек и печени, пороки сердца;
- авитаминоз, анемия;
- нарушение обменных процессов;
- перенесенные тяжелые инфекционные и вирусные заболевания во время беременности;
- нездоровый образ жизни, неправильное питание и наличие вредных привычек (курение, наркомания, употребление алкогольных напитков);
- ранние или поздние токсикозы.
В группы риска по развитию данной патологии, способствующие ранней диагностики дисплазии у грудничков. При этом еще в роддоме неонатолог и врач-педиатр на участке наблюдает малыша более активно.
В эту группу относятся в первую очередь недоношенные малыши, крупные дети, при тазовом предлежании плода, патологически протекающей беременности и с отягощенным семейным анамнезом. Нужно отметить, что у девочек эта патология реализуется чаще, чем у мальчиков.
Также кроме истинной дисплазии у грудничков (нарушения развития сустава) может проявляться незрелость сустава (замедление развития), что считается пограничным состоянием развития вывиха тазобедренного сустава.
На чем основан метод узи тазобедренных суставов у новорожденных
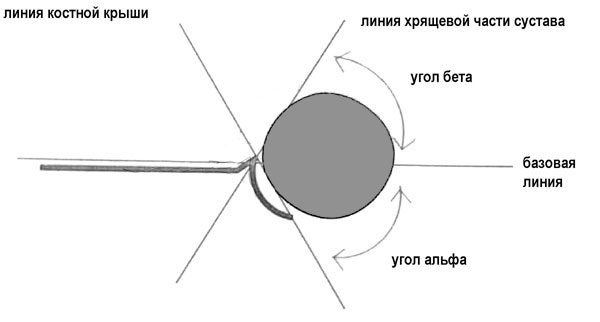
Впервые узи тазобедренных суставов для диагностики дисплазии применил австрийский врач Reinhard Graf в 1980 году. В настоящее время многие ультразвуковые аппараты имеют программное обеспечение для проведения узи тазобедренных суставов именно по его методике.Методика узи тазобедренного сустава предполагает выведение сустава в строго коронарной плоскости и построения нескольких линий и углов. Различают базовую линию, угол альфа (костный угол) и угол бета (хрящевой угол). На основании измерения этих углов создана классификация нарушения развития тазобедренного сустава от нормы до полного вывиха (децентрации). Методика Graf довольно проста при наличии опыта у врача узи. Она не занимает много времени и легко воспроизводима. Ключевым моментом при использовании этой методики является правильная укладка младенца
Важно, чтобы во время узи тазобедренных суставов младенец был неподвижен. Это достигается правильной укладкой ребенка. Правильно построенная плоскость проекции и углы документируется при помощи фотографии
Фотографии затем являются неотъемлемой частью протокола ультразвукового исследования.
В некоторых странах приняты другие методики узи тазобедренных суставов. Например в США используют динамическое исследование, предложенное в 1984 году H. Theodore Harck.
Ювенильный симфизиодез
Операция достаточно простая, малотравматичная. Суть процедуры в том, что необходимо частично заблокировать зону роста по симфизу лонных костей. С помощью электрокоагулятора проводится прижигание симфиза через промежутки 2-3 мм, мощность 40 Вт, время экспозиции – 10 секунд в каждой точке, при этом используется электрод в виде шпателя. Если используется электрод в виде иглы, то экспозиция составляет 30 секунд. Так как процедура проводится в молодом возрасте, в период наиболее активного роста, происходит самостоятельное разворачивание вертлужных впадин вокруг головок бедра из-за замедленного роста в области симфиза.
Рис. 5. Ювенильный симфизиодез.
Наилучшие результаты наблюдаются у тех животных, кому провели данную процедуру в 16 недель. Метод неэффективен после 20 недель.
Основные плюсы операции в ее малотравматичности, низкой стоимости и полном восстановлении опороспособности. Основной минус – очень короткий период, в котором данную процедуру можно провести. Сложно убедить владельца животного, у которого еще не наблюдается никаких клинических проблем, решиться на эту операцию. Из-за недостаточной осведомленности владельцев собак (мало кто проверяет своего питомца на наличие дисплазии в 3-4 месяца) процедура проводится редко, потому приходится иметь дело с реально больными пациентами, которым уже нужна хирургическая помощь.
Как предотвратить дисплазию тазобедренного сустава?
Ранняя диагностика направлена на выявление врожденных патологий. Обследование ортопедом в роддоме; Всем девочкам, находившимся в тазовом или ягодичном предлежании, в 6 недель после рождения рекомендовано сделать УЗИ; Также УЗИ выполняют детям, у которых есть другие располагающие факторы (щелчки в суставе, дисплазия у родственников, вес при рождении свыше 4 кг, врожденная кривошея и деформации стоп, возраст матери старше 35 лет); Рентгеновский снимок выполняется при необходимости контроля в возрасте 4-х месяцев и старше. Свободное пеленание. Избегайте тугого пеленания, при котором ноги ребенка выпрямлены и прижаты друг к другу. Необходимо, чтобы после пеленания ноги младенца оставались в том положении, что и после рождения – согнуты в бедрах и коленях, и разведены в стороны. Ношение ребенка в слинге на боку или в позе «наездника» на спине матери. Такие положения, когда его ноги охватывают талию матери, являются наиболее физиологичными. Именно по этой причине у жителей Африки самый низкий процент детей с дисплазией. При разведении ног ребенка сокращается капсула тазобедренного сустава, что обеспечивает его надежную фиксацию в дальнейшем. Подгузники на 1-2 размера больше. Подгузники не дают ребенку возможности свести ноги, и действуют как «отводящие штанишки», которые в прошлом использовались ортопедами для правильного формирования тазобедренных суставов
Особенно важно придерживаться этого правила в первые недели после родов, пока гормоны матери не покинули организм ребенка и связки, поддерживающие сустав, не окрепли. Массаж и гимнастика курсами по 10-15 массажей с интервалом в 1 месяц + общий массаж ежедневно
Массаж и гимнастика укрепляют мышцы, которые ограничивают движения в суставе и обеспечивают его стабильность.
Как распознать дисплазию тазобедренных суставов у новорожденных?
вывихноворожденныхПризнаки дисплазии у новорожденных
- Симптом щелчка – один из самых достоверных признаков дисплазии. Выявляется на протяжении первой недели и может сохраняться до 3-х месяцев. Суть метода: ребенок лежит на спине, ноги согнуты в тазобедренных и коленных суставах под прямым углом. Руки специалиста лежат на коленных суставах: большие пальцы охватывают внутреннюю поверхность сустава, остальные лежат на наружной поверхности бедра. Колени сведены к средней линии. Врач медленно разводит их в стороны, при этом чувствуется, а иногда слышен щелчок с больной стороны – это головка бедра занимает свое место. Следующий этап: врач сводит бедра ребенка, на этом этапе вновь чувствуется щелчок – это головка бедра покидает вертлужную впадину. Щелчок объясняется соскальзыванием пояснично-крестцовой мышцы с передней поверхности головки бедра, если есть вывих и головка не входит в вертлужную впадину.
- Укорочение одной ноги. Ребенок лежит на спине, его ноги сгибают в коленях и ставят на стопы. Если при этом одна коленка находится выше другой, то высока вероятность врожденного вывиха бедра.
- Асимметричное расположение кожных складок, их увеличенное количество. Складки у ребенка проверяют с выпрямленными ногами спереди и сзади.
- Ограничение отведения бедра. Однако у некоторых детей этот симптом развивается только на 3-4-й неделе. У здоровых детей колени без усилия укладываются на поверхность стола до 4-хмесячного возраста.
после кормления в теплом помещении,Косвенные симптомы
- Кривошея;
- Мягкость костей черепа (краниотабес);
- Полидактилия – большее, чем в норме количество пальцев;
- Плоскостопие и смещение оси стопы;
- Нарушение рефлексов, характерных для новорожденных (поисковый, сосательный, шейнотонический).
в течение 3-х недель
- Вертлужная впадина становится более плоской и не в состоянии зафиксировать головку бедренной кости;
- Крыша отстает в развитии;
- Растяжение капсулы сустава.


