Увеличение подмышечных лимфоузлов
Содержание:
- 2.Почему происходит увеличение лимфоузлов?
- Диагностика лимфаденита
- Лечение лимфаденопатии
- Лечение симптомов миозита мышц шеи
- Методы лечения мононуклеоза
- Как обнаружить метастазы в лимфоузлах
- Диагностика лимфаденопатий
- Причины боли в молочной железе
- 1.Общие сведения
- Острый эпидемический паротит
- Возможные осложнения
- Показания и противопоказания
- Как узнать лимфаденит?
- Заболевания, вызывающие увеличение лимфатических узлов
- Диагностика патологии подмышечной области
- Лечение
- Причины и особенности увеличения лимфоузлов при разных заболеваниях
- Лечение Лимфаденита:
- Лимфаденит паховый
- Симптомы лимфаденита
- Эндокринная драма
- Что делать при увеличении лимфоузлов
- Консервативное лечение
2.Почему происходит увеличение лимфоузлов?
Нередко единичные лимфоузлы болят и опухают из-за различных травм, инфекций или опухолей, развивающихся в лимфоузлах или недалеко от них. В зависимости от того, какие лимфоузлы воспалились и опухли, можно определить и причину воспаления лимфоузлов:
- Воспаление лимфоузлов на шее, под челюстью или за ушами обычно происходит из-за простуды и боли в горле. Увеличение шейных лимфоузлов может произойти после травмы – пореза или укуса рядом с железой, или же из-за опухоли и инфекции полости рта, головы и шеи;
- Воспаление лимфоузлов под мышкой (подмышечных лимфоузлов) случается из-за травмы или инфицирования руки. В редких случаях лимфоузел под мышкой увеличивается из-за рака молочной железы или лимфомы;
- Лимфоузлы в паху воспаляются, болят и увеличиваются от травм или инфекций ноги, области паха или половых органов. В редких случаях причиной воспаления лимфоузлов в паху становится рак яичек, лимфома или меланома;
- Воспаление лимфоузлов над ключицами (надключичные лимфатические узлы) может произойти из-за инфекции или опухоли в области легких, груди, шеи или живота.
Диагностика лимфаденита
Острый лимфаденит неспецифический
При диагностировании врач ориентируется на совокупность клинических симптомов, плюс сведения, почерпнутые из анамнеза. При поверхностном расположении пораженных лимфоузлов, постановка диагноза еще более упрощается. Гораздо сложнее распознать заболевание при периадените и аденофлегмоне, когда воспаление захватывает межмышечную клетчатку, жировые ткани забрюшинной области и части грудной полости (средостения). Для правильной диагностики лимфаденита необходимо исключить острые воспаления жировой клетчатки (флегмона) или костного мозга (остеомиелит). Рекомендуется определить первичный очаг, откуда распространилось гнойной воспаление: это помогает в дифференцировании заболеваний.
Хронический лимфаденит неспецифический
Также необходимо различать хроническую форму неспецифического лимфаденита и наличие других заболеваний (как инфекционного, так и иного типа), при которых лимфоузлы могут увеличиваться в размерах. Такой симптом обычен для скарлатины и дифтерии, наблюдается при туберкулезе и гриппе, а также сифилисе, болезни Ходжкина, раковых заболеваниях. Основой для диагностирования хронического лимфаденита может служить только полная клиническая картина болезни
Если имеются сомнения, проводится пункционная биопсия пораженного лимфоузла и даже его иссечение для передачи на гистологический анализ; это очень важно при различении лимфаденита в хронической форме и метастазов раковой опухоли
Специфический лимфаденит
При диагностике специфической формы необходимо опираться на симптомы лимфаденита в комплексе, а также сведения о контакте пациента с больными туберкулезом, данные туберкулиновой пробы, наличие/отсутствие туберкулезных патологий внутренних органов (легких и других). Также важны результаты исследования биологического материала, взятого из воспаленного лимфоузла (пункция). При рентгенологическом исследовании в мягких тканях «областей риска» (шея, подчелюстная зона, подмышки, пах) могут выявляться отложения солей кальция – кальцинаты, фиксирующиеся на снимках как плотные тени. Туберкулезный лимфаденит надо отличать от гнойной неспецифической формы данного заболевания, лимфагранулематоза (болезни Ходжкина), метастазирующих злокачественных новообразований.
Лечение лимфаденопатии
Лечение лимфаденопатии строго зависит от причины, что вызвала ее.
В основном, первым диагностирует лимфаденопатию семейный врач, который определяет ее происхождение. Если проблема в инфекции, то продолжит лечение терапевт, в случае опухолевого происхождения необходимо обратиться к гематологам и онкологам.
При инфекционной этиологии врачи назначают антибиотики, противовирусные, противогрибковые препараты, к которым чувствительный возбудитель, вызвавший заболевание. Также рекомендована и симптоматическая терапия: жаропонижающие, витаминотерапия.
В случае онкологического происхождения лимфаденопатии лимфоузел не уменьшит свои размеры, пока рак будет в активной стадии. Поэтому пациенту сначала проводят лечение химиотерапией или лучевой терапией и после этого лимфоузлы самостоятельно уменьшаются.
Необходимо помнить, что лечение нужно проходить строго под контролем врачей, самолечение может привести только к ухудшению состояния!
Лечение симптомов миозита мышц шеи
Лечение симптомов шейного миозита складывается из следующих мероприятий:
- Для шеи нужно обеспечить покой. Нагрузки и резкие движения лишний раз травмируют шейные мышцы и способствуют усилению воспаления.
- Для борьбы с болью применяют обезболивающие препараты — нестероидные противовоспалительные средства.
- При сильных болях врач может провести новокаиновую блокаду — ввести в область пораженных мышц раствор анестетика.
- Если повышена температура тела — назначают жаропонижающие средства.
Конечно, параллельно нужно проводить лечение основного заболевания, которое привело к воспалению в шее. Прогноз в большинстве случаев благоприятный: примерно через 2 недели (в зависимости от причины) симптомы полностью проходят у 2/3 больных.
Запишитесь на прием к врачу неврологу Международной клиники Медика24
Методы лечения мононуклеоза
Лечение мононуклеоза у детей проводит врач-педиатр. При остром течении заболевания следует вызвать врача на дом.
Специфических методов лечения мононуклеоза не существует. Противовирусные препараты, кортикостероиды и иммуномодуляторы назначаются только при тяжелом течении болезни. Антибиотики используются в случае присоединения бактериальной инфекции.
Лечение мононуклеоза проводится по схеме, общей для многих ОРВИ.
Обильное питьё
Для снижения интоксикации организма необходимо обильное тёплое питьё.
Симптоматическое лечение
При температуре выше 38,5°C применяются жаропонижающие препараты. При проявлении симптомов ангины назначаются антисептические средства. Рекомендуется полоскание горла.
Коррекция диеты
Поскольку мононуклеоз может протекать с поражением печени, рекомендуется диета с ограничением жирной, острой и жареной пищи (стол №5).
Прием витаминосодержащих препаратов
При мононуклеозе показана витаминотерапия (витамины группы В, C и Р).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Как обнаружить метастазы в лимфоузлах
Проблема не проста, так как при наличии в лимфоузлах небольшого количества мутированных клеток, симптомов, как правило, нет. При любых подозрениях врачу необходимо поставить точный диагноз.
И здесь на помощь приходит биопсия лимфоузлов. Она проводится разными способами:
- Биопсия с введением иглы в сомнительный узел. Проводят под анестезией местной. Процедура занимает до 30 минут.
- Биопсия открытая. Это оперативная манипуляция, проводимая под анестезией, местной или общей, с удалением части или всего лимфоузла.
- Биопсия сторожевого лимфоузла. В новообразование вводят радиофармпрепарат или флуоресцентный краситель. Проникая в лимфососуды, он показывает проблемный узел, так называемый сторожевой.
После процедуры биопсии все материалы отправляют в лабораторию на предмет изучения.
Диагностика лимфаденопатий
Когда пациент обращается с проблемой увеличенных лимфатических узлов, в первую очередь врач начинает собирать анамнез: когда началось, как интенсивно, болезненные ощущения, другие симптомы.
Дальше он тщательно осматривает увеличенные узлы, которые отметил пациент. Врач пальпирует их и оценивает консистенцию, подвижность, чувствительность при надавливании. После этого врач осматривает и другие области, где можно пропальпировать лимфоузлы.
Увеличение тех, которые находятся в труднодоступных местах, можно диагностировать с помощью компьютерной или магнитно-резонансной томографии, ультразвукового исследование. Также всегда назначается общий анализ крови и мочи.
В зависимости от сопутствующих симптомов и подозрений врач может назначить определенные тесты на инфекционные заболевания или прибегнуть к биопсии увеличенного лимфоузла.

Причины боли в молочной железе
Причины болезненных ощущений в молочной железе могут быть спровоцированы различными факторами.
Циклические боли в молочной железе
Циклические боли в молочной железе обусловлены гормональными изменениями в организме женщины. Они проявляются за несколько дней до менструации и проходят с ее началом. Кроме того циклические болезненные ощущения в молочной железе могут быть следствием приема оральных контрацептивов, гормональных препаратов.
Повреждения молочной железы
Причиной болезненных ощущений могут быть травматические повреждения: ушибы, ожоги, ранения, трещины. Трещины сосков обычно появляются после родов при лактации.
Воспалительные заболевания молочной железы
К воспалительным заболеваниям молочной железы относится мастит — воспаление железы, развивающееся в результате проникновения инфекции. Мастит может быть лактационным (у кормящих женщин в послеродовом периоде), нелактационным, а также встречается у новорожденных. Мастит может быть острым или хроническим (гнойный и негнойный). Для мастита характерны уплотнения, боли, в молочной железе, которые при отсутствии лечения могут усиливаться при прогрессировании воспалительного процесса.
Дисгормональная гиперплазия молочных желез (мастопатия)
Пациенты жалуются на болезненность молочных желез при мастопатии (у женщин), гинекомастии (у мужчин). Мастопатия (диффузная и узловая) считается самым распространенным заболеванием молочной железы.
Ноющие, колющие боли проявляются не только при пальпации или касании, но и произвольно. Могут отдавать в шею, плечо. Женщина может ощущать жжение, тяжесть в молочной железе. Симптомы диффузной мастопатии на ранней стадии связаны с менструальным циклом. Клинические проявления узловой мастопатии не зависит от цикла.
Тромбофлебит подкожных вен молочных желез
Тромбофлебит подкожных вен молочных желез обычно связан с тромбофлебитом поверхностных вен переднебоковой области грудной клетки. Пациенты жалуются на болезненное напряжение на гиперемированном участке кожи.
Кисты молочных желез
Киста молочной железы — патологическая полость, заполненная жидким содержимым. При наличии кисты молочной железы женщина может ощущать ноющую боль, которая связана с увеличением образования, которое начинает сдавливать окружающие ткани.
Опухоли молочных желез
Боли появляются при наличии больших или быстро растущих опухолей молочной железы, присоединении отека, воспаления, распада. К доброкачественным опухолям относятся аденома, липома, гамартома и др., к злокачественным — рак, саркома.
Лактостаз
Лактостаз — застой молока в молочных протоках желез женщины в период грудного вскармливания. Женщина ощущает дискомфорт во время и после кормления грудью. При лактостазе возникают боль, уплотнения в молочной железе, чувство распирания, тяжести. Развивается гиперемия кожи, повышается температура тела.
Пороки развития, аномалии молочной железы
Среди пороков развития молочных желез встречается полимастия (добавочные молочные железы), полителия (добавочные соски), мастоптоз (опущение молочной железы).
При наличии добавочных молочных желез или сосков женщину могут беспокоить сильные боли в предменструальном периоде, а также во время беременности и лактации, если железы не могут секретировать молоко. В отвислых молочных железах нарушается кровообращение, образуется отек, лимфостаз, что становится причиной боли.
1.Общие сведения
Лимфоциты – один из важнейших иммунных факторов, представляющий собой разновидность белых кровяных телец (лейкоцитов). Основная задача лимфоцитов заключается в запоминании (иммунная память) и уничтожении чужеродных, зараженных, мутировавших клеток, в том числе опухолевых. Повышенный уровень лимфоцитов в крови при отсутствии клинических проявлений инфекции, – или каких-либо иных симптомов, – рассматривается как возможный ранний признак начавшегося онкопроцесса. Однако в некоторых случаях злокачественно увеличивается концентрация самих лимфоцитов; размножаясь хаотично, неудержимо и неадекватно (по отношению к внутренней ситуации в организме), они накапливаются в лимфоузлах и иных органах, что приводит к развитию специфической клинической картины.
Такого рода патология лимфатической системы обозначается собирательным термином «лимфома» и включает группу редких гематологических болезней. Выделяют два гистологически и клинически разных типа лимфом: лимфогранулематоз Ходжкина (составляет не более одного процента в общем объеме регистрируемой онкопатологии) и т.н. неходжкинская лимфома, которая встречается значительно чаще первого типа (около 70% всех злокачественных лимфом).
Лимфома кишечника, таким образом, – одна из разновидностей лимфомы, которая характеризуется патологически быстрым, прогрессирующим накоплением лимфоцитов преимущественно в кишечнике. Со статистической точки зрения, лимфома кишечника встречается реже любых других вариантов локализации, и практически всегда относится к неходжкинскому типу.
Острый эпидемический паротит
Эпидемический паротит — инфекционное заболевание, возбудителем является фильтрующий вирус. Чаще всего возникает в детском возрасте.
Симптомы эпидемического паротита
Зачастую в продромальном периоде первым симптомом эпидемического паротита является стоматит. Затем появляется припухлость железы, болезненность, оттопыривание мочки уха, снижение саливации, температура до 39 С. Лихорадка длится 5-7 дней.

Пациент может жаловаться на усиление болезненности при жевании, открывании рта, на появление сухости полости рта. В полости рта можно увидеть отек и гиперемию слизистой оболочки зева и вокруг отверстия выводного протока. Припухлость железы удерживается в течение 2-4 недель.

Острый эпидемический паротит может сопровождаться поражением нервной системы (менингит, менингоэнцефалит, неврит), пищеварительной системы (диспепсия), сердечно-сосудистой (боль в области сердца, одышка), органов зрения, слуха.
Дифференциальная диагностика эпидемического паротита
Дифференциальную диагностику эпидемического паротита проводят с ложным паротитом, паренхиматозным паротитом, болезнью Микулича.
Ложный паротит представляет собой односторонний острый серозный лимфаденит внутрижелезистых лимфоузлов околоушной области. Развивается как осложнение затрудненного прорезывания третьих моляров. При этом заболевании слюноотделение остается в норме.

Паренхиматозный паротит характеризуется длительным хроническим течением с периодами обострения.
При болезни Микулича поражаются все слюнные и слезные железы.
Лечение эпидемического паротита
Лечение эпидемического паротита направлено на устранение симптомов и предупреждение осложнений, так как специфической терапии на данный момент нет. Больным назначается постельный режим на 7-15 дней, пюреобразное питание, согревающие компрессы, полоскания полости рта антисептиками. Назначают антибиотики в профилактических целях.
При нагноении проводят хирургическое лечение. Разрезы производят по направлению ветвей лицевого нерва, рассекают скальпелем кожу и подкожно жировую клетчатку, кровоостанавливающим зажимом расслаивают капсулу и железу. Рану и выводной проток промывают антибиотиками.

Профилактика эпидемического паротита
Профилактика эпидемического паротита заключается в изоляции пациента на время болезни и 14 дней после исчезновения всех симптомов.
Также проводится вакцинация паротитно-коревой и паротитной живой вакциной. Входит в обязательный календарь прививок. Вакцинацию проводят в 12 месяцев и ревакцинируют в 6 лет.
Возможные осложнения
При раке лимфоузлов можно ожидать следующие виды осложнений:
- Сдавление опухолевыми массами внутренних органов с развитием соответствующей симптоматики. В ряде случаев оно может носить жизнеугрожающее состояние. Например, увеличенные медиастинальные лимфоузлы могут приводить к компрессии пищевода или крупных кровеносных сосудов данной области. Увеличенные внутрибрюшные и забрюшинные лимфоузлы могут сдавливать кишечник, мочеточники или желчевыводящие протоки с развитием таких серьезных осложнений как кишечная непроходимость, острая задержка мочи, механическая желтуха.
- Если опухоль прорастает стенки кишечника или желудка, может произойти перфорация органа с выходом его содержимого в брюшную полость. Это неизбежно приводит к развитию перитонита.
- Еще одним серьезным осложнением рака лимфоузлов является глубокий иммунодефицит, который приводит к развитию смертельно опасных инфекций.
- Агрессивные виды лимфом склонны к быстрому распространению с вовлечением в процесс костного мозга, головного и спинного мозга. Это приводит к нарушению кроветворения, которое провоцирует развитие тяжелых анемий и тромбоцитопений с кровотечениями. Помимо этого, еще больше усугубляется иммунодефицит. При вовлечении в процесс центральной нервной системы, могут отмечаться судороги, потеря сознания, парезы, параличи и другая неврологическая симптоматика.
Показания и противопоказания
В большинстве случаев процедура показана с целью выявления раковых опухолей.
Так при меланоме кожи проводят исследование сторожевых лимфатических узлов, расположенных в непосредственной близости к опухолевому очагу. Это помогает определить стадию болезни, а также определить лечебную тактику.
Подозрение на лимфому – еще одно показание. Когда лимфатический узел удален и изучен, врач имеет представление о точной разновидности патологии, что, в свою очередь, имеет решающее значение при выборе лечебной тактики.
Процедура может быть показана с целью выявления заболеваний неонкологических, таких как туберкулез, лимфаденопатия, саркоидоз и др.
Есть еще ряд показаний к проведению исследования:
- Отсутствие результата в длительном лечении увеличенных лимфоузлов;
- Увеличенные лимфатические узлы прощупываются при пальпации, но при этом отсутствуют болевые ощущения, присутствуют признаки интоксикации;
- Размер лимфатических узлов > 1 сантиметра.
Любое вмешательство имеет ряд противопоказаний. В случае с описываемой методикой ими становятся:

Кор-биопсия молочной железы
- Нагноение лимфатических узлах и соседних тканях;
- Плохая свертываемость крови;
- Искривление шейного отдела, некоторые иные.
Как узнать лимфаденит?
Воспаление сначала развивается бессимптомно. Но в скором времени, появляются характерные признаки лимфаденита:
- увеличение лимфоузлов под нижней челюстью, болезненность при касании;
- покраснение кожи в месте воспаления;
- отёчность;
- приступы пульсирующей боли;
- бессонница;
- трудности с глотанием;
- жар;
- слабость;
- повышение уровня лейкоцитов в крови.

Безусловно, эти симптомы не появляются за 1 день. И многие игнорируют появление лёгкой боли. Но если не обратиться в это время к врачу, картина болезни станет очевидной буквально за 3 дня. Лимфоузлы воспалятся, опухнуть, отёк постепенно захватит всю подчелюстную поверхность. Больные становятся вялыми, жалуются на усталость, слабость, высокую температуру. Они не могут есть, так как воспаление мешает им нормально открыть рот, спать из-за боли и жара.
Если продолжать игнорировать симптомы и откладывать визит к врачу, то воспаление станет гнойным, что выразится в посинении отёка и усилении боли. Чтобы не допустить подобного, следует обратиться к стоматологу-хирургу студии эстетической стоматологии DaVinci.
Чем раньше пациент обратится к стоматологу, тем легче устранить инфекцию. Но многие люди сами стараются поставить себе диагноз и выбрать лечение, что приводит к распространению воспаления и усугублению вышеперечисленных симптомов. Лечить заболевание на запущенных стадиях сложнее и дольше.
Заболевания, вызывающие увеличение лимфатических узлов
| Группы лимфоузлов | Виды онкологических патологий, вызывающих увеличение лимфоузлов |
| Шейные лимфоузлы | Рак гортани, ротовой полости, щитовидной железы, молочной железы, легкого, желудка, рак крови |
| Подключичные и надключичные | Рак легкого, плевры, органов брюшной полости |
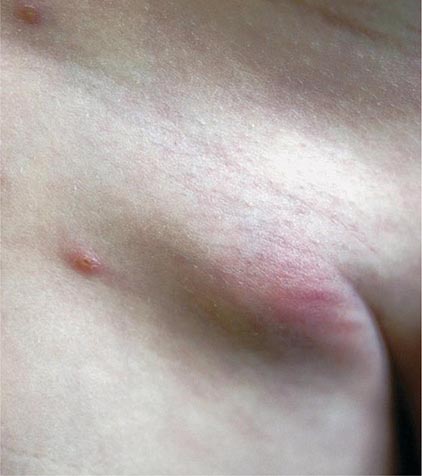
| Подмышечные | Рак молочной железы, рак кожи, лейкоз |
| Паховые | Рак мужских и женских половых органов, мочевыводящей системы, прямой кишки, кожи нижней половины туловища, лимфомы, лейкоз |
| Лимфоузлы на конечностях | Рак кожи, лимфомы |
Увеличенные лимфоузлы также могут обнаруживаться во время проведения ультразвуковой диагностики. Такой симптом возникает при раке кишечника, поджелудочной железы, внутренних половых органов, мочевого пузыря, простаты, легких, пищевода, молочной железы, лейкозах, лимфомах.
Диагностика патологии подмышечной области
В большинстве случаев уже при осмотре можно выявить увеличение лимфоузлов.
УЗИ или рентгенологическое исследование анатомической зоны покажет реальный размер и количество патологических очагов. При воспалительной лимфаденопатии этой диагностики вполне достаточно до постановки окончательного диагноза.
Истинное состояние коллектора при раке молочной железы выясняется только при получении клеточного анализа при пункции с цитологическим исследованием полученного материала. Но только гистологическое исследование после операции или биопсия могут достоверно показать, есть ли в лимфоузле раковые клетки. Гистологическое исследование обязательно при подозрении на опухолевое увеличение подмышечного лимфоузла.
Лечение
Лечение зависит от основного процесса, первично возникшего в молочной железе, обычно лимфаденопатия вторична. При воспалении применяются антибиотики, нагноения вскрываются. При раковой опухоли проводится удаление их одним блоком с молочной железой и окружающими тканями, химиотерапия и локальное облучение.
Поражение злокачественными клетками лимфоузлов подмышечной зоны возможно при множестве новообразований, только адекватная диагностика и достаточный клинический опыт врача помогут выявить первопричину. Для лечения опухолевой патологии в международной клинике Медика24 используются не только стандартные подходы, но и эксклюзивные методики, которыми владеют единицы российских специалистов.
Причины и особенности увеличения лимфоузлов при разных заболеваниях
Наиболее часто увеличенные лимфоузлы являются маркером иммунных или инфекционных заболеваний, среди которых:
- острые респираторные вирусные инфекции (фарингиты, ангины) – наиболее частая причина увеличения лимфоузлов; они умеренно болезненные, плотные на ощупь, их подвижность сохраняется;
- лимфаденит – развивается при наличии гнойного процесса в организме, лимфоузлы значительно увеличены, неподвижны и резко болезненны при пальпации, кожа над ними краснеет;
- туберкулез – чаще всего изменения становятся заметны в лимфатических узлах грудной полости, реже на шее; сначала лимфоузлы умеренно болезненны, но по мере развития основного заболевания спаиваются между собой и с окружающими тканями, угрожая образовать серьезный свищ;
- краснуха – могут увеличиваться шейные, околоушные, затылочные узлы; они умеренно болезненные, не спаиваются с окружающими тканями;
- сифилис – увеличение узлов в паху, не всегда болезненное, в дальнейшем сменяется развитием твердого шанкра на половых органах;
- ВИЧ-инфекция – увеличиваются лимфоузлы всех групп, при этом долгое время других симптомов патологии в организме может не обнаруживаться;
- аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, саркоидоз, аутоиммунный тиреоидит) – увеличиваться могут лимфоузлы всех регионарных групп;
- онкологические патологии – лимфоузлы увеличиваются либо при метастазировании при злокачественных новообразованиях, либо при болезнях, атакующих саму лимфатическую систему (лимфома Ходжкина и неходжкинские лимфомы).
К изменению размера лимфоузлов может также привести прием некоторых лекарственных средств (например, гидралазина). Также причиной может оказаться присутствие силиконовых протезов в теле, которые лимфатическая система воспринимает как чужеродное тело и дает сигнал о развитии воспалительного процесса. Речь может идти как о грудных имплантатах, так и о протезах руки, ноги и других частей тела.
Лечение Лимфаденита:
Лечение острого неспецифического лимфаденита зависит от стадии процесса. Начальные формы лимфаденита лечат консервативно: покой для пораженного органа, УВЧ-терапия, активное лечение основного очага инфекции (своевременное вскрытие абсцессов, флегмон, рациональное дренирование гнойника, вскрытие гнойных затеков), антибиотикотерапия с учетом чувствительности микробной флоры основного очага. Гнойные лимфадениты лечат оперативным методом: вскрывают абсцессы, аденофлегмоны, удаляют гной, раны дренируют. Дальнейшее лечение проводят по принципам лечения гнойных ран.
Лечение хронического неспецифического лимфаденита должно быть направлено на ликвидацию основного заболевания, являющегося источником хронического неспецифического лимфаденита.
Лечение специфического лимфаденита определяется характером поражения лимфатических узлов и выраженностью туберкулезных изменений в других органах. При активном процессе назначают препараты первого ряда: тубазид, стрептомицин в сочетании с ПАСК или этионамидом, протионамидом, пиразинамидом, этамбутолом. Лечение должно быть длительным (8-12-15 месяцев). Кроме того, в пораженный узел вводят (или обкалывают его) стрептомицин, накладывают повязки со стрептомицином, тубазидовой, тибоновой мазью. При выраженном гнойном процессе назначают антибиотики широкого спектра действия.
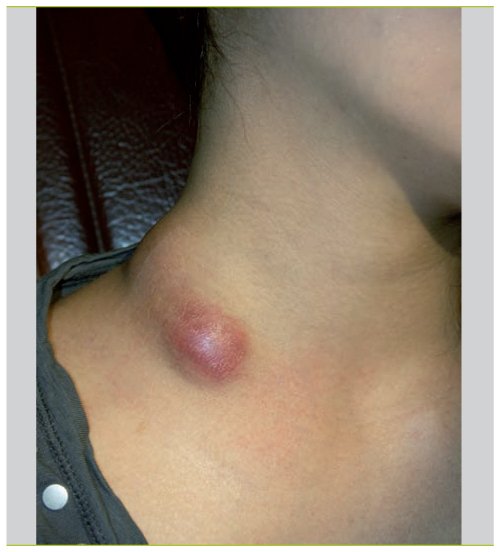
Лимфаденит паховый
В паховой области лимфаденит паховый начинается с увеличения лимфоузлов и болезненного ощущения в паховой зоне. Если возникает гнойный процесс, то боль усиливается, возникает уплотнение, поднимается температура тела и увеличивается отёк. Именно при увеличении лимфоузлов в паховой области отмечается резкая болезненность.
В некоторых случаях лимфаденит переходит на другие лимфатические узлы. При осложнениях гнойного лимфаденита начинает развиваться абсцесс, разъединяются стенки кровеносных сосудов и возможно кровотечение. Если начался лимфаденит паховый, то необходимо использовать тепло (кварц, синий цвет), накладывать повязки с мазью Вишневского, применение антибиотиков по назначению врача.
Симптомы лимфаденита
Больной ощущает следующие симптомы лимфаденита:
- сильную боль, из-за которой конечности он держит в вынужденном положении.
- Повышается температура, появляется отек.
- Если лимфаденит располагается поверхностно, то может наблюдаться гиперемия и повышение температуры местно.
- На поздней стадии заболевания проявляется озноб, флюктуация, лейкоцитоз. При этом первичный очаг инфекции уже значения не имеет.
При острой неспецифической форме болезни проявляются следующие симптомы лимфаденита: заболевание начинается внезапно с болей в области увеличенных лимфоузлов на фоне слабости, недомогания, и сопровождается головными болями, а также повышением температуры тела. Нередко лимфаденит протекает одновременно с лимфангитом. При негнойном лимфадените общее состояние пациентов страдает мало.
Симптомы негнойного лимфаденита: узлы увеличены, плотные и болезненны при пальпации, подвижны; кожа над ними не изменена. При гнойной форме заболевания боль интенсивная, носит постоянный, пульсирующий характер. Лимфоузлы сливаются между собой и окружающими тканями, становятся неподвижными. При аденофлегмоне над очагом поражения отмечается наличие покраснения кожи. Образуется плотная, без чётких границ опухоль с очагами размягчения. Другие симптомы гнойного лимфаденита:
- температура тела высокая,
- озноб,
- сердцебиение,
- головная боль,
- выраженная слабость.
При гнилостной флегмоне на ощупь определяется «хруст снега» в очаге поражения. Гнойный лимфаденит может распространиться на глубокие клетчаточные пространства и привести к сепсису.
Эндокринная драма
Коронавирус способен вызывать воспаления щитовидной железы. Об этом свидетельствует обзор, опубликованный специалистами Отделения эндокринологии и метаболических заболеваний госпиталя CHU-Larrey (Тулуза, Франция). Как говорится в статье, внелегочные проявления COVID-19 могут включать эндокринные формы, в том числе заболевания поджелудочной железы, гипофиза, гонад и, наконец, щитовидки. В частности, в научной литературе сообщается о весьма значительной частоте подострого или хронического тиреоидита (воспалительное поражение щитовидной железы различного характера), болезни Хашимото (хроническое воспалительное заболевание щитовидной железы аутоиммунного генеза) и других эндокринных патологий у таких пациентов.
Самая распространенная из них — подострый тиреоидит, характеризующейся болью в шее, которому обычно предшествует именно инфекция верхних дыхательных путей. Как сказано в статье, количество постковидных клинических случаев сопоставимо с тиреоидитом, наблюдаемым во время или после других инфекций, вызванных цитомегаловирусом, краснухой, вирусом Эпштейна-Барра, энтеровирусом, аденовирусом, корью, гриппом и другими вирусами.
COVID на шее
 Фото: Depositphotos
Фото: Depositphotos
Однако патогенез развития эндокринных патологий при коронавирусе отличается от того, что происходит во время других инфекций. В частности, на ежегодном международном собрании эндокринологического общества «ENDO 2021» был представлен доклад, в котором говорилось, что у некоторых пациентов с умеренным или тяжелым заболеванием COVID-19 наблюдается аномальное воспаление щитовидной железы. Его признаки — отсутствие боли в шее, наличие легкой дисфункции, более высокая частота патологии среди мужчин и связь с тяжелым течением COVID-19.
Что делать при увеличении лимфоузлов
В первую очередь, нельзя заниматься самолечением. Рецепты из Интернета и прием антибиотиков не дают положительного эффекта, поскольку неизвестно, чем вызвана лимфаденопатия, и непонятно, чем ее лечить.
Нельзя греть, прикладывать примочки и разминать лимфатические узлы. Это вызовет распространение инфекции по всему организму, приведя к заражению крови, распространению опухоли и другим осложнениям.
При увеличении хотя бы одного узла нужно обратиться к врачу – гинекологу, урологу или другому специалисту. Во время приема проводится осмотр с определением следующих параметров лимфоузлов:
- Размера. Достаточно относителен, поскольку зависит от возраста и состояния больного. Патологически измененные узлы, как правило, не только увеличены, но и болезненны.
- Консистенции. Плотные, как камень, лимфоузлы практически всегда обозначают метастазы рака, а более мягкие свидетельствуют о различных инфекциях. При гнойных поражениях они даже могут быть размягченными. Спаянные пакеты лимфоузлов указывают на рак, туберкулез и некоторые венерические инфекции.
- Локализации. Местонахождения увеличенных узлов. От этого зависит последующее обследование.
Больному назначаются:
- Общий анализ крови с развернутой формулой лейкоцитов – инфекционные процессы характеризуются увеличением количества лимфоцитов, общего числа лейкоцитов и ускорением СОЭ. При аллергических поражениях повышается концентрация эозинофилов. При онкопатологиях обнаруживаются ускорение СОЭ, лейкоцитоз, анемия (уменьшение концентрации гемоглобина и эритроцитов).
- Биохимический анализ крови на максимальное количество показателей позволяет оценить функцию внутренних органов, заподозрив воспалительный или онкологический процесс.
- Общий анализ мочи сдается для выявления болезней мочеполовой сферы, в том числе венерических.
- Мазок из половых путей и шейки матки у женщин выявляет ЗППП и инфекционные процессы. Для обнаружения скрытых и нетипично протекающих инфекций применяется ПЦР-диагностика – поиск возбудителя по ДНК.
- Анализ кала, выявляющий паразитирование гельминтов и простейших.
- УЗИ области, где предположительно может находиться патологический очаг. В зависимости от места увеличения лимфоузлов назначается УЗ-диагностика молочных желез, малого таза, брюшной полости, забрюшинного пространства.
- Пункция лимфоузлов, позволяющая определить метастазы рака. При гистологическом (клеточном) исследовании можно обнаружить даже тип опухоли, которая вызвала метастаз.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к .
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.


