Боли в пятке
Содержание:
Группа риска по подагрическому артриту
Подагра является заболеванием с выраженной коморбидностью, т.е., часто сопутствует другим хроническим заболеваниям, таким как сахарный диабет II-го типа, артериальная гипертония и другие сердечно-сосудистые патологии, болезнь Гирке, хроническая почечная недостаточность. Решая вопрос как лечить подагрический артрит, нельзя оставлять без терапии данные патологии.
Помимо упомянутых факторов, повышенный риск подагрического артрита создает:
-
избыточное потребление пищи с пуринами — химическими предшественниками мочевой кислоты;
-
противоопухолевая терапия;
-
наличие аутоиммунных заболеваний и проблем с мочеполовой системой;
-
злоупотребление алкоголем;
-
шоковое состояние и стресс (в т.ч. вследствие переутомления);
-
генетическая предрасположенность;
-
гормональный дисбаланс;
-
прием лекарственных средств, которые повышают выработку мочевой кислоты;
-
высокоуглеводная диета, в особенности, с активным потреблением полуфабрикатов;
-
недостаточное или несбалансированное питание;
-
инфекционные заболевания;
-
травмы;
-
переохлаждение.
Отмечается, что мужчины после 40 лет нуждаются в лечении подагрического артрита примерно в 12 раз чаще женщин.
Лечение
Полностью вылечить подагру невозможно. Рано или поздно она даст о себе знать, особенно в зрелом возрасте. Своевременное лечение позволяет пациенту вести обычный образ жизни, практически забыв о заболевании. Больные должны знать, что нельзя есть при подагре, а что можно, как ослабить приступ и не допускать рецидивов. Правильный образ жизни и специальная диета являются лучшим средством от осложнений и сильных болей.
Лечением патологии занимается врач-ревматолог, который ведет пациента на протяжении всего периода протекания болезни. Он напоминает о разрешенных продуктах при подагре, прописывает препараты, купирующие боль и снижающие уровень мочевой кислоты. Главная задача врача – не допускать рецидивов и предотвратить серьезные осложнения. Добиться этого удается благодаря контролю уровня мочевой кислоты, которая провоцирует развитие заболевания. Заниматься самолечением запрещено, ведь подобный ход может усугубить положение пациента и привести к серьезным последствиям.
В большинстве случаев врач-ревматолог назначает пациентам нестероидные противовоспалительные средства, которые необходимо принимать до двух недель. Параллельно с ними рекомендуется прием препаратов для купирования острых приступов и снижения концентрации кислоты.
Лечение подагры преследует две цели:
- Уменьшение боли во время атаки.
- Снижение уровня мочевой кислоты в организме.
При отсутствии медикаментозной терапии заболевание быстро прогрессирует и может привести к инвалидности. С возрастом ситуация становится более сложной и опасной. Поэтому люди пожилого возраста находятся в особой группе риска. Принцип «прихватило – отпустит» в этом случае может сыграть злую шутку.
Медицинские препараты для снижения концентрации мочевой кислоты дают положительный результат в 90% случаев. Они позволяют свести к минимуму количество приступов и обеспечивают комфортную жизнь.
Фитотерапия
Употребление отваров трав способствует облегчению состояния пациента и предотвращению рецидивов. Лечение подагры народными средствами в домашних условиях необходимо проводить с разрешения лечащего врача. Для борьбы с заболеванием лучшими помощниками считаются:
- Чертополох – растение, обладающее мощными антиоксидантными свойствами. При частом употреблении защищает почки и печень. Используется для устранения задержек мочеиспускания, которые являются одной из причин накопления в организме мочевой кислоты.
- Мартыния душиста – улучшает состояние мышц и суставов, повышает их подвижность, устраняет любые воспаления и боль. Растение обладает сильными анальгезирующими свойствами, благодаря чему его часто используют для купирования болевых ощущений.
- Природные диуретики – мощное средство для очищения крови и лимфатической системы. При постоянном употреблении организм очищается от шлаков и токсинов. Самыми популярными являются хвощ, одуванчик и артишок.
Травы заливают кипятком и употребляют небольшими порциями после употребления еды. Хороший эффект также дает сода при подагре, которую добавляют во время принятия ванночек для ног. На 3 ст.л. соды нужно взять 3 л воды и несколько капель йода. Процедуры длятся до десяти минут, купируя боль и снимая усталость.
Стоит учитывать и психосоматику подагры. Заболевания суставов говорят о невыраженной агрессии. Человек долгое время сдерживает злость, подавляя чувства в себе. Если не найти выход эмоциям, будут появляться заболевания суставов. Повышение уровня мочевой кислоты в организме говорит о том, что человек испытывает стыд, не может посмеяться над собой, постоянно думает, что о нем скажут другие. Он очень страдает, если наносят удар по его репутации и имиджу. Со временем у такой личности непременно появятся проблемы со здоровьем.
Как решить проблему? Необходимо изменить способ мышления, пересмотреть жизненные установки и принципы. В крайнем случае стоит обратиться за помощью психолога, который в своей практике учитывает клинические рекомендации при подагре.
Как лечить подагрический артрит
Являясь, по сути, одним из хронических артритов, подагрический поддается лечению гораздо лучше, чем другие заболевания суставов. И хотя полное излечение невозможно, метаболические нарушения можно контролировать при помощи медикаментозной, физиотерапии и диеты.
Схема лечения определяется индивидуально. Она может включать меры по купированию обострения и болевых приступов, профилактике рецидива, устранению дискомфорта от хронического заболевания
Если подагрический артрит у пациента не имеет генетической этиологии и не связан с другими хроническими заболеваниями, ее течение полностью зависит от соблюдения больным терапевтического режима, в частности, рациона со сниженным содержанием пуринов.
Также рекомендован регулярный контроль уровня мочевой кислоты и курсовый прием энтеросорбентов. Хирургически подагру не лечат, однако при чрезмерном нарастании тофусов может проводиться небольшая операция для удобства пациента.
Клинические рекомендации при подагрическом артрите обязательно включают избавление от лишнего веса.
Лечение подагрического артрита медикаментами
Комплексная схема лечения подагрического артрита медикаментами включает противовоспалительные средства (стероидные или нестероидные — в зависимости от состояния), урикодепрессивные, урикозурические и уриколитические препараты. После снятия воспаления первоочередной задачей терапии становится стимуляция выделительной функции почек, благодаря чему уровень мочевой кислоты в организме пациента снижается.
Физиотерапия в лечении подагры
Физиотерапевтические методики для лечения подагрического артрита в первую очередь направлены на облегчение болевых симптомов, стимуляцию обменных процессов в тканях. Наилучший эффект демонстрирует:
-
высокочастотная магнитотерапия;
-
УФ-облучение в эритемных дозах;
-
УВЧ-терапия малой интенсивности;
-
сантиметроволновая терапия;
-
ДМВ-терапия надпочечников.
Если упомянутые виды терапии больному противопоказаны, возможно лечение пиявками.
Диета при подагрическом артрите
-
мясные, рыбные и другие бульоны;
-
субпродукты, сало;
-
консервы;
-
томаты, картофель и другие пасленовые растения;
-
бобовые (в особенности, фасоль, горох, чечевицу).
Потребление мяса и рыбы нужно снизить, насколько возможно. В качестве источников белка при противоподагрической диете используется молоко и кисломолочные продукты, яйца. Рекомендуется минимизировать потребление шоколада, грибов, а также фруктозы.
Под запретом находится и все жареное. Предпочтение стоит отдавать блюдам, приготовленным на пару, а также путем тушения или варки. Алкоголь необходимо полностью исключить,он не только вызывает гиперпродукцию уратов, но и снижает действенность лечения подагрического артрита препаратами. Помните, что алкоголь — один из главных “провокаторов” обострения.
Ни в коем случае нельзя голодать. Потребление жидкости (от 2 л в сутки) должно включать минеральную и очищенную воду, зеленый чай, несладкие морсы для профилактики мочекислых почечных камней.
Соблюдение диеты помогает существенно снизить потребность больного в лечении подагрического артрита медикаментами.
Лечение острого периода подагры
Как правило, симптомы при лечении острого подагрического артрита снимаются при помощи НПВП (таких, как Нимесил, Мелоксикам, Артрадол). Важен домашний режим. При значительном воспалительном процессе врач может назначить внутрисуставные инъекции глюкокортикостероидов. Их бесконтрольное применение чревато усугублением состояния, проблемами с эндокринной и пищеварительной системой.
Также при пиковых показателях мочевой кислоты в крови эффективен плазмафарез — удаление плазмы крови с токсическими компонентами. Он помогает устранить воспаление в околосуставных тканях, снижает выраженность суставного синдрома, способствует рассасыванию тофусов. Курсы экстракорпоральной гемокоррекции проводятся не чаще, чем с интервалом 6-8 месяцев.
При обострении, особенно, первом, рекомендовано стационарное лечение подагрического артрита в ревматологическом отделении, а также наблюдение нефролога. Ни в коем случае нельзя ждать пока “само пройдет” !
Будьте здоровы!
Что такое подагра
Несмотря на редкие случаи патологии, с возрастом люди все чаще задаются вопросом — подагра — что это за болезнь? Заболевание появляется на фоне стремительного увеличения мочевой кислоты в крови. Она накапливается во всем организме: суставах, тканях, органах. В местах скопления большого количества кристаллов уратов формируются подагрические тофусы (узлы). Они безболезненны, желтоватого оттенка, размером 1-2 см. Чаще всего тофусы «скрываются» в подкожной клетчатке над суставами стоп и кистей, ушных раковинах и локтевых суставах.
Иногда узлы хорошо видны, благодаря чему пациент своевременно обращается за медицинской помощью и не допускает осложнений. Но в некоторых случаях тофусы незаметны и могут скрываться 5-6 лет. Если наблюдаются симптомы подагры, необходимо пройти дополнительные методы обследования — рентгенографию и ультразвук. Реже узлы находятся на лбу, бедрах, предплечьях и голенях.
Сами по себе тофусы не болят, но сильные боли появляются в результате раздражающего воздействия на окружающие ткани. Не зная, чем опасна подагра, больные часто игнорируют ситуацию и ждут, когда «полегчает»
Но если долгое время не обращать внимание на болезнь, произойдет ее хронизация, что еще больше усугубит состояние пациента. Фото подагры наилучше демонстрируют, к каким последствиям приводит отсутствие лечения данной патологии.
3.Симптомы и диагностика
Сами по себе гиперурикемия и гиперурикозурия (аномальное содержание кристаллических уратов в крови и моче, соотв.) длительное время могут быть бессимптомными. Манифестирует уратная нефропатия, как правило, остро, на фоне приступа подагрического артрита. Отмечается почечная колика, симптоматика пиело- или гломерулонефрита, резкое сокращение объема выводимой мочи. Может измениться цвет мочи (на темно-бурый), лабораторный анализ иногда выявляет присутствие белка и крови в моче. Уратный нефролитиаз (наличие конкрементов, камней в почках и/или мочевых путях) является вторым по частоте симптомом, обнаруживаемым при подагрической почке. Острая форма уратной нефропатии легко переходит в хроническую и результирует пиелонефритом, гломерулонефритом, пионефритом с той или иной степенью почечной недостаточности.
Диагностика подагрической почки может быть весьма затруднена в том случае, если нет выраженного и специфического для подагры поражения суставов. Необходимо тщательное изучение анамнеза и, разумеется, «прицельные» лабораторные исследования состава крови и мочи. По показаниям назначается также УЗИ, рентгенография и другие визуализирующие методы диагностики.
Лечение подагры в домашних условиях
Первое в лечении подагры — это купирование боли. Больные, страдающие подагрой, должны знать перечень мероприятий, способных уменьшить болевые ощущения во время обострения:
- Покой поврежденной конечности.
- Холод на болезненный очаг: мокрое полотенце, пузырь со льдом, бутылка с холодной водой.
- Препараты НПВС (Ортофен, Вольтарен, Напроксен, Диклофенак) в таблетках или инъекциях (уколы несколько повышают а/д, рекомендуется делать в первой половине дня).
Как лечить подагру и добиться стойкой ремиссии скажет только квалифицированный врач, опираясь на результаты диагностики конкретного случая. Мы рассматриваем общие меры терапии.

Характер боли
Понимание характера боли и умение описать ее пригодятся каждому, поскольку от этого зависит качество и скорость постановки диагноза. Зачастую, уже по особенностям ощущений врач может предположить наличие той или иной патологии. Боль может быть:
острая: возникает резко и, зачастую, неожиданно, обычно носит простреливающий характер и обладает высокой интенсивностью; часто возникает на фоне травмы, защемления межпозвонкового нерва;
ноющая: интенсивность ощущений невелика, нередко они носят тянущий характер; симптом часто сопровождает хронические заболевания (артроз) и воспалительные процессы (артрит, бурсит, плечелопаточный периартрит и т.п.) в период восстановления;
связанная с движением: характерная для большинства патологий плечевого сустава и окружающих мышц; важно отметить, какие именно движения вызывают усиление боли, поскольку это помогает поставить правильный диагноз;
отраженная: эпицентр ощущений расположен не в области плеча, волна боли захватывает и эту область; симптом характерен для сердечно-сосудистой патологии: стенокардии, инфаркта миокарда, а также желчекаменной болезни, плеврита, панкреатита;
стреляющая, пульсирующая: резкие болевые импульсы характерны для поражения спинномозговых корешков, мышечных спазмов и т.п.;
постоянная: ощущения не проходят ни днем, ни ночью, при этом движения могут усиливать их; характерны для воспалительных процессов.
Помимо описания характера боли, важно рассказать врачу о сопутствующих ощущениях. Так, поражения нервов нередко сопровождаются жжением и покалыванием, потерей чувствительности и т.п.
Общая характеристика
Подагра является метаболическим заболеванием, которое характеризуется аномальным накоплением в организме уратов — кристаллических натриевых солей (моноурат натрия или МУН). Отложение солей происходит вследствие перенасыщения физиологических жидкостей мочевой кислотой, которое наблюдается при ее повышенном образовании или нарушении выведения ее из организма. Кристаллы моноурата натрия накапливаются в периартикулярных мышечных тканях, которые окружают сустав, а также периферических связках и сухожилиях.
Очаговые отложения МУН в тканях и синовиальной жидкости приводят к развитию воспалительного процесса.
Результатом длительного воспаления является пролиферация пораженного сустава, с неконтролируемым разрастанием грануляционной ткани и образованием подагрического тофуса. Гранулемные тофусные уплотнения локализуются в следующих очагах:
- периартикулярные мышечные ткани;
- соединительные волокна;
- синовиальная мембрана.
Узелковые образования вызывают развитие острого рецидивирующего артрита, с последующей необратимой деформацией и ограничением подвижности суставов.
Гиперурикемия также приводит к накоплению моноурата натрия в структурных почечных тканях. В результате образуются очаговые отложения, из которых в почках формируются уратные конкременты. Камни раздражают паренхиматозную строму и вызывают развитие хронического интерстициального нефрита.
Особенности патологии
По данным ассоциации EULAR, проводившей рандомизированные исследования в 2015 г., подагра поражает до 4% населения развитых стран. Заболевание чаще диагностируется среди взрослой части популяции экономически стабильных государств. Кроме функциональных нарушений организма, специалисты связывают этиологию болезни с высоким уровнем потребления вредных продуктов и алкоголя, а также со снижением физической активности.
Большее число больных подагрой — мужчины в зрелом возрасте (соотношение 15:1), до 50 лет.
Среди женщин заболевание не так распространено и диагностируется чаще в климактерический период, после 60 лет. Раннее появление подагры (у молодых людей) наблюдается крайне редко и связано с врожденными аномалиями организма или дефектом синтеза мочевой кислоты.
Остеоартроз
Это хроническая прогрессирующая болезнь суставов. Для заболевания характерны дегенеративные изменения хряща и поражение всех компонентов сустава. Остеоартроз считается наиболее распространенной формой поражения суставов. На долю этого заболевания приходится до 60% нетрудоспособных больных в возрасте старше 40 лет.
Заболевание поражает разные суставы. Коксартроз (артроз тазобедренных суставов) и гонартроз (артроз коленных суставов) – формы, которые зачастую приводят к инвалидности.
У женщин велик риск поражения коленных суставов.
Причины остеоартроза
- наследственность;
- дефекты развития;
- травмы;
- занятия спортом;
- профессиональная деятельность, связанная с нагрузкой на колени;
- избыточный вес.
Клиническим симптомом, указывающим на то, что нужно начинать лечение болезни, является боль в суставах после физической нагрузки, которая в состоянии покоя проходит. При прогрессировании болезни боль усиливается, длится дольше и появляется даже при незначительной нагрузке, нередко беспокоит ночью.
Симптомы подагры
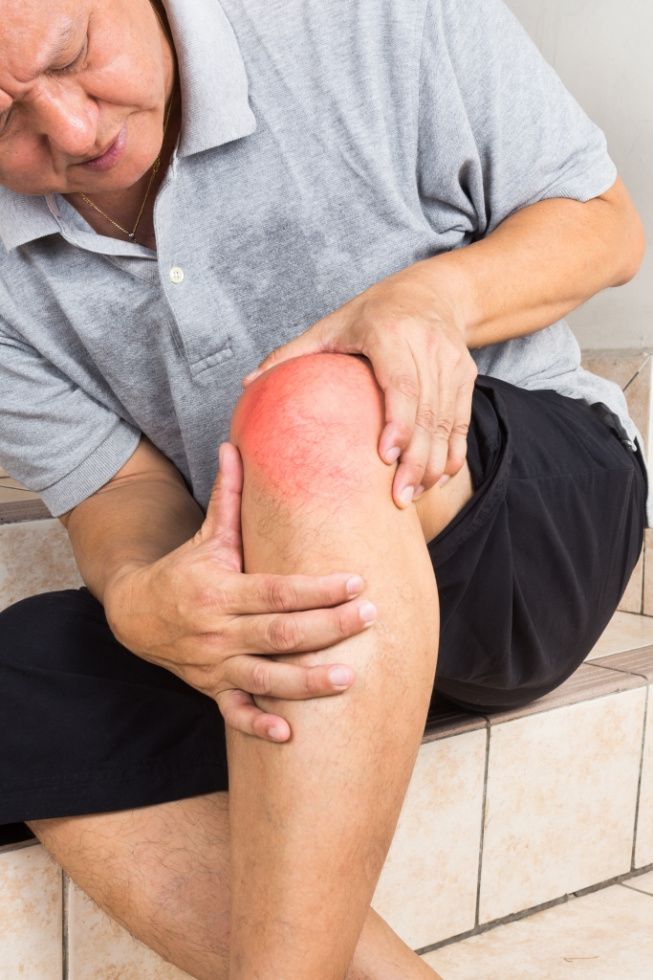 Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
-
приём алкоголя (единократное употребление значительной дозы);
-
переохлаждение;
-
травма сустава;
-
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Как лечится
Если нарушение рационального питания ведет к развитию признаков подагры, то и лечение у мужчин – диета, а именно стол № 6. В её основе лежит пищевой рацион с ограничением пуринсодержащих продуктов и употреблением «ощелачивающих» продуктов, нейтрализующих мочевую кислоту.
К списку продуктов, употребление которых следует исключить, относят:
- кофе, какао, шоколад;
- бобовые и шпинат;
- консервы и икра;
- солёные и острые сыры, колбасные изделия и копчёности;
- кондитерские изделия с масляными кремами;
- красные сорта рыбы и мяса;
- красные вина и пиво.
Если на фоне соблюдения диеты симптомы подагры у мужчин сохраняются – требуется лечение медикаментами.
В фазу острого воспаления, при возникновении подагрической атаки используют нестероидные противовоспалительные препараты (НПВП), глюкокортикостероиды (ГКС) и средства, влияющие на метаболизм мочевой кислоты.
НПВП являются «золотым стандартом» в лечении активного подагрического артрита и широко применяются при лечении подагры на всех континентах планеты. Они быстро блокируют воспаление в суставе и суставной синдром, позволяя восстановить подвижность сустава и возвращая человека к нормальной жизни. Однако минус их применения заключается в том, что при регулярном длительном приеме они способны спровоцировать развитие язвенно-эрозивных изменений слизистой желудочно-кишечного тракта, а также увеличивать риск возникновения печеночной и почечной недостаточности. Поэтому пациенты, в течение долгого времени принимающие НПВП, нуждаются в назначении гастропротекторов (дословно – «защищающих желудок») и динамическом врачебном контроле.
ГКС – это противовоспалительные гормоны с высокой терапевтической эффективностью при лечении подагры. Они применяются как внутрь, так и около- и внутрисуставно. В ряде случаев они могут вызвать ряд нежелательных явлений, например системный и локальный остеопороз.
В случае если при подагрической атаке НПВП, ГКС не помогают, дополнительно назначаются препараты, блокирующие метаболизм мочевой кислоты за счет снижения активности ряда ферментов или замедляющих обратное всасывание мочевой кислоты в почечных канальцах и усиливающих ее выведение из организма.
Лечение подагры у мужчин в межприступный период заключается в назначении специфической терапии с целью профилактики образования и расщепления уже имеющихся кристаллов моноурата натрия. Назначают такое лечение при частых рецидивах острых артритов, образовании тофусов, развитии мочекаменной болезни.
К препаратам, обладающим подобным действием относят Аллопуринол, который снижает образование мочевой кислоты в организме за счет блокады определенных ферментов, и Пробенецид, нарушающий обратное всасывание мочевой кислоты в почечных канальцах и усиливающий ее выведение из организма с мочой. Последний не рекомендуется принимать при уже имеющихся камнях в почках.
Но как лечить подагру у мужчин, если диета не принесла ожидаемого эффекта, и симптомы болезни сохраняются?
Прекрасным методом комплексного лечения подагры, позволяющим усилить действие лекарственных препаратов, при этом снизив продолжительность их приема и дозировки, на протяжении многих лет остается физиотерапия, включенная в стандарт оказания медицинской помощи лечения данного заболевания.
К самым эффективным методом физиолечения при подагре можно отнести магнитотерапию, криотерапию и фонофорез. К плюсам магнитотерапии относят ее сильный противовоспалительный эффект, достаточно «мягкое» воздействие, практически не сопровождающееся развитием побочных явлений, возможность ее проведения в домашних условиях. Современная медицина позволяет пациенту без каких-либо затруднений проводить процедуру дома, применяя компактные магнитотерапевтические аппараты для домашнего использования.
Криотерапия, т.е. воздействие холодом, оказывает прекрасное противовоспалительное и снимающее боль действие при острых приступах подагрического артрита. Как и магнитотерапию, криотерапию можно проводить самостоятельно дома, без помощи медицинских специалистов. Наличие такого прибора дома поможет пациенту справиться с подагрической атакой, если она возникла в то время, когда получить незамедлительно медицинскую помощь невозможно.
Фонофорез – местное введение лекарственных препаратов при помощи ультразвука. Позволяет достичь высокой концентрации препарата в точке введения при минимальных системных эффектах. Кроме этого, само воздействие ультразвуком также обладает хорошим противовоспалительным эффектом за счёт улучшения кровообращения.
Этиология
В основе Подагры лежит повышение уровня мочевой к-ты в крови — гиперурикемия (см. Урикемия), к-рая может иметь различное происхождение. Выделяют две основные причины ее: повышение синтеза и (или) распада пуриновых оснований (см. Пуриновый обмен), являющихся источником образования мочевой к-ты и входящих в состав нуклеиновых к-т (так наз. метаболическая гиперурикемия, или метаболическая подагра), и замедление выведения мочевой к-ты с мочой (так наз. почечная гиперурикемия, или почечная подагра). Возможно также сочетание указанных факторов.
Предполагают, что причиной возникновения первичной П. являются нарушения активности ферментов, принимающих участие в процессе образования мочевой к-ты из пуриновых оснований или в механизмах выведения уратов почками. Состояние отдельных ферментов, регулирующих метаболизм уратов, у больных П. изучено недостаточно. Известны лишь два ферментных дефекта, сопровождающихся только гиперурикемией и П.: повышение активности фосфорибозилпирофосфатсинтетазы и частичный дефицит гипоксантингуанинфосфорибозилтрансферазы. Оба фермента принимают участие в метаболизме пуриновых оснований, дефекты их генетически обусловлены; болеют только лица мужского пола. Генетические факторы имеют существенное значение в развитии первичной П. По данным Риккеварта (А. Byckewaert, 1978), у 1/3 больных этой формой П. имеется родственник, страдающий тем же заболеванием, а у членов семей больных П. обнаруживается гинерурикемия.
Причинами вторичной П., также как и первичной, может быть более интенсивный, чем в норме, обмен нуклеиновых к-т (и соответственно пуриновых оснований), что отмечается при миелолейкозе и других миелопролиферативных заболеваниях, гемоглобинопатиях, врожденных пороках сердца, сопровождающихся эритроцитозом, псориазе, применении рибоксина и цитостатических препаратов, а также замедление выведения уратов с мочой (при хронической почечной недостаточности, отравлении свинцом, длительном лечении мочегонными препаратами). К вторичной относят П. при синдроме Леша—Найхана — заболевании, обусловленном врожденным полным (или почти полным) отсутствием гипоксантингуанинфосфорибозилтрансферазы и проявляющемся также неврологическими и психическими расстройствами.


